Аневризмальная костная киста позвоночника

Аневризмальная костная киста позвоночника (АНК) — лечение, прогнозАневризмальные костные кисты (АНК) — это редко встречающиеся кистозно-сосудистые экспансивно растущие образования. Частота их составляет 1 на 700000. Болеют в основном лица молодого возраста (младше 30 лет), чаще женщины. Аневризмальные костные кисты (АНК) локализуются в основном в области задних элементов позвонков и корней дуг, чаще поражаются грудные позвонки. Эти опухоли могут встречаться в сочетании с другими опухолями позвоночника, например, гемангиомами, остеобластомами и хондробластомами. На рентгенограммах и КТ АНК выглядит как остеолитическое образование, окруженное тонкой кортикальной стенкой, внутри определяются уровни жидкости. На МРТ эти кисты выглядят как гетерогенные образования, содержащие продукты деградации крови. Ввиду сосудистого происхождения первым этапом лечения этой опухоли, или как минимум предоперационной подготовки с целью минимизации кровопотери, должна быть эмболизация сосудов. Методом выбора является кюретаж или хирургическая резекция образования. Однако даже при радикальной резекции опухоль может рецидивировать, частота рецидивов на протяжении 10 лет после операции составляет 10%. Аневризмальные костные кисты (АНК) — это рентгеночувствительные доброкачественные образования, однако применение лучевой терапии у пациентов молодого возраста сопряжено с риском развития других злокачественных опухолей. Выводы. Первичные опухоли позвоночника — это достаточно редко встречающиеся образования. Врач, столкнувшись с пациентом, предъявляющим жалобы на боль в ночное время, в периоды покоя, которая продолжается более трех месяцев, или жалобы неврологического характера, всегда должен включать в круг дифференциальной диагностики и неопластические процессы. Первичное обследование такого пациента должно включать рентгенографию заинтересованного отдела позвоночника, тщательный сбор анамнеза и детальное неврологическое исследование. При подозрении на опухолевый процесс или после подтверждения такового планируется соответствующее лабораторное и инструментальное обследование. Лечение первичных опухолей позвоночника требует мультидисциплинарного и мультимодального подхода, задачей которого является выбор наиболее соответствующего особенностям патологического процесса и запросам пациента индивидуального плана лечения.
— Посетите весь раздел посвященной «Нейрохирургии.» Оглавление темы «Операция при опухоли позвоночника.»:
|
Источник
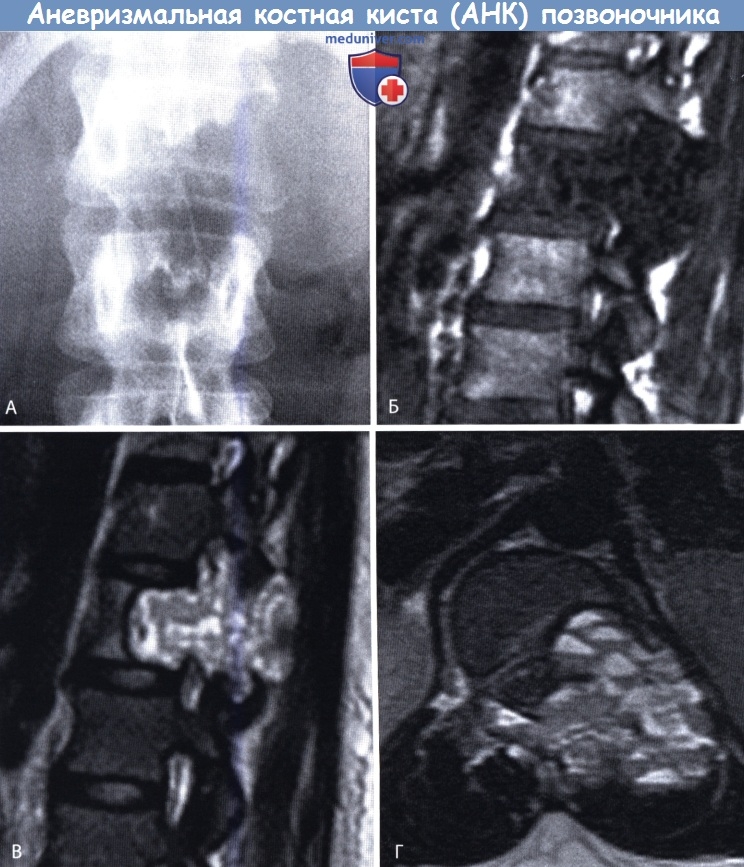
Аневризмальная костная киста (АКК, англ. aneurismal bone cyst, ABC, син.: гемангиоматозная киста кости, гигантоклеточная репаративная гранулема, мультилокулярная кровяная киста, доброкачественная аневризма кости) относится к доброкачественным новообразованиям, характеризующимся локальным вздутием кости с образованием кистозных полостей, ограниченных фиброзными перегородками и содержащих кровянистую жидкость, а ее клеточная структура представлена пролиферацией фибробластов, гигантских клеток типа остеокластов и гистиоцитов.
Впервые ААК была описана [1] H.L. Jaffe и [2] L. Lichtenstein в 1942 году (когда патологический очаг на рентгенограммах описан как «вздутие уже существующего поражения»). Впервые АКК выделена в качестве самостоятельной нозологической единицы Всемирной организацией здравоохранения (ВОЗ) в 1972 г. и отнесена к группе опухолеподобных поражений кости. До этого момента АКК рассматривали как один из вариантов группы заболеваний, именуемых «кисты кости», либо как одно из проявлений гигантоклеточной опухоли кости (что было продиктовано наличием скоплений гигантских многоядерных клеток остеокластоподобного типа в стенках кист). Согласно классификации ВОЗ от 2002 года ее относят к группе опухолей неопределенного генеза. В литературе нередко АКК относят к группе доброкачественных опухолеподобных процессов либо описывают как локальное деструктивное доброкачественное неопластическое поражение кости, состоящее из множества кистозных полостей, заполненных кровью. Сегодня ВОЗ (2013) рассматривает АКК как деструктивное, прогрессивно увеличивающееся в размере доброкачественное новообразование, состоящее из множественных, заполненных кровью полостей (МКБ 10: M85.5). Согласно этой классификации, АКК включена в группу промежуточных (локально агрессивных) опухолей неопределенной неопластической природы.
Обратите внимание! Несмотря на первично-доброкачественный характер, АКК может также обладать локальной агрессивностью, достигая III ст. активности по Enneking (1986) с тенденцией к экзофитному распространению (что при локализации опухоли в позвоночнике часто приводит к развитию компрессионной миелопатии).
АКК является редкой хирургической патологией. По данным литературы, в общей структуре доброкачественных новообразований костей на долю АКК приходится от 1 до 6%, что составляет от 1,4 до 3,2 новых случаев на 1 млн населения в год (ориентировочная заболеваемость по данным ВОЗ 2013 года — 0,15 на 1 млн человек). Наиболее частым местом локализации являются метафизы длинных трубчатых костей (50 — 60% случаев), хотя возможно поражение и плоских костей скелета (кости таза, лопатка), позвонков (вертебральная локализация АКК регистрируется в 8 — 30% [особенно в задних элементах, в 40% случаев с распространением на тело позвонка], составляя 15% от всех опухолей позвоночника, при этом поясничный отдел поражается в 40 — 45% случаев, шейный — в 30 %, грудной — в 25 — 30% [АКК может поражать один или несколько, иногда 5 — 6 соседних позвонков]). Редко диагностируются АКК черепа (3 — 6% ) и челюстей.
смотреть КТ-сканы АКК Th11 позвонка на radiopaedia.org [перейти]
Чаще страдают лица молодого возраста и дети (около 80%), однако заболевание может встречаться в любом возрасте. По гендерному признаку несколько чаще болеют лица женского пола, средний возраст составляет 13 — 15 лет (максимальная заболеваемость встречается в первые два десятилетия жизни — медиана — 13 лет). Редко АКК наблюдаются у пациентов до 5 лет и старше 50 лет.
Долгая история изучения АКК так и не внесла понимания ее этиологии и патогенеза (существующие теории не могут в полной мере обосновать ее развитие). На разных этапах встречаются различные определения сути этого патологического процесса: [1] результат гемодинамических расстройств под воздействием травмы (посттравматическая гипотеза) или в результате интенсивного роста кости; [2] дистрофический процесс со своеобразной клинико-рентгенологической картиной, характерным комплексом биохимических, иммунологических, циркуляторных, гидростатических изменений; [3] редкое доброкачественное поражение сосудов, вторичное по отношению к некоторым патологическим поражениям костей (например, нарушения венозного кровообращения, артериовенозная мальформация [сосудистая теория]); [4] доброкачественная кистозная трансформация кости, состоящая из заполненных кровью полостей, разделенных соединительнотканными перегородками, содержащими фибробласты, гигантские клетки типа остеокластов и реактивную костную ткань ([!!!] в исследованиях последних лет при молекулярно-генетическом анализе в АКК выявлены изменения в онкогенах USP6 и CBP, что подтверждает опухолевую природу заболевния).
Выделяют два типа АКК: [1] первичная (de novo) составляет 70%, [2] вторичная, как осложнение течения других доброкачественных или злокачественных опухолей костей, подвергшихся кистозно-геморрагической трансформации (в т.ч. с множественными геморрагиями [чаще вторичная АКК развивается в результате кистозной перестройки гигантоклеточной опухоли, остеобластомы, хондробластомы или фиброзной дисплазии кости]).
Клиника АКК обычно проявляется локальной болезненностью и припухлостью в области патологического очага. Гораздо реже встречается бессимптомное течение, при котором опухолевидное образование кости обнаруживается случайно при пальпации. Во всех случаях лабораторные тесты остаются в пределах нормы. Часто наблюдаются патологические переломы, которые консолидируются в обычные сроки. Клиническое течение АКК характеризуется стадийностью процесса. Выделяют три фазы в течении заболевания: [1] активная (характеризуется наличием болей, припухлостью, повышением местной температуры, иногда пальпируется, опухолевидное образование, чаще возникают патологические переломы), [2] стабилизации (характеризуется уменьшением клинической симптоматики и стабилизацией процесса), [3] восстановления (клинически на первый план выходят деформации кости).
Первые проявления АКК позвоночника обычно носят неопределенный характер; чаще всего [ребенка] беспокоят ноющие боли, изредка боли острого характера. Они возникают иногда при напряжении, движении, нагрузке, кашле, у некоторых [детей] боли были постоянными. В исключительно редких случаях боли усиливаются в ночное время. Боли либо строго локализованные в области поражения, либо носят редикулярный характер, симулируя заболевания органов брюшной полости. У некоторых больных первым симптомом заболевания может быть припухлость (без болевых и иных субъективных ощущений). Как исключение АКК развивается без каких-либо предвестников, и заболевание начинается с остро наступившего пареза и паралича в результате небольшой травмы или без всякой причины. Такая неопределенная картина в начальной фазе заболевания приводит к тому, что больные длительное время наблюдаются с самыми различными диагнозами: туберкулез, радикулит, холецистит, грыжа Шморля, болезнь Рейно, болезнь Гризеля (инфекционный спондилоартрит шейного отдела позвоночника [кривошея Гризеля]), опухоль спинного мозга, рассеянный склероз и т.д. Больные, как правило, поступают в специализированные клиники не ранее 6 — 12 мес с момента заболевания.
Для лечения АКК позвоночника применяют лучевую терапию (адъювантную или как монокомпонентный метод), локальные пункционные вмешательства (гемостатические препараты и глюкокортикоиды), хирургическое удаление опухоли, селективную эмболизацию, а также их комбинацию. Частота локальных рецидивов при разных методах лечения колеблется от 5% (при en-block-резекции) до 25% (при изолированной лучевой терапии), в среднем составляя 10 — 27%.
Подробнее об АКК в следующих источниках:
статья «Аневризмальная костная киста позвоночника у детей: систематический обзор литературы» Д.Г. Наумов, Е.А. Сперанская, М.А. Мушкин, Д.Б. Маламашин, А.Ю. Мушкин; Санкт-Петербургский научно-исследовательский институт фтизио-пульмонологии, Санкт-Петербург (журнал «Хирургия позвоночника» №2, 2019) [читать];
статья «Аневризмальная костная киста ребра» А.В. Михеев, С.Н. Трушин; Рязанский государственный медицинский универ-ситет им. акад. И.П. Павлова, г. Рязань (журнал «Новости хирургии» №2, 2019) [читать];
статья «Клиническое наблюдение аневризмальной костной кисты основания черепа» В.А. Черекаев, В.Н. Корниенко, Л.А. Семёнова, Е.А. Федосов, А.И. Белов; НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва; НИИ ревматологии им. В.А. Насоновой РАМН, Москва (Онкология. Журнал им. П.А. Герцена, №4, 2014) [читать];
статья «Костные кисты в плоских костях и позвоночнике» Воронович И.Р., Пашкевич Л.А., Мартынюк С.Н.; РНПЦ травматологии и ортопедии, Минск (журнал «Медицинские новости» №9, 2013) [читать]
Источник
Аневризмальные кисты костей
Формально выделены из кист костей в 1942 г. H.L. Jaffe и L. Lichtenstein, но были известны и описаны G. Engel (1864), Van Arsdale (1894), J. Ewing (1940) и др. По поводу патогенеза аневризмальных кист костей также существуют многочисленные теории. К сожалению, многие авторы ставят знак равенства между этиологическими причинами и патогенетическими процессами. J.L. Biesecker, R.C. Marcove, A.G. Huvos, V. Mike (1970) среди 66 больных с аневризмальными кистами у 21 больного в полости кисты или непосредственно рядом с ней обнаружили разнообразные патологические процессы: неоссифицирующуюся фиброму, хондробластому, гигантоклеточную опухоль, остеобластому, фиброзную дисплазию, однокамерную кисту и т.д., что, по мнению авторов, свидетельствует об их тесной связи и вторичном происхождении аневризмальных кист. L. Lichtenstein (1950, 1977), J.L. Biesecker и соавт. (1970) и др. связывали возникновение кист с местным нарушением кровообращения, наличием местного повышения венозного давления, что объясняли наличием в этой области артериовенозных шунтов как на поверхности, так, возможно, и внутри кости.
Однако, по сообщению D.J. Ruiter и соавт. (1975), жидкость из кисты обладает резко повышенной фибринолитической активностью, что, несомненно, имеет важное значение в возникновении и разрушении тканей.
Работами большого числа исследователей (А.П. Бережной, A.M. Герасимова, Н.И. Аржакова, Л.М. Буркова, С.М. Топорова, Л.Н. Фурцева) показано, что наряду с нарушением синтеза фибриногена и фибринолизом повышен уровень энзимов, разрушающих углеводный компонент внеклеточного матрикса — на фоне коллагенолиза и т.д. Несомненным является и то, что местно разыгрывается сложный биохимический процесс и что в патогенезе аневризмальных кист принимают участие сосудистые образования, поскольку в начальном периоде существования аневризмальной кисты ее полость заполнена кровью, а в более поздние периоды обнаруживаются бурая жидкость со следами гемосидерина и большие организующееся сгустки крови.
Во время нескольких операций, которые производились нами в начальных стадиях формирования аневризмальной кисты кости, т.е. когда появляются локальные боли, небольшая припухлость и уплотнение ткани, а на рентгенограмме видна лишь поверхностная узурация кортикального слоя кости, мы обнаруживали артериальный сосуд, начинавший активно кровоточить, когда вскрывался патологический очаг. Недостаточная коагуляция этого сосуда у одного больного не остановила патологического процесса в плечевой кости, и через 4 нед мы его оперировали повторно, причем за этот сравнительно короткий срок деструкция кости значительно увеличилась, образовалась большая полость с соединительнотканной капсулой, сгустками крови и жидкой кровью, вытекавшей из того же артериального сосуда, который мы коагулировали при первой операции. Как отмечает Л.М. Буркова (1990), при пункции агрессивной аневризмальной кисты из нее вытекает жидкая кровь, причем она не свертывается, а давление достигает 50 мм рт.ст. Потеря крови и ее способности к свертыванию в полости аневризмальной кисты не могут быть объяснены с позиций артериовенозных фистул.
В работах последних лет, посвященных моделированию и ремоделированию костной ткани, есть указания, что этот процесс протекает иногда очень активно и происходят значительные биохимические сдвиги; эти процессы должны учитываться исследователями, занимающимися кистами костей.
Клиника. Мы наблюдали больных с аневризмальными кистами костей. Если говорить о терминологии, то правильнее было бы говорить о псевдоаневризмальных кистах, поскольку аневризма подразумевает наличие целости сосудистой стенки. Встречались аневризмальные кисты длинных трубчатых костей, чаще располагавшиеся в метафизарных, но нередко и диафизарных отделах. Однако несколько чаще поражались, особенно у детей, плоские кости. При аневризмальной кисте чаще был разрушен кортикальный слой на большом протяжении, реже наблюдались центрально расположенные аневризмальные кисты.
А.П. Бережной, анализируя свой материал, касающийся аневризмальных кист костей, отметил преобладание больных женского пола — 72 пациентки, или 63,8 % (из ИЗ больных), и 41 больной мужского пола — 36,2 %. Длинные трубчатые кости были поражены только у 36,2 % больных, позвонки — у 35,3 % и кости таза — у 24,8 %. Эксцентрически расположенных кист было 58 %, центрально расположенных — 42 %.
Из приведенных А.П. Бережным (1985) данных следует, что наиболее часто у девочек аневризмальные кисты возникают в период менархе. Нам не удалось найти в литературе указаний, возникают ли они чаще во время менструаций, когда происходят изменения в свертывающей системе крови. М.В. Волков, А.П. Бережной и Т.Т. Постерникова (1980) отметили, что аневризмальные кисты бедренной кости у девочек наблюдаются в 5 раз чаще, чем у мальчиков.
При аневризмальной кисте можно почти всегда отметить острое или подострое начало. Ее появление сопровождается локальными болевыми ощущениями, припухлостью или увеличением плотности тканей, иногда местным повышением температуры, появлением расширенных венозных сосудов. Все это говорит о каком-то остром процессе, нисколько не похожем по своей клинической картине на проявления солитарной юношеской кисты. Патогенез аневризмальной кисты также совершенно отличен от патогенеза юношеской, поэтому рассматривать их вместе не следует.
Вслед за острым периодом возникновения аневризмальной кисты наступает чаще всего период стабилизации процесса, когда часто определяются обширный очаг разрушения кости и мягкотканная капсула, окружающая остатки произошедшего кровоизлияния, разрушения костной ткани, т.е. эта капсула окружает фибринозные сгустки и жидкую часть — желтоватую или окрашенную гемосидерином жидкость. Симптомов активности процесса в этот период, как правило, не бывает. При развитии аневризмальной кисты в плоских костях, богатых спонгиозой костях таза, позвонках киста нередко достигает громадной величины — реже при поражении позвонков, чаще — костей таза.
Рентгенологическая картина аневризмальных кист неоднозначна. При поражении длинных костей в метафизарной области или в диафизарном отделе сначала в остром периоде — это небольших размеров деструктивный литический процесс, уничтожающий кортикальный слой кости, постепенно, в течение 2—6 нед, разрушающий всю спонгиозу метафизарной области, но не достигающий зоны роста, при поражении диафиза доходящий до противоположного кортикального слоя. Периостальные структуры иногда обызвествляются, в связи с чем первые авторы дали этому процессу название «оссифицирующаяся субпериостальная аневризма», т.е. в острой стадии есть и внекостный и внутрикостный компоненты. Через месяц внекостный компонент часто исчезает, иногда же остается резкое вздутие кости, что особенно характерно для позвоночника и костей таза. Диагноз иногда бывает труден, приходится проводить дифференциальную диагностику, трепанобиопсию. Иногда помогает компьютерная томография.
С.Т.Зацепин
Костная патология взрослых








Источник