Авм грудного отдела позвоночника

Что делать дальше?
29.07.14 была выполнена операция :гемиляминэктогмия фораминотомия L4-5 слева,декомпрессия L5 корешка.
Симптомы до операции:
подгибалась левая нога при подъеме по ступеням вверх;
иногда просто рефлекторно как –то складывалась на ровном месте. онемение в ступне, боль в спине;
онемение и правой ноги. Но функционально, правая нога работала вроде как нормально.
ЕНМГ нижних конечностей до операции показал гиперрефлекс.
Симптомы после операции:
-левая коленка перестала держать, а именно болтается туда-сюда. Причем ,когда приседаю, она держит. Когда кручу педали также держит. Но при ходьбе она резко проваливается назад и, соответственно, и нога ставится уже осторожно и максимально выгнута (как костыль наверное );
боли в спине эпизодические;
онемение левой и правой стопы и по всей внешней поверхности левой и правой ноги.
И правая нога тоже как- то стала хуже работать, нежели до операции.
Стало весьма проблематично передвижение в одиночку.
Из положительных послеоперационных эффектов можно отметить только один факт-исчезновение постоянной боли в спине(L4-L5).
Но добавилось очень много вышеперечисленных синдромов плюс инвалидность 3 группа.
Не держит левая пятка,т.е до операции я мог встать на пятки,после левая пятка не держит
Появилось ощущение, что операцию сделали и возможно не туда.
Также появились ощущения,что с правой ногой также происходят какие то негативные процессы.
При ходьбе выворачивается ступня , как бы ощущения плоскостопия(или ступня ставится именно так)
Также правая нога значительно хуже стала функционировать после операции.
В конце ноября 2015 года посетил НИИ Бурденко Москва(заключения прикладываются) и НИИ Петровского(заключение также приложены)
Резюме от этих посещений выглядит примерно так: была сделана операция на L4-L5,на возможные паталогии в вышестоящем отделе позвоночника до операции не смотрели. Ухудшение наступило в результате того ,что патология в грудном отделе возможно усугубилась и не дает возможности реабилитации после операции и плюс дополнительные патологии уже как результат проведенной операции. Т.е операция по декомпрессии корешка делали зря…
Проведено множество МРТ исследований поясничного и грудного отделов позвоночнкика.(все данные имеются)и другие исследования.
В конечном итоге,13.10.16 г была проведена селиктивная спинальная ангиография в НИИ им.Бурденко Москва(проф.Тиссен Т.П.)Выявлена артериовенозная фистула прямого шунтирования в системе передней спинальной артерии на уровне Th12 позвонка с кровоснабжением из нисходящего сигмента а.Адамкевича. Отток происходит по мелкой спинальной извитой вене вверх. Учитывая кровоснабжение АВ-фистулы ,мелкий калибр афферента, эндовоскулярное вмешательство не было применено, в связи с крайне высоким риском осложнений.
Таким образом,верифицированный диагноз,поставленный в НИИ им.Бурденко-артериовенозная фистула прямого шунтирования в системе передней спинальной артерии на уровне Th12 позвонка.
Назначено медикоментозное лечение и различного рода физиотерапии.
Вопрос:
-возможно ли какое то лечение с этим диагнозом и с данной симптоматикой? Или остается вариант поддерживания организма медикаментозно, ЛФК,физиотерапия и т.д и других вариантов нет?
-Так как все симптомы появились после операции в поясничном отделе, возможно ли ,что данные симптомы являются результатом операции на поясничном отделе (некачественно выполненная операция и т.д) ,а АВМ в грудном отделе не при чем? Или какие либо другие причины, проблемы?
Спасибо
Источник
Неврологические проявления (симптомы, синдромы) артериовенозной мальформации сосудов спинного мозга
Артериовенозная мальформация (АВМ, ангиомы, гемангиомы) спинного мозга — это наиболее трудный для диагностики патологический процесс, поражающий спинальные сосуды (артерии и вены). Клинические проявления артериовенозных мальформаций (АВМ, ангиомы, гемангиомы) спинного мозга носят у больных разнообразный характер. Неврологические симптомы и синдромы могут напоминать рассеянный склероз, поперечный миелит, спинальный инсульт, неопластическую компрессию.
Артериовенозные мальформации (АВМ, ангиомы, гемангиомы) чаще локализуются в нижнегрудном и поясничном отделах спинного мозга. Данное поражение сосудов спинного мозга чаще обнаруживают у мужчин среднего возраста. В большинстве случаев артериовенозные мальформации (АВМ, ангиомы, гемангиомы) начинают проявляться синдромом неполного прогрессирующего поражения спинного мозга. Данный синдром может возникать у больного эпизодически и протекать подостро, напоминая рассеянный склероз и сопровождаясь симптомами двустороннего вовлечения кортико-спинальных, спиноталамических путей и задних столбов в разнообразных сочетаниях. Почти все пациенты страдают парапарезом и не в состоянии ходить в течение нескольких лет.
Артериовенозные мальформации (АВМ, ангиомы, гемангиомы) выглядят как клубок сосудов (артерий и вен), который обнаруживают в разных отделах головного и спинного мозга.
Примерно у 30% больных может внезапно развиться синдром острой поперечной миелопатии в результате кровоизлияния, которое по неврологическим проявлениям напоминает острый миелит. У других пациентов может отмечаться несколько сильных обострений.
Примерно 50% пациентов с артериовенозными мальформациями (АВМ, ангиомами, гемангиомами) жалуются на боли в спине или корешковые боли. Эти боли могут вызывать перемежающуюся хромоту, как при стенозе поясничного канала. Иногда больные описывают острое начало своего заболевания с резкими, локализованными болями в спине.
Развитие миелопатии, вызванной артериовенозными мальформациями (АВМ, ангиомами, гемангиомами), которые не кровоточили, может быть вызвано некротическим невоспалительным процессом, сопровождающимся ишемией спинного мозга. Некротической миелопатии при артериовенозных мальформациях сопутствует синдром прогрессирующего интрамедуллярного поражения спинного мозга.

Инструментальная и лабораторная диагностика артериовенозной мальформации сосудов спинного мозга
Изменение интенсивности болей и выраженности неврологических симптомов при нагрузке, в определенных положениях тела и во время менструаций (у женщин) помогает диагностике. Аускультативно шумы над областью артериовенозной мальформации (АВМ, ангиомы, гемангиомы) прослушиваются редко. Их следует попытаться обнаружить у пациента в покое и после физической нагрузки.
У большинства больных может быть повышено содержание белка в спинномозговой жидкости (СМЖ, ликворе) с возможным наличием плеоцитоза.
У пациентов артериовенозными мальформациями (АВМ, ангиомами, гемангиомами) с возможны кровоизлияния в спинной мозг и спинномозговую жидкость (СМЖ, ликвор). При проведении диагностической миелографии и КТ ангиографии с контрастированием поражения сосудов обнаруживают в подавляющем большинстве случаев. Исследование производят в положении больного лежа на спине. Анатомическое строение большинства сосудистых мальформаций спинного мозга удается обнаружить с помощью селективной спинальной ангиографии. Процедура селективной спинальной ангиографии требует от врача нейрохирурга большого опыта для её проведения больному.
Кавернозные гемангиомы спинного мозга и эпидурального пространство позвоночного канала
Кавернозные гемангиомы в эпидуральном пространство позвоночного канала встречаются редко. Кавернозная гемангиомы эпидурального пространства могут быть достоверно диагностирована у пациента после гистологического исследования полученного операционного материала. В зависимости от высоты расположения эпидуральной кавернозной гемангиомы относительно уровня спинного мозга у больного будут жалобы на боль в спине, нарастающую слабость и онемение в руках и ногах. На МРТ спинного мозга будут видно образование с однородным интенсивным сигналом, однородным высокоинтенсивным сигналом, и однородным равномерным повышением сигнала после внутривенного контрастирования, что является типичным для эпидуральной кавернозной гемангиомы.
На МРТ поясничного отдела спинного мозга на поперечном его срезе на уровне Th12-L1 позвонков показана эпидуральная кавернозная гемангиома, оттесняющая спинной мозг кпереди (указана стрелкой).
Эпидуральная кавернозная гемангиома в чистом виде встречается редка. Она составляет только 4% от всех эпидуральных опухолей и 12% от всех внутримозговых (интрамедуллярных) гемангиом спинного мозга. Кавернозная гемангиома представляет собой конгломерат из плотно упакованных, расширенных, тонкостенных сосудов с отсутствием эластичного слоя (эластичной мембраны). Опухоль не является злокачественной, но за счёт своего объёма вызывает вторичные проблемы, сдавливая спинной мозг или нервные корешки.
Проявления спинальной эпидуральной кавернозной гемангиомы включают синдромы компрессии спинного мозга и радикулопатии. Поражение спинного мозга будет зависеть от того, где и на каком уровне находится опухоль в позвоночном канале. Эти опухоли могут быть обнаружены в шейном, грудном и поясничном отделах позвоночного канала. В позвоночном канале они могут расти по передней и задней поверхности спинного мозга или в боковом отделе эпидурального пространство, сдавливая межпозвонковое отверстие с проходящим в нём нервным корешком. Кавернозные гемангиомы имеют склонность к кровотечению. При большом объёме кровотечения может произойти сдавление спинного мозга с острым началом неврологических симптомов. У пациента могут наблюдаться хронические неврологические симптомы, если кавернозная гемангиома растёт медленно и не сопровождается кровотечением. Больные могут также страдать от дисфункции мочевого пузыря. Но она встречается реже, чем болевые синдромы или парез мышц с нарушением чувствительности.
На МРТ поясничного отдела спинного мозга на уровне Th12-L1 позвонков показана эпидуральная кавернозная гемангиома после введения контрастного вещества, оттесняющая спинной мозг кпереди (указана стрелкой).
Дифференциальный диагноз эпидуральной кавернозной гемангиома включает в себя:
- менингиому
- лимфому
- шванному
- ангиолипому
- грыжу межпозвоночных дисков
- синовиальную кисту
- гранулематозную инфекцию
- истинную эпидуральную гематому
- экстрамедуллярные кровоизлияния
Сочетание истории болезни у пациента, результатов его неврологического осмотра, лабораторных данных, а также МРТ может быть использована для сужения круга дифференциального диагноза. История болезни может помочь отличить эпидуральную кавернозную гемангиому от некоторых других поражений спинного мозга. Например, при травме, оперативном вмешательстве на структуры позвоночника или коагулопатиях можно предположить истинную эпидуральную гематому. Если больной жалуется на боли при подъеме тяжести или физическом напряжения, более вероятным диагнозом будет грыжа межпозвонковых дисков. Осмотр пациента помогает диагностировать у него эпидуральную инфекцию (бактериальный эпидурит), который проявляться лихорадкой, напряжением мышц шеи и болезненностью при пальпации остистых отростков. Больные с серповидно-клеточной анемией могут быть склонны к развитию экстрамедуллярного кроветворения. Это заболевание должно быть связано найденными отклонениями в костном мозге соседних позвонков на МРТ позвоночника.
МРТ спинного мозга является лучшим диагностическое методом обследования при исследовании эпидуральной кавернозной гемангиомы. Классический находкой при МРТ спинного мозга будет масса, расположенная в эпидуральном пространстве. Эта масса обычно вдавливается в контур спинного мозга и может так же распространиться на соседние точки выхода нервов в межпозвонковых отверстиях. На T1-взвешенных изображениях эти массы, как правило, дают схожий с соседними межпозвонковыми дискам сигнал, или изоинтенсивный с очагами гиперинтенсивного сигнала. T2-взвешенные изображения чаще всего демонстрируют однородное или гетерогенное увеличение сигнала. Изображения, полученные после введения контраста, обычно производят заметное усиление сигнала от найденной массы кавернозной гемангиомы. Некоторые кавернозные гемангиомы на МРТ спинного мозга также могут иметь низкий сигнал на T1-взвешенных изображениях, Т2-взвешенных изображениях и после контрастирования изображения. Низкий сигнал на Т2-взвешенных изображениях является наиболее распространенным.
Некоторые кавернозные гемангиомы также могут иметь связи с твёрдой мозговой оболочкой (дуральный хвост). Дурального хвост считается истинным, если есть тонкое утолщение твёрдой мозговой оболочки спинного мозга вблизи массы гемангиомы с широким углом. Если кавернозная гемангиома расположена в боковой части эпидурального пространства позвоночного канала, это может привести к расширению межпозвонкового отверстия (точки выхода нервного корешка).
Интрамедуллярные кавернозные гемангиомы спинного мозга встречаются чаще, чем эпидуральные (экстрамедуллярные) гемангиомы.
Хирургическое удаление гемангиомы в настоящее время рекомендуется лишь при неэффективности других методов лечения (эмболизация, лучевая терапия) т.к. риск кровотечения при подобном вмешательстве составляет около 1,4 % -4,5% в год. Если у пациента уже был эпизод кровоизлияния из гемангиомы, риск возникновения повторного кровотечения оценивается в 66% в год.
Даже при отсутствии кровотечения из интрамедуллярных и экстрамедуллярных кавернозных гемангиом они вызывают прогрессирующее ухудшение клинической картины. Это связанно с нарастающим объём самой гемангиомы, что наблюдается в большинстве случаев. В послеоперационном периоде лучшие клинические результаты получены у пациентов при экстрамедуллярной локализации кавернозных гемангиомах, нежели интрамедуллярной. Интрамедуллярные кавернозные гемангиомы растут в пределах спинного мозга, который требуются рассечь для обеспечения доступа к опухоли (62% улучшений после операции). Экстрамедуллярная кавернозная гемангиома находится за пределами спинного мозга и может быть удалены, оставляя спинной мозга нетронутым (90% улучшений после операции).
Источник
Артерио-венозные мальформации спинного мозга — методы диагностики, лечения по Европейским рекомендациям
Сосудистые пороки развития редко встречаются в спинном мозге и часто неправильно диагностируются. К ним относятся врожденные каверномы, артериовенозные мальформации (АВМ), приобретенные артериовенозные фистулы твердой мозговой оболочки. АВМ включают перимедуллярные фистулы, гломерулярные АВМ и ювенильные АВМ.
Интрадуральные артерио-венозные мальформации (АВМ) кровоснабжаются спинальными артериями, в то время как дуральные мальформации кровоснабжаются менингеальными артериями, являющими ветвями корешковых артерий. 80% всех АВМ спинного мозга представляют собой дуральные фистулы с частотой возникновения 5-10 на миллион населения в год. АВМ твердой мозговой оболочки проявляются во взрослом возрасте, в то время как спинномозговые АВМ поражают молодых людей.
Клиническая картина представлена прогрессирующей миелопатией и/или радикулопатией с приступами внезапного или флуктуирующего ухудшения вплоть до поперечного поражения. Субарахноидальное кровоизлияние редко встречается при перимедуллярных фистулах и часто при ангиомах.
Клиническая симптоматика отражает поражение нижних двигательных нейронов, нарушение сфинктеров, поперечные чувствительные поражения и частично симптомы поражения верхних двигательных нейронов. Мышечные боли и боли в пояснице были зарегистрированы у 30% пациентов с артериовенозными фистулами твердой мозговой оболочки. В большинстве случаев имеет место различная степень нарушения чувствительности.
Частое несоответствие локализации дуральной фистулы клиническим симптомам поражения спинномозгового уровня также подтверждает теорию о неадекватном венозном оттоке. 50% пациентов, не получающих лечения, становятся инвалидами в течение трех лет.
Симптомы:
— Грудная сенсомоторная миелопатия.
— Спастический парапарез.
— Нарушения функции тазовых органов.
— Спинальные атаксии.
— Боль в спине и корешковые боли.

Схематическое изображение различных типов артерио-венозной мальформации (АВМ).
Левая артерио-венозная фистула ТМО, средняя перимедуллярная фистула, правая артерио-венозная мальформация (АВМ).
а) Артериовенозные фистулы твердой мозговой оболочки спинного мозга. Артериовенозные фистулы твердой мозговой оболочки локализуются сбоку в твердой мозговой оболочке вблизи места выхода корешка нерва. Она кровоснабжается радикуломенингеальной ветвью соответствующей сегментарной артерии. Венозный отток проходит по перимедуллярным венам вдоль поверхности спинного мозга с ретроградным заполнением, окклюзией и расширением венозного сплетения.
Также нарушается местный венозный отток из интрадурального пространства. Высокое венозное давление считается возможной причиной клинических симптомов, приводя к снижению перфузии, ишемии и отеку.
Артериовенозные фистулы твердой мозговой оболочки становятся симптоматическими в пожилом возрасте. Преобладают пациенты мужского пола. В большинстве случаев дуральный артериовенозный очаг находится в нижнем грудном или поясничном отделе. Направление преобладающего венозного оттока из самых артериовенозных фистул твердой мозговой оболочки является ростральным.
Хирургическое лечение состоит в прекращении интрадурального венозного оттока. Кроме того, возможно эндоваскулярное лечение жидкими эмболами.
— Кровоснабжение: менингеальные, корешковые, экстрадуральные артерии
— Локализация фистулы: сбоку в твердой мозговой оболочке вблизи точки проникновения корешка нерва
— Венозный отток: перимедуллярно, нарушение местного венозного оттока
Патофизиология. Наиболее важным патогенетическим фактором артериовенозных фистул твердой мозговой оболочки является высокое венозное давление в результате артериализации вен. Из-за отсутствия местного венозного оттока увеличивается венозное давление и уменьшается артерио-венозный градиент давления, что приводит к тромбозу спинальной микроциркуляции и к хронической спинальной гипоксии. В итоге развивается инфаркт с некрозом, демиелинизация и атрофия спинного мозга и нервных корешков.

б) Перимедуллярные фистулы спинного мозга. Перимедуллярные фистулы кровоснабжаются несколькими ветвями передней спинномозговой артерии. Отток идет в двух направлениях по венозному сплетению спинного мозга. Перимедуллярная фистула находится вне спинного мозга, она скрыта между корешками и покрыта утолщенной арахноидальной оболочкой. Фистула часто связана с аневризматическим расширением или венозными эктазиями.
Сброс артериальной крови в венозную систему вызывает венозный застой и обструкцию оттока, что приводит к хронической гипоксии.
Тяжелый предоперационный неврологический статус значительно улучшается после операции и остается стабильным. Первым этапом лечения является эмболизация со спиралями и/или жидким материалом. Эмболизация выполняется как можно ближе к фистуле. Вторым шагом является хирургическое лечение. Хирургический подход осуществляется сзади с помощью ламинэктомии или ламинотомии с окклюзией фистулы в нескольких местах за пределами спинного мозга.
— Кровоснабжение: передняя спинальная артерия
— Локализация фистулы: за пределами спинного мозга
— Венозный отток: в двух направлениях по венозному сплетению спинного мозга, венозные эктазии
в) Ангиомы спинного мозга. Ангиомы могут кровоснабжаться несколькими ветвями передней спинномозговой артерии. Венозный отток идет по двум направлениям в венозные сплетения спинного мозга.
Необходимо как эндоваскулярное, так и хирургическое лечение. Сначала выполняется эмболизация главного приводящего сосуда ангиомы для уменьшения притока крови, далее открытая хирургическая операция. Частичная эмболизация приводящего сосуда уже снижает риск кровотечения и приводит к улучшению неврологической симптоматики. Обычно некоторое ухудшение после операции с частичным восстановлением. После полного удаления рецидивы не возникают.
В случае бессимптомного течения мы рекомендуем тактику «ждать и наблюдать». При некоторых симптоматических ангиомах эффективна эмболизация.
— Кровоснабжение: передняя спинальная артерия
— Локализация фистулы: внутри спинного мозга
— Венозный отток: венозное сплетение спинного мозга.
г) Визуализация. Основной проблемой лечения пациентов с артериовенозными фистулами твердой мозговой оболочки является своевременное установление точного диагноза.
• MPT-признаки артериовенозных фистул твердой мозговой оболочки включают гиперинтенсивный сигнал в грудном отделе спинного мозга на Т2-взвешенных изображениях, размытые поля мозга, расширенные перимедуллярные сосуды, отек в грудном отделе спинного мозга и усиление изображения спинного мозга и/или перимедуллярных сосудов при контрастировании гадолинием.
• Автоматическая эллиптически ориентированная упорядоченная трехмерная МР-ангиография с гадолинием подтверждает наличие артериовенозных фистул твердой мозговой оболочки, указывает на уровень фистулы.
• Ангиография показывает точное место артериовенозных фистул твердой мозговой оболочки и демонстрирует отсутствие нормального венозного возврата, подтверждая наличие венозной гипертензии. Отсутствие контрастирования при низком объеме сброса может привести к отрицательным данным при ангиографии. Выполнение миелографии больше не рекомендуется.
д) Эндоваскулярное лечение артерио-венозных мальформаций спинного мозга. Селективная эмболизация с поливиниловым спиртом (ПВС) дает высокую частоту рецидивов, но показывает лучшие результаты с прочным N-бутил-2-цианоакрилатом. Эндоваскулярная эмболизация с N-бутил-2-цианоакрилатом позволяет достичь хорошего, стабильного результата, равного открытой операции у 25% пациентов.
Основной проблемой при артериовенозных фистулах твердой мозговой оболочки является проникновение через фистулу в проксимальную часть шунтирующей вены, где должен быть размещен клей. При невозможности выполнения частота рецидивов возрастает до 40-70%.
• Окклюзия: 46%
• Заболеваемость: < 4%
• Смертность: 0%.
е) Хирургическое лечение артерио-венозных мальформаций спинного мозга. Хирургическая окклюзия интрадуральных вен является простым методом. Только у пациентов с внутри- и экстрадуральными дренирующими венами показано полное иссечение фистулы или прерывание внутри- и экстрадурального венозного оттока.
— Окклюзия: 98%
— Заболеваемость: 2%
— Смертность: 0%
ж) Рецидивы. Рецидив возникает либо при реканализации эмболизированного сосуда, либо при развитии новой фистулы.
Неэффективность внутрисосудистой эмболизации по-прежнему выше, чем открытой хирургии. Тем не менее, эмболизация имеет преимущество у пациентов с плохим общим состоянием. В случае протяженных коллатералей или питающих сосудов возможно хирургическое лечение.
з) Кавернома спинного мозга:
— Составляет 5% от всех спинальных сосудистых мальформаций. Дискретные, разделенные на дольки и четко ограниченные каверномы состоят из расширенных капилляров без функциональных тканей между расширенными сосудами.
— Проявляются кровотечением, обызвествлением, рубцеванием с острым или прогрессирующим ухудшением.
— На Т2-взвешенных изображениях выявляется гипоинтенсивный ободок и неоднородный гиперинтенсивный центр. Каверномы не выявляются при ангиографии.
— Методом выбора является хирургическая резекция.
и) Резюме:
• Как эндоваскулярный, так и хирургический метод лечения артериовенозных фистул твердой мозговой оболочки обеспечивают хороший продолжительный клинический исход в большинстве случаев.
• Хирургия артериовенозных фистул твердой мозговой оболочки является простым, безопасным и окончательным методом лечения.
• Во время диагностической ангиографии при возможности должна быть выполнена эмболизация.
• Другие пороки развития требуют междисциплинарного подхода нейрохирургов и нейрорадиологов.
• Пациенты с каверномами являются кандидатами на хирургическое лечение.
к) Европейские рекомендации:
• Хирургия — рекомендуемое лечение с низким уровнем неудач для спинальных фистул и отдельных артерио-венозных мальформаций (АВМ).
• Прогрессирующее естественное течение дает основания рекомендовать раннее окончательное лечение.
• В ходе диагностической ангиографии должна быть произведена попытка эмболизация.
• Эмболизация не должна выполняться в случае наличия обширной сети коллатеральных сосудов.
• Вмешательства при интрадуральных АВМ должны проводиться опытными хирургами.
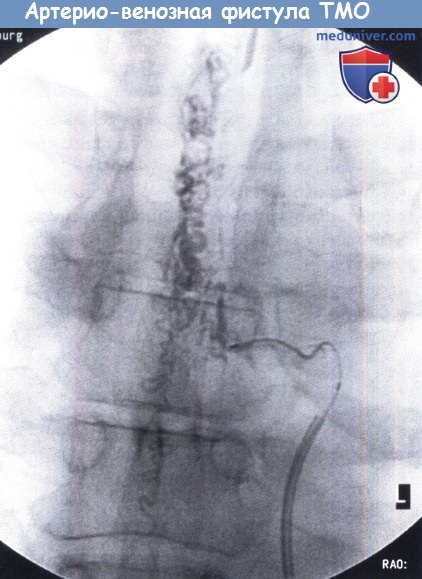
Ангиография: артерио-венозная фистулы ТМО с менингеальными питающими сосудами,
сбрасывающими кровь в расширенные корешковые вены.

Интраоперационный вид каверномы.
— Также рекомендуем «Инфекция позвоночника (позвонков, дисков) — методы диагностики, лечения по Европейским рекомендациям»
Оглавление темы «Нейрохирургия позвоночника.»:
- Боль в пояснице — методы диагностики, лечения по Европейским рекомендациям
- Грыжа диска поясничного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Стеноз позвоночного канала в поясничном отделе позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Спондилолистез — методы диагностики, лечения по Европейским рекомендациям
- Юкстафасеточная киста сустава позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Артерио-венозные мальформации спинного мозга — методы диагностики, лечения по Европейским рекомендациям
- Инфекция позвоночника (позвонков, дисков) — методы диагностики, лечения по Европейским рекомендациям
- Спинальный эпидуральный абсцесс позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Поперечный миелит при ВИЧ — методы диагностики, лечения по Европейским рекомендациям
- Травма верхнего шейного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
Источник
