Болезнь кальве позвоночника мкб 10
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Другие названия и синонимы
Остеохондропатия тела позвонка, Платиспондилия.
Названия
Болезнь Кальве.
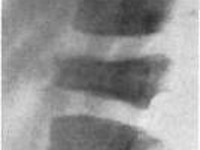
Асептический некроз тел позвонков при болезни Кальве (рентгенография позвоночника)
Синонимы диагноза
Остеохондропатия тела позвонка, Платиспондилия.
Описание
Болезнь Кальве (син. : платиспондилия, vertebra plana, vertebra osteonecrotica) — асептический некроз тела одного из позвонков в виде снижения его высоты и деформации (возможно поражение и нескольких позвонков).
Симптомы
Наиболее часто патологический процесс локализуется в грудном отделе позвоночника, реже в поясничном и шейном. Обычно поражается тело позвонка, очень редко дужка, суставные и поперечные отростки. Одинаково часто встречаются солитарная форма и множественное поражение позвонков.
Заболевание проявляется болью в спине, уменьшающейся при соблюдении постельного режима и усиливающейся при пальпации или перкуссии в области пораженного позвонка. По мере развития болезни появляется быстрая утомляемость в спине. Нередко первыми симптомами заболевания являются боль в области пораженных сегментов позвоночника, нарушение функции спинномозговых корешков, возникающее в момент патологического перелома тела позвонка. В ряде случаев в течение первых 3-7 дней может повышаться температура тела до 39°. При пальпации костно-связочных структур позвоночника отмечаются локальная болезненность, ограниченное напряжение мышц и незначительное пуговчатое выпячивание остистого отростка пораженного позвонка. Нарушение функции позвоночника проявляется ограничением его сгибания и разгибания. В результате рефлекторного напряжения мышц наступает ограничение подвижности позвоночника. Позже определяют выстояние остистого отростка позвонка, реже наступает явный кифоз. Четкого соответствия между выраженностью клинических признаков и степенью разрушения тел позвонков не наблюдается.
Причины
Болезнь Кальве по сути является остеохондропатией тела позвонка. Встречается редко и преимущественно у детей в возрасте 2-15 лет. Как правило болеют мальчики. Течение медленное — 4-8 лет. В настоящее время выделяют генуинную болезнь Кальве (остеохондропатия) и симптоматическую болезнь Кальве — рентгенологически выявляемую платиспондилию как результат патологического перелома тела позвонка. В большинстве случаев болезнь Кальве обусловлена эозинофильной гранулемой. Приобретенные формы отмечаются при болезни Гоше, лимфогранулематозе, аневризмальной кисте кости, крайне редко при остеохондропатии, или асептическом некрозе, тела позвонка. Редко причиной деформации является врожденный порок развития позвонков. Болезнь Кальве следует отличать от болезни Кюммеля, при которой в анамнезе всегда устанавливается травма.
Лечение
Лечение чаще консервативное, которое заключается в разгрузке позвоночника, лечебной гимнастике, также проводят массаж и общеукрепляющие мероприятия. Назначают постельный режим, проводят реклинацию позвоночника в гипсовой кроватке. Рентгенологический контроль осуществляется через каждые 6 месяцев. Лечение продолжается от 3 до 5 лет. Плоский позвонок восстанавливается на 2/3 первоначальной высоты. После восстановления высоты позвонка больному разрешают находиться в кортикальном положении в реклинирующем корсете. При отсутствии эффекта от консервативного лечения и тенденции к восстановлению функции корешков спинного мозга проводят операцию: реклинация позвоночника достигается двумя компрессирующими скобами типа Цивьяна — Рамиха, которые фиксируют за остистые отростки плоского позвонка, а также выше и ниже лежащих позвонков. Благодаря этому нагрузка переносится на задние (непораженные) отделы позвонков, что создает благоприятные условия для восстановления тела плоского позвонка. Уже через 3-4 недели. После операции больной может принимать вертикальное положение при условии ношения полиэтиленового корсета. Полностью восстановить функцию пораженного отдела позвоночника и исправить его деформацию не удается. Оставшаяся клиновидная деформация тела позвонка в последующем является причиной развития дистрофического процесса в смежных межпозвоночных дисках (остеохондроз).
Источник
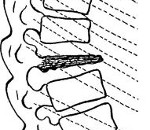
Болезнь Кальве — это редко встречающееся заболевание позвоночника, в основе которого лежит асептический (неинфекционный) некроз тела одного или двух находящихся в позвоночном столбе позвонков. Протекает с увеличивающимся болевым синдромом в области пораженного некротическим процессом позвонка. Характерно выпячивание остистого отростка пораженного позвонка, его болезненность при пальпации, напряжение паравертебральных мышц и ограничение подвижности позвоночника в этой области. Диагностируется по данным рентгенографии, КТ или МСКТ позвоночника. Основу лечения болезни Кальве составляет консервативная методика (ЛФК, массаж, специальный режим), при ее неэффективности проводится оперативное лечение.
Общие сведения
Болезнь Кальве (остеохондропатия тела позвонка, платиспондилия) носит свое название в память о впервые описавшем ее в 1925 году ученом. Наряду с болезнью Келера, болезнью Шляттера и болезнью Тиманна относится к группе заболеваний, именуемых остеохондропатиями. Болезнь Кальве наблюдается среди детей и подростков в возрасте от 2 до 17 лет, но наиболее часто у мальчиков в период от 4 до 7 лет. В наибольшем числе случаев протекает с поражением грудного позвонка, находящегося в самой высокой точке грудного кифоза и несущего самую большую нагрузку. Гораздо реже встречается асептический некроз позвонка в поясничном отделе. В отдельных случаях болезнь Кальве сопровождается некрозом сразу двух позвонков, как правило, расположенных рядом или через один здоровый позвонок.

Болезнь Кальве
Причины
До настоящего времени в травматологии и ортопедии нет ясного представления о причинах, вызывающих болезнь Кальве. Среди факторов, которые наиболее вероятно лежат в ее основе, называют наследственную предрасположенность, в результате которой в «слабом» от рождения позвонке под воздействием физических нагрузок начинают происходить патологические изменения. Ряд авторов считает, что болезнь Кальве развивается как следствие локального нарушения кровоснабжения костной ткани отдельного взятого позвонка.
Патогенез
Характеризующие болезнь Кальве некротические процессы, происходящие в теле позвонка, приводят к нарушению его прочной костной структуры. В результате под воздействием давления со стороны смежных позвонков он уплощается, а примыкающие к нему межпозвоночные диски утолщаются. Эти изменения отчетливо видны на рентгенограммах пораженного отдела позвоночника. Со временем в некротизирующемся позвонке происходит глубокая перестройка и начинается процесс восстановления костной структуры. Болезнь Кальве длится несколько лет. У перенесших ее пациентов наблюдается остаточные явления в виде незначительного снижения высоты позвонка и его легкой клиновидной деформации. В зрелом возрасте у них происходит ранее развитие остеохондроза в смежных с измененным позвонком межпозвоночных дисках.
Симптомы болезни Кальве
Патология обычно имеет малозаметное начало, которое в отдельных случаях может сопровождаться подъемом температуры от 37,2 до 38 °С. Основной жалобой пациентов, имеющих болезнь Кальве, является боль в спине. Болевой синдром может носить периодический характер. Зачастую он сопровождается иррадиацией боли в нижние конечности. Как правило, боль уменьшается и даже полностью исчезает в положении лежа и увеличивает свою интенсивность при физической нагрузке. Локализация боли соответствует области расположения пораженного позвонка. Усиление боли при физической активности приводит к тому, что имеющие болезнь Кальве дети избегают игр и прогулок, становятся малоподвижными и предпочитают лежать.
При осмотре в области пораженного позвонка обращает на себя внимание небольшое пуговчатое выпячивание его остистого отростка. Ощупывание и перкуссия в области некротизирующегося позвонка приводят к усилению болевого синдрома. Пальпация мышц в этой области выявляет их избыточное напряжение. Подвижность позвоночного столба в пораженной области ограничена. Во-первых это связано с выраженной болезненностью при движениях, а во-вторых обусловлено ограничивающим свободные движения мышечным напряжением. Следует отметить, что четкой корреляции между выраженностью симптоматики и степенью деструкции позвонка при болезни Кальве не наблюдается.
Диагностика
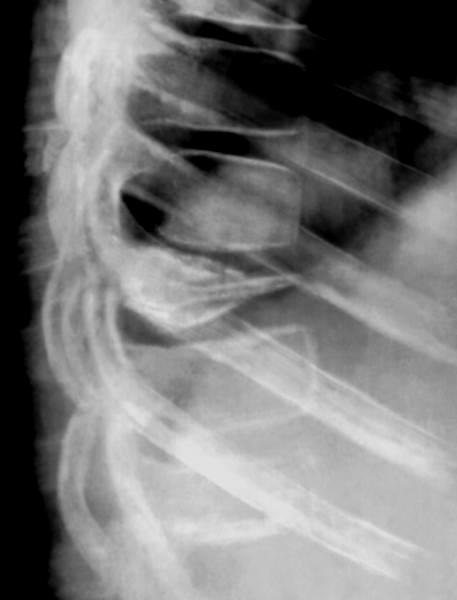
В некоторых случаях болезнь Кальве становится для травматолога-ортопеда или вертебролога случайной находкой, обнаруженной на рентгенограмме позвоночника. В диагностическом смысле рентгенография позвоночника наиболее информативна, если она проведена в боковой проекции. Для более детального изучения происходящих в позвонке изменений и с целью дифференциальной диагностики болезни Кальве пациента дополнительно обследуют при помощи МСКТ или КТ позвоночника.
В начале заболевания на снимках выявляется утолщение замыкательных пластинок и остеопороз центрального отдела тела измененного позвонка. Дальнейшее прогрессирование асептического некроза приводит к уменьшению высоты пораженного позвонка в среднем до ¼ его высоты в здоровом состоянии. При этом отмечается увеличение толщины межпозвоночных дисков, сверху и снизу примыкающих к неркотизирующемуся позвонку. Тело измененного позвонка больше сдавлено в переднем отделе, что выглядит на рентгенограмме как небольшая клиновидная деформация. Ширина его увеличена так, что тело позвонка выступает за пределы расположенных рядом с ним здоровых позвонков. Рентгенологически наблюдается зазубренность контуров тела уплощенного позвонка. Большая интенсивность изображения тела этого позвонка свидетельствует о развитии в нем некротических процессов.
Дифференцировать болезнь Кальве необходимо от перелома позвоночника в области тела позвонка, болезни Бехтерева, туберкулеза позвоночного столба, некоторых аномалий развития позвоночника.
Лечение болезни Кальве
Общепринято консервативное лечение, которое заключается в общеукрепляющих мероприятиях, разгрузочном режиме для позвоночника (постоянное горизонтальное положение пациента), проведении массажа, физиотерапии (магнитотерапия, рефлексотерапия) и лечебной физкультуры. Осуществляют реклинацию позвонка при помощи гипсовой кроватки. Контроль за результатами лечения производят каждые полгода путем рентгенологического исследования. После восстановления позвонка до 2/3 его высоты пациенту разрешают принимать вертикальное положение, но при этом он должен находиться в реклинирующем корсете. Консервативное лечение пациентов, имеющих болезнь Кальве, может занимать от 2 до 5 лет.
В случаях, когда болезнь Кальве прогрессирует, несмотря на проводимые консервативные мероприятия, показано хирургическое лечение. Его целью является остановка прогрессирующей деформации позвонка путем фиксации позвоночника. Однако следует учитывать, что проводимое хирургическое лечение не в состоянии полностью скорректировать имеющуюся деформацию позвонка и на 100% восстановить его функцию. Лечить болезнь Кальве можно при помощи нескольких хирургических методик: межтелового спондилодеза, фиксации пластинами или скобами и т. п. Через 3-4 недели после проведенного хирургического вмешательства пациенту разрешают понемногу находиться в вертикальном положении с обязательным ношением корсета.
Литература 1. Руководство по ортопедии и травматологии/ под ред. Новаченко Н.П. 2. Рентгенодиагностика заболеваний позвоночника/ Тагер И.Л. и Дьяченко В.А. 3. Болезни костей у детей/ Волков М.В. | Код МКБ-10 M93.8 |
Болезнь Кальве — лечение в Москве
Источник
Больные с остеохондропатией головки бедра нуждаются в комплексном патогенетическом лечении в условиях полного исключения нагрузки на больную ногу с момента постановки диагноза. В большинстве случаев заболевания лечение носит консервативный характер. Однако при большом очаге некроза с вовлечением латерального отдела эпифиза у детей в возрасте 6 лет и старше желательно на фоне консервативных мероприятий выполнение хирургического лечения. Это связано с выраженной деформацией головки бедра и затяжным (торпидным) течением заболевания. Выраженная деформация головки бедра, в свою очередь, может стать причиной формирования экструзионного подвывиха в поражённом суставе.
Необходимые условия для комплексного патогенетического лечения:
- исключение компрессии тазобедренного сустава, обусловленной натяжением его капсульно-связочного аппарата и напряжением окружающих мышц, а также продолжающейся осевой нагрузкой на конечность;
- изменение пространственного положения тазового и (или) бедренного компонентов поражённого сустава (консервативными или хирургическими методами) с целью полного погружения головки бедра в вертлужную впадину с созданием степени костного покрытия, равной единице;
- стимуляция восстановительных процессов (реваскуляризации и реоссификации) и резорбции некротизированной костной ткани в головке бедра, освобождённой от компрессирующих влияний и погружённой в вертлужную впадину.
Консервативное лечение
Консервативное лечение проводят в условиях постельного режима, при этом поражённой нижней конечности придают положение отведения и внутренней ротации, способствующее полному погружению головки бедра в вертлужную впадину. Это положение поддерживают шиной Мирзоевой. Гипсовой повязкой-распоркой на коленные суставы по Ланге, манжеточным или лейкопластырным вытяжением за бедро и голень, а также некоторыми другими приспособлениями, которые выполняют и дисциплинарную функцию.
Необходимое отведение и внутренняя ротация в тазобедренном суставе, как правило, составляет 20-25°. Шину Мирзоевой и манжеточное вытяжение снимают на время лечебных и гигиенических мероприятий — обычно не более чем на 6 ч в сутки. Вытяжение проводят и круглосуточно курсами продолжительностью 4-6 нед, совпадающими с проведением курсов физиотерапии, не менее 3-4 курсов в год.
Преимущества съемных приспособлений — возможность полноценной лечебной гимнастики и физиотерапевтических процедур. Кроме того, появляется возможность ограниченной ходьбы на костылях без опоры на больную ногу или с дозированной нагрузкой, способствующей стимуляции репаративного процесса в стадии восстановления, облегчается уход за больным. Однако при отсутствии должного контроля пребывания ребёнка в подобных приспособлениях рекомендуют наложение гипсовой повязки в положении Ланге. Возможность передвижения ребёнка при помощи костылей зависит от возраста пациента, развития координации движений и его дисциплинированности. Имеет значение и характер поражения — одно- или двустороннее.
Нередко началу лечения в условиях центрирующего приспособления мешает хронический вялотекущий синовит тазобедренного сустава, сопровождающий болезнь Пертеса — болезненное ограничение отведения и (или) внутренней ротации бедра, а в ряде случаев — сформированное порочное положение сгибания и приведения.
При воспалении поражённого сустава для восстановления амплитуды движений бедра проводят медикаментозное лечение НПВП — диклофенак и ибупрофен в возрастных дозировках и противовоспалительную физиотерапию. Продолжительность такого лечения обычно составляет 2 нед. При отсутствии эффекта перед наложением гипсовой повязки или отводящей шины выполняют теномиотомию контрагированных субспинальных и (или) приводящих мышц бедра.
Лечебная гимнастика — важная часть лечения и заключается в пассивных и активных движениях в тазобедренном (сгибание, отведение и внутренняя ротация) и коленном суставах. Её продолжают и после достижения полной амплитуды движений бедра. Во время физических упражнений ребёнок не должен ощущать выраженные боли и чувство усталости.
Физиотерапевтические процедуры — электростимуляция ягодичных мышц и мышц бёдер, различные виды электрофореза, воздействие на область тазобедренного сустава виброакустическим прибором «Витафон», тёплые (минеральные) грязи. Тепловые процедуры на область тазобедренного сустава (горячие грязи, парафин и озокерит) полностью исключаются.
Физиотерапию проводят в сочетании с массажем мышц области тазобедренных суставов курсами по 8-12 процедур не реже 3-4 раз в год.
Электрофорез ангиопротекторов на область позвоночника сочетают с электрофорезом ангиопротекторов и микроэлементов на область тазобедренного сустава, а также с приёмом внутрь остео- и хондропротекторов. На грудопоясничный отдел позвоночника (Th11-12 — L1-2) назначают электрофорез ганглиоблокатора азаметония бромида (пентамина), на пояснично-крестцовый отдел — аминофиллина (эуфиллина), на область тазобедренного сустава — никотиновой кислоты. На область тазобедренного сустава назначают электрофорез кальция-фосфора-серы, кальция-серы-аскорбиновой кислоты (по трехполюсной методике) или кальция-фосфора.
Контрольную рентгенографию тазобедренных суставов в переднезадней проекции и проекции Лауэнштейна выполняют 1 раз в 3-4 мес. Вопрос о постановке ребёнка на ноги без поддерживающих средств решают при завершении рентгенологической стадии восстановления.
Практически во всех случаях заболевания у детей до 6 лет прогноз при консервативном лечении благоприятный — значительный потенциал новообразования костной ткани в поражённой головке бедра и роста её хрящевой модели обеспечивает полное восстановление формы и размеров головки бедра (ремоделирование) по форме и размерам вертлужной впадины. Продолжительность консервативного лечения в этом возрасте — не более 2-3 лет.
 [18], [19], [20], [21], [22], [23]
[18], [19], [20], [21], [22], [23]
Хирургическое лечение
Реконструктивно-восстановительные хирургические вмешательства для лечения детей с болезнью Пертеса:
- медиализирующая и корригирующая остеотомия бедра;
- ротационная транспозиция вертлужной впадины, которую выполняют как самостоятельное вмешательство, так и в сочетании с медиализирующей остеотомией бедра.
Среди разновидностей ротационных транспозиций вертлужной впадины наиболее востребована операция Солтера.
Хирургическое вмешательство выполняют с целью центрации (полного погружения) головки бедра в вертлужной впадине, снижения компрессирующего воздействия мышц области тазобедренного сустава и стимуляции репаративного процесса.
Высокая эффективность ремоделирующих операций в наиболее тяжёлых случаях болезни Пертеса — субтотального и тотального поражения эпифиза доказана большим клиническим опытом. Хирургическое вмешательство обеспечивает более полное восстановление формы и размеров головки бедра, а также значительное сокращение сроков течения заболевания — пациента ставят на ноги без поддерживающих средств в среднем через 12±3 мес в зависимости от стадии заболевания.
Источник
