Частое мочеиспускание после операции на позвоночнике

Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.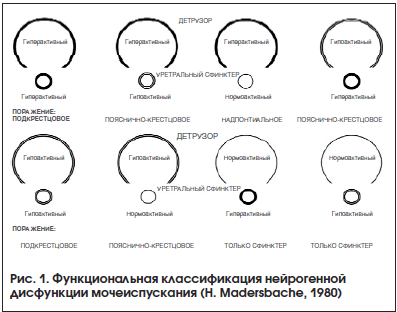
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, периферической и вегетативной нервных систем [19, 20].
Нейрогенное нарушение мочеиспускания, обусловленное травмой позвоночника и спинного мозга, клинически чрезвычайно гетерогенно вследствие вариабельности уровня и степени тяжести поражения [21, 22]. Этот аспект диктует необходимость индивидуального диагностического подхода, выбора адекватного метода коррекции работы нижних мочевых путей. Реабилитационный путь спинального пациента в настоящее время невозможно представить без тесного сотрудничества невролога и уролога. Совместный современный подход специалистов к проблеме урологических осложнений травмы спинного мозга обеспечивает пациенту верное понимание собственного состояния и адекватную прогностическую оценку, а также возможность социальной адаптации и повышения качества жизни [23, 24].
Источник
Упражнения ЛФК после операции на позвоночнике: польза, рекомендуемый комплекс

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Операции на позвоночнике являются крайней мерой терапии патологий позвоночного столба. Они выполняются при крайней необходимости, когда консервативные методы лечения не эффективны и больной испытывает сильные боли, не может двигаться. Зачастую причиной такого состояния становятся межпозвоночные грыжи или травмы позвоночника. Методики проведения оперативного вмешательства индивидуальны и зависят от состояния больного и степени тяжести заболевания. Весомым звеном процесса выздоровления становятся упражнения ЛФК после операции на позвоночнике.
Содержание статьи:
Цели и задачи реабилитации
Польза лечебной гимнастики
Комплекс упражнений (+видео)
Ограничения
Физкультура направлена на восстановление подвижности позвоночного столба, укрепление мышц спины. Комплекс разрабатывает врач ЛФК индивидуально для каждого больного. Зависимо от отдела позвоночника, где выполнялась операция (грудной, шейный, поясница), врач подбирает соответствующие упражнения.

Лфк после операции на позвоночнике содержит комплекс упражнений, предназначенных для восстановления конкретного района позвоночного столба, подвергшемуся оперативному вмешательству и является обязательной составной частью реабилитации.
Цели и задачи реабилитации после операции на позвоночнике
После проведенной операции больному становится лучше, поскольку исчезает сильная боль, но до полного выздоровления нужно пройти длинный реабилитационный путь. Его продолжительность варьирует от месяца до года, зависимо от сложности хирургической манипуляции. Этот период требует от больного внимательного и систематического выполнения всех предписаний доктора. Только благодаря такому тандему прогноз заболевания будет положительным и резко снизится риск рецидива. Реабилитация подразумевает выполнение следующих задач:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- стабилизация состояния больного;
- снять ограничения подвижности;
- восстановление нормального функционирования позвоночника;
- полное устранение воспалительного процесса и боли в позвоночном столбе;
- снятие ограничению на физическую нагрузку.
Целью реабилитации является восстановление двигательной функции после операции на позвоночнике, полное снятие болевого синдрома, укрепление мышц спины и предупреждение рецидивов болезни. В первый период после операции пациенту прописывают постельный режим. Его длительность зависит от вида хирургического вмешательства и составляет от 3 до 7 дней.
Более продолжительное ограничение движения (до 2 месяцев) прописывают после спондилолистеза, операции по восстановлению сместившихся позвонков. После манипуляции больному одевают гипсовый корсет, который со временем заменяется на шинно-кожаный съемный. Весь период реабилитации пациент лежит на специально оборудованной кровати.
 После операции по поводу исправления сколиоза больного переводят в палату интенсивной терапии и лишь на третьи сутки – в обычную. В первые две недели больному прописывают строгий постельный режим, а по истечению этого срока, разрешают немного ходить. На весь период реабилитации ему назначают ношение корсета, ограничивающего движения, выполнять пешие прогулки, постепенно увеличивать расстояние.
После операции по поводу исправления сколиоза больного переводят в палату интенсивной терапии и лишь на третьи сутки – в обычную. В первые две недели больному прописывают строгий постельный режим, а по истечению этого срока, разрешают немного ходить. На весь период реабилитации ему назначают ношение корсета, ограничивающего движения, выполнять пешие прогулки, постепенно увеличивать расстояние.
Принципы реабилитации
Период восстановления после операции содержит комплекс мероприятий, которые проходит каждый больной на пути к выздоровлению:
- консультации невролога, хирурга, реабилитолога (других врачей по показаниям);
- медикаментозная терапия (препараты группы НПВС, анестетики);
- физиопроцедуры;
- лечебная гимнастика;
- отдых в санатории.
Это единый комплекс рекомендаций, который нужно выполнять, чтобы быстрее восстановиться после хирургического вмешательства.
Ранний период
Первые 14 дней после проведенной операции на позвоночнике именуют ранним периодом. Для него характерны:
- заживление операционного шва;
- восстановление чувствительности конечностей;
- снижение интенсивности боли.
 Больному назначают ношение специального корсета, который рекомендуют использовать и в другие периоды реабилитации. Он ограничивает резкие движения, удерживает в стабильном состоянии позвонки, предупреждает их смещение. Также больному прописывают медикаменты (НПВС, обезболивающие, седативные) и лфк.
Больному назначают ношение специального корсета, который рекомендуют использовать и в другие периоды реабилитации. Он ограничивает резкие движения, удерживает в стабильном состоянии позвонки, предупреждает их смещение. Также больному прописывают медикаменты (НПВС, обезболивающие, седативные) и лфк.
Гимнастику выполняют осторожно, в присутствии инструктора. Позже невролог проводит осмотр пациента, определяет чувствительность конечностей, назначает МРТ. По его результатам решает вопрос о переходе к следующему этапу восстановления.
Поздний период
Этот период начинается с момента выписки больного домой. Он продолжается от 3 месяцев до полугода. Врач дает пациенту советы, как вести себя дома, которые он должен выполнять. Это предупредит появление рецидивов заболевания. Главное, что нельзя делать в этот период – это сидеть. Больному предлагается комплекс упражнений, разработанный инструктором лфк, который направлен на укрепление мышц спины, улучшение циркуляции крови в месте повреждения, что способствует быстрому восстановлению тканей.
Зарядку нужно выполнять систематически, а впоследствии она становиться неотъемлемой частью в профилактике повтора заболевания. Такую гимнастику больные выполняют пожизненно. Нельзя долго находиться на ногах. Каждые полтора часа нужно давать позвоночнику отдохнуть (лежать 20-25 мин).
Отсроченный период
Специалисты считают, что после выполнения операции на позвоночнике, восстановительный период длится всю жизнь. Особенно это касается вмешательства в поясничной зоне. Выполнение упражнений, специально подобранных больным после операции на позвоночнике поясничного отдела, нужно постоянно. Это укрепляет поясничные мышцы, препятствует смещению позвонков и появлению протрузий.
В чем польза лечебной гимнастики
ЛФК после операции на позвоночнике, является комплексом упражнений, направленных на восстановление двигательной функции, улучшение микроциркуляции крови и обменных процессов в тканях позвоночника. Систематическое выполнение гимнастики создает мышечный корсет, препятствующий смещению позвонков. Кроме этого, занятия включают дыхательную гимнастику, которая способствует укреплению нервной системы.
Упражнения выполняются медленно и плавно. Больному нужно избегать резких движений, делать зарядку до появления легкой боли, но не нагружать позвоночник. Вначале комплекс упражнений выполняется под контролем инструктора, а позже больной проводит тренировку самостоятельно.
Некоторые простые упражнения для восстановления позвоночника в ранний период
В этот период больному нельзя садиться, поэтому упражнения выполняются лежа на спине. Зарядка проходит в присутствии врача.
-
 Больному предлагают согнуть ноги в коленях и, опираясь на руки, поднять таз, насколько это возможно. Задержаться в таком положении 10с. Постепенно увеличивать время удерживания до 1 минуты.
Больному предлагают согнуть ноги в коленях и, опираясь на руки, поднять таз, насколько это возможно. Задержаться в таком положении 10с. Постепенно увеличивать время удерживания до 1 минуты. - Лежа на спине согнуть ноги в коленях, руки скрестить на груди. Напрячь брюшину, удерживать 10 секунд, расслабиться. Количество повторов увеличивать до 15 раз.
- И.п то же. Согнутые в коленях ноги подтягивают к груди, таким образом растягивают мышцы спины и ягодиц.
Позже переходят к более сложным упражнениям.
Особенности лечебной физкультуры в поздний период
В поздний реабилитационный период больному увеличивают нагрузки, упражнения более сложные, выполняют по 1-15 подходов. Они направлены на восстановление тонуса мышц.
- Отжимания от пола, спина ровная. Не изнурять себя, а делать не более 15 раз.
- «Велосипед». Вращательные движения ногами выполняют по 15 раз в одну и другую сторону.
- Полу приседы, как будто садиться на стул. Нельзя приседать глубоко. Повторять 15 раз.
Комплекс выполняется утром и дает возможность поддерживать мышечный тонус весь день.
Рекомендуемый комплекс упражнений
Кроме приведенных выше упражнений, больным предлагают выполнять разнообразить комплекс.
- Лечь на спину, руки в стороны, ноги согнуты в коленях, немного разведены. Правым коленом стараться достать левую пятку и наоборот.
- Лежа на спине, руки заведены за голову. Приподнимать голову, тянуться подбородком к груди, стопы напряжены, а носочки тянут на себя.
-
 Больной лежит на спине, руки вдоль туловища ладонями вниз. Опираясь на руки приподнять таз и выполнять произвольные движения (вверх, вниз, в стороны, круговые). Повторять каждое движение по 2-3 раза, постепенно увеличивать амплитуду и повторы до 10-14 раз. Но нельзя выполнять упражнение «через силу». При появлении боли стоит прекратить зарядку.
Больной лежит на спине, руки вдоль туловища ладонями вниз. Опираясь на руки приподнять таз и выполнять произвольные движения (вверх, вниз, в стороны, круговые). Повторять каждое движение по 2-3 раза, постепенно увеличивать амплитуду и повторы до 10-14 раз. Но нельзя выполнять упражнение «через силу». При появлении боли стоит прекратить зарядку. - Стать спиной к стенке, опереться в нее затылком, лопатками и ягодицами. Поднять руки и тянуться вверх 5 мин. По мере выздоровления подниматься на носочки.
Гимнастику нужно делать систематически, постепенно повышая нагрузку и добавляя другие упражнения.
Рекомендуемый комплекс упражнений в отсроченный период
Комплекс упражнений, приведенный выше, больные после операции на позвоночнике должны выполнять всю жизнь. Зарядку делают утром ежедневно. Это поможет укрепить мышцы и избежать дальнейших рецидивов болезни. Правильно подобранный комплекс улучшит кровообращение и снимет спазм мускулатуры. Кроме физкультуры, врач рекомендует больному другие процедуры и занятия, способные предотвратить образование грыж и протрузий.
Дыхательная гимнастика
Такой вид гимнастики очень важен, поскольку он помогает убрать застойные процессы в легких, что образовались во время пребывания больных в лежачем положении. Для этого пациентам дают дуть в наполовину заполненную водой бутылку. Делать это нужно через трубочку. На протяжении дня выполняют 3-4 подхода. Позже дают больному надувать воздушные шарики. При выполнении упражнений следует следить за дыханием: напряжение – вдох, расслабление – выдох.
Кинезиотерапия Бубновского
Методика означает лечение движением. Больным предлагается комплекс упражнений, выполняющихся на специальных тренажерах. Во время тренировки не повышается АД, нет повышенной нагрузки на позвоночник. Гимнастика подбирается для каждого больного индивидуально. Комплекс упражнений направлен на укрепление не только мышц спины, но и суставов. Кинезиотерапия сочетается с дыхательной гимнастикой. Центры доктора Бубновского в Москве:
- ул. Авиамоторная, 10 корп.2;
- Пятницкое шоссе, 6 корп.1;
- ул.Островитянова,10.
Время приема уточняется по телефону.
Плавание
 Травматологи рекомендуют людям, перенесшим операции на позвоночнике посещение бассейна. Плавание, а также выполнение упражнений в воде повышает тонус спинных мышц, улучшает кровообращение и успокаивает нервную систему.
Травматологи рекомендуют людям, перенесшим операции на позвоночнике посещение бассейна. Плавание, а также выполнение упражнений в воде повышает тонус спинных мышц, улучшает кровообращение и успокаивает нервную систему.
Зарядка в воде эффективна и не несет нагрузки на позвоночник, поскольку вода поддерживает тело и снижает мышечное напряжение.
Массаж
Лечебный массаж поводится больным в поздний и отстроченный период реабилитации и включает классический, точечный, сегментарный и другие виды. Направлена методика на укрепление мышечного корсета, а также расслабление нервных спазмов. Во время процедуры разогреваются глубокие мышцы, создается эффект обезболивания. Массаж расслабляет и успокаивает, поэтому его следует выполнять во второй половине дня.
Ограничительные меры
Принципы реабилитации включают в себя не только советы по восстановлению здоровья, но и запреты. Больному нельзя:
- сидеть;
- долго находиться в одном положении;
- поднимать вес более 3 кг;
- длительно носить корсет (более 3 часов);
- физические нагрузки;
- проведение мануальной терапии;
- выполнять скручивающие движения.
Первые полтора месяца больному нельзя садиться, следует избегать резких движений. На протяжении 3 месяцев запрещается ездить в транспорте сидя. Нужно принимать полу лежачее положение и одевать корсет. При переносе тяжести распределять ее на обе руки или класть ношу в рюкзак.
Рекомендации врача
Чтобы предупредить развитие патологий позвоночника врачи рекомендуют:
- избегать физических перенагрузок;
- исключить вредные привычки;
- правильно питаться;
- контролировать свой вес;
- систематически посещать невролога;
- ежегодно делать МРТ позвоночного столба.
Кроме этого следует выполнять предложенный врачом лфк комплекс упражнений, заниматься не активными видами спорта, тренировки проводить в присутствии инструктора.

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Операции на позвоночнике в большинстве своем направлены на устранение причины нарушения функций позвоночного столба (анатомические дефекты позвонков, компрессионный перелом, сужение спинномозгового канала, сдавление корешков). Это только первый шаг в лечении.
Не менее важным является следующий шаг – это восстановление после операции на позвоночнике (реабилитация). Программа реабилитации разрабатывается врачом реабилитологом индивидуально для каждого больного с учетом особенностей течения заболевания.
Цель реабилитационного этапа – восстановление нормальной функции позвоночника после операции. Без правильно разработанного восстановительного периода результат хирургического лечения позвоночника может быть неудовлетворительным. Успех реабилитации зависит не только от опыта врача, но и от усердия пациента.
Реабилитация — это комплексный процесс, в котором принимают участие разные врачи — неврологи, мануальные терапевты, психологи, физиотерапевты и другие специалисты.
К реабилитационным методам на позвоночнике относятся:
- лечебная физкультура;
- лечебный массаж;
- механотерапия;
- рефлексотерапия;
- занятия на специальных тренажерах (вертикализаторах);
- физиотерапия.
Лечебная физкультура (ЛФК)
Это основной метод при восстановлении после многих перенесенных заболеваний и хирургических вмешательств. Ведь физические упражнения — это самый эффективный метод восстановления физиологической активности. ЛФК включает в себя огромное количество упражнений. Комплекс упражнений для каждого конкретного случая подбирает врач. Сами занятия проводятся под контролем инструктора. ЛФК после операций на позвоночнике значительно уменьшает боли, восстанавливает обменные процессы и улучшает кровообращение в органах и тканях. У людей с ограниченными возможностями после хирургического лечения ЛФК помогает поддержать тонус мышц.
Механотерапия
Механотерапия — это комплекс упражнений с использованием специальных тренажеров. Эти упражнения помогают вернуть подвижность суставам, и значительно улучшают двигательную активность конечностей посредством обратной биологической связи. Эти упражнения также подбираются реабилитологом и проводятся под его контролем.
Лечебный массаж
Этот метод входит во все восстановительные программы. Массаж благотворно влияет даже на организм здорового человека. А уж при реабилитации после травмы или операции без массажа и вовсе не обойтись. Лечебный массаж делится на классический, точечный, сегментарный или аппаратный. Выбор типа массажа, длительность процедуры и интенсивность определяется специалистом.
Рефлексотерапия
Это метод, при котором воздействуют на биологически активные точки (акупунктурные точки). Рефлексотерапия пришла к нам с Востока. Это учение включает большое количество методик воздействия на активные точки — это и точечный массаж, и иглоукалывание (акупунктура), и вакуумный массаж, и стоунтерапия (массаж камнями) и другие. Во время рефлексотерапии мобилизуются собственные ресурсы организма человека. Рефлексотерапия порой позволяет уменьшить дозы принимаемых лекарственных препаратов при той или иной патологии.
Занятия в вертикализаторах
Вертикализатор — это специальный аппарат, позволяющий придать телу человека вертикальное положение для того, чтобы устранить негативные физиологические и психологические последствия длительного пребывания в положении лежа или сидя. Систематическое использование такого тренажера является одним из самых важных элементов в процессе восстановления пациентов с грыжей позвоночника после операции, так как благотворно влияет на функционирование всех органов и систем: значительно улучшает функции сердца, вентиляцию легких и моторику кишечника. Эти занятия предотвращают появление спазмов мышц и их дегенерацию (особенно мышц позвоночника); предотвращает появление пролежней и значительно улучшает психический статус пациента.
Физиотерапия
Физиотерапия — это неотъемлемая часть восстановительного периода. Она представляет собой лечение посредством природных и физических факторов: ультразвук, тепло, электрический ток, холод, магнитное поле и т.д. Эти методы улучшают кровообращение тканей, нормализуют обменные процессы, ускоряют заживление ран
