Деформации позвоночника при наследственных болезнях
Наследственные формы нарушений опорно-двигательного аппарата у детей
Выявление наследственных форм нарушений опорно-двигательного аппарата имеет важное практическое значение для ранней адекватной реабилитации. При этом во всех случаях необходима дифференциация указанных расстройств от детского церебрального паралича.
В настоящее время с помощью комплексных биохимических, генетических морфологических и других исследований выделена группа наследственно обусловленных нарушений, вследствие которых развиваются деформации опорно-двигательного аппарата. Установлена роль наследственных характеров в происхождении таких нарушений опорно-двигательного аппарата, как врожденный вывих бедра, косолапость, синдактилии, полидактилии, сколиоз и другие врожденные деформации.
Считается, что наследственные факторы могут играть решающую роль в возникновении различных нарушений опорно-двигательного аппарата.
Типы наследования деформаций позвоночника
Специальными исследованиями установлено, что из 100семейс доминантным типом наследования конкордантные деформации опорно-двигательного аппарата у родственников наблюдаются в 81-й семье, дискордантные — в 19-й. В семьяхс рецессивным типом наследования дискордантные деформации у родственников наблюдались в половине случаев: в 55 семьях из 110.
Рецессивный тип наследования нарушений опорно-двигательного аппарата встречается достаточно часто. Преобладающими деформациями в этих случаях являются различные дефекты нижних конечностей. Дефекты развития шеи и позвоночника в этих семьях в отличие от доминантно наследуемых, занимают второе место, в то время как среди семей с доминантным типом наследования второе место занимают аномалии верхних конечностей.
Аномалии развития опорно-двигательного аппарата, передающиеся по рецессивному типу, наиболее часто выявляются у теть и дядей как по линии отца, так и по линии матери, у родных и двоюродных братьев и сестер.
Примерами рецессивного типа наследования аномалий опорно-двигательного аппарата является врожденная мышечная кривошея.
В настоящее время имеются данные о наследственной предрасположенности к врожденному вывиху бедра. Случаи семейных вывихов бедра описаны многими авторами. В ряде случаев имеет место сочетание врожденного вывиха бедра с другими костно-мышечными аномалиями. Описаны врожденные наследственно обусловленные формы сколиоза.
Нейродиспластические сколиозы и кифозы
Повторение в семьях в 2—3 поколениях сколиоза, энуреза, полых стоп и других врожденных дефектов скелета, отсутствие в анамнезе указаний на перенесенное инфекционное заболевание подтверждает наследственную природу патологии спинного мозга, описанную как миелодисплазия, или как дизрафический статус, который рассматривается как врожденная патология спинного и головного мозга. Подобный дефект медулярной трубки носит семейнонаследственный характер и наблюдается примерно у 10% населения.
В связи с этими сколиозы у детей с неврологическими симптомами и другими врожденными аномалиями, а также при наличии повторений таких же симптомов у членов семьи и родственников считаются нейродиспластическими. Изучение родословных подтверждает их генетический генез.
Установлена также роль наследственных факторов в развитии кифозов — кифотической деформации позвоночника. Отягощенная наследственность и наличие множественных врожденных микросимптомов у детей с кифозом и у родственников может указывать на наследственный характер данной патологии.
Деформации позвоночника при наследственных болезнях
Как уже отмечалось, нарушения опорно-двигательного аппарата наблюдаются при многих генетических заболеваниях. Например, при нейрофиброматозе имеет место сколиоз. Дети с нейрофиброматозом и сколиозом отличаются слабым физическим развитием, низким ростом, поздним половым созреванием на фоне психического инфантилизма в сочетании с эмоциональной лабильностью. Для детей с нейрофиброматозом характерны разнообразные врожденные дефекты опорно-двигательного аппарата.
Дефекты органов зрения (близорукость, дальнозоркость и др.) встречаются в семьях очень часто. Они могут наследоваться как моногенные и полигенные признаки, нередко сочетаются со сколиозами.
В семьях глухих детей наблюдаются самые разнообразные дефекты развития, в том числе и тяжелые сколиозы, которые прослеживаются в нескольких поколениях.
Генетическая этиология преимущественно имеет место при врожденных системных заболеваниях и деформациях скелета. Грубая деформация позвоночника может наблюдаться при системном заболевании соединительной ткани —синдроме Марфана
Прогрессирующий сколиоз и нарушения опорно-двигательного аппарата встречаются при синдроме Ретта. Частота синдрома определяется как достаточно высокая: 1 на 10 000— 15 000 девочек в возрасте до 15 лет. В большинстве случаев синдром Ретта обусловлен доминантным геном, локализованным в Х-хромосоме и летальным для эмбриона мужского пола.
Ведущее значение для диагностики синдрома Ретта имеют клинические данные. Семейный, пре- и перинатальный анамнез больных обычно не отягощен. Беременность и роды матери, росто-массовые показатели при рождении ребенка и развитие его в первые месяцы обычно нормальные. Первые признаки регресса в развитии обычно проявляются к двум годам. При этом родителей прежде всего начинает беспокоить отставание в развитии речи.
Описаны случаи и более раннего начала заболевания в конце первого года жизни. В этих случаях первыми признаками заболевания являются отсутствие ползания и мышечная гипотония, нарушения доречевого и начального речевого развития, а также коммуникативного поведения.
Важным диагностическим признаком является уменьшение по отношению к возрастным нормативам окружности головы, что становится более очевидным к концу первого года жизни.
Изменения опорно-двигательного аппарата выявлены в 98,5% случаев, при этом у 92% больных они были сочетанными. Деформация грудины обычно сочеталась с изменениями со стороны позвоночника в виде кифосколиозов, удлинением и деформацией ребер. Эти нарушения могут быть значительными и приводить к инвалидизации.
Кифосколиоз у всех больных включает классические симптомы сколиотической болезни. Однако выраженность и сочетание отдельных компонентов имели свою специфику, что позволяет отграничить эту группу больных от детей с идиопатическими сколиозами. Первичная дуга искривления у них располагается в грудном отделе. Более выраженной является деформация не во фронтальной, а в саггитальной плоскости. Довольно часто формируется противоискривление в поясничном отделе позвоночника, в связи с чем у детей старшего возраста сколиоз, как правило, компенсированный. Торсия позвонков и реберный горб у всех больных были значительными. Грудная клетка резко деформирована по типу клевидной или воронкообразной. Несмотря на грубую дефордеформацию, кифосколиоз у этих больных длительное время остается мобильным. Симптомы растяжения и нагрузки на позвоночник были резко положительными.
Одним из таких заболеваний является хондродистрофия, илиахонроплазия. В основе заболевания лежит нарушение нормального развития ростковой хрящевой эпифизарной пластинки трубчатых костей. Основным проявлением заболевания является непропорциональное укорочение конечностей при почти нормальной длине туловища.
Детский церебральный паралич следует отличать от многих наследственных заболеваний опорно-двигательного аппарата, проявляющихся в виде ограниченной подвижности суставов. К таким заболеваниям относится артрогрипоз, характеризующийся множественными деформациями суставов с фиксацией конечностей в положении сгибания и врожденными контрактурами суставов нередко в сочетании с другими скелетными аномалиями.
В период новорожденности обращает на себя внимание скованная поза новорожденного с выраженной тугоподвижностью всех суставов — генерализованный артрогрипоз. Могут наблюдаться и более локальные нарушения.
Причины артрогрипоза разнообразны. Это может быть наследственное заболевание (27% всех форм) либо возникновение его под влиянием ряда неблагоприятных факторов, действующих в период беременности: вирусные и бактериальные инфекции, лекарственные препараты, токсикозы беременных, неврологические и мышечные заболевания матери.
При подозрении на это заболевание необходима консультация врача-ортопеда. Лечение в основном консервативное.
Дифференциальный диагноз с гипохондроплазиями ихонд-родистрофиями. Нарушения опорно-двигательного аппарата при гипохондродистрофиях и хондродистрофиях проявляются в виде различных укорочений конечностей, ребер, множественных хрящевых экзостозов. При этих заболеваниях поражаются зоны роста длинных трубчатых костей, в результате чего ребенок значительно отстает в росте.
Дата добавления: 2017-02-24; просмотров: 1848 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
01.10.2019
Генетические заболевания обусловлены патологическими нарушениями строения генома. «Дефектный» ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название — дисплазии.
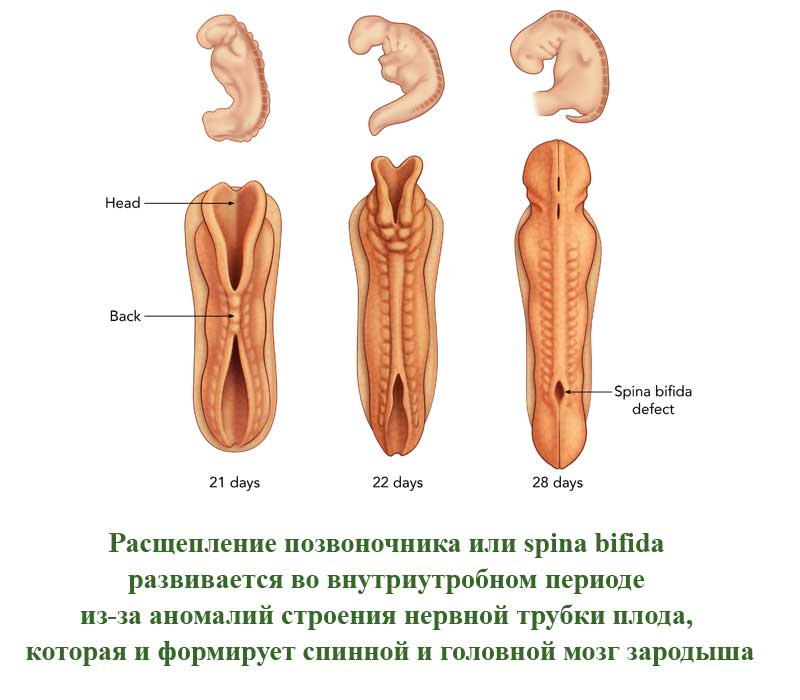
Расщепление позвоночника (spina bifida)
 Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также — черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные — 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Генерализированный остеоклероз
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома «Кость внутри кости».
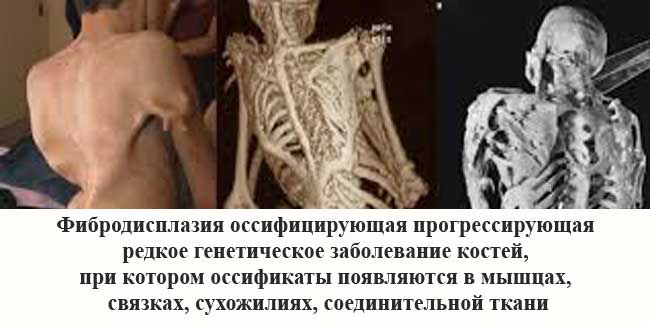
ФОП — фибродисплазия оссифицирующая прогрессирующая
ФОП — это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя — на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Гиперостозы
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название — остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
Статьи и обсуждение на форуме по теме:
- Генетические факторы развития ревматоидного артрита
- Генетическая предрасположенность к остеопорозу
- Генетическая детерминация сколиотической болезни
- Генетический анализ наследственных заболеваний
- Spina bifida
Автор материала Елена Васильева, врач общей практики специально для Spinet.ru
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
Наш эксперт – врач-ортопед, ведущий научный сотрудник ФГУ ЦИТО имени Н. Н. Приорова, доктор медицинских наук Сергей Колесов.
Болезнь обычно берет начало в детстве, а затем только прогрессирует. Дети со сколиозом – боковым искривлением позвоночника – испытывают множество страданий. Мало того что им в школе приходится терпеть насмешки от жестоких сверстников, так и дома живется не легче. Родители их заставляют спать на твердом матрасе, пристально следят за тем, как те сидят за письменным столом, как носят ранец. Кроме того, таких детей постоянно таскают на массаж, ЛФК, мануальную терапию, возят в лесные школы…
Впрочем, обычно эти мероприятия не приносят особого успеха: несмотря на все ухищрения, кривизна позвоночника с каждым годом становится все заметнее, а осанка – все хуже. Плюс присоединяются хронические болезни.
Чья здесь вина?
Врачи выделяют сколиоз идиопатический (самая частая форма), диспластический, а также связанный с другими заболеваниями (ревматизмом, рахитом, синдромом Морфана, нервными болезнями). Перечислять все патологии, при которых может искривиться позвоночник, нет смысла, потому что таких заболеваний – более двухсот. Но врач всегда должен определить первопричину болезни – от этого зависит тактика лечения.
Понятие «школьный сколиоз», связанное с нарушением осанки, давно и безнадежно устарело. Сегодня достоверно известно, что заболевание, при котором происходит искривление позвоночника во всех трех плоскостях, развивается не на пустом месте, а на фоне «поломки» в генах. Обычно болезнь передается по материнской линии, да и болеют в 80% случаев девочки.
| Кстати | |
|---|---|
| Поскольку сколиоз – болезнь наследственная, девушкам, страдающим этой проблемой, лучше не искушать судьбу и постараться выйти замуж за человека с отличной выправкой и прекрасной осанкой, например, военного. Ведь два родителя со сколиозом – это большая вероятность рождения ребенка с серьезной степенью искривления позвоночника. | |
Гены определяют:
● локализацию и форму деформации позвоночника (известны шейный, грудной, пояснично-крестцовый, грудопоясничный сколиоз…);
● возраст появления искривления (сколиоз бывает врожденный, ювенильный (от 2 до 5 лет), подростковый, дегенеративный (после 40 лет);
● степень прогрессирования заболевания (при медленном течении эффективны гимнастика, ношение корсета, при быстро прогрессирующем помогает только операция).
Откуда взялась астма?
В детстве и молодости больные страдают в основном из-за внешнего дефекта. Пытаясь его маскировать, они вынуждены напяливать на себя бесформенные балахоны, скрывающие тело, и длиннющие брюки, под которыми не видна обувь. Некоторые приспосабливаются к тому, чтобы носить неудобные ботинки на разных подошвах (одна больше другой).
Но с годами появляются еще и боли, а также сопутствующие болезни. Сколиоз значительно ухудшает работу всего организма: страдают дыхательные органы (поэтому бронхит и астма при этом заболевании нередки), сердечносо-судистая система, почки, печень. Возможен даже паралич. Поэтому медлить с лечением крайне опасно. Однако и торопиться с операцией тоже не всегда имеет смысл, ведь многое зависит от формы заболевания. Если имеется маленькое искривление, то, как правило, в период полового созревания болезнь перестает развиваться. Но если угол деформации позвоночника составляет 35–40 градусов и выше, то по мере взросления искривление будет прогрессировать со скоростью 1–2 градуса в год (беременность усиливает этот процесс еще больше). Неслучайно больные с углом искривления позвоночника в 90 градусов и более редко живут дольше 50 лет. Но после операции у них появляется шанс стать долгожителями.
Люди со стержнем
| Интересно | |
|---|---|
| Консервативным способом можно исправить сколиоз с углом деформации не больше 40 градусов. Применяемое раньше лечение в лесных школах, когда детей заставляли учиться лежа и укладывали спать в гипсовые кровати, доказало свою полную несостоятельность. Самый эффективный консервативный метод – ношение корригирующего пластикового корсета по технологии Шено (используется при угле деформации от 20 до 40 градусов). Носить эту конструкцию необходимо в течение 21 часа в сутки в среднем 5–8 лет. Ходить, будучи закованным в корсет, непросто. Эта конструкция мешает двигаться, к тому же ее трудно спрятать под одеждой. Но, если приспособиться, можно вылечиться и без операции. | |
При любой болезни, в том числе и при сколиозе, пациентам и их родителям важно верить в лучшее и не терять оптимизм, но при этом сохранять критическое отношение к заявлениям псевдоспециалистов, обещающих за 3–5 сеансов вылечить сколиоз без операции.
Следует знать, что благодаря массажу и ЛФК можно исправить лишь незначительный сколиоз. А если болезнь зашла далеко, то все эти меры будут неэффективны. Что касается мануальной терапии, то при сколиозе она не только бесполезна, но и вредна – поскольку способствует прогрессированию искривления. Деформацию свыше 40–50 градусов способна изменить только хирургия.
Мест, где хирургическим путем лечат сколиоз, в стране немного, и располагаются они в больших городах: Москве, Санкт-Петербурге, Новосибирске. Оперировать сколиоз можно в любом возрасте. Но, если есть возможность, лучше подождать до 13–15 лет, когда процесс формирования скелета в основном закончится.
Во время операции на том участке спины, где есть искривление, делается разрез и на нужный сегмент позвоночника, которому врач вручную придает нужное положение, устанавливается титановая конструкция со специальными опорными элементами. Таким образом происходит фиксация правильных изменений. Операция длится в среднем 3–4 часа. В послеоперационном периоде в течение 3–4 дней применяется эпидуральная анестезия – через катетеры, вставленные в эпидуральное пространство, по часам поступает лекарство, чтобы пациенту не было больно.
По общемировой статистике, количество неврологических осложнений после такой операции составляет всего 0,5%.
Подрасти за один день!
Первое, что испытывают больные, очнувшись от наркоза и сразу же потрогав свою спину, – это ощущение чужого тела. Спина, прямая, ровная – не такая, как была. А впервые встав с больничной койки и подойдя к зеркалу, они удивляются еще больше – ведь в среднем каждый из них вырастает на 18–15 см!
Вставать можно уже в первый день, выписывают из больницы через 2 недели. Никаких особенно неприятных ощущений после операции не бывает. Корсетов и иных приспособлений носить не нужно. Рентген-контроль проводится во время и после операции, а также спустя 3 и 6 месяцев, а затем через год и далее по мере необходимости. Но для сохранения собственного здоровья пациентам не грех потрудиться, поэтому после операции важно соблюдать все рекомендации врачей, в том числе быть физически активными. Оптимальный вид спорта для таких детей – плавание.
Проблема выбора
Решившись на операцию, родителям юных пациентов следует обратить внимание на то, чтобы:
● в клинике применялись грамотная анестезия и современный инструментарий;
● во время операции использовались кровосберегающие технологии (когда кровь не теряется, а возвращается в тело пациента);
● в течение операции проводился неврологический контроль спинного мозга;
● хирург, который будет проводить вмешательство, делал не меньше 80–100 подобных операций в год.
Смотрите также:
- Межпозвоночная грыжа позвоночника начинается с остеохондроза →
- Боль в спине: когда она указывает на серьёзные проблемы →
- Таблетки или операция? Как лечат межпозвонковую грыжу →
Источник
