Деструкция позвоночника что это
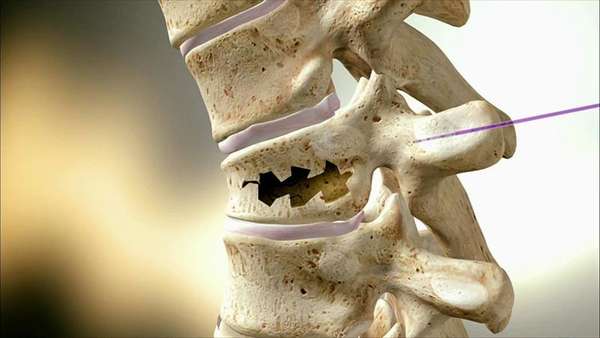
Позвоночник это одна из наиболее важных частей нашего организма, это основа нашего опорно-двигательного аппарата. Он является опорой для всех органов нашего организма, костей, а соответственно и для всего организма человека. Также благодаря позвоночнику спинной мозг остаётся целым и невредимым.
Более того прямохождение и любое другое движение или же подвижное действие возможно только благодаря ему. Любые болезни отдельных позвоночных костей и всего позвоночника приводят к полной или частичной утрате возможности выполнения некоторых функций и действий человеком. Более того, с дальнейшим развитием заболеваний позвоночника, последний всё больше утрачивает частично или полностью возможность выполнения своих обычных функций.
Деструктивные изменения позвоночника
Деструктивным изменением позвонка или же деструкцией называется продолжительный процесс разрушения целостности костей с дальнейшим замещением их патологическими тканями такими, как гноем или опухолевой тканью и другими. Деструкция является патологической болезнью, ведущем к частичному или же полному снижению плотности костей, их деформации, увеличению их ломкости, а также на последних стадиях к полному их разрушению.
Предупреждение и предотвращение этого опасного процесса должно произойти на начальных стадиях. В противном случае деструкция может привести к дальнейшим осложнениям.
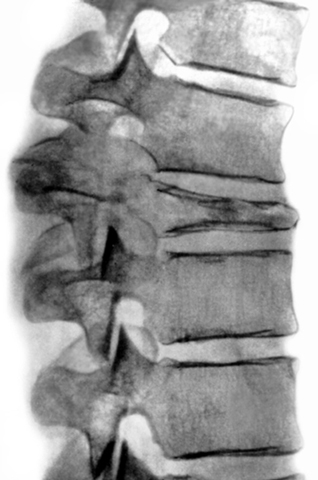
Причины возникновения заболевания
В большинстве случаев любые заболевания позвонка, незамеченные вовремя, могут привести к деструктивным его изменениям. Также причинами возникновения данной болезни являются:
- Разнообразные болезни позвоночника, незамеченные вовремя (как уже отмечалось ранее).
- Наследственность.
- Изменения, связанные с возрастом.
- Чрезмерные нагрузки непосредственно на позвоночник, а также отдельные его части.
- Лишний вес.
- Сидячий образ жизни.
- Неправильная осанка, а именно сильное искривление позвоночника.
Симптомы деструктивного изменения позвонка
Характерными признаками появления и симптомами данной болезни являются:
- Боль, которая резко усиливается при появлении тяжёлых физических нагрузках, а также при резких движениях и кашле. На начальных этапах развития заболевания боль почти сразу же проходит после снятия нагрузки или же прекращения резких движений. Но с развитием болезни боль становится только сильнее, всё медленнее она проходит при прекращении воздействия нагрузки на позвонок. На последних стадия боль становиться почти невыносимой и может появляться даже при отсутствии физической нагрузки.
- Покраснение кожи в месте образования заболевания. Обычно данное место в разы теплее, чем другие части тела. Как и с болью, покраснение может увеличиваться в зависимости от этапа развития заболевания. Деформация позвоночника. Она так же может усиливаться в зависимости от стадии болезни.
- Уменьшение роста. На начальных стадиях разница в росте является незначительной, но уже на последних этапах развития заболевания разница может достигать 15-20 сантиметров.
- Скованность в движения.
Диагностика деструкции позвонков
Как ранее уже отмечалось диагностика деструктивного изменения позвонка должна проходить на начальных стадиях развития данной болезни. Только в этом случае последующее лечение будет иметь успешный характер. Но и тут всё не так просто, как казалось. Деструкцию позвоночника можно легко перепутать с любым другим его заболеванием позвонка. Для диагностики данной болезни необходимо провести следующие анализы:
- Консультация у врача невролога. Она поможет Вам распознать симптомы и признаки заболевания, так же оценить степень поражения костных тканей.
- Общий анализ крови. Данный анализ помогает установить существование воспалительных процессов в организме человека.
- Биохимический анализ крови. Он поможет установить маркеры воспалительных процессов.
- Компьютерная томография. Она поможет оценить состояние позвонка и в случае чего определить наличие опухолей и развитие заболевания.
- Магнитно-резонансная томография (МРТ). Оно поможет оценить состояние межпозвоночных дисков, спинного мозга и нервов.

После выполнения и прохождения данных анализов и исследований ваш лечащий врач сможет точно определить причину появления симптомов, определить болезнь и назначить её продуктивное лечение.
Лечение деструктивного изменения позвоночника
Лечение это тяжёлого и трудного заболевания проходит в несколько этапов. Данные этапы и способ лечения устанавливает и назначает лечащий врач в соответствии с индивидуальными особенностями больного. Существует несколько способов лечения деструкции позвонка, в ряде случаев они могут применяться совместно.
- Медикаментозное лечение. Это обязательный метод лечения любых заболеваний. Препараты, их количество, а также длительность применения устанавливает врач.
- Лечебная гимнастика. В соответствии с индивидуальными особенностями пациента ему назначается комплекс упражнений, который впоследствии должен укрепить мышцы спины.
- Хирургия. Этот метод применяется только в случае, когда другие виды лечения не дали никакого результата. Чаще всего он применяется уже на поздних стадиях развития деструктивного изменения позвонка. В этом случае больному проводят операцию по замене позвонка.
Источник
Деструкция позвонка – процесс разрушения костной ткани, которая со временем замещается патологическими разрастаниями. Помимо этого, происходят дистрофические изменения, часто появляется гемангиома (сосудистая опухоль).

Процесс занимает достаточно много времени, но в редких случаях разрушение происходит быстро.
На начальных стадиях деструкция может быть принята за остеопороз. Только во время комплексного обследования специалист сможет поставить правильный диагноз и своевременно начать лечение.
К чему приводит патология? При игнорировании проблемы образуется сильное искривление, а нарушение целостности костной ткани перерастает в необратимую деформацию позвоночника, вплоть до паралича.
Развиваться болезнь может на фоне ряда воспалительных заболеваний.
Проблемы в шее
Для деструктивных изменений в шейном отделе позвоночника характерно повреждение нервных окончаний, а также сосудов, обеспечивающие кровоток в головной мозг.
Симптомы недуга:
- мигрени;
- головокружения;
- болевые ощущения в руках и ногах;
- проблемы с давлением;
- ломота конечностей при перемене погоды.
Так как процесс нарушения целостности кости обычно протекает медленно, то заметить изменения в самочувствии можно на раннем этапе. При обнаружении первых признаков следует, как можно скорее, обратиться к специалисту, чтобы предупредить неприятные последствия.
Отдельный случай
Деструкция бывает краевой. Она протекает в несколько этапов:
- Диагностируется только небольшое уплотнение, отмечается несильное разрушение тела позвонка с одной стороны.
- Наблюдается сильное повреждение углов соседних костей позвоночного столба.
- Пораженный элемент полностью деформируется, при этом разрушаются углы прилегающих к нему позвонков, наблюдается кифоз.
- Обнаруживается полное исчезновение костной ткани 1-2 позвонков.
Как диагностировать
Для диагностирования применяют современные технологии, помогающие не только установить диагноз, но и определить стадию заболевания. Обследование обычно включает в себя такие мероприятия:

- Консультация невролога, которая позволяет оценить симптомы, распознать степень поражения нервов, определить наличие чувствительности конечностей.
- Компьютерная томография показывает состояние позвоночника, наличие опухолей, прогрессирование болезни.
- При помощи МРТ можно посмотреть состояние спинного мозга, связок и межпозвоночных дисков.
- При наличии проблем с мышечной тканью, используют такой метод диагностики, как электромиография.
Решение проблемы
Терапия подбирается индивидуально, в зависимости от причины, которая спровоцировала проблему, и степени повреждения позвоночника. Помимо этого, учитываются результаты обследования, а также выраженность симптомов и общее состояние пациента.
При лечении используют:
- Медикаменты (комплекс препаратов и продолжительность применения назначаются только врачом);
- лечебную гимнастику;
- методики физиотерапии (электрофорез, магнитотерапия, лазеротерапия).
В крайних случаях прибегают к оперативному вмешательству с целью замены позвонка на имплантат. После этого проходит период реабилитации под контролем врача.
На начальных стадиях часто можно обойтись консервативным методом, а затем поддерживающей терапией. Если разрушение было вызвано воспалительным процессом, то в первую очередь нужно устранить его, а затем направить силы на восстановление позвоночника.
Заниматься самолечением или использовать только народные средства нельзя, так как это, в лучшем случае, не принесет никаких результатов, а лишь усложнит ситуацию. Народная медицина может использоваться в качестве дополнения к основной терапии и только после консультации врача. Будьте внимательны к своему здоровью!
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
« Гемангиолипома в теле позвонка: симптомы и лечение Искривление позвоночника и плоскостопие: предупреждение заболеваний и их взаимосвязь »
Источник
Разрушение позвоночника – явление не из приятных. Причиной тому служат различные заболевания, например, спондилит, остеопороз и иные факторы. Также позвонки часто страдают из-за метастазов. Спондилит – опасное заболевание, из-за которого происходит размягчение позвонков и заполнение их гноем.
Прогноз для жизни пациентов неутешительный, но если соблюдать все правила и вовремя обратиться за помощью, то удастся сохранить трудоспособность. В данной статье мы рассмотрим причины разрушения позвонков поясничного отдела позвоночника, а также причины разрушения хрящевой ткани позвоночника.
Причины
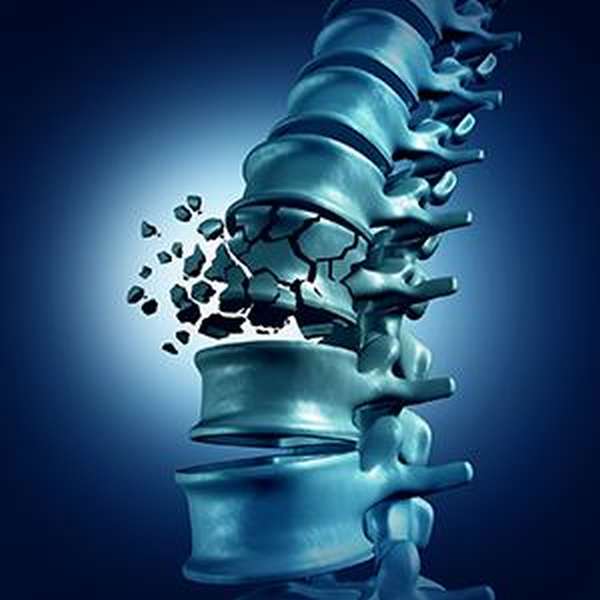
В современном мире множество людей ведут неправильный образ жизни. Сидячая работа – яркий тому пример. Ввиду этих особенностей межпозвоночные диски становятся более плоскими, уменьшаются в высоте.
На позвоночные диски приходится огромная нагрузка: они служат своеобразными прокладками-амортизаторами.
С годами фиброзное кольцо теряет прочность, и диск под весом сдавливается, тем самым уменьшая расстояние между позвонками.
Данный процесс приводит к образованию костных разрастаний, к травме нервного корешка и разрушению шейных и других позвонков. После этого начинаются сильные боли при резких движениях, чихании и кашле.
Причин, которые влекут за собой столь неприятные последствия, несколько:
- сопутствующие болезни: спондилит, остеопороз, грыжа и прочее,
- сидячий образ жизни,
- чрезмерные нагрузки на позвоночник,
- наследственность,
- избыточный вес,
- возрастные изменения,
- тяжелые инфекционные процессы в организме,
- травмы позвонка,
- неправильная осанка и т.д.
Как лечить извитость позвоночных артерий?
Болезни
Причиной разрушения позвонков поясничного отдела могут быть рзличные болезни. Рассмотрим два заболевания, которые чаще всего являются первопричиной разрушения позвонков поясничного отдела.
- Самым распространенным заболеванием, которое приводит к деструкции позвонков, является спондилит. Причина недуга – патогенные микроорганизмы, которые с кровью переносят инфекцию в тела позвонков. Недуг имеет два вида: специфический и неспецифический. Первый тип вызывается возбудителями туберкулеза, сифилиса, гонореи, бруцеллеза. В 40% случаев спондилит имеет туберкулезную форму. Второй вид образуется из-за воздействия неспецифической болезнетворной микрофлоры – стрептококка, стафилококка и кишечной палочки.
- Вторым по популярности заболеванием, провоцирующим разрушение позвонков, является остеопороз. Этот недуг не инфекционный, но очень опасный. Происходит ослабление костной структуры, в результате чего кости становятся менее прочными и хрупкими. Проявляется в основном у людей преклонного возраста. Образуется по следующим причинам: наследственность, небольшой рост, бесплодие, нарушение менструального цикла, длительное кормление грудью, эндокринные нарушения, вредные привычки и прочее.
Другие причины
Есть и иные причины, из-за которых может произойти деструкция позвонков. К ним относятся:
- малоподвижный образ жизни,
- гормональные сбои,
- дистрофия или, наоборот, ожирение,
- недостаток кальция в организме,
- возрастные изменения,
- наследственность и другое.

Симптомы
Основным симптомом является боль. Она усиливается при резких движениях, при кашле, чихании и физических нагрузках. Характерными симптомами также являются:
- деформация позвонка. Это происходит, когда в патологический процесс включаются сразу несколько позвонков. По мере развития болезни деформация усиливается и уже поддается внешнему осмотру,
- изменение роста. Разница в росте может достигать 10-15 сантиметров,
- скованность в позвоночнике, особенно по утрам,
- покраснение кожи в районе очага болезни. Также кожный покров в этом месте значительно горячее, чем в других местах.
Узнайте, как лечить рак спинного мозга.
Диагностика
Как можно заметить по симптоматике, данный патологический процесс легко спутать с обычной болью в спине и другими заболеваниями позвонка. Чтобы поставить точный диагноз, специалист сначала проводит осмотр больного. Далее назначается целый ряд анализов и различных методов исследования.
Виды исследования:
- общий анализ крови. Процедура помогает установить наличие воспалительных процессов в организме,
- биохимический анализ крови – определяет маркеры воспаления,
- рентгенография позвоночника. Благодаря этому способу обследования можно выявить деструкцию позвонков на рентгене, а также проследить поражение костной ткани,
- компьютерная томография – назначается для выявления точного места разрушения позвонков,
- МРТ – определяет патологические процессы в межпозвоночных дисках, связках, нервных корешках и мышцах,
- биопсия из позвонка. Помогает определить причину недуга и выстроить эффективную схему лечения.
Лечение
Способ терапии подбирается специалистом, исходя из индивидуальных особенностей пациента и причины возникновения недуга. Кроме того, при выстраивании схемы лечения учитываются результаты анализов, а также общее состояние больного.
Есть несколько видов терапии:
- медикаментозная. Обязательный метод лечения при любых заболеваниях. Пациенту назначаются препараты, которые способы уменьшить боль, восстановить костную структуру и купировать дегенеративно-дистрофические процессы,
- лечебная гимнастика. Каждому пациенту индивидуально назначается определенный перечень упражнений, которые помогут укрепить мышцы спины и позвоночник,
- физиотерапия. В рамках этого способа лечения пациенту назначают электрофорез с новокаином, фонофорез, УВЧ и т.д. Данные процедуры помогают улучшить кровообращение, усилить метаболизм и повысить способность тканей к заживлению,
- народная медицина. Применяется только по рекомендации врача. Положительными моментами этого вида лечения являются натуральный состав средств и простота в использовании,
- хирургическое вмешательство. Если все перечисленные методы не дали положительного результата, пациенту проводят операцию по замене позвонка. В зависимости от степени поражения могут поставить имплант одного или нескольких позвонков.
Что делать, если хрустит позвоночник?
Профилактика
Профилактические меры лучше начинать еще в молодости. Повышению прочности костей способствует правильное и полноценное питание. Не лишней будет ежедневная утренняя гимнастика, но сильно не перегружайте позвоночник. Также следует отказаться от вредных привычек: алкоголь, кофе, сигареты.
При возникновении малейших симптомов нужно сразу обращаться к врачу. Категорически запрещено заниматься самолечением, так вы только усугубите положение.
Заключение
Разрушение позвонков поясничного отдела – опасное явление. Лучше не доводить до такого состояния свой организм. Ввиду этого выполняйте рекомендации по профилактике заболеваний позвоночника, а также уделяйте особое внимание здоровью своих костей.
Если у вас все-таки диагностирована деструкция позвонков, не отчаивайтесь. Сегодня медицина способна вылечить многое, и этот диагноз – не приговор.
Источник
Воспалительные заболевания позвоночника (остеомиелит, спондилит)
Спондилит — воспалительное заболевание позвоночника, характерным признаком которого является первичное разрушение тел позвонков с последующей деформацией позвоночника.
По этиологии спондилит разделяют на специфические и неспецифические. К специфическим спондилитам относится туберкулез позвоночника, значительно реже встречаются актиномикотический, бруцеллезный, гонорейный, сифилитический, тифозный и некоторые другие виды спондилита. К неспецифическим спондилитам относятся поражения позвоночника гноеродной флорой (гематогенный гнойный спондилит), а также ревматоидный спондилит.
Остеомиелит позвонка — воспалительное поражение костного мозга с последующим распространением процесса на все элементы костной ткани.
Хотя остеомиелит могут вызывать микроорганизмы многих видов, включая вирусы и грибки, обычно он имеет бактериальное происхождение. Микроорганизмы попадают в кости одним из трех путей: гематогенным, из рядом расположенного очага инфекции и путем непосредственного внедрения в кость при травмах, в том числе хирургических.
ЭТИОПАТОГЕНЕЗ
В связи с тем, что тела позвонков хорошо кровоснабжаются, микроорганизмы сравнительно легко проникают в них по артериям позвоночника, через межпозвоночную поверхность быстро попадают в межпозвоночный диск, а затем — в тело соседнего позвонка. Инфекция может попадать в позвоночник из мочевых путей через предстательное венозное сплетение, что особенно часто встречается у пожилых. Другими причинами бактериемии могут быть эндокардит, инфекция мягких тканей и венозный катетер. При этом источник инфекции, как правило, легко обнаружить. Риск остеомиелита позвоночника повышен у больных сахарным диабетом, у находящихся на гемодиализе и у инъекционных наркоманов. Проникающие ранения и хирургические вмешательства на позвоночнике могут служить причиной негематогенного остеомиелита или приводить к воспалению межпозвоночного диска .
Наиболее тяжелым острым заболеванием позвоночника является острый гнойный остеомиелит позвоночника, гнойный спондилит. Это инфекционный воспалительный процесс, поражающий все элементы костной ткани. Возбудителями острого остеомиелита являются гноеродные микробы (стафилококк, стрептококк и др.). Микробы могут попадать в тело позвонка через кровеносное русло (гематогенным путем) из различных очагов воспаления (фурункул, гнойник, ангина и др.), но чаще при сепсисе — гематогенный остеомиелит. Помимо этого, остеомиелит позвоночника может развиваться при его травме (огнестрельной и др.) — травматический остеомиелит.
КЛИНИЧЕСКАЯ КАРТИНА
Остеомиелит позвоночника чаще всего проявляется болью в шее или болью в спине, в 15% случаев отмечается боль в груди, боль в животе или боль в конечностях , связанная с раздражением спинномозговых корешков. При воспалении, вызванном гноеродными бактериями, чаще поражается поясничный отдел позвоночника (50% случаев), затем следует грудной (35%) и шейный. Напротив, при туберкулезном спондилите (болезни Потта), как правило, поражается грудной отдел. Характерны для остеомиелита боли в спине, более выраженные на уровне пораженного позвонка, крестце и даже конечностях. Боли могут носить пульсирующий характер.
Уровень поражения устанавливается при поколачивании по позвонкам и остистым отросткам (симптом «звонка»). Пораженный позвонок болезнен при перкуссии. При физикальном исследовании могут отмечаться напряжение глубоких мышц спины и ограничение движений. Более чем в половине случаев заболевание протекает подостро, проявляясь нечеткой тупой болью в спине, которая постепенно нарастает в течение 2-3 месяцев. Лихорадка незначительная или отсутствует, количество лейкоцитов в пределах нормы. Острые проявления — высокая температура и другие признаки интоксикации — встречаются реже и указывают на бактериемию. Тяжелым осложнением гнойного спондилита является прорыв гнойника в просвет спинномозгового канала. Если излечить острый остеомиелит не удается, болезнь может перейти в хроническую форму, обычно с приступами болей, постоянным или перемежающимся выделением гноя через свищи или инфицированием соседних мягких тканей. В случае закрытия свищей отток гноя затрудняется, возможно значительное усиление болей и развитие подкожных абсцессов. Иногда остеомиелит может протекать незаметно в течение нескольких месяцев и даже лет.
ТУБЕРКУЛЕЗНЫЙ СПОНДИЛИТ
Наиболее распространенным является туберкулезный остеомиелит позвоночника (туберкулезный спондилит) При этом заболевании нередко поражаются ни один, а несколько позвонков. При туберкулезе сначала в теле позвонка возникают туберкулезные бугорки, а затем возникает творожистый некроз (омертвение) с образованием видимого на глаз крупного очага. В последующем в центре происходит секвестрация (отделение мертвых тканей от окружающих) и распад пораженного тела позвонка. Переход патологического очага из пораженного позвоночника в окружающие образования приводит к появлению натечного гнойника спереди или сбоку от него. Могут поражаться дужки и отростки. Поражение тел позвонков называется передним спондилитом, а поражение дужек и отростков называется задним спондилитом. При туберкулезном спондилите нередко возникает отек спинного мозга и сдавление его казеозными массами и разрушенными телами позвонков. Поражаются и корешки спинного мозга. Развитие тяжелых патологических изменений в телах позвонков обычно приводит к искривлению позвоночного столба и образованию горба. Наиболее ранним проявлением туберкулезного спондилита являются боли, роль которых сохраняется и в поздних периодах болезни. Боли в начале нередко проявляются неопределенными ощущениями в области позвоночника без ясной локализации. Иногда они возникают по ночам, и больной нередко вскрикивает. Особенно характерны отраженные, иррадиирующие боли в верхние и нижние конечности, по типу невритов, межреберной невралгии, люмбаго, ишиалгии. Весьма характерны для начальной стадии межлопаточные боли и отраженные боли во внутренних органах, симулирующие язвенную болезнь желудка и двенадцатиперстной кишки, желчную и почечную колику, аппендицит, аднексит и др. Боли увеличиваются при нагрузке и движениях позвоночника, а также при давлении на пораженные позвонки.
ДРУГИЕ CПЕЦИФИЧЕСКТЕ СПОНДИЛИТЫ
Люэтический спондилит. Является осложнением вторичного или третичного сифилиса. Дифференциальные рентгенологические признаки заключаются в выраженном остеосклерозе, дефектах соседних пластинок пораженных позвонков, остеофитах (без анкилоза). Люэтический характер процесса следует предполагать в случае рецидивирующих менингитов, менингоэнцефалитов, повторных инсультов (особенно в молодом возрасте), спонтанных субарахноидальных кровоизлияний. Для подтверждения диагноза проводят исследования крови и спинномозговой жидкости — реакции Вассермана и иммобилизации бледных трепонем (РИБТ).
Бруцеллезный спондилит. Этиологию заболевания связывают с волнообразной лихорадкой с размашистыми подъемами температуры (больные их переносят относительно легко), профузными потоотделениями, артралгиями и миалгиями, лимфаденитом с преимущественным увеличением шейных и реже — паховых лимфоузлов. Диагноз подтверждается серологическими реакциями Райта и Хеддельсона.
Брюшнотифозный спондилит. Возникает на фоне длительного периода мнимого выздоровления. Диагноз подтверждается серологической реакцией Видаля.
Дизентерийный спондилит. Диагноз подтверждается результатами посевов кишечного содержимого в остром периоде дизентерии.
Ревматический спондилит. Иногда осложняет течение ревматизма, который характерен для молодого возраста и сопровождается рецидивами, изменениями со стороны сердца, полиартритом с поражением крупных суставов. Если добавляется бактериальный эндокардит, то в этом случае имеют место лихорадка, лейкоцитоз, сдвиг формулы крови влево, резкое повышение СОЭ. Для подтверждения диагноза проводят ревмопробы, повторные посевы крови, ЭКГ, эхокардиографию.
ДИАГНОСТИКА
Диагноз остеомиелита устанавливается при выявлении локальной боли в позвоночном столбе, наличии указанных симптомов, рентгенологическом, КТ и МРТ исследовании.
Полноценное обследование и лечение гнойного остеомиелита проводится в специализированных отделениях. При первом обращении, как правило, отмечается повышение СОЭ. На обзорных рентгенограммах видны неправильной формы дефекты тел смежных позвонков, межпозвоночных поверхностей и сужение межпозвоночного диска в виде эрозирования субхондральных костных пластинок, сужения межпозвоночных промежутков и деструкции тела позвонка с уменьшением его высоты. Такая картина почти полностью подтверждает диагноз бактериальной инфекции, поскольку при других (в частности — опухолевых) поражениях позвонков процесс редко распространяется через межпозвоночный диск. С помощью КТ и МРТ можно обнаружить абсцессы, источником которых служат очаги остеомиелита в позвоночнике, — эпидуральный, паравертебральный, заглоточный, забрюшинный, а также абсцесс средостения и псоас-абсцесс. Эпидуральный абсцесс может развиться внезапно либо постепенно, в течение нескольких недель. Вначале появляется боль в спине, затем — корешковая боль и парезы. Недиагностированный эпидуральный абсцесс может закончиться необратимым параличом. Также КТ может быть полезна тем, что выявляет костную деструкцию тогда, когда на обычных снимках картина не вполне ясна, более точно определяет границы костных изменений. МРТ при остром остеомиелите позволяет продемонстрировать локальные изменения интенсивности сигналов в костном мозге, но не дает возможности достоверно отличить изменения, вызванные инфекцией, от последствий травмы.
Особенно сложна диагностика остеомиелита позвонков в течение первых недель заболевания. При неспецифическом процессе на 2-й неделе в ряде случаев можно выявить лишь незначительное снижение высоты межпозвоночного диска. Через 4-5 недель эти изменения становятся отчетливыми, появляются признаки деструкции субхондральных отделов смежных позвонков. В дальнейшем может сохраниться малодеструктивная форма по типу дисцита. Чаще встречаются более выраженные формы с контактным разрушением тел позвонков в пределах 1/3 их высоты с отдельными более глубокими очагами деструкции. Склеротические изменения появляются обычно на 5-8-й неделе заболевания. Чаще это склеротический вал вокруг очага деструкции, реже распространенное уплотнение. В течение первых трех месяцев, как правило, формируются скобкообразные тени костной плотности между пораженными позвонками. Истинный костный блок образуется лишь в части случаев. Абсцессы выявляются у большинства больных при любой локализации процесса, они имеют плоскую форму и незначительно выступают по ширине за пределы поперечных отростков. Секвестры формируются сравнительно рано, но, как правило, имеют небольшие размеры.
Диагностика туберкулезного спондилита вначале основывается на данных рентгенологического исследования позвоночника и других органов. Первый рентгенологический признак — сужение межпозвонкового диска. Затем в теле позвонка появляются локальный остеопороз, костная каверна, краевые деструкции, клиновидная деформация и, наконец, натечные абсцессы. Прорыв казеозных масс под заднюю продольную связку в эпидуральное пространство обычно сопровождается компрессией одного или нескольких корешков, иногда — спинного мозга с развитием нижнего парапареза.
Источник
