Диагностика причины боли в области позвоночника

Заболевание опорно-двигательного аппарата
Современные специалисты располагают широким спектром методов диагностики опорно-двигательного аппарата: рентгенография, УЗИ, компьютерная и магнитно-резонансная томография – это далеко не полный перечень доступных технологий.
Перед невропатологом или травматологом не стоит проблема дефицита методик, зато остается задача формирования оптимального алгоритма обследований. Алгоритм диагностики и лечения для каждого пациента составляется индивидуально, на основе собранного анамнеза и симптомов.
В зависимости от происхождения боль в спине может быть охарактеризована как вертеброгенная или невертеброгенная дорсалгия. Другими словами, причина боли может крыться в позвоночнике или не в позвоночнике.
Практика показывает, что медикам приходится иметь дело с вертеброгенной дорсалгией в 9 случаях из 10, когда пациенты приходят с жалобами на боли в спине, поэтому диагностика должна быть направлена на изучение состояния позвоночного столба. При этом боль может быть специфической или неспецифической.
Алгоритм лечения ОДА
Неспецифические боли чаще всего связаны с компрессией корешков спинномозговых нервов. Основных рекомендаций по алгоритму диагностики несколько:
- При первичном опросе и осмотре пациента врач должен обратить внимание на «симптомы угрозы», которые указывают на вероятность наличия серьезной, опасной для жизни патологии. К таким «симптомам угрозы» принадлежат стойкие боли в спине с детского возраста, резкое снижение массы тела, боли на фоне лихорадки, симптомы поражения спинного мозга, немеханический характер боли, когда она не уменьшается в состоянии покоя. Также специалиста должны насторожить жалобы на скованность по утрам и изменения в анализах мочи, крови.
- При выявлении «симптомов угрозы» клинико-инструментальное обследование проводится в обязательном порядке. Если диагностика не подтверждает наличие патологии, боль признается неспецифической
- Если «симптомов угрозы» и корешковой боли нет, дополнительные диагностические процедуры не являются обязательными – терапия может быть назначена без них
- Важно помнить, что методы визуализации часто выявляют дегенеративно-дистрофические изменения в позвоночнике даже у пациентов, которые вовсе не жалуются на боли в спине. Обнаруженные изменения в позвоночнике совсем не обязательно будут причинами возникновения боли
- Методы визуализации рекомендованы в неясных случаях происхождения болевого синдрома, особенно если есть подозрение на наличие опухоли или инфекционного процесса.
Диагностика поврежденного ОДА
Основные методы диагностики
- Рентгенография
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Электронейромиография (ЭМГ)
- Ультразвуковое исследование (УЗИ)
- Ультразвуковое сканирование (сонография)
- Артроскопия.

Базовая оценка поражений скелета и суставов начинается с рентгенографии – этот метод не может визуализировать изменения в мягких тканях, зато дает возможность изучить состояние позвоночного столба и дисков.
Рентгенологическое исследование намного дешевле КТ и МРТ и на первом этапе позволяет сориентироваться, насколько тяжелое поражение опорно-двигательного аппарата имеет место быть.
Основной причиной болей в спине, потери чувствительности, снижения двигательного диапазона считается корешковый синдром. Грыжи, протрузии, остеофиты и другие патологические изменения воздействуют на корешки нервных окончаний, вызывая боли разной степени интенсивности.
Кроме того, болевой синдром может быть связан с травмами, искривлениями, воспалениями, смещением позвонков или их нестабильностью. Все эти патологии поддаются диагностике с помощью рентгенографии, а если этого метода недостаточно, то чтобы определить причину боли, пациенту назначается компьютерная или магнитно-резонансная томография.
Если рентгенологические снимки визуализируют изменения в одних только костях, то полученное с помощью КТ или МРТ послойное изображение дает возможность рассмотреть изменения в хрящах и мягких тканях.
Две эти методики практически вытеснили миелографию – рентгеноконтрастное исследование ликворопроводящих путей.
Выбирая между миелографией и томографией, всегда стоит отдать предпочтение последней, поскольку КТ и МРТ отличаются большей информативностью и точностью.
Мультиспектральная компьютерная томография (МСКТ) визуализирует поперечное изображение костей и суставов. Этот метод помогает дифференцировать костные и мягкие ткани, выявить незначительные различия в плотности нормальных и патологически измененных участков.
Магнитно-резонансной томография
И все же МСКТ уступает магнитно-резонансной томографии, которую можно назвать единственным методом комплексной оценки мышечно-скелетной системы. Принципиальное различие между КТ и МРТ заключается в том, что последний метод с большей точностью визуализирует мягкие ткани, с его помощью можно рассмотреть нервные волокна, поэтому МРТ назначается, когда требуется информативная диагностика поражения мышечных и нервных тканей.
В отличие от компьютерной томографии, эта технология позволяет определить переломы без смещения костей. Основное преимущество в случае исследования позвоночника – способность обнаружить нарушение целостности суставной хрящевой ткани. МРТ незаменима, когда речь идет о повреждениях фиброзно-хрящевых структур.
Одна из причин, по которым предпочтение может отдаваться КТ, – более доступная стоимость. Однако нужно помнить: некоторые виды травм и патологий с трудом определяются лучевыми методами. Например, с помощью рентгенографии или КТ крайне редко удается диагностировать контузию кости.
Если боли в спине сопровождаются судорогами, онемением, потерей чувствительности и снижением рефлексов, дополнительно может быть назначена электронейромиография (ЭМГ) – этот метод диагностики позволяет установить степень поражения нервов и с точностью определить, какие именно волокна вовлечены в патологический процесс.
Сонография и артроскопия
В качестве вспомогательного способа диагностика ЭМГ может подсказать, как быстро развивается заболевание и составить прогноз.
Ультразвуковая диагностика (УЗИ) дает возможность установить повреждения сухожильно-связочного аппарата, выявить и оценить свободные внутрисуставные тела, разрывы мышц, сухожилий, связок.
Благодаря непосредственному контакту с пациентом во время УЗИ можно акцентировать внимание на местах наибольшей болезненности. Ультразвуковое сканирование или сонография призвана исследовать состояние позвоночника и суставов, обнаружить патологии сухожилий.
Этот метод сопоставим по эффективности с КТ и МРТ, но стоимость диагностики намного ниже. Ее следует назначить, если есть признаки воспаления тканей или ущемления нервных окончаний.
Реже прочих методов специалисты прибегают к артроскопии – минимальной хирургической манипуляции, которая осуществляется для диагностики состояния суставов.
Через микроразрез в ткани сустава вводится артроскоп. Артроскопия используется еще и в качестве методики лечения межпозвонковой грыжи или тяжелой формы искривления.
Короткие рекомендации по выбору метода обследования | ||
Вероятные причины болей | Визуализация | Дополнительная диагностика |
Опухоль | Рентгенография или МРТ | СОЭ |
Грыжа диска | МРТ | ЭМГ |
Стеноз позвоночного канала | МРТ | ЭМГ |
Компрессионный перелом позвонка | Рентгенография | – |
Синдром конского хвоста | МРТ | – |
Спинальная инфекция | МРТ | СОЭ |
Выраженный неврологический дефицит | МРТ | ЭМГ |
Показатели неэффективности диагностики и лечения
И пациенту, и врачу важно вовремя понять, что выбранные меры не возымели желаемого действия. На это могут указать несколько признаков. Первый – если человек продолжает жаловаться на дискомфорт в области хребта при отсутствии остеохондроза, грыж и протрузий.
Второй признак, указывающий на то, что диагностика и лечение болей в спине были проведены не качественно, – постоянный прием болеутоляющих препаратов при отсутствии тяжелых патологий.
Когда нужно пройти диагностику позвоночника?
- Если боль в спине возникла после травмы (рентгенография, КТ)
- Если боль возникает без видимых причин и внешних воздействий (КТ)
- Если острая боль удерживается дольше 3 дней (рентгенография, МРТ)
- Если слабая боль начинает постепенно усиливаться (рентгенография, МРТ)
- Если болевые ощущения в спине сопровождаются повышением температуры тела, общей слабостью и недомоганием (МРТ)
- Если вместе с болевыми ощущениями отмечается понижение или повышение артериального давления (КТ, МРТ)
- Если боль отдает в левую часть груди, левую руку или левую сторону челюсти (МРТ)
- Если боль возникает после физических нагрузок и определенных движений (рентгенография)
- Если кроме болей в спине отмечается значительная беспричинная потеря веса (МРТ).
Ссылки по теме
- Обзор методов диагностики при хронических болях в спине
- Минимальные требования к первичному медицинскому осмотру, который должен сделать врач, при жалобах на боли в спине
- Магнитно-резонансная томография позвоночника. Виды оборудования, как происходит исследование и как разобраться в МРТ-снимках
- Показания и противопоказания к проведению компьютерной томографии позвоночника.
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в пояснице — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Разновидности болей
Боль в спине может быть симптомом серьезного заболевания, но у подавляющего большинства боли носят доброкачественный характер. Один из основных моментов, который следует учитывать при диагностике болей в спине, и, в частности, в пояснице – это их длительность. В большинстве случаев боль мышечного характера может продолжаться до двух недель, а потом исчезать. Боли, вызванные органическими изменениями позвоночника (межпозвонковая грыжа, артроз), длятся гораздо дольше и могут отдавать в ногу, промежность, сопровождаться ощущением онемения, жжения, мурашек.
Боли, вызванные сердечно-сосудистыми заболеваниями, болезнями органов брюшной полости отличаются большей интенсивностью и длительностью.
Возможные причины
Боли, вызванные заболеванием или травмой позвоночника
В большинстве случаев боли в спине бывают вызваны нарушением функций межпозвонковых суставов.
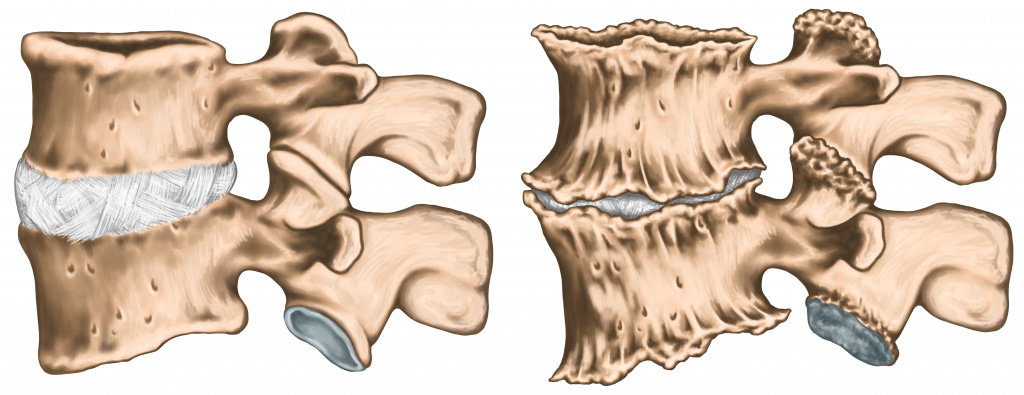
Уменьшение расстояния между позвонками из-за дегенеративных изменений в межпозвонковых дисках ведет к увеличению трения суставных поверхностей. Это может вызвать подвывих и блокирование сустава. Мышцы, окружающие пораженный сустав, длительное время находятся в состоянии перенапряжения, что усиливает суставную боль.
Чаще всего боль при заболеваниях позвоночника носит тупой характер, т. е. ее интенсивность нарастает постепенно, усиливаясь при движениях и ослабевая в покое. .
В случаях выраженного остеохондроза боль может быть вызвана сдавлением нервных окончаний (спинномозговых корешков) при формировании грыжи межпозвонкового диска. Острая стреляющая или пронизывающая боль со временем может стать постоянной и эпизодически отдавать в ногу при резких движениях, кашле, чихании. Болевой синдром обычно сопровождается онемением, покалыванием, жжением. Подобные симптомы сочетаются с потерей чувствительности в зоне пораженного нерва, утратой рефлексов, слабостью мышц.
Серьезные травмы позвоночника (перелом, переломовывих) сопровождаются сильными болями и требуют экстренного врачебного вмешательства.
Если перелом возникает в результате сжатия тела позвонка, то он носит название компрессионного.
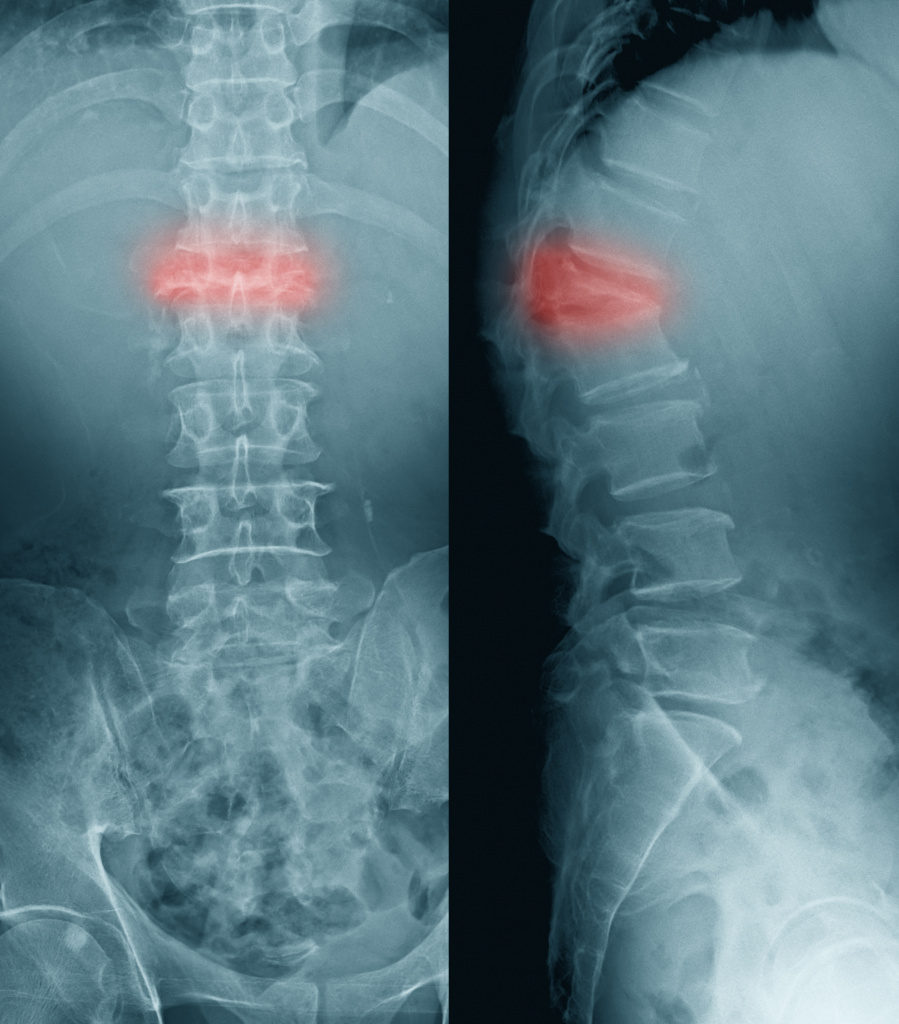
У лиц старшего возраста такой перелом возможен из-за остеопороза, который чаще встречается у женщин. К компрессионному перелому, иногда даже при минимальной внешней нагрузке, приводит поражение позвоночника при метастазировании злокачественных опухолей.
Диагностика и обследования
При диагностике врач учитывает ортопедические дефекты, наличие таких симптомов, как нарушение мочеиспускания или дефекации; распространение боли вниз по ноге; отсутствие облегчения после приема обезболивающих средств; слабость и онемение в ноге. Для подтверждения диагноза необходимо выполнить:
- КТ
Что следует делать при появлении болей?
При острой боли необходимо обеспечить покой и ограничить нагрузку на позвоночник.
При наличии корешкового синдрома соблюдают постельный режим в течение двух недель. После острого периода следует постепенно возвращаться к активному образу жизни.
Лечение
В первую очередь терапия должна быть направлена на снятие болевого синдрома. Врач может назначить блокаду очага воспаления инъекциями. Обезболивание при этом достигается на срок от шести недель до полугода. Другой вариант – назначение нестероидных противовоспалительных средств в комплексе с мышечными релаксантами. Лечение можно дополнить витаминотерапией (комплекс витаминов группы В), а также применением антидепрессантов и противосудорожных препаратов строго по назначению. После снятия острых болей по решению врача к лечению можно добавить тепловые и магнитные физиопроцедуры, мануальную и иглорефлексотерапию, массаж.
Если консервативное лечение в течение нескольких месяцев оказалось неэффективным, прибегают к нейрохирургическим операциям. В возрасте до 45 лет декомпрессия спинного мозга, удаление межпозвонковой грыжи, протезирование межпозвонковых дисков часто дают хороший результат. В иных случаях лучше применять эпидуральную блокаду и радиочастотную денервацию. Это позволяет не только быстро устранить болевые симптомы, но и свести к минимуму прием обезболивающих средств.
Мышечные боли
Мышечные, или миофасциальные, боли возникают чаще всего при перенапряжении, спазме или микротравме мышц.
В этих случаях под кожей прощупывается болезненный и твердый участок мышцы, нажатие на который сопровождается сильным болевым импульсом, а иногда и отдачей в другие области. Как правило, существует взаимосвязь между возникновением болей с длительным перенапряжением или неестественным положением (чаще связанными с профессиональной деятельностью), сдавлением и перерастяжением мышц из-за ношения тяжелых сумок или рюкзаков, переохлаждением, болезнями внутренних органов или суставов. В последнем случае болевой импульс с пораженного органа приводит к защитному напряжению окружающих мышц.
Диагностика и обследования
При постановке диагноза врач проводит внешний осмотр, выясняет историю развития боли, ее связь с перегрузкой или заболеванием внутренних органов. Для исключения поражения позвоночника (остеопороз, метастазы в позвоночник, туберкулезный спондилит) проводят:
- КТ
Отсутствие серьезных заболеваний позвоночника и внутренних органов дает основание для постановки диагноза миалгии, или мышечных болей.
Что следует делать при появлении боли?
Если болевой синдром возник вследствие мышечного спазма, первоочередной мерой должно быть обеспечение покоя и, по возможности, расслабление.
Оптимальный эффект достигается в положении лежа на спине, желательно на ортопедическом матраце.
Лечение
Основная терапия заключается в снятии болевого синдрома и расслаблении спазмированных мышц. Это достигается применением мышечных релаксантов и нестероидных противовоспалительных препаратов. Курс лечения по рекомендации врача можно дополнять противосудорожными препаратами, уменьшающими интенсивность боли, и сосудистыми препаратами, улучшающими кровообращение в мышцах. Наиболее эффективным консервативным методом служит локальная инъекционная блокада. После снятия острой боли возможно назначение витаминов и биостимуляторов. Существенную пользу оказывают нефармакологические средства: мануальная терапия, массаж, иглорефлексотерапия, физиотерапия, лечебная физкультура.
Психогенные боли
Психогенная боль, как правило, возникает без поражений и не имеет четкой локализации. Психогенная боль развивается как ответная реакция организма на стрессовые ситуации и сопутствующие им негативные эмоции. В отличие от корешковых или отраженных болей (когда локализация боли не совпадает с очагом повреждения), психогенная боль уменьшается или исчезает после двигательной активности.
Психогенная боль не исключает реального органического поражения и даже часто сопровождает его проявления.
Диагностика и обследования
Выявить причину психогенной боли и определить ее характер достаточно сложно, особенно у возрастных пациентов. Заподозрить психологический компонент боли можно при отсутствии ее четкой локализации и характера, а также при наличии предшествующих или текущих депрессивных состояний.
Лечение
Устранение психогенных болей достигается активизацией образа жизни и применением по назначению врача легких транквилизаторов и антидепрессантов.
Другие возможные причины болей в спине
Другими причинами болевых синдромов могут быть инфекционные процессы (туберкулезный спондилит, герпес), метастатическое повреждение позвонков, метаболические нарушения (остеопороз, гиперпаратиреоз), васкулярные заболевания (связанные с патологией сосудов), поражения внутренних органов. Все эти состояния требуют неотложного лечения.
К каким врачам обращаться?
Лечением пациентов с болями в спине (если боли не инфекционного или опухолевого происхождения) занимаются как врачи общей практики, так и неврологи, алгологи, психотерапевты и врачи ЛФК.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Кислый привкус во рту
Неприятный кислый привкус во рту может существенно влиять на настроение и аппетит, изменять вкусовое восприятие блюд. Причинами изменения вкуса могут быть изменения в работе желудочно-кишечного тракта и проблемы с зубами.
Болит голова
В основе головной боли лежит раздражение болевых рецепторов, расположенных в:
- твердой мозговой оболочке и сосудах мозга;
- надкостнице черепа, сосудах мягких тканей головы, мышцах.
Сама же мозговая ткань не содержит болевых рецепторов.
Депрессия
Депрессия – одно из самых распространенных психических расстройств.
Боль в области лица (лицевые боли)
Боль в лице относится к категории болевых синдромов, диагностика которых наиболее трудна. Лицевые боли могут иметь в своей основе заболевания различных органов или систем или возникать из-за поражения нервных волокон (в первую очередь черепных нервов).
Боль в ноге
Боли в ноге могут быть результатом травмы. Также Заболевания опорно-двигательного аппарата всегда сопровождаются болью в ногах.
Источник
