Дуральный мешок позвоночника на мрт

620 просмотров
10 февраля 2020
МРТ шейного отдела позвоночника.Шейный лордоз выпрямлен.Определяется снижение МРсигналов от межпозвоночных дисков.Высота межпозвоноч. дисков С4/С5,С5/С6 снижена.Дорзальная медианная протрузия С3/С4 до 0,2см просвет позвоночного канала 1,2см.Дорзальная медианная протрузия С4/С5 до 0,2 просвет позвон.канала до 1,1см.Дорзальная диффузная грыжа диска С5/С6 до 0,4см ,деформирующая дуральный мешок совместно сретроспондилофитами с компрессией спинного мозга,суживающей межпозвонковые отверстия,просвет до 0,9смВизиализируются костные разрастания и дистрофические изменения.МРТ пояснично крестцового отдела позвоночника.Межпозвонковые диски гипогидратированы и дегенерированы,что проявляется снижением МР сигналами наТ2 ВИ,высоты дисков снижена циркулярная грыжа межпозвон.диска Тh11/Тh12 до 0,4см ,с умеренной компрессией переднего контура дурального мешка.Просвет позвон.канала 1,2см.Неравномерная циркулярная протрузиямежпозвон.диска L4/L5 до 0,55см с умеренной кмпрессией переднего контура дурального мешка,просвет позвоного канала 1,1(стеноз)На уровне S2,S3 переневральные кисты 1,4*1,2 см сровными четкими контурами,однородной структуры.Корешки конского хвоста дифференцируются на всем протяжении.Определяется остеартроз дуготросчатых суставов,грибовидная деформация остистых отростков тел позвонков,что с вышеуказанными измениями приводит к дополнительной деформации и сужению межвозвонковых отвестий и позвоночного канала.Проведено Ксефокам в уколах и таблетках,мидокалм в таблетка до 3 недель 100мг 2 раза в день,циофлавин 2р день 25 дней.Состояние не улучшилось,только пропало головокружение.Сильная боль в позвоночнике.Болит низ живот,проблемы со стулом.Немеет кисть левой руки,рука поднимается только на половину.Немеют ноги,больше с левой стороны.Тяжело подниматься по ступенькам.На спине могу лежать только когда ноги согнут в коленях,еле сделала мрт.Можно в моем случае обойтись без операции.Раньше операцию(в 2008-2009 годах) предлагали,я отказалась.Лечение получилось.Только стеноз был шейном отделе был 1,0см и не было деформации.И тех врачей нет(уволились)
На сервисе СпросиВрача доступна консультация нейрохирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте к сожалению нет
Стеноз будет прогрессировать
Вам нужно очно к нейрохирургу
Елена, 10 февраля
Клиент
Елена, лечение назначил нейрохируг нашей поликлиники,невролог хотя бы отправил в областную поликлинику.Вообще наши врачи сказали у всех болит спина.
Педиатр
Тогда вам нужно в областную и найти нейрохирурга, кто проведёт хорошую Консультацию
Вы в каком городе?
Елена, 10 февраля
Клиент
Елена, Энгельс Саратовская обл.в среду записана к неврологу в ОКБ
Педиатр
Теоритечески можно написать в Бурденко Москва
Может пригласят
Елена, 10 февраля
Клиент
Елена, мне не хочется делать операцию еще и по другой причине.Мой организм плохо относится к любому шовному материалу.Наверное что то вроде аллергии.После всех операций(а у меня было 4,только за прошлый год 3) всегда картина одна и та же свищи ,швы плохо зарастают.
Педиатр
Это скорее всего не аллергия а ткани так реагируют
Елена, 12 февраля
Клиент
Елена, была сегодня у нейрохирурга в поликлиники ОКБ.Консультация этого специалиста меня просто «убила».Она мне сказала ,что у меня нет грыж,так как грыжи 0,4 см не бывают,только протрузии,а значит компрессии нетНо ведь грыжи и протрузии разные вещи?
Педиатр, Терапевт, Массажист
Ищем очень хорошего остеопата. И со снимками пытаемся попасть к этому доктору. Также может быть поможет акупунктура. Но ведь тут законы физики. Все меры будут временными, стеноз ведь никуда не денется, и с давление будет только прогрессировать.
Елена, 12 февраля
Клиент
Наталья, Спасибо за совет
Оцените, насколько были полезны ответы врачей
Проголосовало 2 человека,
средняя оценка 4.5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ювенильная дистальная амиотрофия верхней конечности (болезнь Хираяма) – редкое заболевание, названное в честь K. Hirayama, впервые описавшего в 1959 году 12 пациентов с амиотрофией, отличавшейся от бокового амиотрофического склероза и прогрессирующих спинальных амиотрофий. Распространенность составляет примерно 0,5:100000. Наиболее часто встречается в странах Азии (Япония, Китай, Индия), хотя возможна у людей любой этнической принадлежности. Болезнь Хираяма чаще встречается у мужчин, соотношение мужчины/женщины в среднем составляет 7/1. Дебют заболевания приходится на возраст 15-25 лет. Большинство случаев – спорадические, в литературе имеется лишь несколько описаний семейных прецедентов.
Патогенез болезни Хираяма окончательно не установлен, рассматриваются теории о миелопатии, обусловленной нарушениями микроциркуляции при сгибании шеи, и о редкой форме болезни мотонейрона. Kikuchi et al. считает, что в основе болезни лежит несбалансированный рост, приводящий к диспропорции длины костной части позвоночного столба и содержимого позвоночного канала, и в результате этого происходит формирование «ригидного» дурального мешка [3]. В норме твердая мозговая оболочка спинного мозга прикрепляется к позвоночному каналу только в 2 местах: в области большого затылочного отверстия/позвонков С2-С3 краниально и на уровне нижних крестцовых позвонков/копчика каудально. Таким образом дуральный мешок оказывается свободно подвешен в позвоночном канале почти на всем протяжении. Фиксация также осуществляется по ходу корешков спинномозговых нервов с помощью зубчатых связок (lig.denticulatum). Эти связки (20—21 пара) являются производными паутинной оболочки и представляют собой тонкие коллагенозные тяжи, которые находятся между рядами передних и задних корешков спинномозговых нервов и соединяют спинной мозг с твердой мозговой оболочкой (рисунок 5). Они начинаются от твердой оболочки выше выхода I шейного нерва и заканчиваются на уровне XII грудного или I поясничного нерва, разделяя субарахноидальное пространство на передний и задний отделы. Функциональное значение зубчатых связок заключается в амортизации спинного мозга в позвоночном канале при движениях, также они участвуют в циркуляции спинномозговой жидкости. В них находятся преганглионарные симпатические волокна и чувствительные униполярные клетки.
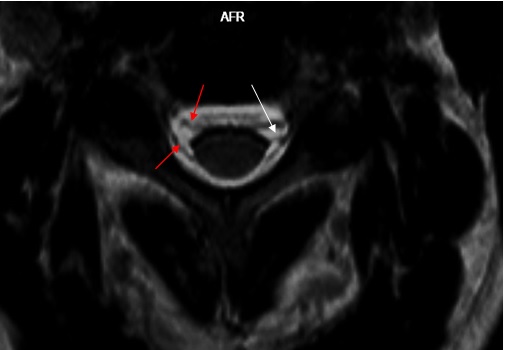
Рисунок 5. На МРТ шейного отдела позвоночника в аксиальной плоскости в режиме 3D T2 TSE с толщиной среза 1мм на середине боковых поверхностей спинного мозга визуализируется зубчатая связка слева (показана белой стрелкой), расположенная между корешками спинномозговых нервов, а также вентральный и дорсальный корешки спинномозгового нерва С5 справа (красные стрелки).
У здоровых субъектов дуральная оболочка податливая, эластичная, содержит несколько поперечных складок, которые компенсируют возрастающую длину позвоночного канала при сгибании. В отличие от этого, при болезни Хираяма наблюдается более короткая и поэтому ригидная твердая мозговая оболочка. Она не может компенсировать увеличения длины позвоночного канала, особенно выраженного при сгибании, тем самым смещаясь кпереди с компрессией спинного мозга [3]. Toma и Shiozawa предположили, что относительное диспропорциональное укорочение дурального мешка особенно выражено в пубертатном периоде, когда происходит резкое ускорение роста [4].
Повторяющееся сгибание шеи приводит к сдавлению спинного мозга в зоне максимального кифоза (чаще в нижнешейном отделе), с нарушением микроциркуляции в бассейне передней спинальной артерии. В ответ на это происходит атрофия передних рогов спинного мозга, так как они наиболее чувствительны к гипоксии. Белое вещество спинного мозга страдает в меньшей степени [2]. Установлено, что для болезни Хираяма характерно асимметричное истончение спинного мозга. Shinomiya и др. предположил, что вероятным фактором могут быть особенности строения связок заднего эпидурального пространства [5]. Он выделил тонкие и толстые группы связок между твердой мозговой оболочкой и желтыми связками, которые противостоят сепарации дуального мешка от позвоночного канала. Несимметричное распределение этих связок относительно срединной линии может быть одной из причин асимметричного поражения спинного мозга при болезни Хираяма.
Клинически болезнь Хираяма характеризуется постепенным развитием мышечной слабости и атрофией в области кисти и нижней трети предплечья (миотомы С7-Th1). Плечелучевая мышца остается сохранной, что формирует картину «косой» границы амиотрофии. Как правило, наблюдается одностороннее поражение, иногда – асимметричное, редко- симметричное. Отмечается нарастание мышечной слабости при воздействии низких температур (холодовой парез), гипергидроз, полимиоклонус в пальцах пораженной конечности. У некоторых больных описаны фасцикуляции. Типично прогрессирование заболевания в течение 5-6 лет с последующей стабилизацией. Признаки поражения верхнего мотонейрона, а также чувствительные, координаторные, тазовые нарушения отсутствуют. Результаты анализов крови и цереброспинальной жидкости не претерпевают изменений (иногда наблюдается незначительное повышение количества белка) По данным электрофизиологических исследований отмечено снижение амплитуд моторных ответов при стимуляции локтевого и срединного нервов при сохранении скорости распространения возбуждения и сенсорных ответов в пределах референсных значений. Может фиксироваться увеличение процента выпадения F-волн или невозможность их регистрации в связи с атрофией мышц. Характерны денервационные изменения в атрофированных мышцах. Часто наблюдается субклиническое поражение второй руки при клинически одностороннем течении заболевания. Для лечения болезни Хираяма рекомендуется ношение ортопедического воротника для ограничения сгибания шеи. В отдельных быстропрогрессирующих и тяжелых случаях продемонстрированы хорошие результаты хирургического лечения (пластика твердой мозговой оболочки, реконструкция с трансплантацией сухожилий, передняя декомпрессия шейного отдела позвоночника). [6,7] Прогноз при болезни Хираяма благоприятный.
В группу патологий, с которыми необходимо проводить дифференциальный диагноз болезни Хираяма относятся сирингомиелия, боковой амиотрофический склероз, шейный остеохондроз со стенозом позвоночного канала и миелопатией, опухоли и травматические изменения в спинном мозге [4]. Большинство этих заболеваний удается исключить или подтвердить при выполнении рутинной МРТ шейного отдела позвоночника.
Рентгенологическое исследование шейного отдела позвоночника при болезни Хираяма неинформативно, и выявляет только нарушение статики: выпрямление лордоза, кифоз, сколиоз, листезы. На латеральных миелограммах можно увидеть выраженную атрофию спинного мозга, переднее смещение дурального мешка, уменьшение сагиттального размера дуального мешка, и появление рентгенонегативной полоски кзади от дурального мешка при сгибании. КТ-миелография визуализирует несимметричное истончение спинного мозга с наличием гиподенсной полоски кзади от дурального мешка. [1,8]. Однако осложнения и инвазивность миелографических исследований привели к их полной замене на МРТ.
Характерными признаками болезни Хираяма на МРТ являются локальная атрофия спинного мозга на уровне С5-С7, несимметричное истончение спинного мозга, миелопатия с преимущественным поражением передних рогов, нарушение анатомического контура спинного мозга, дефект прикрепления задних отделов дурального мешка к позвоночному каналу. Чувствительность диагностики болезни Хираяма по вышеописанным признакам МРТ в нейтральной позиции достигает 80% [9,10].
При проведении МРТ шейного отдела с максимальным сгибанием наблюдается нарушение прикрепления задней стенки дурального мешка и смещение его вместе со спинным мозгом вперед, расширение заднего эпидурального пространства [1,11,12]. Отмечается гиперинтенсивный сигнал, серповидное расширение заднего эпидурального пространства с наличием артефактов потока от движущейся крови в расширенном эпидуральном венозном сплетении.
Широко обсуждается роль контрастного усиления парамагнетиками при дегенеративно-дистрофических и функциональных изменениях в позвоночнике [13]. В исследовании Sonwalkar et al. показали важную роль динамического контрастирования на МРТ у пациентов с подозрением на болезнь Хираяма. Гомогенное контрастное усиление заднего эпидурального пространства при болезни Хираяма считается типичным признаком [14]. Новые последовательности, такие как 3D-FIESTA могут существенно сократить время МР-обследования шейного отдела позвоночника с функциональными пробами до 6 минут и доказали сопоставимую точность со стандартным протоколом без необходимости внутривенного контрастирования [15].
Исчезновение эпидурального компонента в нейтральной позиции шеи подтверждает сосудистую природу выявляемых в нем изменений, а именно расширение внутреннего заднего эпидрального венозного сплетения (рисунок 6).
Исчезновение эпидурального компонента в нейтральной позиции шеи подтверждает сосудистую природу выявляемых в нем изменений, а именно расширение внутреннего заднего эпидрального венозного сплетения (рисунок 6).
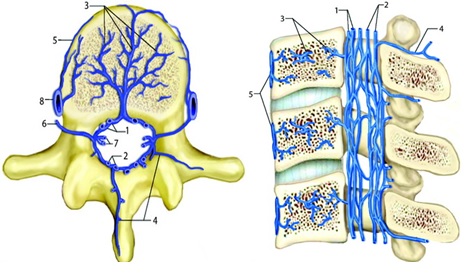
Рисунок 6. Анатомия венозного кровоснабжения позвоночника. Аксиальные и сагиттальные изображения. (Daniel Kim et al. Tumors of the Spine. 1st ed; 2008)
- Переднее внутреннее венозное сплетение
- Заднее внутреннее венозное сплетение
- Базивертебральные вены
- Заднее наружное венозное сплетение
- Переднее наружное венозное сплетение
- Межпозвоночная вена
- Передние и задние корешковые вены
- Восходящая поясничная вена
Расширению внутреннего заднего венозного сплетения (его продольной и поперечной частей) при сгибании способствуют 3 патофизиологических фактора. Во-первых, переднее смещение дурального мешка формирует отрицательное давление в задних отделах позвоночного канала и результирующее увеличение потока в заднем внутреннем венозном сплетении [10]. Во-вторых, переднее смещение дурального мешка вызывает компрессию переднего внутреннего венозного сплетения, и как следствие увеличение нагрузки на заднее венозное сплетение с его компенсаторным расширением. [12]. В-третьих, венозный дренах из яремных вен уменьшается при сгибании шеи, что в свою очередь затрудняет венозный возврат из позвоночных венозных сплетений [10].
Метод диффузионно-тензорной визуализации основан на анализе направления диффузии молекул воды вдоль аксонов, входящих в состав различных трактов белого вещества. С его помощью регистрируются данные о направлении и плотности нервных путей, соединяющих различные структуры головного и спинного мозга; математическим выражением полученных данных является фракционная анизотропия – количественная характеристика вектора диффузии. Диффузионно-тензорные изображения у пациентов с болезнью Хираяма потенциально могут указывать на клинически немые участки дезорганизации кортикоспинальных трактов, предвосхищая возникновение морфологических и клинических изменений в будущем. Постулируется, что уменьшение фракционной анизотропии может быть связано с рестрикцией диффузии молекул воды в компримированном спинном мозге [16]. Интрамедуллярный отек также способствует нарушению баланса между внутри- и внеклеточным содержанием жидкости и белка. что как следствие приводит к уменьшению свободной диффузии. В норме отмечается снижение значений фракционной анизотропии спинного мозга от уровня С2-С3 к уровню С5-С6. Как полагают это связано с разным соотношением серого и белого вещества в краниокаудальном направлении, а также отхождением стволов плечевых сплетений от нижнешейного отдела спинного мозга, что вызывает пространственную дезорганизацию белого вещества и уменьшение значений фракционной анизотропии [17]. На цветовых картах проводящих путей спинного мозга могут быть продемонстрированы нарушения, не видимые на стандартных МР-сканах.
Оценить статью:
( оценили на 0 из 5)
Источник
Патологии, разрушающие хрящевую ткань позвоночника всегда приводит к развитию серьезных осложнений. Протрузия дурального мешка отличается появлением серьезных неврологических симптомов. Это заболевание опасно вероятной парализацией с длительным периодом восстановления утраченных функций. В запущенных случаях при дистрофии нервного волокна восстановление физической и двигательной активности верхних и нижних конечностей может не наступить никогда.
Дуральный мешок является анатомической частью позвоночного столба. Он отвечает за изоляцию спинного мозга от механических и химических воздействий со стороны костных и хрящевых частей позвоночника. Для дополнительной амортизации внутри дурального мешка располагается жидкость. Она компенсирует нагрузку от любых механических проявлений, направленных в сторону спинного мозга.
При поражении костной ткани или хряща межпозвонковых дисков неизбежно приводит к деформации и компрессии дурального мешка. В ответ на это у пациента появляется выраженная неврологическая клиника. О том, чем опасно это заболевание и как его правильно диагностировать и лечить, читайте в этой статье.
Что такое протрузия, деформирующая дуральный мешок?
Чтобы понять – что это такое и чем опасно для здоровья человека, нужно разобраться с анатомией позвоночного столба. Итак, он представляет собой гибкую подвижную структуру, состоящую из костных тел позвонков с остистыми отростками и отверстиями для отведения корешковых нервов. Внутри каждого позвонка есть овальное отверстие. При составлении внутри позвонков образуется позвоночный канал. В нем располагается важнейшая структурная часть центральной нервной системы. Он обладает способностью осуществлять связь между всеми участками тела и головным мозгом. Поэтому при его травме наблюдается нарушение иннервации и параличи.
Для обеспечения гибкости позвоночного столба в его структуре присутствуют хрящевые межпозвоночные диски. Они играют роль амортизаторов и защищают корешковые нервы от компрессии. Внутри позвоночного канала располагается дуральный мешок – образование из плотной соединительной ткани, которое не пропускает жидкость и отвечает за сохранность расположенного внутри спинного мозга. Эта часть центральной нервной системы внутри дурального мешка отделена от его стенок специальной спинномозговой жидкостью. В ней растворены питательные вещества и кислород. Таким образом обеспечивается диффузное питание спинного мозга.
Протрузия, деформирующая дуральный мешок – это такое изменение формы межпозвонкового диска, при которой выпячивание края происходит в полость спинномозгового канала позвоночника. Формируется прямая угроза целостности спинного мозга. Официальная медицина при деформации и компрессии дурального пространства рекомендует проводить немедленно хирургическое вмешательство с целью удаления поврежденного межпозвоночного диска. Мануальная терапия предлагает кардинально иной подход. С помощью нескольких сеансов тракционного вытяжения позвоночного столба и остеопатии можно устранить компрессию. А дальше может быть проведено стандартное лечение протрузии с учетом индивидуальных особенностей пациента.
Причины протрузии дисков с компрессией дурального мешка
Рассматривая вероятные причины протрузии дисков с компрессией дурального мешка, можно отметить несколько факторов, оказывающих непосредственное влияние. Прежде всего это нарушение осанки со специфическим сдавливанием фиброзного кольца межпозвоночного диска. Очень часто подобное состояние наблюдается у людей с неправильной постановкой стопы. Боле того, в нашей практике известно множество случаев, когда пациенту исправили косолапость или плоскостопие и у него полностью восстановился позвоночник. Результаты этого подтверждены рентгенографическим и топографическими снимками.
К прочим причинам развития этого вида протрузии можно отнести:
- эмоциональные перегрузки и стрессовые ситуации;
- избыточную массу тела при недостаточно развитом мышечном каркасе тела;
- использование неправильно подобранной обуви, сдавливающей основные магистральные сосуды и нервы;
- у женщин – ношение обуви на высоком каблуке;
- нарушение правил составления повседневного рациона;
- недостаточное употребление жидкостей в течение суток;
- малоподвижный образ жизни и «сидячая» работа в офисе;
- прием алкогольных напитков и курение.
При совокупности данных причину у пациента возрастает риск развития остеохондроза, на фоне которого очень быстро формируются протрузии дисков.
Симптомы протрузии с компрессией и деформацией дурального мешка
Протрузия с компрессией дурального мешка никогда не остается незамеченной. Клиническая картина всегда ярко выражена и приводит к нарушению работоспособности.
Основные симптомы протрузии с деформацией дурального мешка – это:
- сильнейшие проявления болевого синдрома буквально при любом движении, пациента в буквальном смысле может парализовать от остроты боли;
- резкое снижение мышечной силы в верхних или нижних конечностях, связанное с нарушением иннервации;
- ослабление чувствительности на обширных участках тела;
- нарушение функций внутренних органов – во многих случаях дисфункция желчного пузыря, приводящая к образованию камней в его полости напрямую связана с поражением дурального мешка на уровне грудного отдела позвоночника;
- чередование запоров атонического характера с длительными диареями;
- учащенное или редкое мочеиспускание;
- болезненность в пяточной зоне и других частях стопы.
Это далеко не полный перечень симптомов. Признаки могут отличаться в зависимости от локализации протрузии дурального мешка. Если это шейный отдел, то слабость может быть, как в верхних, так в нижних конечностях. А если выпячивание фиброзного кольца располагается на уровне пояснично-крестцового отдела, то слабость и онемение с частичной парализацией может отмечаться только в нижних конечностях. При появлении любых неврологических симптомов рекомендуем вам немедленно обратиться к специалисту. В нашей клинике мануальной терапии вам предоставляется право получить абсолютно бесплатную первичную консультацию. В ходе приема врач проведет осмотр и поставит предварительный диагноз. Посоветует процедуру, которая поможет купировать острое состояние и устранит угрозу для здоровья.
Как лечить протрузии с воздействием на дуральный мешок
Перед тем, как лечить протрузии с воздействием на дуральный мешок, необходимо провести осмотр и обследование. После постановки точного диагноза с учетом всех индивидуальных особенностей пациента разрабатывается курс лечения. Основа – устранение компрессии и деформации дурального мешка. Для этого используется тракционное вытяжение позвоночного столба и остеопатия. В сочетании с массажем и рефлексотерапией они позволяют быстро купировать боль и устранить все неврологические проявления заболевания.
А уже после того, как пациент вновь почувствует себя вполне здоровым человеком, начинается ответственный этап лечения, направленного на восстановление здоровья позвоночного столба. И здесь могут использоваться остеопатия, кинезитерапия, рефлексотерапия, массаж и лечебная гимнастика.
Не стоит отказываться от полноценного лечения. Если его не провести, то рецидив заболевания придет очень быстро, буквально через 2-3 месяца. После проведенного полноценного лечения у вас восстановится нормальная форма межпозвоночного диска и при выполнении всех рекомендацией врача вы будете защищены от остеохондроза на долгие годы.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
