Два синяка на позвоночнике
С гематомой (синяком) в жизни хоть раз сталкивался каждый человек. Это распространённое явление, которое возникает вследствие тканевых травм. Кровь из травмированного сосуда скапливается под кожным покровом.
Встречается и такое явление как синяки на спине по позвоночнику. Причин их появления много. Например, иногда синяки на позвоночнике у ребёнка образовываются вследствие его активности, когда микротравмы неизбежны.
Причины появления
Самой частой причиной можно считать травмирование позвоночника. Но иногда появляются синяки вдоль позвоночника без причины у женщин и у мужчин. Больной может не знать о том, что он имеет врождённую патологию сосудов позвоночника. Ещё одной причиной является показатель кровяной свёртываемости.
Вследствие приёма антикоагулянтов может возникнуть гематома позвоночника в области поясницы. Если она проявляется вдоль позвоночного столба, то это связано с неправильным давлением в сосудах позвонков. Оно постоянно повышенное.

Часто родившие женщины замечают у себя это явление, но оно краткосрочное.
Пятно в районе поясницы, похожее на синяк, может возникнуть при чрезмерной физической активности, во время экстремального спорта.
Ещё одной причиной является оперативное вмешательство или же когда берётся пункция. Синяки могут образовываться от недостатка витаминов С и Р.
Как применять пластырь Вольтарен?
Узнайте, как лечить неврит плечевого нерва.
Основными причинами появления гематом в районе позвоночника являются:
- сосудистая патология, болезни сосудистой системы,
- роды,
- плохие показатели свёртываемости,
- аномальное развитие сосудов, которые находятся в позвоночнике,
- образования в позвоночном столбе,
- ряд лекарств,
- ушибы позвоночника,
- высокий уровень давления в сосудах позвонков,
- неудобное положение тела сидя,
- чрезмерная физическая активность,
- экстремальный спорт.
Симптомы
Начало болезни никак себя не проявляет. Симптомы как таковые отсутствуют. Но потом пациент начинает ощущать довольно сильную боль, которая со временем становится интенсивной.
Люди характеризуют боль как острую, ноющую. Может болеть в одном месте, а может и вся поясница. Позже к этим симптомам добавляется мышечная слабость и начинают неметь руки и ноги.
Опасные
Дальше болезнь только набирает обороты:
- дестабилизируется работа внутренних органов,
- появляются судороги,
- возможен паралич,
- снижается зрение,
- падает уровень давления,
- дыхание затрудняется.
Все эти симптомы говорят о том, что пациенту нужно срочно обратиться к врачу.
Диагностика
Для того чтобы понять из-за чего происходит появление синяков, врач, прежде всего, должен осмотреть пациента и выписать направление на сдачу анализов.

Могут понадобиться дополнительные процедуры, которые помогут диагностировать заболевание. К ним относятся:
- МРТ. Томография покажет месторасположение гематомы и исключит/подтвердит наличие опухоли.
- Рентгеноконтрастное исследование спинного мозга. Требуется, чтобы получить более четкие снимки.
- Ангиография сосудов спинного мозга. Исследует сосуды и капилляры пациента.
Пройдя полное обследование и получив диагноз, пациент может начинать лечиться.
Как вылечить грудной радикулит?
Лечебные мероприятия
Чтобы успешно побороть болезнь, надо при первых же симптомах обращаться к врачу. При лечении используют разные методы:
- консервативный,
- хирургический,
- народная медицина.
Главное, подходить к возникшей проблеме комплексно.
Консервативное лечение
Консервативный метод – это антипод хирургического вмешательства. Если возможно устранить болезнь консервативным лечением, то врач это сделает. Во время лечения рекомендуется соблюдать постельный режим.
Чтобы остановить кровь, пациент начинает получать соответствующие препараты (Дицинон, Викасол). Также к списку добавляются коагулянты, действие которых направлено на ускорение процесса свёртывания крови.
Наличие гематомы в районе поясницы может привести к проблемам с мочевыделительной системой. Поэтому список препаратов пополняется мочегонными средствами. Если они не помогают, пациенту выводят мочу с помощью катетера.
Появление синяков может осложняться воспалительным процессом (цистит, пневмония). В этом случае подключаются антибиотики, например, цефтриаксон.
На синяки нужно воздействовать местно. То есть использовать гепариновые мази, которые обладают рассасывающим эффектом (Гепарин, Лиотон). Их следует наносить 2-3 раза в день на протяжении 3-7 дней.
Хорошо борются с гематомами Вольтарен гель или Диклофенак. Курс лечения занимает 10 дней.
Хирургические методы
При отсутствии положительного результата от лечения консервативными методами, нужно приступать к хирургическим. Гематома устраняется с помощью вакуума.
Затем устанавливают дренаж, чтобы по нему стекала кровь. Это делается для того, чтобы избежать повторного появления синяка. Чтобы не было воспаления, прописывают лекарства с антибактериальными свойствами. После операции нельзя нагружать спину в течение 6 месяцев.
Период восстановления может включать лечебную гимнастику и массаж. Но только, если это подтверждает доктор. Рекомендуется пить витаминные комплексы для общего укрепления организма.
Что делать, если потянул мышцу на спине?
Народные средства
Если повреждение небольшое и проходит без осложнений, то можно использовать некоторые народные средства. Конечно же, после посещения лечащего врача. Чтобы избавиться от гематом, нужно придерживаться следующих рецептов:
- Принимать ванну с отваром мяты. В горячую воду вливается настой из мятных листьев. Рекомендуется лежать в такой ванне 30 минут в день. Мята снимает болевые ощущения, отёки. Её составляющие помогают избавиться от гематомы намного быстрее.
- Фасолевый компресс. Фасоль варится 40 минут, проворачивается через мясорубку и прикладывается к поражённому участку. Можно примотать компресс и походить с ним, пока он не остынет.
- Убрать синяк поможет смесь натёртой свеклы и мёда. Кашицу нужно прикладывать к синяку на 3 часа. Через пару дней синяк станет светлее.
- Компрессы из льняного семени. Их можно прикладывать пару раз за день.
- Картофельный компресс. Для этого понадобится картофельный крахмал, разведённый в воде. Наносить на синяк его следует на несколько часов в день
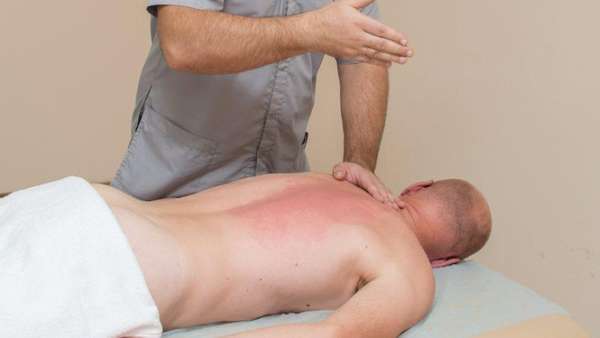
Заключение
Синяки на теле не появляются без причины. Особенно, если они располагаются в районе позвоночника. Это может быть тревожным симптомом серьёзного заболевания. Первое, что должен сделать человек, это обратиться к врачу. Только специалист может поставить точный диагноз и назначить лечение. Иногда требуются дополнительные исследования, по результатам которых будет заключён диагноз.
Узнав о текущем состоянии больного, врач будет точно знать, какой метод лечения подойдёт. В основном применяется консервативный, но если ситуация сложная, то подключаются хирурги. Синяки, которые появляются из-за падения или ушибов, можно лечить народными средствами. Для профилактики следует пить комплекс витаминов и минеральных веществ. Особенно витамин К, который препятствует образованию новых синяков. Также можно пропить курс лекарств, которые укрепят сосудистую систему.
Источник
Очень часто образование синяков на позвоночнике возникает у детей, поскольку те очень подвижны и часто ударяются во время активных игр. Ушибы в повседневной жизни не являются редкостью, основным симптомом, указывающим на получение ушиба, является синяк.
Беспричинные синяки на позвоночнике, которым не предшествовало механическое воздействие, должны очень насторожить и стать поводом для обращения к доктору, особенно, если синяки появляются у ребенка. Прежде чем говорить о причинах возникновения синяков в районе позвоночника, следует разобраться, что собой представляет синяк.

Определение синяка и причины
При гематомах возникает кровоизлияние из поврежденных сосудов под кожу, в мышечные ткани и даже во внутренние органы. Нередко возникают синяки на спине, которые не должны вызывать опасений, если появились после незначительных ушибов и располагаются в области поясницы. Однако если появляются синяки на позвонках, казалось бы, без видимых на то причин, это может свидетельствовать о некоторых патологиях и нарушениях.
На позвоночнике синяк может появиться по причине:
- слабости сосудистых стенок;
- послеродовых осложнений;
- геморрагических патологий;
- нарушений в развитии позвоночных сосудов;
- онкологии позвоночника;
- длительного приема некоторых лекарств, влияющих на свертываемость крови, к примеру, аспирина;
- увеличения давления в сосудах спины;
- длительного сидения на неудобной мебели в неудобной позе;
- тяжелых физических нагрузок;
- занятий экстремальными видами спорта.
Помимо этого синяк на позвоночнике может появиться после оперативного вмешательства или проведения пункций, либо по причине дефицита витамина С и Р. Гематома на пояснице часто возникает при заболеваниях печени или почек. Возникшие на позвоночнике синяки совсем не безопасны, как это может показаться с первого взгляда, потому что могут свидетельствовать о скрытых заболеваниях.

Если у человека ни с того, ни с сего появилась гематома на пояснице, в грудном или шейном отделе спины, он должен как можно скорее пройти обследование у доктора. Подобное состояние — казалось бы, беспричинное возникновение синяков на любой части тела, называется гематомиелией, и требует обязательного врачебного вмешательства.
Сопутствующая симптоматика
Если гематома на позвоночнике вызвана ушибом мягких тканей, то кроме синяка будет присутствовать припухлость, покраснение окружающего кожного покрова и болезненные ощущения. При наличии каких-либо патологий, описанных выше, будет проявляться следующая клиническая картина:
- нарастающий болевой синдром острого или ноющего характера;
- невралгия, например мышечная слабость и чувство онемения в конечностях;
- нарушение функциональности внутренних органов;
- возникновение судорог;
- паралич;
- нарушение или утрата зрительной функции;
- понижение артериального давления;
- дыхательная недостаточность.
Приведенные выше признаки появляются из-за давления скопившейся крови на ткани спинного мозга и на нервные окончания, и должны насторожить человека, у которого на спине возникают гематомы. Если появляется хоть один из этих симптомов, нужно срочно обследоваться, узнать причину возникновения кровоподтеков и как можно скорее начать лечение основной причины возникновения гематомиелии.
Диагностика
После того, как доктор проведет внешний осмотр, пациенту назначается несколько процедур, помогающих врачу поставить точный диагноз:
- Магнитно-резонансная томография поможет узнать место локализации кровоподтека, а также есть ли опухоль;
- Миелография для получения детального изображения костной ткани и нервов;
- Спинальная ангиография определяет состояние сосудистых стенок и капилляров.
Только после полного обследования и постановки диагноза можно начинать лечение, прописанное доктором.
Лечебные мероприятия
Если гематома незначительная, то ее устраняют с помощью консервативного лечения, при этом пациент должен придерживаться строгого постельного режима. Больному назначаются кровоостанавливающие препараты, такие как Дицинон и Викасол. Помимо этих лекарств доктор назначает коагулянты, благодаря которым кровь лучше сворачивается. Если гематома возникла в нижнем отделе спины, то обычно ей сопутствуют нарушения мочеиспускания, поэтому доктор может прописать мочегонные препараты. При отсутствии положительного эффекта от мочегонных, больному в мочевой пузырь ставится катетер.

Очень часто гематомиелия проходит параллельно с воспалительными процессами, например, с циститом или пневмонией, поэтому проводится антибактериальная и противовоспалительная терапия Сумамедом, либо Цефтриаксосном. Для рассасывания кровоподтека пациенту назначаются рассасывающие мази на основе гепарина, к примеру, Гепариновая мазь или Лиотон. Такие средства наносятся на место поражения дважды или трижды в сутки. Лечение такими средствами осуществляется на протяжении трех — семи дней в зависимости от размера гематомы.
Быстро справиться с синяком помогают нестероидные препараты в виде мазей и гелей, такие как Вольтарен-гель и Диклофенак натрия. Лечатся такими препаратами десять дней. Также применяется Бадяга, растворенная в прокипяченной воде до консистенции жидкой сметаны. Если присутствует открыта рана, то применять Бадягу нельзя.
Хирургическое лечение
Если убрать гематому консервативными методами не получается, то применяется вакуум, после чего в рану ставят дренаж для истечения лишней крови. Это поможет предотвратить рецидив гематомы. Для остановки воспалительного процесса больной должен принимать антибактериальные препараты. После оперативного вмешательства исключаются любые нагрузки на спину в следующие полгода.
Народная медицина
При условии отсутствия серьезного повреждения и осложнений, ускорить рассасывание синяка можно с помощью народных средств, но только после консультации с доктором. Для лечения применяются следующие рецепты и способы:
- Ванна с мятой. Вода должна быть горячей, к ней добавляется мятный настой (на литр кипятка двести граммов сушеной мяты и настоять). Принимать такую ванну следует один раз в день на протяжении получаса. Мятные листья снимают болезненные ощущения и припухлость, а также способствуют быстрому рассасыванию гематомы.
- Компресс их фасоли. Бобы следует варить сорок минут, после чего прокрутить через мясорубку, завернуть фасоль в ткань или марлю и приложить к синяку. Компресс следует зафиксировать бинтом и держать до остывания.
Для предотвращения повторных кровоподтеков назначается витамин К, а также сосудоукрепляющая терапия.
Источник
Сущность проблемы
Необходимо ли отправляться к врачу, если появились синяки на позвоночнике? Перед тем как ответить на этот вопрос, необходимо выяснить, что собой представляет синяк. По медицинской терминологии его называют гематомой, наверное, у каждого она случалась в жизни.
Гематома представляет собой излияние из сосуда и скопление под кожей определенного количества крови. Но синяки бывают не только подкожными. Встречаются гематомы внутренних органов, в том числе и в районе позвоночного столба.
Не стоит относиться к этому явлению с легкостью. Так как в некоторых случаях гематомы позвоночника грозят не только осложнениями, но порой могут быть опасными для жизни человека.
Ясное дело, когда появлению синяка предшествовал ушиб, но если синяк на позвоночнике появился без видимых на то причин, это повод бить тревогу.
Диагностика
Для того чтобы понять из-за чего происходит появление синяков, врач, прежде всего, должен осмотреть пациента и выписать направление на сдачу анализов.
Могут понадобиться дополнительные процедуры, которые помогут диагностировать заболевание. К ним относятся:
- МРТ. Томография покажет месторасположение гематомы и исключит/подтвердит наличие опухоли.
- Рентгеноконтрастное исследование спинного мозга. Требуется, чтобы получить более четкие снимки.
- Ангиография сосудов спинного мозга. Исследует сосуды и капилляры пациента.
Пройдя полное обследование и получив диагноз, пациент может начинать лечиться.
Как вылечить грудной радикулит?
Причины появления
Наиболее частой причиной появления гематом на спине является травма позвоночника. Но случается так, что синяк на позвоночнике появился без видимых причин.
Возможно, в организме человека есть неполадки со свертываемостью крови или сосудистые нарушения. Например, сосудистые аномалии позвоночного столба, что является врожденной патологией. Повлиять на развитие данной проблемы могут и некоторые медикаменты (антикоагулянты). В результате повышенного давления в сосудах в районе позвоночника появляются гематомы.
Иногда такая картина наблюдается у женщин после родов. В этом случае ничего сверхъестественного не происходит, лечение особо не проводится, а синяки проходят со временем самостоятельно.
Еще одна частая причина синяка на позвоночнике — это повышенная физическая активность. Например, поднятие тяжестей, занятие силовым и экстремальным видом спорта и т.д.
Таким образом, обобщая сказанное, можно выделить основные причины возникновения синяков вдоль позвоночника:
- сосудистые нарушения;
- гематомы после родов;
- плохая свертываемость крови;
- аномалии развития сосудов позвоночного столба;
- опухоли в районе позвоночника;
- прием некоторых медикаментов;
- травмы позвоночного столба;
- повышенное давление в сосудах позвоночника;
- длительное просиживание в одной позе, в неудобном положении;
- повышенные нагрузки физического плана;
- экстремальные виды спорта.
Профилактика
После успешно проведенного лечения важно не допустить повторного возникновения темных пятен на спине. Для этого необходимо соблюдать следующие рекомендации врачей:
- Ограничить пребывание под агрессивными солнечными лучами. В летний период наиболее опасным считается промежуток с 10 до 17 часов.
- Необходимо использовать косметические средства, содержащие солнцезащитный фактор. На этикетках он отмечен буквами SPF. Чем выше фактор защиты, тем лучше. Пользоваться подобными средствами рекомендуется не только летом, но и зимой.
- Рацион питания должен быть полноценным.
- Своевременно лечить все выявленные патологии.
- Не превышать время нахождения в солярии. Подобная процедура подразумевает использование ультрафиолетового излучения.
- Прием любых гормональных средств должен строго контролироваться врачом.
Вышеперечисленные рекомендации также относятся и к первичной профилактике темных пятен на спине.
Гематома позвоночника: симптомы
Если причиной гематомы не является травма, то в начале болезни у человека отсутствуют жалобы на какой-либо дискомфорт в районе позвоночника. По мере развития болезни возникает нарастающая боль. Характер боли может быть различным, острым или ноющим, иметь локальное или опоясывающее действие.
Позже присоединяются неврологические нарушения, например, мышечная слабость или онемение в области рук или ног. Со временем нарушается работа внутренних органов, происходят судороги, а в тяжелых случаях развивается паралич.
Срочно следует обратиться к врачу, если наряду с появлением гематом на спине появились и проблемы следующего плана:
- Снижение остроты зрения.
- Пониженное артериальное давление.
- Проблемы с дыханием.
Темные пятна на коже
По разным причинам могут появляться темные пятна на коже рук, ног или других частей тела. Часто это возникает после загара. Чтобы избавиться от этой проблемы, нужно посетить специалиста (дерматолога) и прислушаться к его рекомендациям.
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни. Сайт предоставляет справочную информацию.
Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания.
Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Почему появляются
Их относят к нарушениям пигментации, которые возникают из-за длительно протекающей тяжёлой формы хронического заболевания. В коже откладывается избыточное количество меланина, возникают пятна темных оттенков.
Какие заболевания приводят к образованию тёмных пятен:
- Эндокринный меланоз. Начинает развиваться из-за врождённой либо приобретённой дисфункции эндокринной системы.
- Кахектический меланоз из-за тяжёлой формы развития туберкулёза.
- Сбои в работе половых желёз.
- При печёночном меланозе из-за нарушений работы печени либо по причине цирроза на коже появляются тёмные участки.
- Синдром Сейпа-Лоуренса.
- Сахарный диабет.
Могут локализоваться между ног
Может появиться потемнение на коже между ног, на других участках тела.
Их возникновение обусловлено нарушением в функционировании сосудов либо из-за пигментации кожных покровов.
Изменение цвета кожи на ногах относят к пигментным пятнам, которые часто встречаются у людей.
Выявить причину и назначить лечение может только лечащий врач. Не нужно заниматься самолечением, потому что причин пигментации на нижних конечностях много и каждая из них предполагает индивидуальное лечение.
Распространённые причины:
- Усиленная выработка меланина приводит к образованию на коже коричневых пятен. Оттенок зависит от количества производимого пигмента.
- Из-за использования современных способов эпиляции волосяного покрова на ногах возникает потемнение по причине малигнизации, то есть, озлокачествления пигментных пятен.
- Патологические нарушения в работе организма свидетельствуют о развитии нескольких заболеваний, что и приводит к усиленной пигментации. Список болезней огромен – от лишая до витилиго. Лечение подбирает врач в зависимости от того, что спровоцировало пигментацию на ногах.
- Сбои в функционировании кровеносной системы.
- При недостаточном поступлении в организм аскорбиновой кислоты и рутина.
- Болезни внутренних органов.
- Недостаточная двигательная активность приводит к ослаблению стенок сосудов и становится причиной пигментации на коже в виде тёмных пятен.
- Если сосуды расположены к поверхности кожи близко.
- Приём препаратов, вызывающих разрушение сосудов.
- При варикозном расширении вен.
Часто больные ошибаются, думая, что изменение пигментации произошло из-за аллергии. Если оно не проходит после исключения контакта с аллергеном, можно быть уверенным, что причина в чём-то более серьёзном, чем аллергическая реакции.
Нарушение пигментации сопровождается сильным зудом.
Пигментация в виде потемневших пятен
Представляет развитие на кожных покровах темных участков различной формы. По цвету они тоже будут от более светлого до самого тёмного коричневого оттенка.
Причины:
- Старение кожи;
- Гормональные изменения;
- Использование неправильно подобранных косметических препаратов;
- Инсоляция кожи;
- Приём лекарств, которые вызывают изменения пигментации.
Если таких пятен – много, то они представляют серьёзный косметический недостаток. Иногда они сопровождаются огрубением кожных покровов, сухостью, появлением морщин, проступанием сосудов. Стоит быть внимательными, потому часто так маскируются злокачественные новообразования.
Что может спровоцировать развитие тёмных пятен:
- Нарушение метаболизма;
- Болезни внутренних органов;
- Нервно-психические расстройства;
- Гинекологические заболевания.
Если они появились во время беременности, то высока вероятность того, что после родов они быстро пройдут.
Отметины после загара
Причины темных пятен:
- После загара на коже могут появиться тёмные участки из-за избыточной выработки меланина.
- Причиной будут разные заболевания внутренних органов.
- Врачи не советуют находиться долго под прямыми солнечными лучами людям с заболеваниями печени.
- Если проблемы с щитовидной железой, то высока вероятность того, что это стало причиной усиленной пигментации.
5 полезных советов, которые помогут избежать пигментации:
- Во время отдыха на море отказаться от приёма гормональных препаратов.
- Не употреблять антибиотики.
- Прежде чем загорать, запрещено пользоваться духами.
- Предпочтение отдать только надежным средствам для загара.
- Не принимать успокоительные лекарства.
Соблюдение описанных правил значительно сократит риск развития усиленной пигментации. Если всё же она появилась, необходимо обратиться к врачу-дерматологу.
Как смыть неоднородный загар:
- Часто принимать горячие ванны с использованием жёсткой мочалки;
- Эффективны отшелушивающие скрабы и гели;
- Помогут препараты после инсоляции и тонирующие средства.
Пятно появилось на руках
Тёмные пятнышки на руках возникают у людей пожилого возраста. Связаны они с возрастными изменениями в организме.
Они развиваются в верхнем слое кожи из-за усиленного выделения меланина. Из-за того, что пигмент распределяется неравномерно, появляются пятна коричневого цвета.
Кроме возрастных изменений влиять на возникновение коричневых пятен на руках могут факторы:
- Длительное пребывание под ультрафиолетовыми лучами;
- Сбои в работе печени и почек;
- Нарушение гормонального фона;
- Аллергия на лекарства.
Кто предрасположен к появлению коричневых пятен на руках:
- Люди, которым больше 55 лет;
- Обладатели светлой кожи;
- У женщин появляются значительно чаще, чем у мужчин;
- Беременные женщины.
Располагаются преимущественно на тыльной стороне. Они не оказывают пагубное воздействие на состояние здоровья человека и его самочувствие, скорее доставляют эстетическое неудобство.
Врач: Шишкина Ольга ✓ Статья проверена доктором
Источник: https://FeedMed.ru/uhod/problemy/temnye-pjatna-kozhe.html
Симптоматика ушибов позвоночника
Так как позвоночник делится на три отдела (шейный, грудной и поясничный), то и симптомы будут проявляться в зависимости от места локализации ушиба.
- Травма шейного отдела – трудности с дыханием, головокружение и тошнота, иногда потеря сознания. Боль в затылке или шее, нестабильность артериального давления. Нарушения рефлексов мускулов, сужение зрачков, сухость кожи.
- Грудной отдел – боль в грудном отделе, которая иррадиирует в другие органы, нередко в сердечную мышцу. Мышечная слабость, эректильная дисфункция, проблемы с опорожнением и мочеиспусканием, опоясывающая боль.
- Поясничный отдел – боль в спине и ягодицах. Неприятные ощущения во время мочеиспускания. Утрата рефлексов сухожилий, боль в ногах, слабость, онемение нижних конечностей иногда паралич.
Классификация и признаки
При первой степени ушиба позвоночника происходят незначительные повреждения кожи и мягких тканей. Основной симптом – боль, но она длится всего несколько дней, и проходит под воздействием обезболивающих препаратов или лекарств из группы НПВС.
При второй степени повреждения уже более серьёзные. В таком случае может возникнуть разрыв мышечной ткани. что приводит к скоплению некоторого количества крови и сильному отёку. Из других симптомов – резкая сильная боль, которая не стихает довольно длительное время, и плохое общее состояние.
При третьей степени тяжести повреждаются не только мышцы, но сухожилия, и даже позвонки — в этом случае травма может привести даже к их вывиху. Гематома шейного отдела позвоночника встречается чаще всего именно при третьей степени тяжести. Большую опасность представляют не только ушибы шеи, но и копчика, а также поясницы. Именно при этом у человека могут возникать самые разные неврологические нарушения, которые могут не пройти даже после лечения.
Четвёртая степень ушиба проявляется развитием большого кровоизлияния, которое способно сдавливать спинной мозг. Если от скопления крови не избавиться своевременно, то в последствии есть вероятность, что оно станет причиной нарушения работы некоторых нервных окончаний. К тому же такое образование — всегда большой риск развития сепсиса.
Поэтому все ушибы второй, третьей и четвёртой степени тяжести подлежат срочной госпитализации и диагностике, а также последующему лечению.
Кроме болевых ощущений, которые могут быть довольно сильными, симптомами принято считать отёк, припухлость мягких тканей, изменение цвета кожных покровов на месте ушиба, снижение, или даже полное отсутствие чувствительности ниже места ушиба, может развиться слабость или паралич. Появляются онемение и покалывания в руках и ногах.
Первая помощь пострадавшему
Первая помощь при получении травмы очень важна, так как от этого будет зависеть весь последующий процесс восстановления. До приезда скорой помощи, которую следует обязательно вызвать, необходимо оказать первую помощь. Это нужно для облегчения боли и облегчения общего состояния.
Не пытайтесь поднять человека, а тем более поставить его на ноги, это чревато осложнениями. Следует обеспечить полный покой больному, по возможности перевязать место ушиба не очень тугой повязкой. Чтобы снизить боль и уменьшить отек, к поврежденному месту прикладывается лед, обернутый в ткань. Если его нет можно воспользоваться любым холодным предметом.
Лед не должен контактировать с кожей, иначе она повредится. Холод прикладывается на 15 минут, после чего делается перерыв, и можно опять его приложить к травмированному месту. И так в течение всего дня.
Если боль не дает покоя, то рекомендуется принять больному такие препараты, как «Спазмалгон», «Анальгин», «Пенталгин» и т. д.
Если травма сильная, то у человека может наблюдаться остановка сердца и дыхания. В этом случае делается срочная вентиляция легких посредством искусственного дыхания и непрямого массажа сердца.
Медикаментозное лечение
В настоящее время на фармацевтическом рынке реализуется множество средств, способных осветлить или вовсе избавить от пигментных пятен. Однако даже самые безобидные, на первый взгляд, препараты должен назначать только врач на основании результатов диагностики. Если у человека в организме развивается серьезный патологический процесс, самолечение только усугубит ситуацию.
Наиболее эффективные медикаментозные средства:
- «Гидрохинон». Активные компоненты препарата препятствуют выработке меланина, благодаря чему имеющиеся пятна постепенно становятся светлее.
- «Ретинол». Эффективен в отношении пятен, появившихся после прыщей. Кроме того, активные вещества способствуют улучшению обменных процессов в коже.
- «Скинорен». Предназначен для борьбы с повышенной пигментацией, возникшей на фоне угревой болезни и активной жизнедеятельности грибковой инфекции.
- «Клотримазол». Обладает отбеливающим эффектом. Эффективен в отношении грибков.
- Мазь «Цинковая». Не способна вызывать аллергические реакции, за счет чего ее можно использовать даже в период беременности.
- Мазь «Серная». Обладает отшелушивающим эффектом. Способствует снятию верхнего слоя эпителия вместе с темными пятнами.
Как правило, подобные средства необходимо использовать 1-2 раза в день до полного исчезновения дефекта.
Диагностические мероприятия
Диагностические мероприятия при синяках на позвоночнике, как у ребенка, так и у взрослого, сводятся к следующим действиям:
- Беседа с пациентом о симптоматике болезни и возможных травмах, ушибах.
- Визуальный осмотр больного, который позволяет выявить локализацию гематом, искривление позвоночника и т.д.
- Проверка нервных реакций. Проводится она при помощи специальных инструментов, которые позволяют определить рефлексы человек и тактильные ощущения.
- Пальпация позвоночного столба.
- Сдача крови и мочи для общего анализа. Благодаря этому исследованию можно узнать об общем состоянии организма и наличии воспалительных процессов.
- Рентгенография. Определит место повреждения и его характер.
- КТ и МРТ более точно осветит картину происходящего, повреждение спинного мозга, позвонков и межпозвоночных дисков.
- Люмбальная пункция способна подтвердить или опровергнуть наличие кровоизлияния в спинной мозг.
Только после определения патологии можно начинать терапию, назначенную врачом.
Как лечить синяки на спине в области позвоночника?
В первую очередь стоит посетить врача. Такие гематомы должны лечиться консервативно и систематически. Только при условии комплексной терапии можно будет в короткие сроки устранить неприятность.
Не стоит позволять больному много двигаться, в идеале назначают постельный режим. Обычно прописываются препараты, улучшающие свертываемость крови и средства для остановки кровотечения.
Нередко необходима антибактериальная терапия, иногда прописывают ноопротекторы.
В реабилитационный период по показаниям врача больному назначается курс восстановительной гимнастики и массажа. Немаловажную роль в период восстановления играют необходимые витамины и минералы.
Если произошел тяжелый ушиб позвоночника, то больной будет вынужден длительное время находиться в постели. В это время имеется угроза образования пролежней. Чтобы они не появились, а также для обработки начального воспаления нужно использовать такие препараты, как «Хлоргексидин», «Левомеколь», «Солкосерил».
Источник
