Если кость разрушается в позвоночнике

Остеопороз – заболевание, при котором кости становятся очень хрупкими. При этом они подвержены патологическим переломам. Причиной заболевания являются совокупные нарушения обмена веществ в организме. Болезнь протекает в хронической форме.
Возможно, Вы видели женщин, которые прикованы к кровати. Это последствие заболевания. Перелом бедренной кости в зоне шейки. Одно неосторожное движение – и активная жизнь заканчивается.
Факторы риска:
- Наследственность;
- Курение;
- Образ жизни.
Как избежать осложнений? Просто уделите 8 минут чтению данной статьи.

Важно своевременно диагностировать остеопороз и принять необходимые меры для его лечения.
Симптомы и причины
Суть заболевания сводится к снижению плотности костной ткани.
Остеопороз развивается, когда организм начинает плохо усваивать кальций. Причем количество кальция, потребляемого как с пищей, так и в виде биодобавок, на ситуацию практически не влияет.
Причина этому, нарушения системы усвоение минералов.
Обмен веществ нарушается на разных этапах, и трудности с получением кальция – всего лишь один из них.
В результате происходят следующие явления:
- Нарушается формирование костной ткани или же сбой происходит на стадии ее обновления;
- Масса костной ткани снижается;
- Кость становится менее прочной, что у взрослых приводит к переломам, а у детей – к деформирующим явлениям.

Чаще всего, эти нарушения происходят на фоне следующих состояний:
Метаболические изменения, зависящие от возраста. После 30-ти лет кости человека начинают терять плотность, причем у женщин процесс более выражен, чем у мужчин. Представителей «сильного пола» от потери костной массы спасают мужские гормоны – андрогены.
Климактерический период. При менопаузе у женщин сильно меняется общий гормональный фон. Гормоны оказывают влияние на все процессы, проходящие в организме, кости оказываются под ударом. Похожие изменения наблюдаются и у женщин, которым были проведены операции по удалению матки и яичников. В этом случае процесс протекает быстрее и более выражено.
Общая конституция. Исследования показали, что астеники более склонны к развитию остеопороза, чем люди с плотным «пикническим» телосложением.
Внешние факторы. Риск развития остеопороза повышается при курении, наркомании и злоупотреблении алкоголем – все эти зависимости плохо влияют на метаболические процессы в организме.
Важно! Гиподинамия – еще одна причина снижения плотности костей, так как в отсутствии движения формируется неверная нагрузка на костно-мышечную систему.
Ухудшить метаболизм могут вредные факторы внешней среды, определенные лекарственные препараты и низкий уровень витамина D.

Симптомы остеопороза на ранних стадиях незаметны. Пациенты склонны не обращать внимания на случайные переломы. Первой мишенью обычно становятся шейные позвонки. Изменяется их форма, структура. Перелом тел нередко протекает практически бессимптомно.
Далее болезнь начинает воздействие на форму других костей. Грудные, поясничные позвонки, страдающие от физиологической компрессии, деформируются. Следствием этого становится нарушение осанки и заметное снижение роста. Боль в этом случае наиболее четко выражена при переломах в грудном отделе.
Помните! Если рост стал уменьшаться – это тревожный признак.
Изменение костей ведет к перенапряжению мышц корсета спины. Из-за этого нередко не удается связать боли с травмой.
Врачи, при первичной диагностике, могут опираться на следующие признаки:
- Изменение роста;
- Боль при пальпаторном исследовании позвоночника;
- Высокий тонус мышц области спины;
- Формирование по бокам живота кожных складок.
Настороженность в сторону остеопороза всегда присутствует в случае переломов шейки бедренной кости. У женщин в климактерическом периоде чаще наблюдаются переломы ребер.
Этапы развития
Течение болезни можно разделить на 4 стадии.
1 стадия
На этом этапе отсутствуют как внешние признаки болезни, так и выраженная симптоматика. Косвенно на остеопороз могут указывать повышенная сухость кожи, ломкие ногти и чрезмерная потеря волос.
2 стадия
Снижение плотности костей становится более выраженным, его можно обнаружить на рентгеновских снимках. Появляются первые боли, чаще всего в пояснице и области лопаток. Боль становится сильнее после долгой ходьбы или нахождения в неудобной позе. Из-за нарушенного обмена веществ, возможны судороги, нарушение сердечной деятельности.
3 стадия
Разрушение костной структуры становится основной причиной патологических изменений. На рентгенограммах специалисты обнаруживают выраженные деформации позвоночника и четкие признаки деминерализации. Позвонки теряют высоту, такая форма деформации носит название «рыбные позвонки». Пациенты жалуются на боль, особенно в районе поясницы. На этой стадии велик риск развития переломов, а нарушения в позвоночнике могут привести к формированию горба.
4 стадия
Выраженная деминерализация костей приводит к тому, что на рентгене они выглядят практически прозрачными. Рост к этому моменту может снизиться на 5 – 10 см. Переломы при 4-й степени остеопороза возможны даже при самом незначительном воздействии. Пациенты инвалидизируются и могут быть не в состоянии самостоятельно себя обслуживать.

Чтобы подробнее узнать об остеопорозе, посмотрите видео:
https://www.youtube.com/watch?v=FIJT-eThRpk
Диагностика
На ранней стадии заболевания оптимальным методом диагностики является биохимический анализ крови на следующие показатели:
- Общий кальций. В зависимости от стадии и формы заболевания будут наблюдаться отклонения в количестве этого минерала в анализе. Норма колеблется в пределах от 2,2 до 2,65 ммоль/л.
- Неорганический фосфор. Минерал, важный для процесса формирования костной ткани. В норме количество фосфора составляет 0,85 – 1,45 мкмоль/л.
- Паратгормон. Гормон, который вырабатывают паращитовидные железы. Он оказывает выраженное влияние на кальциевый и фосфорный обмен. Концентрация паратгормона должна составлять от 9,5 до 75,0 пг/мл.
- Остеокальцин – один из костных белков, важный показатель метаболических процессов в костях. Его содержание в норме зависит от пола, а у женщин – еще и от наличия либо отсутствия климакса.
Еще один способ лабораторного исследования – анализ мочи на ДПИД, или деоксипиридонолин. Это вещество – маркер процесса резорбции тканей кости. В норме у мужчин он составляет 2,3 – 5,4, у женщин – 3,0 – 7,4. Единицей измерения является нмоль ДПИД/моль креатинина.
Для диагностики более поздних стадий, врачами назначается рентгенологическое исследование. Это доступный и удобный способ оценки минерализации костей. Однако рентгенография обладает существенным минусом – изменения заметны только в том случае, когда потеря костной массы составляет более 20%.
Одним из наиболее оптимальных методов исследования для постановки диагноза является денситометрия. Этот способ дает возможность выяснить, насколько выражено снижение плотности кости, причем точность исследования превышает 95%. Денситометрия удобна еще и тем, что дает достоверные результаты даже на ранних этапах заболевания. Кроме того, с ее помощью можно контролировать течение болезни и эффективность терапии.
Помимо этого, для диагностики могут использоваться КТ, МРТ и ультразвуковая диагностика.
Лечение
Терапия остеопороза проводится посредством совокупности 2-х методов: диеты и медикаментозного лечения.
Базовый принцип питания при остеопорозе – потребление необходимого количества кальция и витамина D, который напрямую влияет на его усвоение.
Мужчины старше пятидесяти лет и женщины во время и после климакса должны в сутки получать не менее 1200 мг кальция.
Что касается количества витамина D – его дозировка должна строго согласовываться с врачом. Дело в том, что с возрастом этот фактор может оказать влияние на формирование атеросклеротических бляшек.
Еще один важный пункт – отказ от употребления алкоголя и прекращение курения. Следует избегать соленой пищи. Вместе с солью из организма выводится и кальций.
Важно помнить, что кальций лучше всего усваивается в том случае, если он поступает с пищей. Поэтому таблетки и биодобавки не будут столь же эффективны, как богатые этим минералом продукты. Большое количество кальция содержится в кисломолочных продуктах, употребление которых вообще оказывает положительный эффект на организм.
Кальциевый обмен зависит и от других минералов. Дефицит магния, фосфора и калия приводит к недостаточному всасыванию кальция и его дефициту. Помимо витамина D, важны и прочие жирорастворимые витамины: K, E и A.
Медикаментозное лечение – еще один важный момент терапии, без которого трудно обойтись. Для избавления от остеопороза, используют препараты нескольких групп.

Средства, влияющие на костный метаболизм
Это препараты, которые содержат кальций и витамин D, флавоновые средства и комплексы оссеина и гидроксиапатита.
Средства для подавления резорбции кости
Эстрогены. Женские гормоны необходимы для борьбы с остеопорозом в климактерическом и постклимактерическом периоде. Использование их для лечения других случаев остеопороза не рекомендуется. Часто используется препарат Ралоксифен. Увеличивается плотность кости и снижается выраженность ее резорбции. Назначать такие лекарства врач может только после консультации с гинекологом.
Препарат Деносумаб. Это средство – человеческий иммуноглобулин, применяется в виде подкожных инъекций. Он повышает плотность костной ткани и показал эффективность при терапии остеопороза самой разнообразной этиологии.
Кальцитонин – гормон, который вырабатывают парафолликулярные клетки щитовидной железы. В терапии остеопороза кальцитонин снижает выраженность резорбции кости. Препарат на сегодняшний день не применяется, так как обладает канцерогенным эффектом при недоказанной эффективности в плане снижения вероятности переломов.
Бисфосфонаты. Они замедляют процесс минерализации костной ткани и выражено снижают резорбтивные процессы. Длительный курс лечение бисфосфонатами может привести к нежелательным осложнениям. Поэтому терапия этими лекарствами требует строгого контроля врача.
Препараты стронция. Эффективность их действия обусловлена тем, что стронций обладает сходством с кальцием по химической структуре. Он замещает его внутри кости, придает дополнительную прочность.
Средства, оказывающие стимулирующее действие на образование костной ткани
Гормон паращитовиной железы – терипаратид. В сочетании с бисфосфонатами, этот препарат обладает выраженной эффективностью, даже в случаях тяжелых форм заболевания. Курс лечения не должен превышать 2-х лет.
Соли фтора. В основном, такие средства используют для терапии остеопороза, связанного с преклонным возрастом. При постменопаузальном остеопорозе, эти препараты неэффективны.
Соматотропный гормон. Препарат обладает множеством противопоказаний и используется только для терапии старческого остеопороза.
Обезболивающие препараты
При сильной боли, приходится прибегать к симптоматическому лечению. Чаще всего используются нестероидные противовоспалительные средства. При сильном перенапряжении мышц, врач может выписать миорелаксанты.
Если боль не снимается обычными средствами и труднопереносима, при наличии показаний, возможно применение наркотических обезболивающих. Их назначают в крайних случаях и с большой осторожностью, так как они вызывают привыкание.
Помните! Любое медикаментозное лечение может иметь свои последствия.
Не стоит игнорировать заболевание. Иначе, прием медикаментов станет неизбежным. При наличии первых признак, уделите внимание активной профилактике патологии.
Профилактика
Оптимально, профилактические мероприятия для предупреждения остеопороза должна начинаться еще в детстве. С раннего возраста рекомендуется следить за поступлением в организм достаточного количества минералов и жирорастворимых витаминов.
Так как метаболизм витамина D сильно зависит от солнечного света, его дефициту особенно подвержены жители северных регионов. Для профилактики таких состояний, рекомендуется регулярное посещение солнечных регионов. При невозможности естественной инсоляции, следует принимать лечебно-профилактические процедуры, которые связаны с облучением ультрафиолетом.
Еще один важный пункт – грамотные физические нагрузки. Гиподинамия – бич современного человека, особенно если он живет в большом городе и занят на малоподвижной работе. Даже регулярные пешие прогулки, вместо поездок на общественном транспорте, способны снизить риск развития остеопороза.

Если физические нагрузки затруднены из-за заболеваний или возраста, рекомендуется лечебная физкультура и массажи. Проведение подобных мероприятий под надзором специалистов обеспечит оптимальную и безвредную нагрузку.
О том, как самостоятельно укрепить кости, рассказываем в этом видео:
Нормальный индекс массы тела – еще один фактор, снижающий риск развития остеопороза. Важно, чтобы у человека не было избытка или недостатка веса. Особенно последнее касается астеников, которые входят в группу риска по остеопорозу.
Людям с повышенным риском нарушения метаболизма кальция, следует внимательно относиться к здоровью костей. Для этого регулярно проходят профилактические осмотры у врачей. Важно ежегодное рентгеновское исследование или денситометрия после 40 – 45 лет.
Для групп риска имеет смысл проведение диагностических скринингов. Это касается в первую очередь лиц старше 50-ти лет, женщин в период менопаузы и после нее, а также лиц с отягощенной наследственностью.
Древмасс
Первой жертвой остеопороза становится основной элемент опорно-двигательного аппарата. Это – позвоночник. Многие проблемы проще предотвратить, чем вылечить. Для этого достаточно просто соблюдать правила по сохранению здоровья позвоночника.
Подробнее прочесть о них вы можете здесь https://drevmass-spina.ru/printsipy-zdorovogo-pozvonochnika/
Что делать, если на активные движения, тренировки и походы к врачу не хватает ни времени, ни сил? Есть выход и из этой ситуации.
Тренажер Древмасс – уникальный агрегат.
Это устройство отлично справится с той частью профилактики остеопороза, которая касается физической активности. Роликовый тренажер очень прост в использовании и сочетает в себе как элементы лечебной физкультуры, так и массаж.
Древмасс отличается долговечностью – это обеспечивает дерево, из которого изготовлен тренажер. Он прослужит вам долго и доступен для использования всей семьей.
Малые размеры Древмасс позволят без труда хранить его в квартире. Он почти не занимает места и подойдет даже для очень небольшого жилья.
Нагрузки, которые дает Древмасс на позвоночник, полностью физиологичны. Если придерживаться правил использования тренажера, вред здоровью исключается.
Использование тренажера является профилактикой не только остеопороза, но и многих других болезней спины и позвоночника.
Древмасс сертифицирован, прошел клинические испытания.
Вы можете посмотреть многочисленные отзывы о тренажере.
Выбирайте здоровье позвоночника!
Ваша команда Drevmass
Заказать звонок
Источник
Разрушение позвоночника – явление не из приятных. Причиной тому служат различные заболевания, например, спондилит, остеопороз и иные факторы. Также позвонки часто страдают из-за метастазов. Спондилит – опасное заболевание, из-за которого происходит размягчение позвонков и заполнение их гноем.
Прогноз для жизни пациентов неутешительный, но если соблюдать все правила и вовремя обратиться за помощью, то удастся сохранить трудоспособность. В данной статье мы рассмотрим причины разрушения позвонков поясничного отдела позвоночника, а также причины разрушения хрящевой ткани позвоночника.
Причины
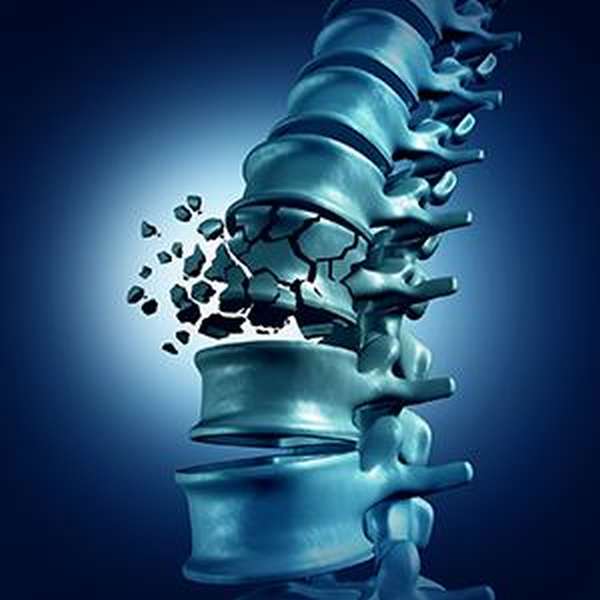
В современном мире множество людей ведут неправильный образ жизни. Сидячая работа – яркий тому пример. Ввиду этих особенностей межпозвоночные диски становятся более плоскими, уменьшаются в высоте.
На позвоночные диски приходится огромная нагрузка: они служат своеобразными прокладками-амортизаторами.
С годами фиброзное кольцо теряет прочность, и диск под весом сдавливается, тем самым уменьшая расстояние между позвонками.
Данный процесс приводит к образованию костных разрастаний, к травме нервного корешка и разрушению шейных и других позвонков. После этого начинаются сильные боли при резких движениях, чихании и кашле.
Причин, которые влекут за собой столь неприятные последствия, несколько:
- сопутствующие болезни: спондилит, остеопороз, грыжа и прочее,
- сидячий образ жизни,
- чрезмерные нагрузки на позвоночник,
- наследственность,
- избыточный вес,
- возрастные изменения,
- тяжелые инфекционные процессы в организме,
- травмы позвонка,
- неправильная осанка и т.д.
Как лечить извитость позвоночных артерий?
Болезни
Причиной разрушения позвонков поясничного отдела могут быть рзличные болезни. Рассмотрим два заболевания, которые чаще всего являются первопричиной разрушения позвонков поясничного отдела.
- Самым распространенным заболеванием, которое приводит к деструкции позвонков, является спондилит. Причина недуга – патогенные микроорганизмы, которые с кровью переносят инфекцию в тела позвонков. Недуг имеет два вида: специфический и неспецифический. Первый тип вызывается возбудителями туберкулеза, сифилиса, гонореи, бруцеллеза. В 40% случаев спондилит имеет туберкулезную форму. Второй вид образуется из-за воздействия неспецифической болезнетворной микрофлоры – стрептококка, стафилококка и кишечной палочки.
- Вторым по популярности заболеванием, провоцирующим разрушение позвонков, является остеопороз. Этот недуг не инфекционный, но очень опасный. Происходит ослабление костной структуры, в результате чего кости становятся менее прочными и хрупкими. Проявляется в основном у людей преклонного возраста. Образуется по следующим причинам: наследственность, небольшой рост, бесплодие, нарушение менструального цикла, длительное кормление грудью, эндокринные нарушения, вредные привычки и прочее.
Другие причины
Есть и иные причины, из-за которых может произойти деструкция позвонков. К ним относятся:
- малоподвижный образ жизни,
- гормональные сбои,
- дистрофия или, наоборот, ожирение,
- недостаток кальция в организме,
- возрастные изменения,
- наследственность и другое.
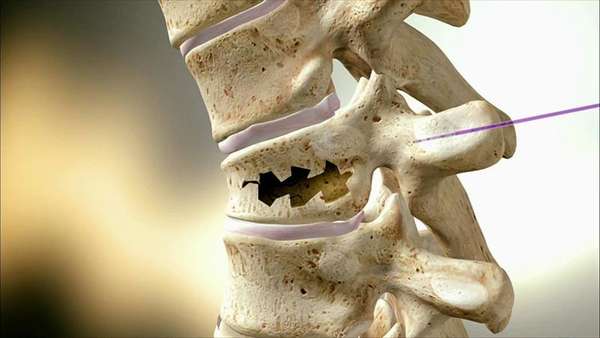
Симптомы
Основным симптомом является боль. Она усиливается при резких движениях, при кашле, чихании и физических нагрузках. Характерными симптомами также являются:
- деформация позвонка. Это происходит, когда в патологический процесс включаются сразу несколько позвонков. По мере развития болезни деформация усиливается и уже поддается внешнему осмотру,
- изменение роста. Разница в росте может достигать 10-15 сантиметров,
- скованность в позвоночнике, особенно по утрам,
- покраснение кожи в районе очага болезни. Также кожный покров в этом месте значительно горячее, чем в других местах.
Узнайте, как лечить рак спинного мозга.
Диагностика
Как можно заметить по симптоматике, данный патологический процесс легко спутать с обычной болью в спине и другими заболеваниями позвонка. Чтобы поставить точный диагноз, специалист сначала проводит осмотр больного. Далее назначается целый ряд анализов и различных методов исследования.
Виды исследования:
- общий анализ крови. Процедура помогает установить наличие воспалительных процессов в организме,
- биохимический анализ крови – определяет маркеры воспаления,
- рентгенография позвоночника. Благодаря этому способу обследования можно выявить деструкцию позвонков на рентгене, а также проследить поражение костной ткани,
- компьютерная томография – назначается для выявления точного места разрушения позвонков,
- МРТ – определяет патологические процессы в межпозвоночных дисках, связках, нервных корешках и мышцах,
- биопсия из позвонка. Помогает определить причину недуга и выстроить эффективную схему лечения.
Лечение
Способ терапии подбирается специалистом, исходя из индивидуальных особенностей пациента и причины возникновения недуга. Кроме того, при выстраивании схемы лечения учитываются результаты анализов, а также общее состояние больного.
Есть несколько видов терапии:
- медикаментозная. Обязательный метод лечения при любых заболеваниях. Пациенту назначаются препараты, которые способы уменьшить боль, восстановить костную структуру и купировать дегенеративно-дистрофические процессы,
- лечебная гимнастика. Каждому пациенту индивидуально назначается определенный перечень упражнений, которые помогут укрепить мышцы спины и позвоночник,
- физиотерапия. В рамках этого способа лечения пациенту назначают электрофорез с новокаином, фонофорез, УВЧ и т.д. Данные процедуры помогают улучшить кровообращение, усилить метаболизм и повысить способность тканей к заживлению,
- народная медицина. Применяется только по рекомендации врача. Положительными моментами этого вида лечения являются натуральный состав средств и простота в использовании,
- хирургическое вмешательство. Если все перечисленные методы не дали положительного результата, пациенту проводят операцию по замене позвонка. В зависимости от степени поражения могут поставить имплант одного или нескольких позвонков.
Что делать, если хрустит позвоночник?
Профилактика
Профилактические меры лучше начинать еще в молодости. Повышению прочности костей способствует правильное и полноценное питание. Не лишней будет ежедневная утренняя гимнастика, но сильно не перегружайте позвоночник. Также следует отказаться от вредных привычек: алкоголь, кофе, сигареты.
При возникновении малейших симптомов нужно сразу обращаться к врачу. Категорически запрещено заниматься самолечением, так вы только усугубите положение.
Заключение
Разрушение позвонков поясничного отдела – опасное явление. Лучше не доводить до такого состояния свой организм. Ввиду этого выполняйте рекомендации по профилактике заболеваний позвоночника, а также уделяйте особое внимание здоровью своих костей.
Если у вас все-таки диагностирована деструкция позвонков, не отчаивайтесь. Сегодня медицина способна вылечить многое, и этот диагноз – не приговор.
Источник
