Фиксация позвоночника при переломах



Транспедикулярная фиксация или ТПФ – операция, при которой позвонки фиксируются и стабилизируются при помощи специальных имплантов (транспедикулярных винтов). В каждом позвонке есть точка ввода винта, которую установил в 1985 году Рой Камилл — это точка пересечения поперечного отростка позвонка с верхнем суставным отростком. С помощью специальных инструментов в эту точку, вкручиваются винты определяя анатомически правильное расположение позвоночника, тем самым излечивая заболевание. Первые попытки установки имплантов были в 60–70 гг. прошлого века и с тех пор является «золотым стандартом» в лечения переломов и различных заболеваний позвоночника.

В «SL Клиника» выполняются все виды оперативного лечения, связыные с транспедикулярной фиксацией позвоночника по доступной стоимости с пребыванием в комфортабельном стационаре и с обеспечением тщательного врачебного контроля над протеканием восстановительного периода.
Особенно активно технология ТПФ развивалась в последние 20 лет, в течение которых было досконально изучены не только особенности монтажа металлоконструкций в позвоночник, но и точно определен перечень показаний и противопоказаний к ее применению. Поскольку транспедикулярная фиксация используется уже более полувека, современные хирурги обладают большой накопленной базой знаний, касательно возможных осложнений и степени ее эффективности в разных клинических случаях.

ТПФ выполняется под рентгеновским контролем, что позволяет хирургу точно контролировать каждое движение и избежать повреждения близкорасположенных анатомических структур. Чаще для этого используется ЭОП или КТ.
Очень важно при установки винтов соблюсти следующие моменты: отсутствие пространства между костью и винтом, исключение травматизации нервных и сосудистых структур или смежных дугоотросчатых суставов. Импланты устанавливаются согласно размерной линейки каждого позвонка и винта, бикортикально не касаясь замыкательных пластин.
Межтеловой кейдж для фиксации позвонков
Чтобы операция дала наилучший результат, часто используется межтеловой кейдж, который должен отвечать таким требованиям:

- обеспечивать стабильность тел позвонков;
- гарантировать сохранение нормальной высоты межпозвоночных дисков, что позволяет избежать компрессии нервов;
- быть изготовленным со специальным пространством через которое, можно вводить костный цемент, искусственную костнозамещающую крошку или препаратов увеличивающих рост костной ткани ;
- Корригировать и фиксировать боковой (сагиттальный) и передний (фронтальный) баланс позвоночника;
- Удерживать нагрузку которая ложиться на ось позвоночника.

Безусловно, предельно качественное выполнение ТПФ обеспечивается при применении устройств 3-го поколения. Современные имплантируемые кейджи позволяют надежно зафиксировать патологически измененный сегмент позвоночника и устранить болевой синдром, обусловленный его остаточной подвижностью.
Размер закрепляющих винтов для каждого больного подбирается индивидуально. Различают моноаксиальные и полиаксиальные винты, также разработаны варианты с боковой фиксацией стержня. Они вводятся по конвергентной монокортикальной методике, подразумевающей перфорацию позвонка только в точке входа винта.
Винты изготавливаются из титана, что гарантирует их высокую стойкость к различным деформирующим нагрузкам. Они оснащены поверхностными колпаками, обеспечивающими стабильность положения конструкции и ее защиту от перекоса. Все винты установленной системы объединяются специальными пружинистыми металлическими механизмами, что равномерно перераспределяет нагрузку на них.
Точка установки винта в корень дуги подбирается на основании расположения двух анатомических ориентиров – поперечного и суставного отростков позвонка. Непосредственно позвонок перфорируют с помощью специального зонда.
Операция — показания, противопоказания и реабилитация
Прежде чем приступить к операции, спинальный хирург осуществляет сбор анамнеза, назначает проведение КТ или МРТ для подбора оптимальной конструкции металлической системы. На основании полученных данных он планирует каждый шаг предстоящей операции. Пациент госпитализируется в клинику как минимум за сутки до хирургического вмешательства. В течение 12 часов до нее нельзя есть и пить. Непосредственно перед началом операции медперсонал устанавливает пациенту венозный катетер, предназначенный для введения препаратов и погружения больного в общий наркоз. Пациента переводят в операционный блок и просят лечь на стол на живот. Для обеспечения сохранения природного лордоза и устранения давления на органы грудной и брюшной полости перед процедурой под грудь больного укладывают валики. Это снижает давление в венах позвоночного канала, что приводит к уменьшению кровопотери.
Ход операции
Анестезиолог вводит наркоз, после чего хирург:
- делает разрез мягких тканей;
- отделяет паравертебральные мышцы от остистых отростков и дуг позвонков;
- при необходимости добиться спондилодеза выделяет поперечные отростки и укладывает костный имплантат;
- ввинчивает самонарезающие винты выбранного размера и формы;
- устанавливает поперечный стабилизатор;
- ушивает рану.

После операции пациент остается под наблюдением в стационаре 5–7 дней. На протяжении этого времени, он начинает проходить следующий этап лечения — реабилитацию, завершение которой уже будет происходить в домашних условиях.

Показания
Подобное хирургическое вмешательство широко используется для лечения огромного числа заболеваний и повреждений позвоночника в любом отделе. В основном оно проводится в тяжелых ситуациях, когда возможности других методов исчерпаны или отсутствуют альтернативные варианты помощи пациенты.
Показаниями для ТПФ служат:
- нестабильные переломы;
- дегенеративные заболевания, в том числе остеохондроз;
- деформации позвоночника, в особенности сколиоз 3 и 4 степени;
- спондилолистез;
- стеноз позвоночного канала;
- повышенная подвижность сегментов позвоночного столба;
- псевдоартроз.

Практика показывает, что именно техника ТПФ имеет значительные преимущества над остальными при необходимости лечения переломов позвоночника. Она обеспечивает замыкание лишь короткого сегмента, перемещение в анатомически правильное положение и стабильную фиксацию за счет монтажа только одной конструкции. Это гарантирует возможность ранней мобилизации больного, при этом не требует внешней иммобилизации.
Нестабильность позвоночника считается одним из распространенных заболеваний и основным методом лечения является транспедикулярная фиксация подвижного сегмента, декомпрессивная ляминэктомия, дискэктомия с установкой между телами позвонков кейджа который фиксирует сегмент на 360 градусов (золотой стандарт). В подобных ситуациях метод обеспечивает надежный спондилодез у 80– 95% пациентов. ТПФ является одним из наиболее часто применяемых методов оперативного лечения заболеваний и травм в связи с тем, что современные хирурги стараются добиться спондилодеза на 360°. Достичь этого позволяет сочетание ТПФ с межтеловым спондилодезом, что обеспечивает высокую частоту костных сращений и отсутствие остаточной незначительной подвижности в передних отделах прооперированного сегмента. Поэтому при успешном завершении операции и правильном восстановлении пациенты гарантировано избавляются от болевого синдрома.
Транспедикулярная фиксация отличается:
- Малой травматичностью;
- Наличие быстрого сращения костей и возникновения спондилодеза. Данный фактор способствует надежной фиксации позвоночника и гарантирует отсутствие поломок в будущем ;
- невысоким риском повреждения нервов, кровеносных сосудов и дугоотросчатых суставов при правильности выполнения;
- малыми сроками госпитализации и последующей нетрудоспособности;
- легкостью реабилитации;
- возможностью ранней активизации.
При правильном проведении техника обеспечивает ярко-выраженные положительные результаты лечения в подавляющем большинстве ситуаций. С ее помощью возможно частичное или даже абсолютное восстановление функциональной способности позвоночника после перенесения серьезных травм, приведших к параличу. Она же позволяет устранить болевой синдром, сопровождающий заболевания, включая сколиоз.
Транспедикулярная фиксация относится к числу сложных хирургических вмешательств, требующих ювелирной точности от хирурга. Малейшая ошибка может спровоцировать череду осложнений, включая: воспаление в области установки винтаповреждение нервов и сосудов, что может привести к потере чувствительности тех частей тела, за который отвечал данный корешок и поломку имплантата. По этому при выборе нейрохирурга стоит обратить внимание на опыт и отзывы пациентов!
Противопоказания
ТПФ не рекомендуется выполнять при:
- ожирении 4 степени;
- тяжелом остеопорозе, сопровождающимся сильным истощением костной ткани;
- беременности на любом сроке
- индивидуальной повышенной чувствительности к материалам кейджей и винтов.
ТПФ не всегда может быть проведена при травмах верхних сегментов грудного отдела позвоночника, так как они отличаются малыми размерами.
Реабилитация
До полного восстановления пациенты должны отказаться от подъема тяжелых предметов и повышенной физической активности. Допускается выполнение легкой бытовой работы, пешие прогулки. Впоследствии с разрешения врача подключаются сеансы лечебной физкультуры. Специально подобранный комплекс упражнений поможет закрепить достигнутый результат и ускорить восстановление организма.
Транспедикулярная фиксация – сложное хирургическое вмешательство, методикой проведения которого досконально владеют только спинальные хирурги. Мы проводим операции на все отделы позвоночника включая L5-S1 и L4-L5.
Стоимость транспедикулярной фиксации от 410 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе
Источник
Используют в медицинской практике две группы хирургической фиксации: спондилодез и динамическая стабилизация. В первом случае происходит неподвижная фиксация позвонков, а во втором – возможность движений в оперированном участке. Спондилодез является традиционным методом хирургической фиксации. При этой методике осуществляется соединение позвонков пластиной, представляющей собой костный (делается из берцовых костей пациента, а крепятся шурупами)или металлический трансплантат. Сегодня большим спросом пользуются металлические трансплантаты. После костные иногда вызывают воспалительные осложнения. Используются фиксаторы из упруго-эластических материалов,что позволяет сохранить подвижность сегмента позвоночника.Также при позвоночных переломах после травм осуществляется замена дисков с фиксацией их специальным акриловым клеем. Такие диски изготавливаются из специального сверхпрочного силикона или титановых сплавов. Фиксация переломов позвонков осуществляется с помощью эндоскопической техники. Суть процедуры – фиксация диска лазерной сваркой через эндоскоп.
Реконструктивные и стабилизирующие операции на позвоночнике.
При неустраненной компрессии спинного мозга костными фрагментами, нарастающем рубцово-спаечном процессе, приводящем к нарушению гемодинамики и блоку субарахноидального пространства в позднем периоде травмы спинного мозга, считается необходимым проведение реконструкции позвоночного канала путем декомпрессии спинного мозга, устранения рубцов и дренирования интрамедуллярных кист.
Показанием к оперативному вмешательству являлось нарастание миелопатического синдрома, усугубление неврологических расстройств в виде болевого и спастического синдромов, тазовых и трофических расстройств. У всех больных отмечалась нижняя параплегия либо глубокийпарапарез.
При блоке субарахноидального пространства с незначительным нарушением кровообращения выполнялся менингомиело-радикулолиз. В случаях окклюзии передней спинальной артерии менингомиелорадикулолиз сочетался с оментомиелопсксией свободным сальниковым трансплантатом на сосудистой ножке межреберной артерии. В случаях вентральной либо вентролатеральной компрессии спинного мозга выполнялась реконструкция позвоночного каната с транспедикулярной стабилизацией.
Операции при спинномозговых грыжах.
Основным принципом операций при спинномозговых грыжах являются удаление грыжевого мешка, восстановление целости твердой мозговой оболочки (устранение источника ликвореи) и мягких тканей в области грыжевого мешка, устранение фиксации спинного мозга и его корешков.
От существовавшей ранее методики сшивания мягких тканей (кожи) в месте истечения ликвора давно отказались, как не оправдавшей надежд. Разрывы тканей и ликворея обычно возникают на вершине грыжевого мешка, где кожа резко истончена или отсутствует. Поэтому наложенные швы «прорезаются» и ликворея возобновляется. Кроме потери времени для радикальной операции, эта манипуляция ни к чему хорошему не приводит. Приходится отказываться от операции до купирования менингита, что удается далеко не всегда и является основной причиной летальных исходов при спинномозговых грыжах.Все оперативные вмешательства по удалению спинномозговых грыж проводятся под общим обезболиванием с использованием искусственной вентиляции легких. Мониторирование показателей пульса, артериального давления, насыщения крови кислородом, температуры тела, особенно для самых маленьких пациентов, обязательно, потому что срыв компенсации витальных функций у них происходит незаметно и очень быстро.
Техника:удаление грыжевого мешка производят путем иссечения кожи на границе измененных тканей окаймляющим разрезом. Грыжевой мешок линейно вскрывают, содержимое мешка медленно удаляют (положение больного с опущенной головой для уменьшения истечения ликвора и предупреждения резкой ликворной гипотензии) и осуществляют ревизию содержимого грыжевого мешка. Впаянные или «заканчивающиеся» в стенке грыжевого мешка нервные элементы (корешки, конечная нить, спинной мозг) осторожно освобождают. Этот момент особенно важен для предупреждения усугубления неврологических нарушений и профилактики синдрома фиксированного спинного мозга в дальнейшем. Все манипуляции проводят с использованием увеличительной оптики, микроинструментария и биполярной микрокоагуляции. Дефект твердой мозговой оболочки (грыжевые ворота) в зависимости от формы и размеров ушивают кисетным, узловым или непрерывным швом. При большом размере дефекта оболочки производят пластическое его закрытие с применением участка апоневроза, фрагмента консервированной твердой мозговой оболочки или ее искусственного аналога. Костный дефект заднего полукольца позвоночного канала даже при его больших размерах пластически не «закрывают». Все попытки костной пластики, которые применяли ранее, в настоящее время отвергнуты ввиду малой эффективности и увеличения числа осложнений при их применении.
Закрытие кожного дефекта при спинномозговых грыжах часто представляет значительные сложности из-за размера дефекта. Мягкие ткани ушивают в несколько слоев. Это создает, с одной стороны, дополнительную герметизацию субдурального пространства, с другой — обеспечивает сближение краев кожной раны. Натяжение ее краев недопустимо, так как это чревато прорезанием швов, расхождением краев раны. Стягивание осуществляется за счет сближения краев апоневроза. Возможно применение способа растяжения тканей за счет проведения надрезов (насечек) апоневроза перпендикулярно линиям натяжения тканей, что обеспечивает увеличение размера кожно-апоневротического лоскута, при этом сохраняется достаточное кровоснабжение тканей. Возможно применение перемещения тканей, основанного на формировании послабляющих разрезов кожи и апоневроза параллельно основной ране. Производится мобилизация тканей в стороны от послабляющих разрезов, что позволяет ушить основную рану, наложить направляющие швы на дополнительные разрезы. Первично окаймляющий разрез кожи для уменьшения натяжения тканей может быть «переведен» в дугообразный, ромбовидный, Т-образный или другой формы, чтобы обеспечить сведение краев раны и уменьшить их натяжение. Значительно реже в ургентной хирургии спинномозговых грыж применяют пересадку кожно-апоневротического лоскута на ножке, свободную кожно-мышечную пластику с питающим сосудом.
В послеоперационном периоде требуются проведение активных лечебных мероприятий по предупреждению и лечению воспалительных осложнений со стороны легких, мочевого пузыря и почек (антибактериальная терапия), многократные перевязки и обработки раневой поверхности, снижение ликворного давления для предупреждения повторной ликвореи. Активную реабилитацию нарушенных функций начинают после снятия швов, заживления операционной раны и купирования воспалительных осложнений.
Источник
Травмы позвоночника часто из-за ошибочных действий окружающих приводят к инвалидности. Каким образом осуществляется транспортировка пострадавших с переломом позвоночника? Рассмотрим, как необходимо оказывать первую помощь и транспортировать пациента.
Важно не шевелить травмированного человека, ибо велик риск повреждения спинного мозга. Перевозить таких пациентов должны специализированные машины скорой помощи. Перед их приездом необходимо максимально ограничить движения больного.

Общие правила
Существует много способов транспортировки людей с различными переломами позвоночника. Первичной задачей является вынести пострадавшего из зоны риска. Существует ряд общих требований для всех видов травм, которые важно соблюдать:
- перекладывать больного можно только одним движением;
- переноску пострадавшего должны осуществлять не менее 3 человек, оптимально – 5-6;
- укладывать травмированного на твердую поверхность следует таким образом, чтобы позвоночный столб и конечности находились на одной оси;
- больного укладывают спиной на жесткие носилки;
- если нет носилок, уложите пострадавшего на любую жесткую поверхность.
При отсутствии жестких носилок травмированного для последующей транспортировки укладывают животом на мягкие.
Транспортировка больных при разных видах позвоночных травм
В случае острой необходимости иногда приходится осуществлять самостоятельную доставку пострадавшего в больницу.
При разных видах переломов применяются отдельные приемы транспортировки.
Травма шейного отдела
Это одна из самых опасных травм, при которой возможен летальный исход. Для максимального обеспечения безопасности пострадавшего транспортировка при переломе шейного отдела позвоночникавбольницу должна осуществляться только при полной иммобилизации шейного отдела.
Существует целый набор медицинских приспособлений для транспортировки пациентов с компрессионными переломами шейных позвонков:
- ВоротникШанца – легкое приспособление, повторяющее очертания шеи. Заводится с тыльной стороны и застегивается спереди на липучки. Надежно фиксирует шейный отдел.
- Шина Еланского. Состоит из двух деревянных симметричных половинок, повторяющих очертания плечевого пояса с углублением для головы. Подкладывается под спину, при этом под шею и голову предварительно вкладываются ватно-марлевые прокладки для правильного положения шеи. Затем все фиксируется бинтом.
- Шина Бабиченко. Сложная конструкция, предназначенная для одновременной фиксации и вытяжки травмированного шейного отдела.
- Шина Крамера. Гибкая металлическая рамка с поперечными перекладинами, состоит из двух частей длиной 120 см каждая. Первая часть моделирует затылок и плечевой отдел, вторая повторяет изгибы тела от лобной части до грудной клетки. Между собой обе шины соединяются системой крепежных ремней. После крепления на теле под затылок и шейную часть подкладываются ватные валики.
При отсутствии необходимых приспособлений перед транспортировкой следует зафиксировать шею пострадавшего с помощью подсобных средств – картона, ваты, одежды, ремня.

Фиксация грудного и поясничного отделов
При переломах грудного или поясничного отделов жесткой фиксации, как при переломах шейных позвонков, не требуется. Однако и в этом случае необходимо максимально зафиксировать больного для последующей транспортировки.
Переломы позвоночника грудного и поясничного отделов нередко сопровождаются травмами внутренних органов и кровотечениями. Поэтому важно обеспечить такое положение пострадавшего, при котором сводится к минимуму риск дальнейшего травмирования при транспортировке.
Транспортировка пострадавшего при переломе позвоночника в грудном и поясничном отделах в зависимости от степени повреждений производится на спине или животе:
- в положении на спине больного фиксируют на жесткой поверхности широкими бинтами, расположив руки вдоль туловища или заведя их за голову;
- под поясничный отдел подкладывается небольшой мягкий валик;
- фиксирующие повязки должны быть наложены в области плечевого пояса, груди, живота, таза, бедер, коленных суставов и голеней;
- фиксация не должна препятствовать свободному кровообращению и затруднять дыхание пострадавшего;
- при транспортировке больного в положении лежа на животе его также фиксируют в указанных местах, заведя руки за спину и дополнительно их зафиксировав.
Транспортировка при компрессионном переломе поясничного отдела позвоночника производится строго в горизонтальном положении больного.
Если транспортировку осуществляет бригада Скорой помощи, уже по дороге в медицинское учреждение проводится симптоматическая терапия.
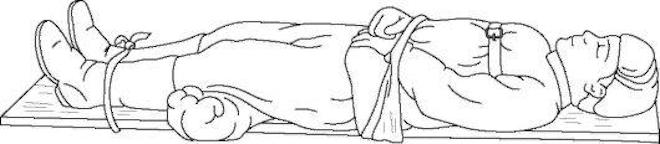
Фиксация и транспортировка больных при переломах крестца
Переломы крестцового отдела позвоночника бывают закрытыми и открытыми. При открытом переломе необходимо в первую очередь остановить кровотечение. Затем пострадавшего следует на месте переложить на ровную твердую поверхность в положении лежа на спине.
Порядок фиксации больного и дальнейшая транспортировка предусматривают следующие манипуляции:
- пострадавший укладывается спиной на жесткие носилки или на прочный щит;
- необходимо согнуть ноги больного в коленях и развести их немного в сторону, при этом поза человека напоминает позу лягушки;
- нужно подложить под поясницу валик – для этого следует аккуратно приподнять спину больного;
- еще один валик подкладывается под согнутые коленные суставы;
- тело пострадавшего фиксируется в области груди, живота, голеностопных суставов;
- переноска в автомобиль производится в строго горизонтальном положении.
Если человек находится в сознании, то для предотвращения болевого шока необходимо дать ему сильное обезболивающее средство.

Что категорически запрещено делать при переломах позвоночника
Следует придерживаться установленных правил фиксации и транспортировки больного с травмой позвоночника.
Категорически запрещается:
- при шейных переломах – запрокидывать голову человека, поднимать или поворачивать ее набок;
- пытаться повернуть больного набок или посадить;
- переносить получившего травму больного к машине за руки и ноги;
- дергать или тянуть пострадавшего за конечности;
- давать выпить лекарственный препарат без согласия пациента или потерявшему сознание человеку;
- выполнять иммобилизацию в нарушение установленного порядка, а также осуществлять ее единолично, без вспомогательной помощи;
- пытаться самостоятельно вправить позвонки;
- накладывать слишком тугие повязки, препятствующие току крови или сдавливающие грудную клетку;
- оставлять потерявшего сознание человека без постоянного наблюдения;
- давать питье при подозрении на повреждение внутренних органов, несмотря на настойчивые просьбы пострадавшего;
- транспортировать больного с подозрением на травму позвоночного столба в положении сидя, на боку или стоя;
- при переломах позвонков грудного отдела проводить иммобилизацию и дальнейшую перевозку в положении лежа на животе;
Нельзя транспортировать больного в медицинское учреждение своими силами – для этого существует специальный транспорт бригады Скорой помощи. Доставка своими силами допускается лишь в исключительных случаях, при помощи минимум трех человек.
Опасности неправильной транспортировки
Жесткий алгоритм действий при переломах позвоночника позволяет избежать тяжелых последствий от полученных травм и облегчить состояние больного на первичном этапе.Неправильная фиксация и транспортировка травмированного может повлечь необратимые процессы, после которых полное восстановление человека будет невозможным. Ошибки при транспортировке приводят к следующим осложнениям:
- смещение осколков костей и повреждение ими внутренних органов;
- нарушение целостности спинного мозга;
- необходимость оперативного вмешательства и сложная реабилитация;
- инвалидность или возможный летальный исход.
Для обеспечения максимальной безопасности травмированного человека при доставке его в больницу необходимо провести качественную иммобилизацию и фиксацию всего корпуса. Поэтому предпочтительно, чтобы все эти манипуляции проводила бригада скорой помощи, а транспортировка осуществлялась на специализированном транспорте.

Первая помощь при травмах позвоночника
Переломы позвоночника относятся к тяжелым травмам, независимо от того, в каком именно отделе произошло повреждение. Согласно статистическим медицинским данным, треть всех травм позвоночного столба сопровождается нарушением целостности спинного мозга.
Это сопряжено с длительным лечением, необходимостью оперативного вмешательства, получением пожизненной инвалидности. В особо тяжелых случаях не исключена смерть человека.
Для того, чтобы избежать самых неприятных последствий, очень важно при переломах или травмах позвонков оказать пострадавшему первую помощь, соблюдая определенные правила. Важно не упустить момент и провести вовремя все необходимые манипуляции, чтобы максимально облегчить состояние травмированного и обеспечить его дальнейшее успешное лечение.
От травм не застрахован никто. Может случиться, что ваша помощь понадобится находящемуся рядом человеку, попавшему в беду. Поэтому каждый должен обладать необходимыми знаниями, чтобы суметь оказать первую помощь до приезда врача.
В первую очередь нужно суметь определить, какого рода травму получил пострадавший. Ситуация может усугубляться тем, что травмированный часто находится в состоянии шока и не осознает, насколько серьезные повреждения им получены. Необходимо сразу же оградить его от резких движений, чтобы не ухудшить положение.
Важно: Визуально определить наличие перелома чаще всего невозможно.
Первые шаги перед принятием мер для оказания доврачебной помощи:
- проверьте, в сознании человек или нет;
- нащупайте и посчитайте пульс;
- определите, в состоянии ли пострадавший самостоятельно дышать;
- чувствует ли он боль.
Положительный ответ по всем четырем вопросам повышает вероятность благоприятного исхода и позволяет приступить ко второму этапу – иммобилизации пострадавшего.
Важно: Приступы сильной боли даже при легком движении, образование ярко выраженного отека в предполагаемом месте травмы или немного выше свидетельствуют о возможном переломе позвоночного ствола.
Чтобы облегчить состояние больного, необходимо ввести в мышцу одно из обезболивающих. Это может быть новокаин, анальгетики или глюкокортикоиды.
Следует иметь в виду, что, если ниже травмированного участка отсутствует чувствительность, или человек находится в бессознательном состоянии, нельзя обезболивать его оральными препаратами в любой форме. Отсутствие чувствительности и потеря сознания сопровождаются затруднением глотания, а это может привести к определенным осложнениям.
Потеря сознания свидетельствует о наличии болевого шока, наступившего в результате ущемления нервных окончаний или повреждения спинного мозга. Это может привести к остановке дыхания.
Чтобы восстановить дыхание, проведите следующие манипуляции:
- зажмите рукой нос потерявшего сознание человека;
- откройте рот пострадавшего и накройте его марлевой салфеткой или чистой тканью;
- наберите полные легкие воздуха и резко выдохните рот-в-рот;
- разожмите нос, чтоб пострадавший мог сделать пассивный выдох;
- повторяйте свои действия до тех пор, как пострадавший начнет дышать самостоятельно.
Возможно, что одновременно с этим необходимо провести массаж сердца. Для этого напарник должен находиться сбоку от пострадавшего и в перерывах между приемами искусственного дыхания производить частые сильные нажатия на грудную клетку в области сердца.
Массаж сердца проводится со скоростью 100 коротких нажатий в минуту. Пальцы массирующего должны быть сцеплены в замок. Продавливается нижняя треть грудины на глубину до 5 см. без отрыва пальцев от тела пострадавшего.
Через каждые два искусственных вдоха нужно производить около 30 нажатий.
Если человек не начал дышать самостоятельно, манипуляции необходимо проводить до прибытия бригады врачей Скорой помощи.
Здоровье человека, получившего перелом позвоночника, а также его шанс на выживание и полноценный образ жизни напрямую зависят от действий окружающих в первые моменты после травмы. Поэтому так важно обладать необходимыми знаниями по оказанию первой помощи пострадавшему, правилах фиксации человека с травмами позвоночника и недопустимости самостоятельной перевозки без имеющихся серьезных причин.
Источник
