Хроническая дорсопатия поясничного отдела позвоночника

Когда преследуют постоянные боли в пояснице, есть дискомфорт или ноющие ощущение, можно часто услышать диагноз: «Дорсопатия». Что это и как избавиться от неприятных симптомов? Ответ вы узнаете в нашей статье. Мы расскажем, какие упражнения необходимо делать для того, чтобы убрать боли. Сравним достоинства и недостатки всех классических методов лечения. Время чтения статьи: 5 – 6 минут, проведите его с пользой!
Важно! Боль в спине часто указывает на серьезное заболевание.
Это может привести к необратимым изменениям в организме.
Что значит пояснично-крестцовая дорсопатия? Это собирательный термин. Он обозначает наличие патологии в области позвоночника и может быть обусловлен целым рядом заболеваний.
Примечательно то, что в 80 – 85 и более процентах случаев, патологические изменения затрагивают именно поясничный отдел.
Боли в спине развиваются при:
- Остеохондрозе;
- Искривлении позвоночника;
- Нарушении стабильности позвонков;
- Протрузии, грыже диска.
Часто хронический болевой синдром развивается по причине травм или нарушений строения позвоночника. Процесс нарушения подвижности в позвоночном столбе – это еще одна причина появления болевого синдрома.

По мере развития патологии, происходит изменение и в структуре внутренних органов.
Симптомы дорсопатии
Как и любое другое заболевание, дорсопатия пояснично-крестцового отдела характеризуется определенными симптомами.
Какие признаки характеризуют дорсопатию?
Первые симптомы – это болезненные ощущения в поясничном отделе. Может развиваться тупая боль в пояснично-крестцовом отеле. Часто такой признак проявляется в момент передвижения или после физических нагрузок.
Еще одним из симптомов является люмбаго. Другое название этого симптома – прострел.

Развивает острая боль при резких движениях, чихании. Периодически боль может распространяться на нижние конечности. В такой ситуации, человек будет стараться как можно быстрее перенести вес тела с больной на здоровую ногу.
Тупые боли могут отдавать в ягодичную мышцу, становятся сильнее, если человек стоит. В некоторых случаях, у пациента может наблюдаться хромота.
При совершении вращательных движений корпусом или наклонов, болевые ощущения обостряются.
На появление неприятных симптомов может влиять перемена погоды.
Часто наблюдаются:
- Судороги в икроножных мышцах;
- Онемение одной или обеих нижних конечностей;
- Нарушение подвижности в пояснице;
- Вынужденное положение – невозможно полностью выпрямиться.
Заболевание протекает в несколько стадий развития, условно их выделяют три.
Первая. Патология протекает в межпозвоночном диске и проявляется небольшими ощущениями дискомфорта. Многие люди, страдающие таким недугом, могут совершенно не предавать этому значения. Обнаружить начальную стадию достаточно сложно. Чтобы правильно поставить диагноз, используется инструментальная диагностика.
Вторая. Формируется воспалительный процесс. Воспаление начинает распространяться, развивается корешковый синдромом. Нарушение подвижности позвонков – расстояние между ними становится значительно меньше. Это вызывает давление на нервные окончания и кровеносные сосуды. Затрудняется отток лимфатической жидкости, что приводит к местному отечному синдрому.
Третья. Симптомом является появление межпозвоночной протрузии или грыжи. Это сопровождается сильнейшими болевыми ощущениями в спине. Возможно искривление позвоночника в виде лордоза, кифоза или сколиоза.
Помните!
При появлении каких-либо симптомов, следует незамедлительно посетить специалиста.
Только врач сможет поставить правильный диагноз и назначить эффективный курс терапии.

Дорсопатия пояснично-крестцового отдела: причины заболевания
Каковы причины появления дорсопатии?
Давайте разберемся с этим вопросом.
Чаще всего причиной патологии является наличие хронических заболеваний позвоночника.
Кроме этого, выделяют еще ряд предпосылок:
- Длительные нагрузки, в основном – статические и ассиметричные;
- Нерациональные занятия в тренажерном зале, без инструктора;
- Избыточный вес;
- Употребление алкоголя;
- Нерегулярное и несбалансированное питание;
- Гиподинамия;
- Наследственная предрасположенность.
Все перечисленные выше причины приводят к искривлению позвоночного столба, нарушению подвижности. В дополнение к этому, формируется процесс воспаления нервных окончаний.
Важно!Дорсопатия может стать причиной инвалидности.
Обычно заболевание проявляется к 40 – 45 годам. Возможно появления симптоматики и в молодом возрасте.
Кто находится в группе риска?
Часто страдают люди, работа которых связана с постоянным, вынужденным положением тела. При этом позвоночник испытывает статические или динамические перегрузки.
Это следующие профессии:
- Практически все офисные работники;
- Врачи поликлиник;
- Кассиры;
- Социальные работники МФЦ;
- Чиновники.
В эту категорию можно отнести и учащихся: школьники, студенты. Они часто проводят по 8 часов и более в положении сидя за столом. Сидячая работа способствует неправильной осанке, появляется дискомфорт, поясница начинают болеть.
Когда имеется наследственная предрасположенность к заболеваниям костной системы, искривление и нарушения позвоночного столба начнет развиваться достаточно рано. В результате это возникают ноющие боли.
Несбалансированный рацион может привести к нарушению питания дисков. Хрящи рано стареют и развивается заболевание.
Большой риск получить дорсопатию пояснично-крестцового отдела у человека после травмы позвоночника. Часто имеет значение и хроническое травмирование опорного аппарата.
В эту группу относят:
- Профессиональные спортсмены;
- Экстремальные виды спорта (сноуборд, паркур, парашютный спорт и т.п.);
- Тяжелая атлетика.
Риск развития патологии есть и у людей с хроническими заболеваниями, такими как диабет, нарушение функции паращитовидных желез, дислипидемия.
Посмотрите видео, где подробно описаны причины, симптоматика и лечение дорсопатии:
Дорсопатия пояснично-крестцового отдела: диагностика
Дорсопатия легко диагностируется и на первых стадиях развития. Для этого необходимо общее и инструментальное обследование. Следует записаться на прием к специалисту: неврологу.
На первом приме, врач проводит осмотр пациента. При наличии дорсопатии специалист обнаружит характерные симптомы заболевания.

Пациент будет жаловаться на боли в нижней части спины. При этом человек буде искать ту позу, в которой ему будет максимально комфортно.
Доктор проведет ощупывание болезненного места. В этой области будет отмечаться повышенный тонус мышц. После осмотра врачом, назначается дополнительная диагностика.
Одним из основных методов является рентгенография позвоночника. Она проводится в нескольких проекциях.
Кроме этого, назначают:
- Компьютерную томографию;
- Магнито-резонансная томографию;
- Электронейромиографию.
Диагностика при помощи ЭНМГ позволяет определить наличие защемленного нерва.
Все выше указанные методы диагностики используются в качестве дополнительных. После завершения диагностики, следует посетить врача. По результатам будет подтвержден диагноз и назначен курс лечения.
Лечение дорсопатии
При появлении первых признаков дискомфорта или боли в спине, следует обязательно принять действенные меры. Можно обратиться к врачу и получить медикаментозное лечение.
Врач какой специальности лечит позвоночник?
При появлении дискомфорта или болей в спине, можно посетить следующих специалистов:
- Невропатолог;
- Ортопед;
- Травматолог;
- Мануальный терапевт;
- Остеопат.
После обследования и постановки диагноза, назначается курс терапии.
Как лечить дорсопатию?
В качестве лечения могут назначаться так медикаментозные препараты так и различные виды физических лечебных упражнений. Комплекс составляется лечащим врачом или инструктором, с учетом степени поражения и возможностей организма человека.
Чтобы получить хороший эффект, можно применять специальные тренажеры. Они восстанавливают мышечный тонус, воздействуют на причины заболевания.
Рассмотрим основные виды лечения дорсопатии.
Курс лечения, как правило, проводится комплексно. Одновременно могут применять лекарственные препараты, упражнения ЛФК, физиотерапия.
Медикаментозное лечение
Используются препараты, которые снимают воспаление. Все средства следует применять под контролем врача. Снять боль помогают мази и гели.
Если боль очень сильная, нестероидные препараты назначаю в виде инъекций.
В качестве лекарственных средств используют:
- Кетопрофен;
- Ибупрофен;
- Диклофенак;
- Мелоксикам;
- Целекоксибы.
Врач может назначить применение гормональных средств. Выполняют внутрисуставные инъекции и блокады. Для этого используют Дипроспан.
Важно помнить, что все препараты имеют значимые побочные эффекты.
Прием одних медикаментов не избавит полностью от недуга, для этого следует применять другие методы.
Физиотерапевтическое лечение
Хорошим дополнением к приему медикаментов является физиотерапевтические процедуры. Выделяют ряд методов лечения.

К ним относятся:
- Электрофорез;
- Лазеротерапия;
- Массаж;
- Электроимпульсная терапия.
Все эти процедуры позволяют восстановить позвоночник и его функции. Если причиной дорсопатии стал остеохондроз, рекомендуют использовать УВЧ. Массаж применятся чаще всего курсом.
ЛФК
Подержать позвоночник, и улучшить состояние помогут оздоровительные упражнения. Лечебная гимнастика показана людям в любом возрасте. Она помогает снять болевые ощущения в пояснице.
Внимание!
Не следует заниматься гимнастикой при обострении, наличии «прострелов»
Приступать к занятиям следует поле того как пройдет болевой синдром.
Комплексы оздоровительных упражнений помогают справиться с болезнью.
Подробный пример лечения дорсопатии при помощи упражнения можно посмотреть на этом видео:
Профилактика дорсопатии
В целях профилактики можно проводить каждый день гимнастику или зарядку. При этом следует учитывать, что любая нагрузка на позвоночник должна быть дозирована. Чтобы избежать болей в пояснице следует выбирать правильную позу для работы, вести активный образ жизни, выбирать жесткие ортопедические матрасы для сна.
Тренажер Древмасс
Эффективно справляется с болями в спине, может использоваться для профилактики и лечения дорсопатии. Используется в санаториях, центрах реабилитации, или домашних условиях. Применять в лечебных целях его могут как дети, так и взрослые.
Важно!Занятия помогают улучшить кровоснабжение позвоночника, и способствуют его вытяжению. Аппарат формирует правильный мышечный каркас.
- Вас стала беспокоить боль в пояснице?
- Нарушена двигательная активность, подвижность в нижней части спины?
- Не знаете, как справится с дискомфортом?
Решить эти проблемы достаточно просто!
Конечно, можно посещать дорогостоящие курсы массажа или физиотерапии. Или постоянно сидеть на обезболивающих таблетках.
А можно просто заниматься по 5 -10 минут в день и сделать свою спину здоровой.
Так же вас могут заинтересовать другие наши статьи: остеопороз позвоночника, поясничный лордоз, лфк при сколиозе 1 степени.
Берегите свое здоровье, и спина скажет вам спасибо!
Ваша команда Drevmass
Заказать звонок
Источник
Дорсопатия поясничного отдела позвоночника: причины возникновения, симптомы, диагностика и лечение
Дорсопатия – это научный термин, подразумевающий большую группу синдромов, которая в свою очередь
представляет собой перечень различных патологий позвоночника. Группа также
охватывает: мышцы, которые располагаются близ позвоночника, кровеносные сосуды, связки и корешки
спинномозговых нервов.
Поясничная дорсопатия — это следствие развитого остеохондроза. В
целом, данное заболевание проявляет себя в качестве процесса, разрушающего
позвонки и связки, защемляющего и воспаляющего нервные окончания. Поясничная
дорсопатия пагубно влияет на жизненноважные сосуды. Болезнь задевает и сам
позвоночник, сокращение хрящевой ткани неизбежно ведет к тому, что оказываемое давление
смещает межпозвоночные диски. При обнаружении дорсопатии на раннем этапе можно
избежать разрушения фиброзной оболочки.
Причины
Поясничная дорсопатия – достаточно распространенная патология. Ведь каждый человек на определенном жизненном этапе сталкивался с мучительными болями в спине. Однако у одних людей алгические проявления в спине имеют единичный характер возникновения, а у других заболевание переходит в хроническую форму, что в итоге может стать причиной потери подвижности конечностей и утраты дееспособности.
К факторам, негативно влияющим на состояние позвоночника и, как следствие, провоцирующим развитие дорсопатии поясничного отдела позвоночника, относят:
1. Возраст
После преодоления возрастного рубежа в 45–50 лет избежать болей в спине практически невозможно. Это связано с дегенеративными изменениями в костных структурах организма из-за уменьшения хрящевых тканей, сокращения объемов кальция в организме, естественным старением скелета. Однако в ряде случаев дорсопатия может проявляться и у молодых людей.
2. Профессиональная вредность
Молодые люди, испытывающие постоянные статические и динамические перегрузки во время работы, также могут страдать от дорсопатии пояснично-крестцового отдела позвоночника. Чаще всего пациентами неврологов становятся люди следующих профессий: парикмахеры, продавцы, рабочие за станком на заводе, сотрудники офисов, вынужденные большую часть дня сидеть за компьютером в неудобных позах.
3. Гиподинамичность
Пpичиной дорсопатии пояснично-крестцового отдела позвоночника может являться и малоподвижный образ жизни. Кислородное голодание организма приводит к дистрофии мышечного скелета, вызывая S-образные и кифосколиотичные искривления позвоночника, провоцирующие боли и дискомфортные ощущения.
4. Лишний вес
Избыточный вес провоцирует дегенеративные процессы в позвоночнике, который, не справляясь с нагрузкой, образует лордозные прогибы. Большое давление, приходящееся на позвоночный столб, распространяется и на диски, что приводит к их преждевременному износу и истиранию. Это служит причиной дорсопатии пояснично-крестцового отдела позвоночника.
5. Неправильное питание (недостаток белка и кальция)
Несоблюдение правил здорового питания, однообразная и скудная пища часто являются причинами недостатка важных аминокислот и микроэлементов в организме. В результате организм, пытаясь приспособиться под текущие условия, черпает недостающие вещества из собственных запасов. Это приводит к разрушению костей, ослаблению мышц и связок.
6. Неправильно распределяемая нагрузка при тренировках
Регулярные посещения зала, как и профессиональные занятия спортом, требуют строгого соблюдения техники выполнения упражнений. Тренировки без предварительного разогрева мышц, пробы взять непосильный вес, перенапряжение – все это может привести к растяжению мышц, микротравмам спины, которые впоследствии являются причинами дорсопатии пояснично-крестцового отдела позвоночника.
Источник
Понятие дорсопатии (от латинского dorsum – спина) включает в себя абсолютно все болезни позвоночника, в том числе различные поражения околопозвоночных тканей: связок, мышц, нервов и сосудов. Наиболее значимым проявлением дорсопатии является дорсалгия – болевой синдром в спине.
Виды
По своему происхождению дорсопатия бывает вертеброгенной (спондилогенной) и невертеброгенной. В первом случае боль в области спины связана с воспалительным, дегенеративным или онкологическим заболеванием самого позвоночника, а также с его травматическим повреждением. Причинами невертеброгенной дорсопатии могут быть растяжения мышечно-связочного аппарата, миофасциальный синдром, фибромиалгия (болезненность мышц), некоторые соматические и психические состояния.
Выделяют также деформирующую и дискогенную дорсопатию. Деформирующий тип патологии обусловлен изменением конфигурации либо смещением позвонков относительно анатомических границ. К данной категории относится неосложненный остеохондроз, врожденное и приобретенное искривление позвоночника (сколиоз, кифоз, кифосколиоз) и спондилолистез.
В группу дискогенных дорсопатий входят поражения межпозвоночных дисков – протрузии, грыжи, разрывы фиброзного кольца и пр.
На первом месте по распространенности находится остеохондроз, – именно дегенеративные изменения в позвоночнике являются источником болей в подавляющем большинстве случаев. Такой диагноз ставится каждому второму жителю планеты, особенно в пожилом возрасте.
Если дорсопатия поясничного отдела позвоночника (ПОП) вызвана поражением 1–2 позвонков, она является ограниченной. При поражении двух и более позвонков говорят о распространенной дорсопатии.
Чаще всего заболевание протекает в хронической форме с периодическими обострениями, во время которых наблюдаются боли и другие характерные признаки.
Причины и факторы риска
Развитию дорсопатии могут способствовать многие факторы, в числе которых:
- слишком высокие физические нагрузки;
- гиподинамия, малоподвижный образ жизни, «сидячая» работа;
- лишний вес;
- нерациональное питание;
- перенесенные инфекции;
- травмы позвоночного столба. Особенно опасны так называемые хлыстовые травмы, которые нередко получают водители и пассажиры автомобилей при неожиданном наезде на препятствие или резком торможении. Хлыстовая травма часто проходит незамеченной, но, повторяясь, крайне негативно влияет на состояние позвоночника и может вызывать осложнения в дальнейшем;
- нарушение осанки (сутулость, сколиоз);
- врожденные аномалии строения позвонков, которые чаще всего встречаются именно в поясничном отделе.
Нужно отметить, что причиной развития остеохондроза является, как правило, не один, а сочетание нескольких из вышеперечисленных факторов.

Читайте также:
Механизм развития
Поясничный отдел состоит из пяти позвонков L1-L5, между которыми располагаются межпозвоночные диски – хрящевые прокладки, выполняющие роль амортизаторов и смягчающие нагрузку на кости при движениях тела.
У детей остеохондроз практически не встречается, поскольку питание дисков осуществляется посредством собственных кровеносных сосудов. Примерно к 10-летнему возрасту эти сосуды закрываются, и межпозвонковые диски становятся более изолированной системой.
Между позвонками и дисками существует тесная взаимосвязь, и все обменные процессы проходят путем диффузии между ними. С возрастом объем питательных веществ в этой закрытой системе уменьшается, и хрящи начинают терять влагу. Из-за потери жидкости снижается эластичность и упругость дисков, они истончаются и приобретают несвойственную им жесткость. В результате нагрузка на позвонки повышается, и соседние сегменты могут сдавливать нервные окончания и кровеносные сосуды.
На поясничном уровне, в районе позвонка L2, заканчивается спинной мозг, а выходящие из него спинномозговые нервы образуют массивное сплетение, называемое «конским хвостом». Через межпозвоночные отверстия позвонков Т12-L4 выходят несколько нервных стволов: подвздошно-подчревный, подвздошно-паховый, запирательный и два бедренных – кожный и половой.

При отсутствии лечения прогресс остеохондроза неизбежен, замедлить или даже остановить его можно с помощью физических упражнений.
Несколько ниже располагается крестцовое нервное сплетение в виде толстой треугольной пластины, вершина которой направлена к подгрушевидной щели. Часть этого сплетения находится на передней поверхности крестцовой кости, а другая часть – спереди грушевидной мышцы.
Нервы крестцового сплетения окружает рыхлая соединительная ткань, ветви внутренних кровеносных сосудов и тазовые фасции. Именно эти нервы, соединяясь, формируют седалищный нерв – наиболее крупный в человеческом теле.
Дорсопатия пояснично-крестцового отдела позвоночника встречается наиболее часто. Это обусловлено его высокой подвижностью и существенной нагрузкой, которую испытывают позвоночно-двигательные сегменты поясницы.
Именно поясничная дорсопатия диагностируется более чем в 70% случаев. Почти в три раза реже поражается шейный отдел. Грудные позвонки участвуют в образовании грудной клетки и соединяются посредством ребер, поэтому они жестко фиксированы и почти неподвижны. Позвонки крестцового отдела сращены в одну большую кость и не могут сместиться относительно друг друга.
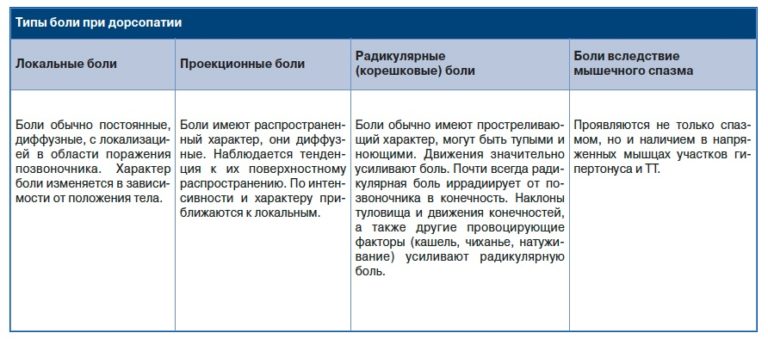
Симптомы
Острая форма дорсопатии характеризуется болевыми ощущениями, которые сохраняются на протяжении месяца и дольше. Если болевой синдром наблюдается больше года, то говорят о хронической дорсопатии.
Непосредственной причиной боли является ущемление нервных корешков – радикулопатия. При смещении диска или позвонка компрессии подвергается, как правило, только один из парных спинномозговых нервов. Поэтому почти всегда болит одна сторона тела.
Боль обычно носит тупой и ноющий характер, усиливается после долгого пребывания в неподвижной позе, физических нагрузок или переохлаждения. При этом может болеть не только поясница, но и ягодичная область, а также одна или обе ноги. Иногда болезненность локализуется в нижней части грудного отдела.
Типичный симптом дегенеративного поражения позвоночника – трудности с разгибанием спины, особенно после длительного нахождения в наклоненном положении. Поясничные прострелы – люмбаго – также характерны для поясничной дорсопатии. Они могут возникать во время поднятия или переноски тяжести, то есть провоцируются физическим усилием. Продолжительность приступа люмбаго варьируется от нескольких часов до нескольких дней.
Компрессия нервных корешков на уровне поясницы сопровождается и другими признаками:
- расстройством чувствительности и онемением пояснично-ягодичной области, нижних конечностей;
- слабостью в мышцах ног, снижением рефлексов, при длительном течении болезни – мышечной атрофией;
- бледностью и похолоданием кожных покровов пораженной части тела, нередко сопровождаемыми зудящими и сверлящими болями из-за сдавления сосудов;
- повышенной потливостью либо сухостью кожи.
Симптомы пояснично-крестцовой дорсопатии
Поскольку крестцовые позвонки представляют собой одну кость, диски между ними отсутствуют. Это означает, что изолированного крестцового остеохондроза не существует. Однако дегенеративный процесс может развиваться в месте перехода поясницы в крестец и поражать последний диск, расположенный между пятым поясничным позвонком и крестцом. Кроме того, патология может затрагивать крестцово-копчиковый сустав.
Защемление седалищного нерва способно вызывать сильнейшие боли по ходу его расположения. В зависимости от того, на каком участке нерв подвергся компрессии, болеть может задняя поверхность бедра, голени и стопа. Поражению пояснично-крестцового сегмента также свойственны расстройство чувствительности и мышечная слабость в одной или обеих ногах.

Чаще всего развитию синдрома конского хвоста способствует грыжа пояснично-крестцового отдела. Несколько реже причинами являются травмы позвоночного столба, опухоли, образованные нервной либо жировой тканью, деформации позвонков.
Наиболее тяжелые симптомы появляются при развитии синдрома конского хвоста, который относится к ургентным (критическим) состояниям, требующим неотложной медицинской помощи. Прогрессирование пареза (снижения двигательной способности) приводит к существенным затруднениям при самостоятельном передвижении.
Из-за нарушения чувствительности внутренних органов пациенты теряют ощущение наполненности мочевого пузыря и прямой кишки. Результатом может быть общая интоксикация организма и инфицирование органов мочевыводящей системы.
Диагностика
Для выявления причины дорсопатии назначаются инструментальные исследования – рентген, МРТ, КТ, электромиография, УЗИ позвоночника, миелография. При подозрении на инфекционную или аутоиммунную природу болезни пациент должен сдать кровь на С-реактивный белок и лейкоцитарный антиген В27. Данный ген обнаруживается у людей, страдающих анкилозирующим спондилитом и реактивным артритом.
Нужно отметить, что наиболее информативными являются магнитно-резонансная и компьютерная томография. С помощью этих исследований можно детально оценить не только состояние позвонков и дисков, но и окружающие их структуры – нервы, сосуды, связки и мышцы.
МРТ и КТ часто назначаются при различных патологиях позвоночника, иногда за этими диагностическими методами остается последнее слово в точном установлении диагноза, определении возможных осложнений и объема необходимого лечения. Последнее особенно важно при планировании операции.
Лечение дорсопатии поясничного отдела позвоночника
Терапия дорсопатии любого происхождения всегда комплексная и начинается с купирования болевого синдрома. Острые боли снимают медикаментозными средствами: наиболее популярными и эффективными из них являются нестероидные противовоспалительные препараты – производные Диклофенака и Ибупрофена, а также Ксефокам, Мелоксикам, Кетопрофен и Напроксен. Помогают и обычные безрецептурные лекарства, которые есть в каждой домашней аптечке – Аспирин, Анальгин, Баралгин, Ацетаминофен и пр.
При сильных болях ненаркотические анальгетики могут быть бесполезны, и врачи назначают опиоидные средства – Кодеин, Морфин или Оксикодон.
Поскольку поражение позвоночных структур нередко сопровождается напряженностью и спазмом скелетной мускулатуры, для ее расслабления используют миорелаксанты. Как правило, это Сирдалуд или Мидокалм.
Если выявлена инфекция, то обязательно проводится антибактериальная терапия. В случае компрессии нервов опухолевыми образованиями применяют химиотерапию и цитостатики.
Защемление седалищного нерва зачастую доставляет больному невыносимые страдания, и быстро облегчить состояние можно только с помощью лечебной блокады. В ходе процедуры делают инъекции с гормональными средствами, ботулотоксином или местными анестетиками (Новокаин, Лидокаин). При хронических болях, которые длятся несколько месяцев, могут назначаться трициклические антидепрессанты.
Хирургическое вмешательство проводится крайне редко, не более чем в 0,3% всех случаев. Показанием к операции служит повреждение нервов конского хвоста, грыжевые выпячивания, остеофиты (костные наросты позвонков), выраженное смещение позвонков и стеноз (компрессия) позвоночного канала.
Основным методом лечения хронической дорсопатии является лечебная физкультура. При отсутствии противопоказаний и с одобрения лечащего врача применяется массаж, мануальная и физиотерапия, иглоукалывание и тракционное вытяжение позвоночника.
ЛФК для поясницы
Приступать к выполнению лечебной гимнастики следует только после снятия острых симптомов и начинать с простых упражнений – например, совершать длительные пешие прогулки. Умеренные и регулярные физические нагрузки укрепляют мышечный корсет, разгружая тем самым позвоночник и обеспечивая ему физиологически правильное положение.
Одним из самых эффективных упражнений, не требующих спортивных снарядов и особой подготовки, является планка. Делать ее можно по-разному – с опорой на ладони или предплечья. Облегченный вариант – стойка на локтях и коленях, при этом голени и стопы слегка приподняты.
Классическая планка делается так: принять упор лежа, как при отжимании. Расстояние между ладонями должно быть шире плеч, что позволит избежать излишней нагрузки на шейный отдел и глубокие мышцы спины. Ноги выпрямить и упереться в пол носками.
Самое главное в этом упражнении – держать спину ровно, не прогибаться вниз в поясничном отделе. Сначала это сложно, поэтому допускается слегка поднимать таз вверх. Зафиксировав правильное положение, держать его в течение 10 секунд. В дальнейшем это время постепенно увеличивается до 20 секунд.

Планка – одна из лучших поз для укрепления мышечного корсета и стабилизации позвоночника.
Планку можно усложнить и добавить немного динамики – стоя в натянутом положении, вытягивать вперед то одну, то другую руку; затем поочередно поднимать ноги. Поза планки равномерно укрепляет мышцы всего тела. Таким образом можно проработать те мышцы спины, которые не задействуются в повседневной жизни.
Еще одно упражнение, отлично укрепляющее мышцы брюшного пресса и поясницы – велосипед. Из положения лежа нужно «крутить педали», как на велосипеде. Основное правило – не опускать ноги на пол. Для большей эффективности следует приподнять голову и плечи, сложить руки за головой и скручивать туловище при каждом выпрямлении ноги. Например, когда выпрямляется левая нога, тянуться левым локтем к правому колену.
Махи ногами также выполняются в разных вариантах, чтобы задействовать больше мышечных групп. Их можно делать в положении стоя, лежа на спине или на боку. В положении стоя: стать лицом к стене и, слегка опираясь на нее руками, отводить прямую ногу назад. Сделать 15 махов одной ногой, затем поменять ногу.
В положении лежа на спине: упираясь ладонями в пол, поднимать две ноги одновременно до угла 90°. Делать угол больше не нужно, поскольку это нивелирует эффект упражнения.
Из того же положения поднять обе ноги вверх и отводить в сторону то одну, то другую ногу.
Вращения ногами: лежа на спине, рисовать прямыми ногами небольшие круги. Правая нога при этом движется по часовой, а левая – против часовой стрелки. Затем поменять направление, и вращать правой ногой против, а левой – по часовой стрелке. Получить наибольший эффект от этого упражнения можно, если не пытаться сгибать ноги в коленях.

Ананда басана – поза счастливого ребенка – снимает напряжение в спине, плечах и грудном отделе; устраняет болезненность в шее и пояснице и расслабляюще действует на нервную систему.
Завершать тренировку лучше всего позой ребенка – опустившись на колени, сесть на пятки и наклониться вперед. Руки могут лежать впереди или по бокам тела, лоб упирается в пол. Такое положение помогает растянуть позвоночник, увеличив расстояние между позвонками, и расслабить мышцы спины.
Полезные рекомендации
Чтобы не лечить дорсопатию в будущем, необходима коррекция образа жизни. В первую очередь следует создать условия для полноценного ночного отдыха – то есть подобрать «правильные» подушку и матрас. Лучше, если это будут ортопедические изделия. Но если нет возможности их приобрести, подойдут и обычные спальные принадлежности, которые отвечают нескольким требованиям.
Матрас должен быть упругим и умеренно жестким, спать на абсолютно твердой поверхности, как многие думают, не рекомендуется. Наполнитель может быть любым, но самым полезным, обеспечивающим физиологичное положение позвоночника, является пенополиуретановый Меморикс с эффектом памяти.
Оптимальная высота подушки – от 8 до 14 см. Любителям спать на животе или на боку подойдет прямоугольная подушка. Людям, которые предпочитают спать на спине, удобнее использовать валик.
В период обострения рекомендуется отдыхать в позе лежа на спине, подложив под колени валик или дополнительную подушку. Так можно снять часть нагрузки с поясничного отдела и облегчить состояние.
Таким образом, успех лечения дорсопатии во многом зависит от самого пациента. Выполнение всех врачебных рекомендаций, систематические занятия спортом и полноценное питание – это основные методы терапии и профилактики болезней опорно-двигательной системы.
