Из чего развивается позвоночник
Позвоночник и спинной мозг предназначены для обеспечения движений, поддержания структурной целостности и вертикального положения, передачи сигнала от головного мозга и согласования моторных, сенсорных и вегетативных путей. Позвоночник и спинной мозг состоят из нескольких различных типов тканей, ответственных за эти различные функции. Эмбриологическое развитие человеческого позвоночника и спинного мозга является сложным процессом, приводящим к формированию сложноустроенных структур. Несмотря на огромные продвижения в молекулярных и биологических методах после многих десятилетий, сделавших доступными современного исследования, эмбриологическое развитие позвоночника и нервной системы остается не полностью понятным. Сложный каскад сигнальных событий на молекулярном уровне участвует в развитии позвоночных и нервных элементов. Изменения в этих важных этапах могут привести к отклонениям и аномалиям развития, некоторые из которых могут угрожать целостности и функции этих структур при развитии человека, что потенциально приведет к неврологической дисфункции или увеличенной восприимчивости нервных структур к травме.
Ранний эмбриональный период позвоночника
Формирование позвоночного столба, а также тела в целом, начинается во время периода гаструляции, при котором биламинарный эмбриональный диск преобразовывается в триламинарный эмбриональный диск. Этот процесс встречается в начале третьей недели после оплодотворения и характеризуется инвагинацией эктодермальных клеток через первичную борозду первичной полоски, создавая эмбриональную мезодерму. Концентрация инвагинированных внутриэмбриональных клеток мезодермы в краниальном конце первичной полоски формирует первичную ямку или узел. Непрерывно окутывающие клетки в первичном узле формируют канал, называемый хондриальной трубкой, которая непрерывна с амниотической полостью. Эти инвагинирующиеся клетки двигаются в краниальном направлении, они свойственны эмбриональной эндодерме, и формируют хондральную пластину, которая впоследствии превращается в хорду. Мигрирующими клетками, которые формируют хорду, управляют с помощью хемотаксиса фактор роста фибробластов 4 и фактор роста фибробластов 8. Наличие хорды побуждает лежащие эктодермальные клетки распространяться вширь, чтобы сформировать нервную пластину. Примерно на 19 день эта нейроэктодермальная ткань свернется, чтобы сформировать нервную борозду, которая впоследствии закроется, чтобы стать нервной трубкой. Хорда также играет одну из основных ролей в эмбриональном развитии в качестве координирования созревания позвоночного столба.
Инвагинирующиеся клетки, которые мигрировали латерально, дифференцируются в три главных области: параксиальная, промежуточная и боковая мезодермальные пластины. Эти мезодермальные предшественники будут развиваться, чтобы сформировать позвоночник, мочеполовую систему и трубку пищеварительного тракта, соответственно. Эти близкие пространственные отношения могут быть причиной проявления аномалий развития позвоночника, происходящих при мочеполовых нарушениях. Параксиальная мезодерма развивается в 42 — 44 пар сомитов в течение нескольких дней. Сомиты развиваются от краниального к каудальному концу и их число может служить оценкой эмбрионального возраста. Эти структуры являются, возможно, самым очевидным примером эмбриологического понятия метамер, в которых многократные анатомически подобные единицы устроены линейно, чтобы сформировать сложную структуру или орган. Каждый отдельный сегмент далее дифференцируется в две крупнейших области. Дорсолатеральная область сегмента, составленного из дерматомов и миотомов зреет, чтобы в конечном счете сформировать мускулатуру спины и поверхность кожи, соответственно. Вентромедиальная область, склеротомы сомитов являются предшественниками позвоночного столба развивающегося человека. Нервная трубка дифференцируется, чтобы сформировать спинной мозг.
Развитие позвоночного столба
В то время как гестация продолжается, на 4-ой и 5-ой неделе происходит формирование отдельных тел позвонков из метамерных сегментов. Этот процесс лучше всего объяснен теорией пересегментации, в которой каждый склеротом делится на ростральную и каудальную половины. Каждый позвонок фомируется из каудальной половины одного склеротома и краниальной половины смежного склеротома. Слияние этих двух склеротомов формирует центр, который станет отдельным телом позвонка . Каждый сформированный позвонок сопровождают сегментальные артерии и нервы. Теория пересегментации была доказана экспериментально в моделях. Шаблон позвонка во время пересегментации контролируется влиянием генов HOX и Pax. Ранее было предположено, что хорда может играть роль в координировании процесса ресегментации. Cмежные с нервной трубкой мезодермальные клетки развиваются в дужки, пластинчатые части и ножки, которые служат для защиты структур, проходящих через позвоночный канал.
Хорда является центральной осью для недавно сформированного центра и в конечном счете распадается между позвонками (процесс хондрогенеза), в области межпозвоночного диска она способствует формированию пульпозного ядра. Клетки склеротомов распространяются, чтобы сформировать окружающее фиброзное кольцо. В течение 6-ой недели молекулярные факторы от хорды и нервной трубки сигнализируют об инициировании процесса хондрогенеза. Два центра хондрогенеза в центре формируют единый большой сегмент хряща. На каждой дужке позвонка расположено по одному центру хондрогенеза, которые впоследствии растут, чтобы соединиться с противоположной частью дужки. Окостенение этих хрящевых предшественников начинается на 9-ой неделе развития. Три точки окостенения могут быть найдены в каждом позвонке, одна расположена в центре и одна в каждой половине дужки позвонка. Окостенение начинается в нижне-грудном отделе позвоночника и идет от этой точки краниально и каудально. Этот медленный процесс продолжается после рождения, потому что половинки дужек позвонков не полностью соединяются приблизительно до возраста 6 лет.
Развитие спинного мозга
Как уже сказано, нервная система развивается из растущей вширь эктодермальной нервной пластины, которая формируется над хордой. В то время как продолжается быстрый рост, края нервной пластины складываются и в конечном счете соединяются, чтобы сформировать нервную трубку. При нарушении закрытия нервной трубки образуется врожденный дефект, который называется миеломенингоцеле. Около 5 недели эмбрионального развития в пределах нервной трубки возникают спинные и брюшные пары утолщений крыловидной и базальной пластинкок. Эти утолщения отделены структурно пограничной бороздой и в конечном счете станут сенсорными и моторными трактами. Пограничная борозда исчезает в течение 6 недели из-за непрерывного быстрого увеличения. Ранее разделенные структуры, однако, сохраняют свои соответствующие функции. Задние и передние рога спинного мозга появляются в процессе эмбрионального роста, тракты белого вещества начинают появиться на 7-ой или 8-ой неделе.
Созревание позвоночника в детстве и юности
Медленный рост позвоночника в детстве и юности обеспечивает механическую ось для всего аксиального скелета, а также обеспечивает безопасность спинного мозга и нервных корешков. Окостенение позвоночника продолжается после рождения от трех основных точек окостенения, состоящих из центра и позвоночных дуг. Интересно, что люди непохожи на большинство других позвоночных животных, у которых не центр окостенения формирует истинную замыкательную пластину, а скорее тонкая хондроэпифизиальная область в замыкательных пластинах, которая также способствует периферическому росту. Пара нейроцентральных синхондрозов возле присоединения ножек к телу позвонка и единственный задний синхондроз на вершине дуги обеспечивают рост позвоночника и расширение позвоночного канала. Эти синхондрозы легко визуализируются на обычных рентгенограммах как просветления и не должны приниматься за перелом или порок развития. Позвоночный канал достигает своего взрослого диаметра в возрасте 6 — 8 лет после закрытия нейроцентральных синхондрозов. Раннее закрытие или асимметричный рост этих синхондрозов могут привести к развитию врожденного стеноза позвоночного канала или сколиоза.
| Центры окостенения: 1 – грудной позвонок до рождения и в пубертатный период (2); 3 – атлант; 4 – эпистрофей; 5 – поясничный позвонок; 6 – крестец новорожденного (спереди) и 4-летнего ребенка (сверху) (7). На рисунке обозначено время окостенения |
Первоначально у новорожденного полностью кифотизированный позвоночник. Это основное искривление остается в грудной области после развития вторичных искривлений при росте ребенка. Шейный лордоз развивается, когда задние мышцы шейного отдела позвоночника набирают силу и увеличиваются в объеме из-за того, что ребенок начинает поднимать голову вертикально. Поясничный лордоз развивается позже при созревании, поскольку ребенок начинает сидеть, стоять и ходить, и полностью стабилизируется после половой зрелости. Вторичные точки окостенения появляются в каждом позвонке в начале юности и расположены в концах остистых, поперечных и суставных отростков, а так же в апофизах тел позвонков. Как и основные точки окостенения, эти структуры могут визуализироваться рентгенографически и должны учитываться во время оценки травматического повреждения. Нужно также отметить, что неполная окостенелость позвоночника привносит существенные различия в сигнале МРТ. Рост в местах окостенения происходит в течение молодого возраста с закрытием зон роста в возрасте примерно 25 лет. После прекращения роста верхние и нижние апофизы становятся жесткими, для формирования края тела позвонка к которому прикрепляется межпозвоночный диск.
Источник:
Ссылки по теме:
Источник
Позвонки эмбриона. Развитие ребер и позвонков плода
Развитие позвонков и ребер представляет особый интерес из-за той важной роли, которую они играют в скелете, и в связи с характерным способом их формирования. В процессе их роста хорошо видны образование отдельных центров окостенения в первичной хрящевой массе и последующее слияние этих центров, приводящее к формированию единого костного элемента.
При изучении ранних эмбрионов мы проследили ход развития сомитов. Следует повторить, что из вентро-медиальной поверхности каждого сомита образуется группа мезенхимных клеток, называемая склеротомом. Эти клетки мигрируют с обеих сторон к средней линни и скапливаются вокруг хорды. В дальнейшем из них развиваются позвонки.
Сначала в этих первичных массах обнаруживается скучивание клеток склеротома, происходящих из двух прилегающих сомитов, в группы, расположенные в интервалах между миотомами. При изучении серий поперечных срезов эти группы легко проглядеть, если при переходе от среза к срезу не отмечать плотность распределения клеток. Они, однако, очень хорошо видны на фронтальных срезах. Каждая из этих групп клеток является зачатком тела позвонка.
Сформировавшись, они быстро становятся более плотными и ясно очерченными. Вскоре после формирования центра из него начинают распространяться в дорзальную и латеральную стороны скопления клеток мезенхимы, образующих зачатки нервных дужек и ребер.
Стадию, на которой появляются в виде мезенхимных закладок наиболее рано формирующиеся части скелета, часто называют бластемной стадией. Эта стадия быстро сменяется хрящевой стадией. При развитии позвоночника образование хряща из бластемной массы впервые начинается в области тела позвонка, а затем центры хондрофикации возникают в нейральных и реберных отростках. Эти центры быстро увеличиваются в объеме, пока не срастутся друг с другом и вся масса не станет хрящом.
Образовавшийся таким образом хрящевой позвонок является вначале единым целым, без линий демаркации между местами, где слились центры образования хряща, и без следов разделения на отдельные части, которые образуются впоследствии при замещении хряща костью. К началу окостенения хрящевые ребра отделяются от позвонков, но сами позвонки еще остаются не разделенными на части.
Расположение центров эндохондрального окостенения в хряще позвонка схематически изображено на рисунке. Легко видеть, как увеличивающиеся в объеме центры окостенения ведут к образованию окончательно сформированного позвонка. Срединный центр окостенения дает начало телу позвонка. Центры, находящиеся в нейральных отростках, распространяются дорзально, образуя пластинки и всю нервную дужку. Остистый отросток возникает в результате распространения этих центров от точки их встречи в дорзальную сторону.
Поперечные отростки, с которыми сочленяются бугорки ребер, образуются путем латерального распространения центров окостенения, появляющихся в нейральных отростках. Вентрально эти центры срастаются с телом позвонка. Ребро формируется в результате распространения процесса окостенения из его центра. После рождения в бугорке и головке ребра появляются вторичные эпифизарные центры. В течение периода роста они остаются отделенными от остальной части ребра хрящевыми пластинками так же, как это описывалось при рассмотрении развития длинных костей. Срастания этих вторичных эпифизарных центров с остальной частью ребра не происходит до тех пор, пока скелет не достигнет своих окончательных размеров.
Все сказанное выше касается грудных позвонков, где отношение ребра к позвонку выражено наиболее отчетливо. Реберный элемент представлен в каждом позвонке, но в других участках позвоночника он сильно редуцирован и изменен. На рисунке, где схематически изображены компоненты шейных, грудных, поясничных и крестцовых позвонков, эта гомология отчетливо видна. Все позвонки образуются в результате процесса, совершенно аналогичного вышеописанному процессу образования грудного позвонка.
В связи с наличием редуцированных реберных компонентов у шейных позвонков не удивительно, что появление хорошо развитого шейного ребра, соединенного с самым нижним шейным позвонком, является довольно часто встречающейся аномалией скелета. Таким же образом может возникнуть добавочное ребро, связанное с первым поясничным позвонком. Труднее объяснить причины раздвоения ребра в месте его сочленения с грудиной.
— Вернуться в оглавление раздела «Акушерство.»
Оглавление темы «Развитие хрящей и костей эмбриона»:
1. Аномалии развития покровов тела. Полимастия и полителия
2. Соединительная ткань эмбриона. Волокнисто-эластическая соединительная ткань плода
3. Жировая ткань эмбриона. Образование хряща у плода
4. Гистогенез кости эмбриона. Перепончатые кости плода
5. Отложение солей кальция у эмбриона. Пластинки и трабекулы костей плода
6. Образование губчатой кости у эмбриона. Возникновение эндохондральной кости плода
7. Компактная кость у эмбриона. Развитие скелета плода
8. Длинные кости плода. Развитие длинных костей у эмбриона
9. Развитие суставов плода. Формирование суставов эмбриона
10. Позвонки эмбриона. Развитие ребер и позвонков плода
Источник
Позвоночник является важной конструкцией в теле человека, выполняющей роль каркаса, благодаря которому человек может совершать различные движения – наклоняться, ходить, сидеть, стоять, поворачиваться. Амортизирующую функцию позвоночнику помогает выполнять его S-образная форма. И еще он защищает внутренние органы от излишних нагрузок и повреждений. Как устроен позвоночник человека, и какая принята у медицинских специалистов нумерация позвонков и межпозвонковых дисков, расскажем далее.

Основные составляющие позвоночника
Позвоночный столб представляет собой сложную систему. Он состоит из 32-34 позвонков и 23 межпозвонковых дисков. Позвонки идут последовательно, соединяясь друг с другом связками. Между соседними позвонками располагается хрящевая прокладка, имеющая форму диска, также соединяющая каждую пару соседних позвонков. Эту прокладку называют межпозвоночным или межпозвонковым диском.
В центре каждого позвонка есть отверстие. Так как позвонки соединяясь между собой, образуют позвоночный столб, отверстия, располагаясь друг над другом, создают своеобразный сосуд для спинного мозга, состоящего из нервных волокон и клеток.
Отделы позвоночного столба у человека
Позвоночный столб состоит из пяти отделов. Как расположены отделы позвоночника, видно на рисунке.
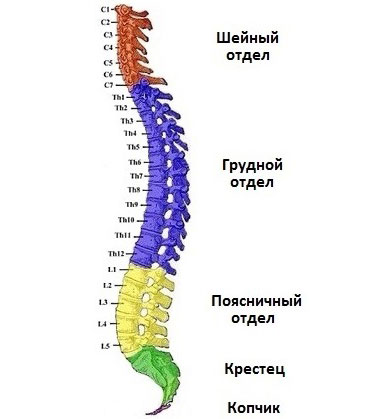
Шейный (цервикальный) отдел
Включает в себя семь позвонков. Своей формой он напоминает букву «С» с выпуклым вперед изгибом, который называется шейным лордозом. Подобного рода лордоз есть и в поясничном отделе.
Каждый позвонок имеет свое название. В шейном отделе им присвоены имена С1-С7 по первой букве латинского названия этого отдела.
Особого внимания заслуживают позвонки С1 и С2 – атлант и эпистрофей (или аксис) соответственно. Их особенность – в отличном от других позвонков строении. Атлант представляет собой две дужки, соединенные боковыми утолщениями кости. Он вращается вокруг зубовидного отростка, расположенного в передней части эпистрофея. Благодаря этому человек может совершать различные движения головой.
Грудной (торакальный) отдел
Самый малоподвижный из отделов позвоночника. Он состоит из 12 позвонков, которым присвоены номера от Т1 до Т12. Иногда их обозначают буквами Th или D.
Позвонки грудного отдела расположены в форме буквы С, выпуклой назад. Такой физиологический изгиб позвоночника носит название «кифоз».
Этот отдел позвоночника участвует в формировании задней стенки грудной клетки. К поперечным отросткам позвонков грудного отдела с помощью суставов крепятся ребра, а в передней части они присоединяются к грудине, образуя жесткий каркас.
Поясничный отдел
Имеет небольшой изгиб вперед. Выполняет соединительную функцию между грудным отделом и крестцом. Позвонки этого отдела самые крупные, поскольку они испытывают большие нагрузки из-за давления, оказываемого верхней частью тела.
В норме поясничный отдел состоит из 5 позвонков. Этим позвонкам присвоены имена L1-L5.
- Но существуют два вида аномального развития поясничного отдела:
- Явление, когда первый крестцовый позвонок отделяется от крестца и принимает форму поясничного позвонка, называется люмбализация. В этом случае в поясничном отделе насчитывается 6 позвонков.
- Встречается и такая аномалия, как сакрализация, когда пятый поясничный позвонок уподобляется по форме первому крестцовому и частично или полностью срастается с крестцом, при этом в поясничном отделе остается только четыре позвонка. В такой ситуации страдает подвижность позвоночника в поясничной области, а на позвонки, межпозвоночные диски и суставы ложатся повышенные нагрузки, что способствует их скорейшему износу.
Крестцовый отдел (крестец)
Опора верхней части позвоночника. Состоит из 5 сросшихся позвонков S1-S5, имеющих одно общее название – крестец. Крестец неподвижен, тела его позвонков более выражены по сравнению с остальными, а отростки – менее. Мощность и размеры позвонков уменьшается от первого к пятому.
Форма крестцового отдела похожа на треугольник. Расположенный в основании позвоночника, крестец, подобно клину, соединяет его с костями таза.
Копчиковый отдел (копчик)
Сросшаяся кость из 4-5 позвонков (Со1-Со5). Особенность позвонков копчика в том, что они не имеют боковых отростков. В женском скелете позвонки отличаются некоторой подвижностью, что облегчает процесс деторождения.
Форма копчика напоминает пирамиду, повернутую основание вверх. По сути, копчик – это остаток исчезнувшего в процессе эволюции хвоста.
Строение позвоночника человека, нумерация дисков, позвонков, ПДС
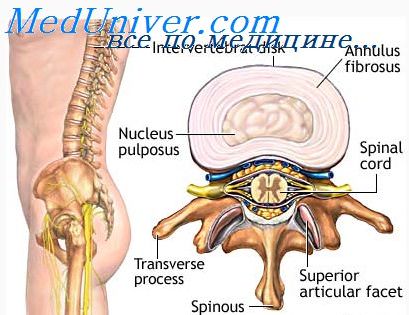
Межпозвоночные диски
Диски состоят из фиброзного кольца и студенистого ядра. От костной ткани тел позвонков межпозвоночные диски отделены тонким гиалиновым хрящом. Вместе со связками межпозвонковые диски связывают позвоночник в единое целое. В совокупности они составляют 1/4 высоты всего позвоночного столба.
Основные их функции – опорная и амортизирующая. При движениях позвоночника диски под давлением позвонков меняют свою форму, позволяя позвонкам безопасно сближаться или отдаляться друг от друга. Так межпозвонковые диски гасят толчки и сотрясения, приходящиеся не только на позвоночник, но и на спинной, и головной мозг.
Высота межпозвоночных дисков – 7-10 мм
при среднем диаметре 4 см.
- Значение высоты колеблется в зависимости от места расположения диска:
- в шейном отдела она достигает 5-6 мм,
- в грудном – 3-5 мм,
- а в поясничном – 10 мм.
Как уже говорилось в начале, в организме насчитывается 23 межпозвоночных диска. Они соединяют между собой каждый позвонок, кроме первых двух шейного отдела (атланта и эпистрофея), сросшихся позвонков крестцового отдела и копчика.
Это значит, что первый позвоночный диск находится между вторым и третьим шейным позвонками, а последний – между пятым поясничным и первым крестцовым.
Позвоночно-двигательные сегменты
Поскольку болезни в позвоночнике способны поражать не только костные структуры – позвонки, но и межпозвоночные диски, сосуды, связки, нервные корешки, отходящие от спинного мозга через межпозвозвонковые (фораминальные) отверстия, околопозвоночные мышцы, у специалистов и пациентов появилась необходимость для четкого описания локализации патологии спинномозговых структур ввести такое понятие как позвоночно-двигательный сегмент (ПДС).
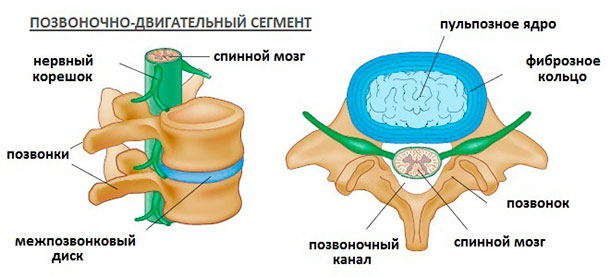
Позвоночно-двигательный сегмент включает в себя 2 смежных позвонка и 1 межпозвоночный диск, расположенный между ними.
- Наш позвоночный столб состоит из 24 позвоночно-двигательных сегментов:
- 7 шейных;
- 12 грудных;
- 5 поясничных.
Как происходит нумерация?
Нумерация позвоночно-двигательных сегментов и, соответственно, входящих в них межпозвонковых дисков, начинается с самой верхней точки шейного отдела и заканчивается на границе перехода поясничного отдела в крестцовый.
Обозначение позвоночно-двигательных сегментов формируется из названий смежных позвонков, составляющих данный сегмент. Сначала указывается верхний позвонок, затем через дефис пишется номер нижнего позвонка.
- Так, например:
- позвоночно-двигательный сегмент, включающий первый и второй позвонок шейного отдела обозначается как C1-C2,
- позвоночно-двигательный сегмент, включающий третий и четвертый грудные позвонки, обозначается как T3-T4 (Th3-Th4 или D3-D4),
- самый нижний позвоночно-двигательный сегмент, включающий пятый поясничный и первый крестцовый позвонки, обозначается как L5-S1.
Таким образом, чтобы обозначить локализацию патологического процесса, развивающегося в позвоночнике, будь то остеохондроз, либо его осложнения – протрузия или грыжа позвоночного диска, врачи используют нумерацию, принятую для ПДС. Это имеет большое значение как для практикующих специалистов: вертебрологов, неврологов, травматологов и мануальных терапевтов, так и для их пациентов.
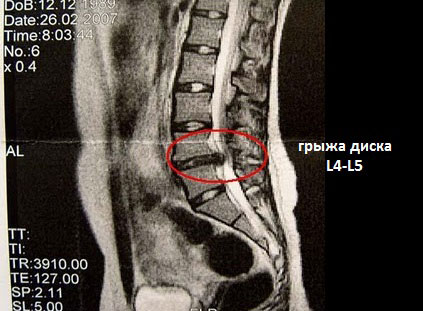
Если при описании снимка, полученного при диагностическом исследовании поясничного отдела позвоночника с помощью магнитно-резонансной томографии, врач указывает «межпозвонковая грыжа L4-L5», следует понимать, что обнаружена грыжа диска, находящегося между четверым и пятым поясничными позвонками.
Источник
