Как лечить врожденные патологии позвоночника
Функциональные характеристики позвоночника напрямую связаны с его анатомией — размерами и формами позвонков, их морфологическими особенностями, естественными изгибами позвоночного столба. Когда что-то нарушено, появляются отклонения от нормы в виде:
- видимых деформаций;
- нарушенных двигательных функций;
- симптомов боли, нарушенной чувствительности;
- миелопатии;
- церебральных болезней;
- соматических заболеваний.
Обычно такие отклонения заметны с рождения или в первые года жизни детей, отсюда их название — врожденные аномалии.
Каким должен быть правильный позвоночник
Количество позвонков и коэффициент платиспондилии
Анатомически правильный позвоночник имеет 32 — 34 позвонка со следующим соотношением ширины позвонка к его высоте (коэффициентом платиспондилии):
- шейный отдел — ¼;
- средне-грудной — 1/6;
- нижне-грудной — 1/5;
- поясничный — 1/3.
Как видно из этого соотношения, высота нормального позвонка всегда больше его ширины.
Об особенностях формы и размерах позвонков, природных изгибах (лордозах и кифозах), без которых не было бы ни амортизации, ни компенсаторных возможностей читайте в нашей статье Строение позвоночника.
Здесь только дополним об особенностях первых двух шейных позвонков, аномалии в которых особенно часто приводят к различным болезням и синдромам, например, синдрому короткой шеи (Клиппеля-Фейля).
- Первый позвонок не зря назван Атлантом — он удерживает голову и жестко, без межпозвоночного диска, соединяется с затылочной костью, принимая все компрессионные удары на себя.
- Второй шейный позвонок Аксис — с передним массивным выростом (зубом), входящим, как ось, в кольцо Атланта. При переломе шеи происходит смещение атланта в переднем или заднем направлении.
Виды врожденных аномалий позвоночника
Аномалии позвоночника могут быть:
- морфологическими,
- количественными,
- связанными с нарушенной дифференциацией (патологией остеогенеза).
Морфологические аномалии развития позвоночника
Морфологические аномалии бывают связаны с недоразвитием переднего или заднего отдела позвоночника либо обеих отделов:
- полупозвонки или клиновидные позвонки (высота тела передней и задней поверхности отличаются);
- плоскоклиновидные позвонки (ширина равна или больше высоты) — такие позвонки имеют прямоугольную, бочкообразную или вазообразную форму, а диски соответственно сплющены, вогнуты (бабочковидные) или выступают по бокам;
- неполное сращение дуги позвонка (спондилолиз);
- слияние позвонков;
- аномально подвижные позвонки.
Количественные аномалии развития позвоночника
К количественным врожденным патологиям относится увеличение или уменьшение количества позвонков в отделе из-за их слияния или высвобождения позвонка соседнего отдела.
Известны следующие примеры количественных аномалий:
- Слияние первого шейного позвонка Атланта (ассимиляция) с затылочной костью, из-за чего в шейном отделе — не семь, а шесть позвонков.
- Сакрализация — слияние пятого поясничного L5 и первого крестцового S1 позвонков (количество позвонков поясничного отдела становится равным 4);
- полная (истинная) сакрализация — сращиваются не только тела позвонков, но и поперечные отростки;
- неполная сакрализация — несмотря на гипертрофию поперечных отростков, сращивания между ними нет.
- Люмбализация — чрезмерная подвижность S1 из-за открепления от S2 (в поясничном отделе появляется «лишний» шестой позвонок).
Нарушения локальной дифференциации
Причиной таких аномалий становится порок развития, заключающийся в нарушении синтеза трех ядер окостенения (одно находится в теле позвонка, два — в дужке), из-за чего одна половинка позвонка и дуги не сращивается с другой половинкой: развитие позвонка останавливается на хрящевой стадии.
Диагностировать аномалию можно у новорожденных, и у детей, начиная с трехлетнего возраста:
- обычно к трем годам слияние ядер окостенения должно уже произойти, за исключением пояснично-крестцового отдела.
Примеры нарушенной дифференциации:
- spina bifida occulta — недоразвитие части позвоночника по причине незаращения дужек;
- spina bifida aperta (спинномозговая грыжа у новорожденных) — одновременное незаращение дужек и спинномозгового канала;
- передний и задний рахишизис — незаращение и позвонковых тел, и дужек;
- частичное или тотальное незакрытие крестцового канала;
- дисплазия тазобедренного сустава (врожденный вывих ТБС).
Причины врожденных аномалий
Предположительно причинами позвоночных аномалий являются:
- Пороки развития, связанные с мутациями генов;
- Задержки внутриутробного развития различной этиологии:
- нарушения витаминного и гормонального баланса;
- токсикозы и нефропатии во время беременности и т. д.
Диагностика позвоночных аномалий
Выявить аномалии позвоночника можно только у ортопеда или хирурга.
- Морфологические или количественные аномалии определяются при помощи обычной рентгенографии:
- На рентгене выше виден грудной кифосколиоз, вызванный клиновидным позвонком L.
- Нарушения дифференциации диагностируются количественной компьютерной томографией:
- ККТ визуализирует позвонок в 3-D изображении и определяет его плотность.
- Другой точный метод обследования МРТ позволяет подтвердить незрелый костный синтез — отсутствие слияния ядер окостенения.
Клинические признаки и лечение позвоночных аномалий
Морфологические аномалии, связанные с формой и размерами, более всего заметны в грудном отделе, однако могут быть в разных отделах позвоночника.
Диспластические деформации (кифоз, кифосколиоз, сколиоз)
- Если клин (большая сторона позвонка) находится в переднем отделе позвоночника, то наблюдается патологический кифоз (горб).
- Если клин направлен к задней поверхности, то кифоз сглаживается, и здесь уже возникает аномально плоская спина.
- При плоскоклиновидных позвонках грудная клетка имеет прямоугольную, бочкообразную форму небольшой высоты, общие пропорции нарушены.
- При боковых клиновидных позвонковых аномалиях развивается диспластический сколиоз.
- В смешанных аномалиях может наблюдаться кифосколиоз.
Диспластические деформации проявляются симптомами:
- боли в грудной клетке и спине;
- дыхательная недостаточность;
- нарушения сердечной ритмики;
- патологии тазовых органов и др.
Лечение:
- ношение корригирующих корсетов;
- лечебная гимнастика и массаж;
- электромиостимуляция;
- в тяжелых случаях хирургическая многоэтапная операция.
Синдром короткой шеи
Сращение шейных позвонков в шейном отделе Синдром Клиппеля-Фейля клинически проявляется в следующих признаках:
- короткой шее;
- низкой линии волос;
- вдавленным основанием черепа;
- высоком расположении лопаток (лопатки Шпренгеля);
- неврологическими расстройствами;
- нистагмом (непроизвольным движением глаз);
- снижением возбудимости шейных мышц.
Лечение:
- корригирующая гимнастика;
- ношение воротника Шанца при обострении.
Спондилолиз и спондилолистез
Неполное сращение (спондилолиз) чаще наблюдается в поясничных позвонках l4 — l5.
Проявляется в виде симптомов:
- умеренной боли, особенно в сидячем положении и во время постукивания по остистым отросткам;
- напряженных длинных мышц спины;
- увеличенного поясничного лордоза.
При превышении нагрузок может привести к смещению (спондилолистезу) и нарушению стабильности позвоночного столба.
Консервативное лечение спондилолистеза:
- гимнастика, массаж, плавание;
- ограничение нагрузок, ходьбы и стояния;
- жесткая постель;
- физиотерапия в целях уменьшения болевых проявлений (электрофорез с новокаином, парафин, грязи);
- ношение корсетов.
Консервативное лечение проводится только в первой стадии болезни.
При нарушениях стабильности спондилолизные аномалии развития позвоночника устраняются только оперативным путем.
Сакрализация и люмбализация
Сакрализация и люмбализация бывают в пояснично-крестцовом отделе позвоночника и проявляются:
- в симптомах напряженности и боли в шее или пояснице;
- деформирующих искривлениях влево или вправо от вертикальной оси (левосторонний и правосторонний сколиоз).
Люмбализация (излишняя подвижность) может привести к спондилоартрозу.
В аномальном отделе возможно развитие остеохондроза.
Лечение в основном проводится при боли и снимает только симптомы.
Медикаментозное лечение:
- НПВС, мышечные спазмолитики, хондропротекторы.
- Физиотерапия:
- иглорефлексотерапия, сероводородные и радоновые ванны, массаж, специальная корригирующая гимнастика.
При невыносимых болях производится резекции сращенных позвонковых тел и отростков.
Ассимиляция атланта
Это частичное или полное сращение первого шейного позвонка с затылочной костью, вызванное пороками развития краниовертебральных структур в период эмбрионального развития. Однако эта врожденная аномалия долго протекает бессимптомно и может впервые проявиться в возрасте 20 лет.
Приводит либо к сужению большого затылочного отверстия и сдавливанию верхних шейных спинномозговых сегментов и продолговатого мозга, либо к ограниченной подвижности верхнего шейного отдела.
Ограниченность в верхних отделах компенсируется сверхподвижностью и нестабильностью нижнего шейного отдела.
Симптомы:
- приступообразные головные боли и головокружения;
- тахикардия;
- вегетативные расстройства;
- дисфагия;
- охриплость голоса;
- неврит лицевого нерва;
- нистагм.
Лечение:
- анальгетики и НПВС;
- мочегонные препараты, понижающие внутричерепную гипертензию;
- для повышения стабильности — воротник Шанца;
- физиотерапиия (электро- и ультрафонофорез, ЛФК, массаж).
Незаращение дужек
Незаращение дужек (spina bifida occulta) или скрытое расщепление образуется в основном в сегменте L5-S1 и не проявляется в виде спинномозговой грыжи.
- При этой аномалии возникают боли, похожие на радикулит.
- Лечение симптоматическое:
- паравертебральные блокады, массаж, диадинамотерапия.
- При хронической стойкой боли показано удаление верхнего остистого отростка.
Аномалия spina bifida aperta — это спинномозговая грыжа новорожденных.
- Проявляется в виде мешкообразного образования на спине у родившихся детей.
- Вызывает много тяжелых необратимых неврологических изменений и является причиной инвалидности детей.
- Устраняется только хирургическим путем, причем желательно пренатальная (внутриутробная) операция, чтобы предотвратить необратимые явления.
Рахишизис приводит к прогрессирующему сколиозу у детей.
- Проявляется пояснично-крестцовыми болями, гипертрихозом (повышенным оволосением в аномальной области позвоночника).
- Лечение симптоматическое.
Видео: Аномалии развития позвоночника у детей (уникальная методика лечения).
Оценка статьи:
(87 оценок, среднее: 4,90 из 5)
Загрузка…
Источник

Аномалии развития позвоночника – это врожденные изменения количества или конфигурации позвонков. В зависимости от вида и выраженности нарушений могут протекать бессимптомно либо сопровождаться изменением внешнего вида больного и неврологической симптоматикой: нарушениями чувствительности, парезами, трофическими расстройствами. Диагностируются по данным внешнего осмотра, рентгенографии, КТ и МРТ. Для оценки тяжести поражения нервной системы проводят неврологический осмотр. При компенсированных состояниях лечение консервативное, включает массаж, ЛФК, физиотерапию. При выраженных аномалиях, угрозе развития тяжелых осложнений показана хирургическая коррекция.
Общие сведения
Аномалии развития позвоночника – врожденные состояния, сопровождающиеся изменением числа или конфигурации позвонков. Выраженность клинических проявлений может существенно различаться, зависит от тяжести дефекта По наблюдениям специалистов в сфере травматологии и ортопедии, любая аномалия развития позвоночника снижает статическую устойчивость позвоночного столба и повышает вероятность развития приобретенных болезней позвоночника.
Патанатомия
Позвоночник человека состоит из шейного (7 позвонков), грудного (12 позвонков), поясничного (5 позвонков), крестцового (5 позвонков) отделов и копчика (1-3 позвонка). Между позвонками расположены упругие эластичные межпозвонковые диски, выполняющие роль амортизаторов. Позвонки имеют отростки, которые соединяются с отростками расположенных выше и ниже позвонков, образуя суставы.
В центре каждого позвонка расположено отверстие, в котором проходит покрытый оболочкой спинной мозг. При недоразвитии, изменении формы и других нарушениях нормальные соотношения между перечисленными структурами нарушаются, что ведет к сдавлению нервных тканей, ухудшению амортизационной функции дисков и перегрузке суставов. Эти нарушения обуславливают появление патологической симптоматики и провоцируют развитие других заболеваний позвоночника.
Классификация
Аномалии развития позвоночника представляют собой достаточно разнородную группу патологий, различающихся как по анатомической основе нарушений, так и по тяжести проявлений. С учетом анатомических особенностей специалисты-вертебрологи различают следующие группы пороков развития позвоночного столба:
- Изменение количества позвонков: окципитализация (сращение затылочной кости и I шейного позвонка), сакрализация (сращение крестца и V поясничного позвонка), люмбализация (отделение I кресцового позвонка от крестца), слияние нескольких позвонков.
- Изменение формы позвонков: полупозвонки или клиновидные позвонки (при задержке развития костных структур в передних отделах), спондилолиз (при задержке развития позвонков в задних отделах).
- Недоразвитие отдельных частей позвонков: незаращение дужек и тел позвонков.

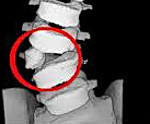
КТ ОГК. «Бабочковидный» грудной позвонок.
Симптомы
Синдром Клиппеля-Фейля
Синдром короткой шеи или синдром Клиппеля-Фейля заключается в конкресценции (сращении) шейных позвонков. Иногда между собой сращиваются не только шейные, но и верхние грудные позвонки. Аномалия проявляется выраженным укорочением шеи, снижением границы роста волос, ограничением движений при поворотах головы в сторону, «гордой посадкой головы» (голова слегка отклоняется кзади). В некоторых случаях у пациентов с синдромом Клиппеля-Фейля имеются выраженные кожные складки от ушей до плеч.
Синдром короткой шеи нередко сочетается с другими аномалиями развития позвоночника (шейные ребра, Spina bifida), сердечно-сосудистой и нервной системы. Неврологические симптомы могут отсутствовать. В некоторых случаях возможно сдавление корешков, сопровождающееся нарушением чувствительности, снижением силы рук или парезами.
Синдром шейных ребер
Как правило, протекает бессимптомно, выявляется случайно при проведении рентгенологического исследования. Иногда симптоматика, характерная для шейного ребра, появляется после перенесенной инфекции, травмы или переохлаждения. Пациентов могут беспокоить боли, слабость в мышцах рук, сопровождающиеся нарушением нормального тонуса сосудов и питания кожи (потливость, холодная, бледная, синюшная кожа).
Расщепление позвонков
Самая распространенная аномалия развития позвоночного столба. В большинстве случаев расщепление позвоночника (Spina bifida) обусловлено незаращением дужек V поясничного или I крестцового позвонка. Незаращение дужек других позвонков и расщепление тела позвонка выявляются реже.
Закрытый вариант патологии встречается чаще. Может протекать бессимптомно или сопровождаться умеренными болями в области поясницы и крестца. При развитии рубцовых изменений в области корешков появляются расстройства чувствительности и парезы по ходу иннервации сдавленного нерва. Нарушается регуляция тонуса сосудов и питание кожи, обуславливающие развитие отеков и появление язв.
Открытое расщепление наблюдается реже. Страдает 1 из 1000-1500 новорожденных. Патология относится к категории тяжелых аномалий, сопровождается другими врожденными дефектами (дисплазия спинного мозга, нарушение развития корешков и оболочек спинного мозга). Особенно неблагоприятным вариантом является порок, при котором расщепляются не только позвонки, но и спинной мозг. Через расщепление позвонка наружу выпячиваются оболочки и вещество спинного мозга.
В области спины новорожденного на уровне расщепления имеется грыжевое выпячивание, не покрытое мышцами и кожей. В состав грыжевого мешка могут входить только оболочки спинного мозга (менингоцеле) или оболочки и вещество спинного мозга (менингомиелоцеле). При тяжелых грыжах спинного мозга выявляются нарушения чувствительности, трофические расстройства, нарушения двигательных и тазовых функций.
Люмбализация и сакрализация
Сращение крестца с V поясничным позвонком и отделение I крестцового позвонка от крестца может протекать бессимптомно. При сдавлении корешков развиваются нарушения чувствительности, парезы и трофические расстройства в области иннервации.
Клиновидные позвонки
Распространенная аномалия развития позвоночника. В отличие от обычных позвонков, клиновидные позвонки (полупозвонки) состоят из полутела и полудуги с остистым отростком. Могут встречаться во всех отделах позвоночника. Являются одной из причин развития сколиоза.
Диагностика
Грубые пороки развития диагностируются сразу после рождения ребенка. Нерезко выраженные аномалии выявляются при появлении клинической симптоматики или становятся случайной находкой при обследовании по поводу других заболеваний и травм позвоночного столба. Для постановки диагноза используются следующие методики:
- Объективное обследование. Врач осматривает пациента, обнаруживает признаки, характерные для тех или иных аномалий, определяет выраженность физиологических и наличие патологических изгибов, оценивает подвижность позвоночника, выявляет неврологические расстройства.
- Рентгенография. Является базовым методом диагностики. Обзорные рентгенограммы выполняются в стандартных укладках и с физиологическими пробами. Для уточнения характера и выраженности патологии назначаются прицельные снимки: рентгенография шейного отдела при синдроме Клиппеля-Фейля, рентгенография поясничного отдела при расщеплении, люмбализации и сакрализации и пр.
- КТ позвоночника. Производится на заключительном этапе обследования, помогает уточнить данные, полученные при проведении рентгенографии. Информативна при изучении состояния твердых структур (костей и хрящей).
- МРТ позвоночника. Не является обязательным этапом обследования. Показана при подозрении на патологические изменения мягких тканей (спинного мозга, связок, позвоночных дисков).
Лечение аномалий развития позвоночника
Лечение пороков развития позвоночного столба длительное, обычно проводится в амбулаторных условиях. На начальных стадиях применяются консервативные методики, при их неэффективности или невозможности консервативной коррекции аномалий выполняются операции. Терапия тяжелых пороков производится с первых дней жизни ребенка. Лечение других патологий осуществляется по мере выявления.
Консервативная терапия
Консервативные мероприятия включают медикаментозную и немедикаментозную терапию. Решающую роль в большинстве случаев играют немедикаментозные методы лечения. Используются:
- Специальный режим. Пациентам советуют спать на жесткой постели, ограничить нагрузку на позвоночник.
- Ортопедические приспособления. При аномалиях шейного отдела рекомендовано ношение воротника Шанца, при других пороках — применение корсетов.
- Физиотерапия. Показаны электрофорез, ультрафонофорез, лечебные грязи, иглорефлексотерапия, массаж, ЛФК.
- Лекарственная терапия. В зависимости от вида аномалии и клинической симптоматики могут назначаться НПВС, анальгетики, хондропротекторы, спазмолитики и другие средства.
Хирургическое лечение
Интенсивный корешковый синдром, не поддающийся консервативной терапии, является показанием для хирургического вмешательства — ламинэктомии или фасетэктомии. При шейных ребрах проводится резекция добавочной кости, при других патологиях выполняются различные операции на позвоночнике. При грыжах спинного мозга (spina bifida aperta) лечение только оперативное. В последние годы наряду с традиционными вмешательствами, выполняемыми после рождения ребенка, для коррекции этой патологии осуществляются внутриутробные операции.
Прогноз
Прогноз определяется видом аномалии, своевременностью и адекватностью лечения. При большинстве нерезко выраженных нарушений развития исход благоприятный, однако существует повышенная вероятность возникновения раннего остеохондроза, корешкового синдрома и других вторичных патологий. При грубых пороках возможна инвалидность.
Профилактика
Первичная профилактика предусматривает исключение вредных влияний на плод в период беременности. Вторичные превентивные мероприятия включают регулярное врачебное наблюдение за больными с аномалиями позвоночника. Пациенты с такой патологией должны соблюдать установленный режим, избегать перегрузок, заниматься лечебной физкультурой для укрепления мышц спины.
Источник
