Как помочь больному позвоночника

AptekaMos.ru
Здоровый и гибкий позвоночник гарантирует долгий век. И наоборот. Остеохондрозы и грыжи сокращают годы жизни.
Визитная карточка здоровья
С дореволюционных времен считалось, что красивая осанка и здоровый позвоночник – отличительный признак дворянина. В Пажеском корпусе будущая гордость России маршировала на плацу, вырабатывая гордую посадку головы. В те же времена в хореографических и балетных училищах за походкой и манерой держаться строго следили. Если что не так, то классная дама длиннющей указкой стучала по спине провинившейся ученицы.
И в наши дни стройная, красивая фигура считается признаком хорошего воспитания. За осанкой детей следят обычно мамы, иногда и бабушки, уже с первого класса школы, когда ребенок начинает часами сидеть практически неподвижно. Пока еще слабые мышцы спины плохо держат позвоночник. И школьник часто слышит: «не сутулься», «выпрями спину». «сядь ровно», «держи осанку»…
Так родители пытаются приучить потомка заботиться о здоровье. И действительно, позвоночник – основа здоровья, ключ к долголетию.
О функциях начистоту
У позвоночника человека множество всяких обязанностей:
●он защищает спинной мозг от травм и повреждений;
●на нем держится вся опорно-двигательная система;
●он держит тело в вертикальном положении;
●на нем «сидит» голова.
Это самые «видимые» функции.
А помимо этого… От позвоночника отходят нервы к органам, поэтому он позволяет нормально функционировать всем системам организма, к нему крепятся кости конечностей, он гарантирует единство и слаженность тела. Благодаря амортизационным свойствам позвоночника при резких движениях, падениях внутренние органы и головной мозг не получают травмы. Только из-за гибкости этого «каркаса» любой индивид может поворачиваться, наклоняться, двигаться и перемещаться в пространстве.
Строение «пружины»
Состоит позвоночник из нескольких отделов: шейного, грудного, поясничного, крестцового и копчика. Всего в нем около 32–34 позвонков, разделенных дисками. Эти диски, на 80% состоящие из воды, амортизируют во время ходьбы и бега.
Со стороны кажется, что позвоночник – ровная, прямая и жесткая палка. Но это не так. Позвоночник – это «пружина» не совсем правильной формы. Она напоминает волнистую линию. Естественные выпуклости – это лордозы, естественные вогнутые части – кифозы. Для большей гибкости позвоночник снабжен связками, соединяющими позвонки друг с другом и костями, и сухожилиями, связывающими мышцы с костями.
Через межпозвоночные диски проходит спинной мозг, от него отходят нервные корешки к различным органам. По этим нервным окончаниям головной мозг передает сигналы системам. И если по какой-нибудь причине нервный отросток пережат позвонком, то орган заболевает.
Внутри межпозвоночного диска находится пульпозное ядро. Когда костная ткань слабеет, нарушается структура диска. Появляются сильнейшие боли в пояснице, спине, шее. Немеют конечности. Мышцы настолько слабеют, что мочевой пузырь и кишечник уже не могут выполнять свою работу. Из-за «безобидных» проблем с осанкой человек начинает страдать недержанием…
Помолодевшее заболевание
В старые добрые времена проблемы с позвоночником были только у пожилых людей, очень редко – у среднего возраста. Сейчас болезни позвоночника сильно «помолодели». Уже в средней школе дети и подростки болеют остеохондрозом – не только шеи и поясницы, но и грудного отдела. От этого начинается головная боль, вегето-сосудистая дистония и даже защемление нервов.
А врачи в таких случаях внушают юному пациенту: «Запомните – это теперь на всю оставшуюся жизнь», «Хотите жить без боли – будете принимать лекарства». Представители молодого поколения, которых этот диагноз просто «прихлопнул», с ужасом думают, как быть дальше. А иногда и стоит ли быть. Некоторые впадают в депрессию и перестают что-либо делать. А это самое опасное.
Нельзя запускать процесс, ведь в самом начале его можно не только остановить, но и обратить вспять. Но для этого придется немного изменить весь свой образ жизни. И в первую очередь «забыть» о болезни и перестать себя жалеть. Иначе любое переживание будет усиливать заболевание.
Откуда у проблемы «растут ноги»
К сожалению, молодежь и даже дети все больше предпочитают играм, подвижному отдыху компьютер, гаджеты… Передвигаясь по улице, подросток идет согнувшись, наклоняясь над планшетом или телефоном, а его уши заткнули наушники. Он ничего не видит и не слышит. И даже солидные, взрослые люди взяли плохой пример у подрастающего поколения: приборы, разработанные для служения человеку, подчинили человечество. В машинах, метро, наземном транспорте и даже на улицах представители всех возрастов сидят, стоят и ходят в форме «знака вопроса». Позвоночник за день так перегружается от однообразной статичной позы, что даже ночью не может распрямиться. И так изо дня в день.
Отсутствие отдыха, отсутствие нормальных физических нагрузок отягчается еще и отсутствием полноценного питания. Авитаминоз с гиподинамией сопровождаются плохим кровоснабжением. Целый день за столом, а затем в автомобиль, да еще на высоких каблуках, или ношение сумок – особенно тяжелых – на одном плече или в одной руке «давит» позвоночник.
Из-за дефицита полезных веществ при избытке жиров и углеводов – привет любимому многими фастфуду – возникает ожирение. Лишний вес тяжестью ложится на опорно-двигательную систему. Все это – наша «благодарность» позвоночнику. Он стойко несет этот груз, осознавая свою ответственность. Но предел прочности есть и у него.
Излишний вес часто сопровождается дефицитом кальция и хрупкостью костей. Возросшая нагрузка на позвоночник, прочность которого «упала», не способствует его здоровью. Это отягчается малоподвижным образом жизни, из-за которого возникает плохое кровообращение и снижается тонус мышц.
Позвонки и межпозвоночные диски начинают «голодать» – полезные вещества с кровью не поступают к ним. Мышечный корсет отсутствует, и незащищенный позвоночник начинает «качаться», склоняться и падать. И даже молодые люди уже ходят как согбенные старцы.
«От всех болезней нам полезней…»
С проблемами позвоночника можно бороться – и обязательно нужно. При своевременном и правильном лечении, при грамотной профилактике позвоночник будет здоров «лет до ста». Иногда не только в переносном смысле.
Если лечение должен назначать врач, то есть общие рекомендации, которые помогут обязательно. Самое главное – выполнять их каждый день, понемногу. Но ежедневно и без перерыва.
Начинать нужно с прогулок – обязательно, постоянно, и в выходные, и в будни, быть на свежем воздухе. Два раза в день по полчаса – это минимум.
Выделите время для отдыха в середине дня, если позволяет место – необходимо прилечь минут на 15. Позвоночник должен отдохнуть, сменить положение и расслабиться.
Увы, необходимо прислушаться и к самым банальным советам: пересмотрите свою диету в сторону здорового питания. И обязательно отказаться от курения и алкоголя!
Будет нужна и лечебная физкультура. Нагрузку надо прибавлять постепенно.
Для чего нужна гимнастика?
Грамотная физическая нагрузка формирует «мышечный корсет» вокруг позвоночника. Это защита от внешних воздействий и поддержка «каркаса» в вертикальном положении. При правильно подобранной гимнастике позвонки раздвигаются, растягиваются, а затем возвращаются в нужное положение. Отложенная на позвонках соль стирается, разбивается и выводится из организма. (Напомним, остеохондроз, а по-старому – отложение солей – возникает, когда позвоночник долго неподвижен, находясь в одном и том же положении. Сильнее всего страдают от этого шейный и поясничный отделы, особенно второй, который не отдыхает и тогда, когда мы стоим или ходим.)
Хрящи, суставные сумки, межпозвоночные диски возвращают себе эластичность. Усиливается кровоснабжение позвоночника, питательные вещества поступают быстрее и лучше усваиваются.
Гимнастику лучше подбирать вместе с врачом. Сгибание, разгибание, скрутки, вытяжка – все это должно быть в комплексе. Но какое сочетание поможет именно вам, знает только специалист.
Если по каким-то причинам придется заниматься без контроля со стороны врача, необходимо знать некоторые правила:
●все упражнения выполняются плавно и медленно, нельзя делать резкие движения, быстрые повороты;
●при протрузии (выпячивание контуров диска за пределы позвонка) диска запрещены скрутки и сильное сгибание в разные стороны;
●запрещены прыжки, толчки;
●перед началом занятий мышцы обязательно разогревают: либо растирание, либо вращение руками и плечами, ступнями, махи ногами с малой амплитудой. В таком случае кровь будет приливать к периферическим сосудам, оздоравливающий эффект будет быстрее.
Для лечения поясничного остеохондроза и поясничной грыжи полезно висеть на турнике. Но если аналогичные проблемы находятся в шее – положительного эффекта не будет.
Для каждого отдела позвоночника разработаны комплексы упражнений. Прекрасно помогают при заболеваниях йога, ушу и… танцы. Даже при грыжах позвоночника физическая нагрузка дает великолепные результаты.
И о питании
Приемов пищи должно быть не менее 6 раз в день и обязательно небольшими порциями – все как при болезнях желудочно-кишечного тракта.
●»Вкусности» вроде жареного, острого, соленого, алкоголя, крепких чая и кофе, грибов, кондитерских изделий попадают под запрет. Соль запрещена в любом количестве!
●Придется ограничить употребление лука, чеснока, петрушки, укропа и сельдерея.
●Сахар нужно заменить медом, вареньем, джемом.
●Супы – только вегетарианские, молочные и фруктовые. С течением времени вводят нежирные мясные и рыбные супы не более 2 раз в неделю.
●Пища, обязательно мягкая, принимается в тушеном, запечном или вареном виде. Со временем вводят в рацион более твердую пищу.
●Если вы едите яйца, лучше будут желтки или омлет. Но не более 3 раз в неделю.
●Нежирный творог и йогурт можно употреблять ежедневно. Как и нежирные рыбу, мясо и птицу.
●Желательно «сделать упор» на калийсодержащие продукты: курагу, абрикосы, чернослив, бананы, изюм, баклажаны, картофель.
●Фрукты кушать можно в любом количестве – только виноградом не злоупотреблять. Виноградный сахар в избытке провоцирует отложение соли.
●Очень полезны соки редьки (если нет противопоказаний со стороны ЖКТ), моркови и свеклы.
●Для лечения и профилактики остеохондроза полезен и сок из листьев и корней сельдерея, который пьют после еды.
●Брусничный морс тоже необходим для позвоночника.
●Очень благоприятен березовый сок. Его нужно пить 3 раза в день по стакану. Вообще почки, листья и сок березы применяют издревле для лечения спины (позвоночника) и суставов.
●Полезен физалис ягодный и овощной, а также грецкие орехи, миндаль, арахис и каштаны.
●Из круп лучше гречка и овсянка, но раз в неделю – обязателен рисовый день.
Самое главное, нужно помнить – пока человек жив, всегда есть надежда на выздоровление. Не только надежда, но и возможности.
Автор: Алтайская Екатерина
Источник
 Наш эксперт – врач-невролог, ревматолог, научный сотрудник Лаборатории патофизиологии боли и полиморфизма скелетно-мышечных заболеваний НИИ ревматологии им. Насоновой Екатерина Филатова.
Наш эксперт – врач-невролог, ревматолог, научный сотрудник Лаборатории патофизиологии боли и полиморфизма скелетно-мышечных заболеваний НИИ ревматологии им. Насоновой Екатерина Филатова.
Боль в нижней части спины стоит на первом месте среди причин обращения к врачу. Боли в шее – на четвёртом. Основная причина тех и других – мышечный спазм. Он может возникнуть из-за чрезмерной физической нагрузки, переохлаждения, неудобной позы во время сна или работы, неправильно подобранной обуви. При несвоевременном лечении такая боль может стать хронической. Причём срок промедления совсем невелик – всего 3 месяца. Поэтому торопитесь лечиться правильно!
Пора к врачу?
Едва почувствовав боль в шее, между лопатками или в пояснице, обычно мы стараемся облегчить её с помощью самомассажа, перцовых пластырей, обезболивающих кремов и мазей. Кому-то это действительно помогает, кому-то – нет. Стоит ли в этом случае незамедлительно спешить к врачу?
Да, если острая боль в спине или шее:
- возникла впервые и не стихает после приёма обезболивающих, а лишь усиливается;
- появляется очень часто или беспокоит длительно;
- сопровождается хрустом в суставах позвоночника;
- сочетается с жаром, лихорадкой;
- сопровождается выраженной слабостью в конечности, онемением, а тем более невозможностью поднять руку или ногу.
В первых трёх случаях сначала лучше обратиться к грамотному терапевту. Он установит источник боли и на основании этого и некоторых других признаков направит к нужному специалисту: гастроэнтерологу, неврологу, маммологу или урологу, так как причин болевого синдрома может быть очень много и далеко не всегда они связаны с защемлением нервных окончаний позвоночника. Например, именно длительная боль в спине может быть симптомом болезни Бехтерева, поэтому-то этот диагноз в среднем ставят с опозданием на 7–10 лет.
Но если возникли слабость и онемение конечностей, то тут точно нужно идти к неврологу.

Чем дороже, тем лучше?
До визита к врачу не нужно делать никаких исследований – ни дорогих, ни дешёвых. Потому что только специалист после осмотра может решить, чем вызваны симптомы. А выбор метода исследования определяется тем, что именно врач предполагает обнаружить у пациента.
Когда есть только боль, то это, скорее всего, локально-мышечный спазм и необходимо проверить наличие переломов или смещений позвонков, сколиоза и лордоза. В этом случае более информативен рентген.
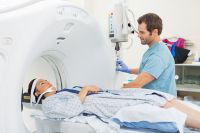
Но если болевой синдром сочетается с чувствительными нарушениями или, например, с головной болью или если болит в определённой зоне – может потребоваться проведение МРТ или КТ.
Для исключения или подтверждения межпозвоночной грыжи нужно сделать МРТ.
Сами справимся
Есть два основных направления лечения: медикаментозное и немедикаментозное. Как правило, они применяются комплексно.
Среди лекарств используются:
Обычные анальгетики (например, парацетамол). Но обычно при скелетно-мышечных болях они неэффективны.
Нестероидные противовоспалительные препараты (НПВП). Их надо принять первыми. Но долго и в больших дозах их использовать не стоит – из-за побочных эффектов (на ЖКТ, сердце и сосуды). Тем, у кого есть язва или гипертония, НПВП не назначают либо дают в минимальных дозах и под прикрытием обволакивающих лекарств.
Центральные миорелаксанты. Их надо принять наряду с НПВП. Они снимают мышечный спазм и дополнительно обезболивают. Длительность приёма назначается индивидуально, в среднем курс – 14–20 дней.

Немедикаментозное лечение
Массаж. Даёт хороший эффект, но результат непродолжительный, так как массаж расслабляет мышцы, но не снимает внутреннее воспаление. Перед обращением к массажисту необходимо пройти консультацию у гинеколога/уролога, маммолога и эндокринолога. Если есть узлы в щитовидке, миома матки, образования в молочной железе или онкологическое заболевание в анамнезе, массаж противопоказан.
Физиотерапия. Как и массаж, может применяться уже на 3–5‑е сутки с момента начала острой боли, когда болевой синдром не так силён.
Мануальная терапия. Для метода необходимы особые показания, такие как ротация или смещение позвонков. А просто мышечный болевой синдром не является показанием. При наличии межпозвонковой грыжи мануальная терапия может даже навредить. В этом случае лучше предпочесть остеопатию.
Остеопатия – более мягкий и нетравматичный метод лечения болей в шее и спине. Противопоказан при любых острых и инфекционных заболеваниях, системных болезнях крови, тромбозах и опухолях.
Иглорефлексотерапия. Может применяться, когда мануальная терапия и массаж противопоказаны. Хорошо справляется с болью, вызванной мышечным спазмом (особенно в сочетании с приёмом миорелаксантов), но если есть проблемы с самим позвоночником, эффекта не будет.

Важно!
Залог успешного лечения боли в шее и спине – как можно более раннее возвращение в строй. Постельный режим нужен лишь в первые 1–2 дня, а дальше не стоит разлёживаться. Нужно как можно раньше начинать выполнять упражнения. Ведь движения улучшают кровообращение в тканях, что ускоряет восстановление. Конечно, если упражнения усиливают боль, от них лучше отказаться, но если ощущения терпимые, продолжать занятия необходимо.
 Мастер-класс от рекордсмена Книги рекордов Гиннесса, артиста Cirque du Soleil, победителя международного конкурса «Минута славы» Данилы Калуцких.
Мастер-класс от рекордсмена Книги рекордов Гиннесса, артиста Cirque du Soleil, победителя международного конкурса «Минута славы» Данилы Калуцких.
«Движение – это жизнь. При умеренных физических нагрузках улучшается кровообращение, укрепляются стенки сосудов, суставы. Поэтому всем, особенно малоподвижным офисным сотрудникам, рекомендуется делать регулярную разминку для мышц шеи и спины. Упражнения следует выполнять медленно и обязательно при этом интенсивно дышать. Максимально эффективное расслабление мышц достигается на глубоком выдохе!»

Упражнение для шеи
Сидя ровно, глядя перед собой, не поворачивая головы, наклонить её вправо, стараясь ухом дотянуться до плеча. Плечи при этом максимально опущены вниз. При необходимости можно положить на голову руку – для утяжеления. Повторить в обе стороны по 3–5 раз. Со временем количество подходов можно увеличить.
Также для растяжения боковых мышц шеи будут полезны повороты головы влево и вправо. При выполнении упражнения важно, чтобы спина оставалась ровной. При этом нужно стараться заглянуть как можно дальше за спину через левое, а затем через правое плечо.
Для спины
Самое простое и эффективное упражнение для растяжения позвоночника и продольных мышц спины – это присесть на корточки. При этом спина должна быть округлой, согнутой. В таком положении нужно постараться поставить пятки на пол. Следующим, более сложным шагом будет сведение коленей максимально близко друг к другу. Наиболее продвинутый вариант упражнения: при сведённых коленях и поставленных на пол пятках свести руки за спиной.
Источник
Согласно данным Всемирной организации здравоохранения (ВОЗ), свыше 40% населения земного шара страдает различными заболеваниями опорно-двигательного аппарата, важное место среди которых занимают различные боли в спине (дорсалгия)[1]. По мнению ученых, к этому приводят тяжелый физический труд, физическое перенапряжение, вынужденная статическая рабочая поза, избыточный вес, травмы и переохлаждения[2].
Боль в спине опасна тем, что от нее страдают люди трудоспособного возраста. Болевой синдром ограничивает человека в движениях, иногда приходится отказываться от работы или увлечений из-за проблем со спиной. По данным отечественных публикаций, боль в спине занимает второе место по количеству дней и третье место по случаям временной нетрудоспособности среди всех классов болезней. Около 42% пациентов, имеющих I или II группу инвалидности, страдают хроническим болевым синдромом в спине[3].
Однако большинство заболеваний, приводящих к боли, можно предотвратить. Если болезнь уже возникла, то чем раньше начать лечение, тем больше вероятность благополучного исхода или длительной ремиссии.
Почему болит спина?
Существует множество заболеваний, при которых может возникнуть боль в спине.
Проблемы в позвоночнике и нервной системе
При малоподвижном образе жизни, постоянных нагрузках на позвоночник, после травм и в результате врожденных заболеваний соединительной ткани может развиваться значительное число заболеваний:
- остеохондроз позвоночника;
- грыжа (пролапс) или протрузия межпозвонкового диска;
- смещение позвонков относительно друг друга;
- опухоли позвоночника, спинного мозга и корешков;
- врожденные или приобретенные деформации позвоночника (кифосколиоз, сколиоз, гиперлордоз) и так далее.
Позвонки могут страдать при остеопорозе, онкологических заболеваниях и туберкулезе. В результате поражения позвонков или дисков уменьшается просвет межпозвонковых отверстий, через которые от спинного мозга отходят нервные пучки, и может происходить сдавление спинномозговых корешков. Основное проявление в этом случае — выраженная и длительная боль, обостряющаяся при определенном положении тела. Иногда боль возникает не в результате сдавления, а при воспалении в области нервных корешков при их раздражении.
Проблемы со стороны мышечной системы
Боли в спине могут возникать при длительном напряжении или, наоборот, растяжении мышц или связок. В результате нахождения в неудобном положении или при переохлаждении образуется локальный мышечный гипертонус — на ощупь можно обнаружить уплотненную чувствительную мышцу. Чаще это мышцы, испытывающие длительную нагрузку и отвечающие за положение тела: мышца, поднимающая лопатку, трапециевидная мышца, широчайшая мышца спины, квадратная мышца поясницы и мышца, выпрямляющая позвоночник. Болевые ощущения при этом могут быть сконцентрированы в одной точке или распространены по области, боль имеет тянущий и ноющий характер. Мышечный спазм также может возникать в ответ на сдавление нервных корешков при поражении позвоночника — как защитная реакция и попытка организма обездвижить больной участок.
На заметку
При выполнении сидячей работы и при любой необходимости длительно находиться в одном положении, например в долгой поездке, обязательно устраивайте себе пятиминутные разминки каждые два–три часа. Это снизит риск мышечных спазмов.
Соматические заболевания
Заболевания других органов могут также проявляться болью в спине. Это так называемые отраженные боли в спине при болезнях внутренних органов (сердца, легких, желудочно-кишечного тракта, мочеполовых органов). Особенностью соматических заболеваний будет наличие и других проявлений: например, при проблемах с пищеварением также возможна тошнота или рвота, связь боли с приемом пищи, а при заболеваниях почек может меняться цвет мочи. Такие боли проявляются, кроме области спины, в брюшной полости, малом тазу, грудной клетке. В зависимости от расположения боли возможные причины отличаются.
Боль в спине на уровне грудной клетки, между лопаток, может говорить:
- о проблемах с сердцем, например стенокардия или инфаркт миокарда;
- о проблемах с сосудами — аневризма аорты, тромбоэмболия легочной артерии;
- о заболеваниях пищевода или желудка — эзофагит, рефлюксная болезнь, гастрит или язва желудка.
Боли в спине на уровне нижних краев ребер встречаются:
- при проблемах с почками, при почечной колике;
- при остром панкреатите и панкреонекрозе (носят опоясывающий характер).
Боли в области поясницы могут указывать на:
- камень в мочеточнике в результате мочекаменной болезни;
- аневризму брюшной аорты или тромбоз сосудов брыжейки;
- воспалительные заболевания кишечника, например язвенный колит;
- воспаления органов малого таза (могут отдавать в область крестца).
Независимо от уровня расположения боли, причиной, встречающейся реже, может быть онкологическое заболевание — метастазы в позвоночник или лейкоз. Многие указанные соматические заболевания, например проблемы с сердцем и сосудами, могут быть смертельно опасны. При этом поставить правильный диагноз в домашних условиях практически невозможно. И чтобы исключить возможный риск для жизни, нужно обратиться к врачу и пройти соответствующее обследование.
Диагностика
Первым этапом при обследовании обычно является прием врача-терапевта или врача общей практики. Врач уточняет, чем человек болел или болеет, а также какие заболевания встречаются у его родственников. На приеме терапевт может провести общий осмотр, оценить состояние пациента, выполнить функциональные пробы, заподозрить наличие различных заболеваний и направить на необходимые исследования или на консультацию к другому специалисту.
Это важно!
Всех пациентов, первично обратившихся с болью в спине, диагностически подразделяют на три категории: пациенты с потенциально серьезной патологией, пациенты с корешковой болью (радикулопатией), пациенты с неспецифической болью. Каждая из категорий требует особой тактики лечения[4].
Из инструментальных методов могут потребоваться следующие исследования:
- Рентгеновский снимок в двух проекциях позволяет оценить состояние позвонков, увидеть кальцинаты в межпозвонковых дисках и связках.
- КТ, или компьютерная томография, — продвинутая версия рентгенологического исследования. Позволяет получать поперечные изображения (так называемые срезы) исследуемой области. Используется при сложных поражениях позвоночника.
- МРТ, или магнитно-резонансная томография, оценивает состояние мягких тканей, а также используется для получения изображения спинного мозга.
- УЗИ, или ультразвуковое исследование, используется реже — для диагностики соматических заболеваний. УЗИ помогает исследовать состояние сосудов и сердца, а также почек.
- Электрокардиограмма помогает исключить инфаркт миокарда.
- Фиброгастроскопия показана при подозрении на болезни желудка.
Лабораторные исследования, которые могут быть назначены при болях в спине:
- Общий анализ мочи для оценки работы почек.
- Общий анализ крови — нужен реже — при болях в спине помогает обнаружить наличие в организме очагов воспаления или диагностировать лейкоз.
- Биохимический анализ крови при болях в спине — необходим гораздо реже — при наличии подозрения на какое-либо заболевание. Так, анализ на креатинин используется при оценке работы почек, а исследование тропонина показано при подозрении на инфаркт миокарда. Исследование уровня кальция может потребоваться при диагностике остеопороза.
Методы лечения болей в спине
Лечение боли в спине зависит от причин, которыми она вызвана. Тактика ведения пациентов с неспецифической болью включает следующие меры[5]:
- наблюдение и лечение у врача общей практики или участкового терапевта с еженедельной оценкой динамики состояния при острой боли или обострении хронической;
- при хронической боли в спине — осмотр раз в четыре–шесть недель и информирование пациента о причинах хронической боли в спине и ее доброкачественной природе;
- для устранения боли назначение лечения с доказанной степенью эффективности;
- исключение постельного режима и обеспечение достаточного уровня повседневной активности;
- коррекция тактики лечения при ее неэффективности в течение четырех–шести недель;
- консультация невролога при неэффективности терапии на протяжении шести недель.
Важно!
В клинических рекомендациях по диагностике и лечению острой неспецифической боли спины указывается на отсутствие необходимости в лабораторно-инструментальных методах исследования. Врач должен назначить обследование и направить пациента к соответствующему специалисту (неврологу, нейрохирургу, онкологу и другим) только при подозрении на наличие одного из опасных состояний — при обнаружении «знаков угрозы». При отсутствии таковых обследование пациента может быть отсрочено на четыре–шесть недель, которые обычно требуются для купирования боли[6].
При выявлении серьезного поражения спинного мозга или позвоночника применяются методики лечения диагностированного заболевания. В большинстве случаев назначается госпитализация для проведения комплексного обследования и лечения[7].
Боль, вызванная заболеваниями внутренних органов и сосудов, лечится соответствующим специалистом.
Лекарственные препараты для лечения неспецифической боли нижней части спины
В первую очередь для купирования боли используются НПВС (нестероидные противовоспалительные препараты) в уколах и таблетках. Они уменьшают воспаление в области ущемленного нерва и облегчают состояние пациента. При неэффективности НПВС можно использовать более сильные анальгетики, но их назначают обычно в условиях стационара. В лечении хронической боли эффективны трициклические антидепрессанты, которые снижают интенсивность болезненных ощущений. При расстройствах с преобладанием тревоги и нарушений сна показаны короткие курсы бензодиазепинов.
Миорелаксанты, препараты для расслабления мышц, также могут применяться при острой мышечной боли в спине. Лечение миорелаксантами показано и при сдавлении корешков спинного мозга, чтобы снять усугубляющий состояние спазм мышц на уровне пораженного позвоночного сегмента.
Диуретики могут быть назначены в комплексе для уменьшения отека тканей и, как следствие, для уменьшения компрессии нервного корешка. С похожей целью, для снятия отека и воспаления, могут применяться кортикостероиды — как более сильные противовоспалительные средства. Дополнительно врач может посоветовать средства, защищающие нервную ткань, антиоксиданты, витаминные препараты.
Обезболивающие блокады
Если при сильном болевом приступе не помогает прием анальгетиков, то возможно выполнение паравертебральной блокады. В этом случае раствор местного анестетика (прокаина, лидокаина) вводится непосредственно в пораженную зону. Эффект наступает очень быстро и длится несколько часов и больше. Противопоказанием может служить аллергия на вводимый препарат.
Важно!
При лечении хронической боли в спине желателен мультидисциплинарный подход: медикаментозное лечение, информирование, выполнение лечебной физкультуры (ЛФК), психотерапевтические воздействия, проводящиеся на регулярной основе (несколько часов в неделю) с участием нескольких специалистов (терапевта, инструктора по ЛФК, психотерапевта и других)[8].
Мануальная терапия
Массаж, приемы мануальной терапии и акупунктуры хорошо помогают в тех случаях, когда боль в спине обусловлена спазмом мышц. Массажные движения способствуют расслаблению мышечной ткани, улучшают кровообращение и помогают снять отек. При остром периоде радикулопатии массаж может быть противопоказан. Кроме этого, не рекомендуется проводить массаж в зоне проекции грыжи межпозвонкового диска. Для применения мануальной терапии противопоказанием может стать чрезмерная подвижность или смещение позвонков относительно друг друга.
Вытяжение позвоночника (тракционная терапия)
Тракционная терапия помогает уменьшить болевые проявления, снимает гипертонус мышц, способствует декомпрессии нервных корешков. Однако применять этот метод противопоказано в остром периоде заболевания, при наличии секвестрированных грыж и других заболеваний. Существует множество видов тракционной терапии. Вытяжение может проводиться с использованием бассейна и без него. Каждый из видов и технических приемов имеет свои положительные стороны и недостатки, что следует всегда учитывать при ее назначении. Другой необходимой стороной правильного выбора данного метода является строгое определение показаний, а также индивидуальный подбор оптимальной величины воздействующей нагрузки[9].
Согласно действующим в РФ клиническим рекомендациям по лечению хронической боли в спине, пациентам с болями в нижней части спины назначение тракционной терапии не рекомендуется. Причина заключается в том, что, как показали научные исследования, подобное воздействие не приносит пользы[10].
Упражнения
Занятия лечебной физкультурой используются в периоде восстановления и ремиссии. Их задача — укреплять мышцы спины, снимать излишнее напряжение. Для расслабления мышц можно использовать упражнения постизометрической релаксации. Они основаны на феномене расслабления мышцы при ее растяжении и задержке в таком положении. Согласно данным американских исследователей, при слабых и умеренных хронических болях в пояснице хорошо помогает йога, а именно вини-йога[11].
Физиотерапия
Методы механического и физического воздействия, такие как магнитотерапия, электростимуляция или лазерная терапия, также используются при лечении хронической боли в спине. Эти методы улучшают кровоснабжение в пораженной зоне, активируют передачу нервных импульсов, способствуют питанию тканей. При острой боли в спине показаны местные тепловые процедуры.
Оперативное лечение
Большинство эпизодов боли в спине поддается консервативному лечению. Однако в некоторых случаях приходится прибегать к хирургической помощи. Показанием к срочной операции будет сдавление спинного мозга. Если лечение боли в спине в полном объеме не дает результата, а боль сохраняется больше трех–четырех месяцев, в этом случае врач также может порекомендовать операцию. Целью оперативного вмешательства обычно является устранение причины давления на нервный корешок. Это может быть операция открытого типа, то есть удаление диска или участков позвонка.
Однако в настоящее время все большее распространение получают малоинвазивные операции, например эндоскопическая дискэктомия (при остеохондрозе позвоночника) или пункционная вертебропластика, которую проводят пациентам с переломом позвоночника травматического характера, возникшего вследствие остеопороза, опухолевого процесса или метастаз. Они меньше травмируют окружающие ткани, пациент быстрее восстанавливается после операции. Малоинвазивная хирургия подходит не для всех типов проблем с позвоночником. Важную роль играют предварительное обследование пациента и соответствующий опыт хирурга.
Если болит спина, лечение может быть направлено и на причину, и на следствие. Чаще всего именно симптоматическое лечение позволяет избавиться от боли. Кроме того, оно более доступно. Бережное отношение к своему здоровью и своевременное обращение к врачу даст возможность определить характер боли и вовремя провести нужное лечение. Это позволит свести к минимуму влияние боли в спине на жизнь человека.
Источник
