Как вылечить нестабильность шейного отдела позвоночника

Нестабильность шейных позвонков представляет собой патологическое состояние, при котором отсутствует способность к сохранению соотношения между ними. В такой ситуации самолечение может быть опасно, любые меры лечения должен назначать доктор.

Что такое нестабильность шейного отдела позвоночника?
Данное состояние характеризуется отсутствием стабильности — качества, помогающего предотвратить деформацию позвонков, способствующего сохранению соотношения между ними. Патология характеризуется не слишком высокой распространенностью. Она, однако, негативно воздействует на качество жизни больного. При правильно подобранной терапии, своевременно принятых мерах явление обратимо. Часто сопровождается смещением позвонков, увеличением двигательной активности, повышенной подвижностью в шейном отделе. Отклонением считается смещение на 3–4 мм.
Причины заболевания
Причины заболевания могут быть следующими:
- У взрослых причиной неустойчивости нередко становится травма, механическое повреждение позвоночного столба в области шеи. Возможно развитие и из-за некоторых заболеваний (часто возникает при остеохондрозе, остеопорозе).
- У младенцев может наблюдаться, если имеется генетическая предрасположенность: кости недостаточно плотные, фиксация плохая.
- Неправильная спортивная нагрузка тоже может вызывать отклонение. Если человек отказывается заниматься каким-либо видом физической активности совсем или, наоборот, чрезмерно нагружает себя тренировками, его шея напрягается, появляются зажимы, что приводит к развитию нестабильности и остеохондроза.
- Негативно повлиять может отсутствие здорового образа жизни: злоупотребление алкогольными напитками, прием наркотических средств, курение табака. Влиять может и количество определенных продуктов в рационе: вред причинит недостаток молочной продукции, избыток мяса или кофе.
- Частые воспалительные процессы в тканях тоже отрицательно воздействуют на состояние позвоночника. Развивается патология из-за разных инфекционных процессов; особенно опасны гнойные.
- После хирургического вмешательства тоже иногда наблюдается развитие отклонений. Чаще всего НШОП развивается при ламинэктомии, при которой спинной мозг или один из его корешков освобождают от сдавливания.
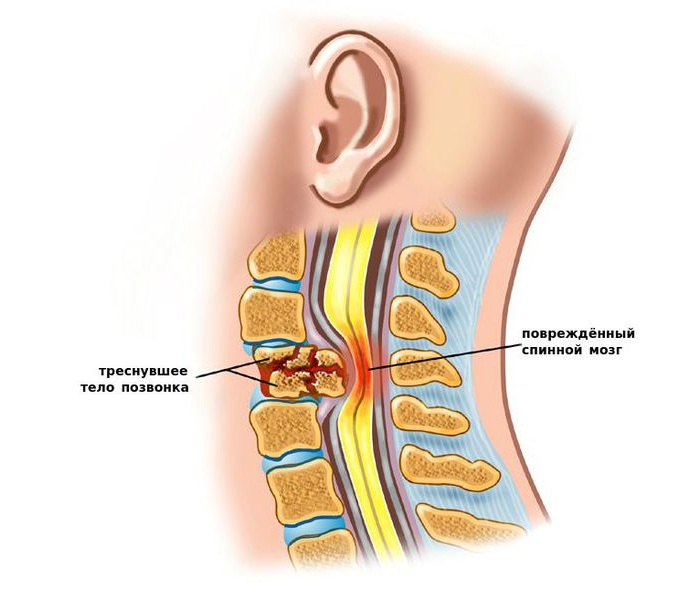
Виды нестабильности
Существует несколько разновидностей болезни:
- к дегенеративной группе относят те случаи, в которых нарушения были вызваны внутренними или внешними причинами;
- диспластическая разновидность происходит из-за влияющих на состояние соединительной ткани факторов;
- посттравматическая может возникнуть, если человек пережил травму в недавнем прошлом;
- в случаях, когда патология вызвана неудачным хирургическим вмешательством, заболевание относят к послеоперационной группе.
Признаки и симптомы
В зависимости от степени запущенности патологии симптоматика может иметь различную выраженность.
Обратить внимание следует на периодические боли, усиливающиеся при движениях шеи или длительной физической активности. Если возникают подобные ощущения, больной, чтобы не спровоцировать повторения приступов, старается держать голову неподвижно.
 Ощущается постоянное напряжение в области шеи. Человек испытывает усталость, быстрее утомляется от привычной работы. Чтобы предотвратить усталость, дать шее отдохнуть, человек вынужден отказаться от движения.
Ощущается постоянное напряжение в области шеи. Человек испытывает усталость, быстрее утомляется от привычной работы. Чтобы предотвратить усталость, дать шее отдохнуть, человек вынужден отказаться от движения.
Кожные покровы могут местами утрачивать чувствительность.
Позвоночный столб деформируется. Человек стремится принимать такие положения, при которых боль становится не такой сильной, что приводит к постепенному изменению формы позвоночника. При запущенной патологии искривление могут замечать окружающие без специального оборудования.
Развиваются неврологические отклонения. Возможно местное онемение, прострелы, нередко наблюдается слабость в верхних конечностях. Если пораженные сегменты прощупывают, пациент испытывает сильные боли.
Появляются головные боли, головокружения, шум в голове. Зрение может становиться менее острым. Подобные реакции возникают, поскольку позвоночная артерия передавлена, нарушается кровоснабжение головного мозга.
Диагностика
Чтобы уточнить диагноз, лечащий врач опрашивает пациента о возникших у него симптомах патологии, уточняет, как давно они появились. Проводит также внешний осмотр, прощупывает пораженную область.

Чаще всего дополнительно необходимо провести рентгенологическое исследование в боковой проекции. Снимки делают с опущенной и запрокинутой головой, часто требуется и сделанный через рот снимок. Это позволяет обнаружить подвывихи в шейных позвонках С3, С4, С2 (при наличии). Ультразвуковое исследование (УЗИ) чаще всего не используется, поскольку является менее информативной методикой, чем функциональная рентгенография.
Если патология наблюдается у младенца, потребуется использовать аппарат Доплера. Он поможет определить, не нарушается ли кровоснабжение головного мозга, обнаружить передавленные артерии или вены.
Методы лечения
Эффективным будет комплексное лечение. Назначать какие-либо методики должен врач. Пациент может дополнительно проконсультироваться, уточнить какие-либо вопросы о назначенных доктором способах. Если больной хочет использовать народные средства в качестве дополнительного способа лечения, следует проконсультироваться с врачом, чтобы выбрать эффективные и безопасные.
Изредка патология излечивается самопроизвольно за счет разрастания костной ткани. Такие случаи, однако, наблюдаются нечасто, поэтому откладывать посещение врача нельзя.
Ношение корсета
 Избавиться от патологии поможет специальный шейный корсет. Он будет удерживать ослабленную шею в физиологичном положении, предотвратит дальнейшее искривление. Важно учитывать, что слишком долгое непрерывное использование приведет к ослаблению мускулатуры, связок. Из-за этого у человека может развиться зависимость от корсета: самостоятельно удерживать голову ослабевшие мышцы не смогут. По этой причине необходимо дополнительно применять комплекс упражнений лечебной гимнастики.
Избавиться от патологии поможет специальный шейный корсет. Он будет удерживать ослабленную шею в физиологичном положении, предотвратит дальнейшее искривление. Важно учитывать, что слишком долгое непрерывное использование приведет к ослаблению мускулатуры, связок. Из-за этого у человека может развиться зависимость от корсета: самостоятельно удерживать голову ослабевшие мышцы не смогут. По этой причине необходимо дополнительно применять комплекс упражнений лечебной гимнастики.
Медикаментозное лечение
Выбор лекарственных препаратов зависит от причины патологии:
- Назначить могут миорелаксанты. Эти препараты избавляют от спазмов в шее, ущемления нервных корешков.
- Нередко применяются и хондропротекторы. Они защищают хрящевую ткань между позвоночными дисками от разрушения.
- Чтобы избавить пациента от болезненности, воспалительного процесса, доктор подбирает нестероидные анестетики и антисептики. Эффективны будут и средства для перорального приема, и мазь для местного наружного применения.
- Улучшить состояние нервных волокон помогают витамины группы В. Чаще всего их применяют в форме инъекций, но возможен и пероральный прием в сочетании с коррекцией диеты.
- Кальций и витамин D потребуются для укрепления костей.
Физиотерапия
Лечить патологию помогает применение физиотерапевтических методик. Проводить их должен специалист.
Хорошо помогает электрофорез. Лекарственные препараты вводятся подкожно с помощью специального прибора; при этом снижается выраженность воспалительного процесса.

Нередко применяется и магнитотерапия. На очаг воспаления воздействуют магнитным полем, что приводит к улучшению циркуляции крови в тканях, активации процессов восстановления, заживления.
ЛФК
Во время лечения и реабилитационного периода следует заняться лечебной физкультурой. Комплекс упражнений подбирает доктор индивидуально для каждого пациента, учитывая особенности больного.
Кроме зарядки, помочь могут плавание и йога; важно уточнить у врача, какие упражнения восточной гимнастики безопасны, рекомендованы.

Читайте подробнее: Упражнения для снятия боли в шейном отделе позвоночника
Массаж и мануальная терапия
Людей с патологиями шейных позвонков может массажировать лишь специалист: неправильное выполнение техники может привести к ухудшению состояния, сильным болям. Благодаря массажному воздействию местная циркуляция крови улучшается. Нормализуется питание тканей кислородом и полезными веществами. Поскольку улучшается и кровоснабжение головного мозга, некоторые неприятные симптомы становятся менее выраженными. Методики подбираются индивидуально с учетом локализации нарушения, особенностей диагноза.
Остеопатия
Остеопатия применяется не только для лечения взрослых людей: специальные методики существуют и для лечения детей с данной патологией. Особые техники благотворно влияют на тонус шейной мускулатуры; прорабатываются не только расположенные близко к поверхности мускулы, но и те, которые находятся на большой глубине. Остеопат также вправляет позвонки, ставит их на то место, где они должны располагаться в норме. При этом снижается давление на артерию, улучшается приток крови к головному мозгу.
В большей части случаев сеансы проводятся раз в неделю. После процедуры нельзя бегать, прыгать, кувыркаться. Детей школьного возраста нередко освобождают от уроков физкультуры. У несовершеннолетних рекомендуется дополнять остеопатию ношением воротника Шанца по несколько часов ежедневно.
Особенности патологии в детском возрасте
Часто у детей причиной патологии становятся родовые травмы. Негативно влиять могут стремительные или слишком долгие роды, нарушения возможны и при обвитии шеи пуповиной. Симптоматика, однако, нередко проявляется не сразу: часто родители замечают первые признаки отклонений лишь через несколько лет, когда ребенок отправляется в школу. Иногда можно заметить нарушения у младенцев: у ребенка отмечается кривошея.

Острый период после травмы характеризуется кривошеей, ослаблением плечевого пояса и верхних конечностей. Длится от рождения до нескольких месяцев. Если не было назначено лечение, позже появятся отклонения в развитии речи. Нередко дети с НШОП долго молчат. В школьном возрасте может наблюдаться плохая успеваемость, мигрени, рассеянность, затруднения с концентрацией внимания.
Последствия
 Если не начать своевременно лечиться, заболевание будет прогрессировать. Ухудшаться будет и состояние больного. Головные боли постепенно будут усиливаться. Нарушится подвижность воротниковой зоны: совершать движения станет слишком трудно, иногда, наоборот, подвижность чрезмерно возрастает. Появляются расстройства сна. Нарушения возникают и в психо–эмоциональной сфере: человек становится более тревожным, легко раздражается даже из-за незначительных причин.
Если не начать своевременно лечиться, заболевание будет прогрессировать. Ухудшаться будет и состояние больного. Головные боли постепенно будут усиливаться. Нарушится подвижность воротниковой зоны: совершать движения станет слишком трудно, иногда, наоборот, подвижность чрезмерно возрастает. Появляются расстройства сна. Нарушения возникают и в психо–эмоциональной сфере: человек становится более тревожным, легко раздражается даже из-за незначительных причин.
Снижается работоспособность или успеваемость в школе. Из-за сонливости и вялости больному трудно сосредоточиться на деятельности. Нарушается и концентрация внимания. Острота зрения и слуха снижается. Нарушается координация движений: во время ходьбы человек может пошатываться. Если слишком долго игнорировать докторов, отказываться от осмотра и лечения, можно полностью утратить трудоспособность.
Отсутствие подходящего лечения ускоряет и развитие других патологических процессов в области шеи. Активнее развивается остеохондроз. Может возникнуть артроз межпозвонковых суставов. Появляется двусторонняя боль в спине, интенсивность которой возрастает, если больной наклоняется или поднимает тяжести.

Профилактика и упражнения
Чтобы снизить риск развития нежелательных процессов, нужно регулярно выполнять простую зарядку: наклоны и повороты головы, вращения в плечевом поясе. Такие меры помогут укрепить мышечный каркас. От слишком интенсивных тренировок нужно отказаться, — повышать нагрузку нужно постепенно. Разрабатывать шею рекомендуется каждые полчаса по несколько минут во время рабочего дня (особенно важно это, если работа сидячая, малоподвижная).
Предотвратить развитие можно, убрав факторы риска. Следует вести здоровый образ жизни: питаться натуральной пищей, в которой будет содержаться достаточное количество необходимого для укрепления костной ткани кальция, витамина D. От табакокурения, употребления наркотиков и алкоголя лучше отказаться. Воздерживаться нужно и от избытка мяса и кофе в рационе: полностью отказываться от этих продуктов не обязательно, но сократить их количество в меню рекомендуется.

Пользу принесет использование специальной ортопедической подушки.
Здоровый человек может также выполнять специальные упражнения. Кроме наклонов, поворотов и вращений головой полезны будут упражнения на укрепление рук, плеч. Можно поднимать небольшие гантельки, отжиматься от стены или пола, подтягиваться (или пытаться это сделать). В тренажерном зале следует обратить внимание на эспандер. Для подбора эффективных методик в тренажерном зале следует обратиться к тренеру.
В домашних условиях хорошо поможет эластичный бинт или резинка, прикрепленная к кольцу в стене. Следует руками ухватиться за концы тренажера и поочередно тянуть на себя, сгибая верхнюю конечность в локте.
С помощью закрепленного эластичного бинта можно проработать шею, надев кольцо на голову. Следует оттягивать бинт с помощью движений головы. Количество повторений увеличивать постепенно, начать лучше с 10–15. Силу натяжения регулировать, учитывая собственные ощущения.
Противопоказания и занятия спортом
Нельзя совершать резкие движения головой во время лечения и реабилитации. Все движения должны совершаться медленно и плавно.
Запрещены слишком интенсивные нагрузки на шею, голову, плечевой пояс — не следует стоять на руках, кувыркаться. Кроме того, следует избегать сильной тряски: отказаться от бега, езды на велосипеде, прыжков, меньше времени проводить в общественном транспорте (по возможности совсем исключить такие поездки).
От травматичных видов спорта лучше отказаться. Не следует заниматься дзюдо, карате, боксом и другими видами борьбы, поскольку при ударе возрастает риск повреждения позвоночника.
Переохлаждение, пребывание на сквозняке тоже может быть опасно; следует исключить их, утеплять шею шарфом в холодное время года.
Заключение
Чтобы избежать развития патологии, опасных осложнений, следует регулярно посещать врача во время профилактических осмотров. При появлении первых симптомов патологии нужно обращаться к доктору: на ранних стадиях избавиться от неприятного заболевания проще, снижается риск развития осложнений, которые могут быть необратимыми.
Источник
Шейный отдел позвоночного столба – наиболее подвижная его часть. Благодаря анатомическим особенностям этого участка позвоночника человек может поворачивать голову в разные стороны, не испытывая при движениях дискомфорта.
Существует патология медицинского характера, при которой шейная часть становится слишком подвижной. Такое состояние может вызывать различные осложнения, сопровождается возникновением неприятных симптомов. Болезнь называется нестабильностью шейных позвонков.
Что такое нестабильность шейных позвонков
Физиологическая подвижность шеи достигается за счет особенностей анатомического строения этого участка.
Аксис и атлант – первый и второй шейные позвонки – по своему строению сильно отличаются от других фрагментов шейного отдела позвоночника. Их основная задача — скрепить череп и позвоночный столб. Скрепившись, эти два позвонка образуют атлантоаксиально-затылочный комплекс. В этом комплексе располагается 3 суставных сочленения, за счет которых череп и скрепленный с ним атлант могут вращаться.
Суставные сумки, расположенные в районе атлантоаксиально-затылочного комплекса, имеют слабое натяжение. За счет этого обеспечивается около половины базовых движений шеи. Из-за особенностей прилегания позвонков друг к другу и наличия естественных искривлений позвоночник сочетает в себе следующие свойства:
- Стабильность, выражающаяся в способности поддерживать давление и определенную степень компрессии между позвонками. Таким образом обеспечивается положение, при котором во время движений столб не будет деформироваться, человек не испытывает дискомфорта. Стабилизация обеспечивается за счет правильно функционирующего связочного аппарата, фиброзных и пульпозных элементов межпозвонкового диска;
- Мобильность — способность временно изменять кривизну и положение шеи, проявлять гибкость и подвижность. Благодаря мобильности шейного отдела человек без усилий может выполнять разные спортивные элементы, сгибать и вращать шеей, занимать нужное положение тела.
В шейном отделе одновременно поддерживается подвижность и стабильность положения. Очень важно, чтоб два эти показателя были взаимодополняющими.
При нестабильности шейного отдела быстро происходит возрастание показателя мобильности позвоночника по отношению к стабильности. Он перестает быть надежной опорой для всего тела и под влиянием физической нагрузки или других похожих факторов начинает «гулять». Локальная амплитуда движений увеличивается, вследствие чего возникает избыточная свобода в движениях шеей.

Стабильность местоположения позвонков относительно суставной оси меняется, из-за чего проходящие между фрагментами сосуды, нервы и расположенные рядом мягкие ткани могут деформироваться, их функциональность оказывается нарушенной.
Нестабильность шейного отдела позвоночного столба может возникать из-за влияния разных факторов. В зависимости от них патологию классифицируют по-разному, подразделяя на несколько типов:
- Дегенеративная. Развивается из-за влияния внутренних и внешних факторов. К внутренним относятся:
- Остеохондроз. Позвонки дестабилизируются из-за частичного или полного дегенеративно-дистрофического разрушения фиброзного кольца или самого диска. В результате позвонок перестает занимать определенное, фиксированное положение, а шейная часть позвоночника теряет амортизационные свойства;
- Остеопороз. На фоне разрушения костной ткани общая анатомия и положение шейной части позвоночника меняется;
- Регулярные физические нагрузки большой интенсивности. Чрезмерная увлеченность спортом может стать причиной нарушения целостности связок и других поддерживающих элементов;
- Нездоровый образ жизни и неправильное питание. Эти факторы часто влияют на появление проблем с костями и суставами.
- Диспластическая. Дисплазия может поражать межпозвонковые суставы и диски, связочный аппарат и даже сам позвонок. Под дисплазией подразумевается несколько патологических процессов, которые происходят вследствие аномалий строения или развития тканей и органов. Диспластическая нестабильность может возникнуть вследствие инфекционных болезней, сопровождаемых гнойно-некротическими процессами, и из-за перенесенных системных воспалительных заболеваний;
- Генетическая предрасположенность. У человека могут присутствовать наследственные аномалии связочного аппарата, нарушение формирования или развития позвонков.
К внешним факторам относятся:
- Посттравматическая. Возникает в ходе повреждения связок и мышц шеи из-за травмы. Подобная нестабильность часто диагностируется у новорожденных;
- Постоперационная. Развивается, если во время хирургического вмешательства были повреждены структуры, поддерживающие шейную часть позвоночного столба. Чаще всего постоперационная нестабильность возникает при повреждении связочного аппарата.
При нестабильности шейного отдела позвоночника присваивают разные степени тяжести. Состояние определяется лечащим врачом, который принимает во внимание степень дестабилизации, запущенность травмы или другого патологического процесса, вызвавшего нарушение.
Симптомы заболевания
Основными симптомами нестабильности шейного отдела позвоночника являются:
- Спазм шеи. Мускулатура шейного отдела позвоночника находится в постоянном напряжении, на фоне чего пациент быстро начинает чувствовать усталость, тяжесть. В моменты гипертонуса может ощущаться онемение кожи на шее;
- Боль. Периодическая боль имеет свойство усиливаться во время занятий спортом или стандартных движений головой, таких, как сгибательные и разгибательные, выполнение поворотов. Интенсивность боли значительно падает при наклоне головы вбок в сторону плеча. При пальпировании шеи больной ощущает жгучую боль. В некоторых случаях боль может приобретать простреливающий характер;
- Нарушение несущей функции позвоночника. При патологии становится очень трудно удерживать голову прямо;
- Визуально заметная деформация позвоночника. У больного наблюдается устойчивая вынужденная поза с немного приклоненной к плечу головой. Во время движений, если смотреть на спину, можно невооруженным глазом заметить сильную подвижность позвонков;
- Неврологические нарушения. У пациентов возникает слабость и парез верхних конечностей, чувство онемения, парестезии. Также возможно появление неконтролируемых подергиваний и ощущения шевеления на туловище и руках;
- Другие симптомы. Вследствие сдавливания нервов и кровеносных сосудов у больных возникает шум в ушах, нарушается зрение и дыхание, может начаться головокружение, повышается артериальное давление. За счет устойчивого дискомфорта пациенты часто испытывают проблемы со сном.
Особенности заболевания у детей
У новорожденных нестабильность шейного отдела может возникнуть в результате следующих причин:
- Обвитие шеи пуповиной. Она является довольно толстой и упругой, поэтому при обвитии пуповина может значительно сдавить шею и тем самым вызвать смещение ее сегментов;
- Сложные роды. Если ребенка извлекали путем физического вытягивания руками, вакуумной экстракции или кесарева сечения, у него может развиться родовая травма шейного отдела;
- Затяжные роды. Повреждение шеи плода возникает в основном из-за слабой родовой деятельности. Родовые пути сокращаются недостаточно интенсивно, из-за чего головка застревает. В результате на голову и шею оказывается сильное давление;
- Стремительные роды. Эта ситуация прямо противоположна затяжным родам. Родовая деятельность и схватки очень интенсивные, из-за чего давление на плод оказывается неравномерное. Элементы шеи ребенка могут получить различные микротравмы, которые часто становятся причинами шейной нестабильности.
За счет того, что новорожденные начинают держать головку только спустя некоторое время после рождения, сразу же распознать у них симптомы нарушения тяжело. Из-за этого диагностика нестабильности затрудняется. Чаще всего патологию выявляют только к 3 годам.
Результатом непролеченной шейной нестабильности может стать сдавливание и дистрофия спинного мозга, компрессия нервных корешков и нарушения центральной и вегетативной нервной системы.
В более старшем возрасте нестабильность шейных позвонков у детей проявляется неврологическими нарушениями (раздражительность, задержка в развитии, беспокойность), болями в шее, плохой памятью, рассеянностью. Дети с данным нарушением поздно начинают говорить и часто не могут сконцентрироваться на чем-то определенном.
Нестабильность шейного отдела позвоночника у детей хорошо поддается коррекции. Но это при том условии, что нарушение было замечено вовремя, а лечение оказывалось комплексное и профессиональное.

Если в процессе родов ребенок получил родовую травму шеи, в течение нескольких первых лет жизни его следует регулярно обследовать у врачей. Такая мера позволит своевременно выявить все последствия травмы.
Какова опасность патологии
В результате длительного сдавливания нервных корешков, проходящих между позвонками, у пациента могут развиться устойчивые неврологические нарушения. Вследствие этого нарушается деятельность висцеральных органов разной локализации, чувствительность кожи к влияниям извне, развиваются частичные или полные параличи конечностей.
Нестабильность шейного отдела также стимулирует возникновение остеопороза и остеохондроза. Еще одним осложнением нарушения является устойчивое снижение подвижности шейного отдела позвоночника. Это происходит за счет постепенного разрастания остеофитов.
Диагностика и методы лечения
Для определения шейной нестабильности и подтверждения диагноза врачи сначала проводят сбор анамнеза. Это позволяет тщательно изучить клиническую картину нарушения и первично определить степень нестабильности. После этого больного направляют на рентгенографию и МРТ.
Инструментальные методы диагностики позволяют визуально ознакомиться с состоянием шейного отдела позвоночного столба, выявить наличие компрессии нервов, сосудов и других близлежащих структур.
Лечение нестабильности шейного отдела позвоночника зависит от степени нарушения. Чаще всего проводится консервативная терапия, состоящая из нескольких этапов. Она показана при незначительной нестабильности, для которой не характерна корешковая и спинальная симптоматика. Цель такого лечения состоит в постепенном влиянии на межпозвонковые диски шеи, чтобы они заняли правильное положение.
Первый этап — медикаментозное лечение. Больному может назначаться как одно конкретное лекарство, так и сразу несколько. Часто врач назначает следующие препараты:
- Миорелаксанты — устраняют симптомы нарушения посредством снятия мышечного спазма;
- Хондропротекторы — не позволяют суставным поверхностям и синовиальным дискам разрушаться, усиливают регенерационные процессы в хрящевых и костных тканях;
- НПВС и анестетики — помогают минимизировать воспалительный процесс и снять болезненные ощущения;
- Поливитаминные комплексы — большой акцент делается на средства с витаминами D- и B-группы, так как они благотворно влияют на состояние нервов, кровеносных сосудов, укрепляют суставы и кости.

В редких случаях используются новокаиновые блокады. Их применяют, когда боли очень сильные. При этом медикаментозная терапия сочетается с хирургическим лечением, применяется такой подход при большой степени нестабильности.
Второй этап — поддерживающая терапия. Направляется на восстановление регенерационных процессов, снятие спазма и устранение симптоматических проявлений нарушения. На этом этапе назначить могут такие меры воздействия:
- Физиопроцедуры. Чаще всего пациентам назначают электрофорез, магнитотерапию, ультразвук, иглоукалывание, фонофорез, ударно-волновую терапию, рефлексотерапию;
- Массаж. Процедуры массажа обязательно должен проводить специалист. Неправильная техника массирования шеи может привести к усугублению нестабильности;
- Остеопатия;
- Ношение специального воротника. Воротники Шанца и подобные фиксирующие корсеты позволяют удерживать шею в определенном положении, что способствует торможению прогрессивного смещения шейных позвонков.
Последним этапом консервативной терапии, направленной на лечение нестабильности шейного отдела позвоночника, является ЛФК. Комплекс тренировок должен подбираться в индивидуальном порядке для каждого пациента.
При его разработке обязательно учитывается возраст больного, степень патологии, наличие фоновых болезней и прочие нюансы. Активный период лечения с помощью ЛФК может длится до полугода. После основного периода начинается поддерживающий, который длится еще в течение нескольких лет.
Первые тренировки, направленные на лечение нестабильности шейного отдела позвоночника, должны проводится строго под наблюдением тренера. Он сможет детально объяснить больному технику выполнения упражнений и отследить её соблюдение.
Правильная работа над состоянием позвоночника способна за короткий срок принести неплохие результаты. Со временем возможен перевод тренировок в домашние условия – пациент будет заниматься гимнастикой самостоятельно. Такое решение принимается с учетом того, как протекает болезнь и каковы изменения в состоянии больного.
Операция для лечения нестабильности шейного отдела
Основной целью хирургического лечения является стабилизация шейного отдела позвоночника и устранение сдавливания нервов, сосудов и мягких тканей. Проведение операции показано в таких случаях:
- Боль устойчивая, ремиссионный период слишком короткий;
- В ситуации с конкретным больным использование консервативных методик лечения может быть противопоказано;
- Присутствует подвивых одного или нескольких позвонков;
- Использование консервативной терапии не принесло желаемого результата;
- Присутствует стойкая корешковая и спинальная симптоматика, обусловленная гипертрофированием желтой связки, сдавливанием нервов или возникновением грыжи.

При операции проводится фиксирование шейных позвонков специальной пластиной, задача которой – предотвратить дальнейшую деформацию и вернуть шее подвижность.
Чаще всего проводится операция переднего спондилолистеза, поскольку у такого вмешательства есть целый ряд преимуществ:
- Риск возникновения грыж сводится к минимуму;
- Сдавливание нервного корешка устраняется за счет увеличения межпозвонкового окна;
- Быстрое послеоперационное восстановление и малый риск постоперационных травм.
Заключение
Нестабильность шейного отдела позвоночника — это болезнь, при которой показатель мобильности участка позвоночного столба превышает показатель стабильности. Такая патология приводит к повышенной подвижности позвонков, в результате чего может возникать компрессия позвоночника и расположенных рядом с ним структур.
Чтобы бороться с болезнью, необходимо обратится к врачу. Грамотный специалист способен подобрать адекватное лечение, которое при правильном отношении к процессу сумеет быстро возвратить шее возможность правильно функционировать.
Проявляется нестабильность болями, координационными, неврологическими и сенсорными нарушениями, ограничением подвижности шеи и спазмированием локальной мускулатуры.
После тщательной диагностики и лечения пациенту с нестабильностью шейного отдела позвоночника назначается консервативное или хирургическое лечение. Не стоит заниматься определением доступных мер воздействия самостоятельно – ситуацию таким образом можно лишь усугубить.
Источник
