Какие анализы сдают на операцию позвоночника
Важно понимать, насколько серьезен период, называемый «предоперационным», для врачей, младшего медицинского персонала и самого пациента, которому следует выполнять все указания специалистов. От слаженной работы медиков и степени доверия, сложившегося между доктором и больным, зависит исход хирургического вмешательства.
Специалисты нашего центра объяснят какие обследования нужны перед операцией,чтоб она прошла спокойно и без осложнений!
За день до операции – лёгкий ужин не позднее 19 часов. При возможности, на ночь сделать очистительную клизму (при открытой операции).
В день операции пациент должен явиться на ГОЛОДНЫЙ желудок.
Анализы сдаются или за день перед операцией, или в день операции непосредственно в ЦППиН. Так же принимаются анализы сданные в других клиниках не позднее месяца до поступления.
При себе иметь:
- паспорт;
- качественные снимки КТ или МРТ (желательно, сделанные на аппарате мощностью на менее 1 Тесла), сроком давности не более 2-3 месяцев.
Для пациентов, больных сколиозом:
- рентгенография грудопоясничного отдела позвоночника в 2-х проекциях (большие снимки с необрезанными краями)+ тракционный снимок грудопоясничного отдела позвоночника+ бендинг тесты (максимальный наклон влево и вправо)
- МРТ грудопоясничного отдела позвоночника.
Общие требования:
- если ранее пациенту было проведено какое-либо лечение, то необходимо иметь при себе выписки из истории болезни;
- средства личной гигиены;
- сменную одежду и обувь.
Для удобства наших пациентов организован трансфер от аэропорта, ж/д вокзала, автовокзала, до отеля «Элегия». Предлагаемый нами отель, находится в здании клиники.
Предоперационная подготовка
Оперативное вмешательство – серьезное испытание для организма, ввиду чего мероприятию должна предшествовать тщательная подготовка больного. Предоперационный период, в ходе которого медицинский персонал работает над уменьшением риска операции, предупреждением возможных осложнений во время вмешательства и после него, начинается с момента поступления больного в клинику и до начала операции.
Если пациента оперируют в плановом порядке, врачи имеют время для серьезного обследования и клинического наблюдения.
Подготовка к плановой операции может продолжаться от 3-х дней и более, что зависит от типа заболевания. В это время медиками осуществляется обследование внутренних органов больного и выявление сопутствующих патологий, которые могут выступать поводом для переноса хирургической помощи. В этом же периоде определяется переносимость больного к анестезирующим препаратам/антибиотикам.
В процессе подготовки больного к операции производятся следующие подготовительные работы:
- Обследование органов дыхания
Рентгенн легких, спирография.
Приблизительно 10% осложнений после операций имеют отношение к работе органов дыхания, поэтому поводом для отмены плановой процедуры может стать тот же бронхит. Прежде чем пациента вновь станут готовить к хирургическому вмешательству, ему придется пройти специальный курс лечения и повторное обследование.
- Подготовка сердечно-сосудистой системы
Экг, Эхокардиография. Если возраст больного превышает 40 лет или в его медицинской карте имеются пометки о жалобах на работу сердца, обязательна электрокардиограмма. Именно ее результаты определяют дальнейшие действия: при отсутствии каких-либо изменений и нормальных сердечных тонах необходимость в дополнительной подготовке отсутствует.
- Санация ротовой полости и подготовками горла
Посещение стоматолога с целью устранения любых стоматологических проблем перед операцией обязательны. Если больной страдает хроническим тонзиллитом, рассматривается вопрос с предварительным удалением миндалин.
- Работа с ЖКТ
ФГДС. Прежде чем приступить к проведению планового хирургического вмешательства, врач должен убедиться в отсутствии у пациента язвы 12-перстной кишки и желудка. В противном случае возможно развитие кровотечения в послеоперационный период, что заметно усложняет выздоровление.
- Обследование печени
Узи органов брюшной полости. Также в предоперационном периоде обязательной является подготовка печени и определение функции почек. С этой целью выполняется ультразвуковое исследование и назначаются необходимые анализы (крови, мочи).
Гематологическое обследования
Общий и биохимический анализ крови
Позволит выявить нарушение белкового обмена,анемию,и наличие воспалительного процесса.
Обследование артерий и вен ног
Уздг сосудов нижних конечностейПозволяет выявить наличие тромбов и стенозов сосудов нижних конечностей тем самым предотвращая развития риска тромбоэмболии.
Специальные плотные чулки которые снижают риск тромбоэмболии обязательны нужны перед операцией
Важный предоперационный момент – психологическая подготовка больного. Если в клинике нет штатного психолога, его функции берет на себя лечащий доктор или хирург. Его задача – снять с пациента страх и панику, помочь ему настроиться на проведение хирургического вмешательства, разъяснить его суть.
Роль медицинской сестры в подготовке пациента к плановому хирургическому вмешательству также нельзя недооценивать. Именно ей предстоит произвести промывание кишечника пациента при помощи клизмы, позаботиться о смене его белья, очищении операционного поля от волос с последующей обработкой кожи спиртом и т.п.
Повышение сопротивляемости организма пациента
Своевременная забота об укреплении иммунитета больного способствует лучшему заживлению ран и быстрому восстановлению организма. Примерно за несколько недель до планового хирургического вмешательства пациенту нужно начать принимать комплекс витамин, при этом отказавшись от алкогольных напитков. Тяжелым больным могут быть назначены анаболические гормоны, переливание плазмы, крови или альбумина.
Особая подготовка
Любые мероприятия на этапе подготовки больного к оперативному вмешательству делятся на обязательные (единые для каждой операции) и специальные, что выполняются исключительно при подготовке к определенным операциям. Вмешательства с целью устранения сколиоза, к примеру, предусматривают:
- рентген-исследование грудно-поясничного отдела позвоночника в прямой и боковой проекциях;
- МРТ или КТ грудного, поясничного и шейного отделов позвоночника;
- рентген грудно-поясничного отдела позвоночника в прямой проекции, в наклоне на правый и левый бока
Измерение роста и веса обязательно!
Источник
Межпозвоночная грыжа – это патология, которая является следствием осложнения протрузии, то есть выпячивания фиброзного кольца.
В сложных случаях, консервативные методы лечения данной проблемы не дают должного результата, поэтому врачи рекомендуют обратиться к услугам хирургов.
Как и любая другая операция, иссечение межпозвоночной грыжи требует предварительного обследования, поэтому давайте разберемся, какие анализы нужно сдать перед процедурой.
Подготовка к хирургическому вмешательству
Вместе с направлением в хирургическое отделение больницы, лечащий врач, который поставил вам диагноз «межпозвонковая грыжа», предоставит вам список анализов и обследований, которые вы должны пройти заранее.
Как правило, в этот список входят следующие пункты:
- ЭКГ (электрокардиограмма). Результаты этого обследования показывают основную информацию о состоянии сердца, а также служат показателем наличия или отсутствия тех или иных противопоказаний для проведения операции при грыже. На основе заключения хирург определяет оптимальную стратегию оперативного вмешательства, а анестезиолог – подходящую дозировку и допустимый тип анестезирующего препарата.
- Общий анализ крови (с тромбоцитами). Для наиболее точного результата важно состояние пациента: на момент сдачи анализа должно пройти не менее восьми часов с тех пор, как пациент последний раз поел. Идеальное время для сдачи крови – раннее утро.
- Анализ на группу крови и резус-фактор. Это исследование обязательно перед операцией для удаления грыжи, так как в случае сильной кровопотери (что бывает очень редко) у врачей должна быть полная информация о пациенте.
- Анализ крови на сахар. Проводится для контроля уровня глюкозы в крови пациента. Особенно актуален для пациентов с диагнозом «сахарный диабет».
- Анализ крови на протромбиновый индекс + МНО, а также на АЧТВ. Проще говоря, это исследование скорости свертываемости крови. Наверное, нет необходимости объяснять, зачем это нужно хирургам.
- Биохимический анализ крови, который включает в себя такие составляющие, как общий билирубин, АСТ, АЛТ, общий белок, креатинин. Так называемый срок годности этого анализа составляет десять-четырнадцать дней, поэтому важно правильно спланировать поход ко врачу.
- Анализ крови на гепатиты В и С, на сифилис (RW) и ВИЧ. Направление на это исследование дают не только перед операцией на грыжу, но и перед лечением многих заболеваний, а также в качестве плановой проверки. Лишним оно никогда не будет.
Если вы на постоянной основе принимаете какие бы то ни было лекарственные средства, обязательно сообщите об этом своему лечащему врачу и анестезиологу. Это может быть очень важно.
Основные правила
Существует также ряд правил, которые нужно соблюдать, чтобы операция прошла без эксцессов, а после нее вы чувствовали себя благополучно. Вот перечень этих предписаний:

- За два-три дня до проведения запланированной операции требуется исключить употребление алкогольных напитков, а также наркотических и психотропных препаратов.
- В течение четырнадцати дней до и десять дней после операции нельзя принимать аспирин и тому подобные лекарственные препараты, содержащие ацетилсалициловую кислоту, так как это вещество стимулирует кровообращение и риск возникновения кровотечения увеличивается.
- За две недели или более стоит отказаться от никотина.
Все врачи рекомендуют перед операцией грыжи придерживаться рационального питания с добавлением к повседневному рациону витаминов, включить в меню мясо хорошего качества, фрукты и овощи.
Перед операцией можно покушать последний раз до восьми часов вечера. Специалисты также советуют сделать очистительную клизму накануне вечером.
Собираясь к хирургу, откажитесь от косметики и металлических украшений. Завтракать перед выходом нельзя. Пить тоже. После пробуждения примите душ, вымойте голову и побрейте ту область, где будет проводиться операция (если это необходимо).
Постоперационные меры
Очень важно следовать всем предписаниям врача после проведения всех необходимых медицинских процедур. Вот ряд рекомендаций, которые даются почти всем пациентам, которым вырезали межпозвоночную грыжу:
- Если врач разрешил или даже посоветовал – больше ходить, чтобы организм быстрее запустил все свои восстанавливающие ресурсы;
- Продолжать придерживаться правильного и полноценного питания, а также в течении дня выпивать много чистой воды, можно с добавлением легкого слабительного для выведения шлаков и токсинов;
- В течение двух-трех дней освободить себя от работы и других обязанностей и побыть в спокойствии дома;
- Каждый день принимать ванну или душ;
- Отслеживать состояние стула, чтобы избежать образования запоров.
Ни в коем случае нельзя:
- заниматься работой, подразумевающей значительные физические нагрузки, а также поднимать тяжести больше пяти килограмм в течение нескольких месяцев;
- находиться долгое время в согнутом положении и лишний раз наклоняться;
- набирать вес в течение полугода послеоперационного вмешательства;
- заниматься спортом, в том числе йогой и другими мягкими практиками до тех пор, пока рана полностью не заживет.
Если через некоторое время после операции у вас возникают неприятные ощущения, а тем более боли или кровотечения, необходимо незамедлительно обратиться к своему хирургу или лечащему врачу. Он сможет быстро проанализировать ситуацию и принять необходимые меры.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
« Насколько эффективно лечение грыжи методом вертеброревитологии? Проявления и устранение грыжи Ларрея »
Источник
Современное человечество наряду с проблемами чрезмерного веса, заболеваний сердечно-сосудистой системы, сахарного диабета и СПИДа активно испытывает трудности со все возрастающим количеством заболеваний суставов и позвоночника. Чрезвычайно вольное обращение с недугами позвоночника, зачастую, приводит к развитию такой болезни, как грыжа позвоночника (она же межпозвонковая грыжа или грыжа межпозвонкового диска).
Практика показала, что альтернативные оперативному вмешательству методы лечения данного состояния зачастую не приносят сколько-нибудь ощутимых результатов или же приносят временное облечение на начальной стадии развития грыжи. Операция по удалению грыжи позвоночника на сегодняшний момент является единственно возможным, радикальным способом облегчить страдания больного и вернуть его к полноценной, здоровой жизни.
Важными моментами для проведения такого вмешательства являются подготовка к нему и последующая реабилитация. От того насколько серьезно отнесется пациент к этим двум моментам, во многом будет зависеть шанс избежать рецидива заболевания и образования протрузии.
Подготовка к операции по удалению грыжи позвоночника
Как и любая друга операция, дискэктомия потребует проведения подготовительного периода. В его ходе следует сдать необходимый спектр анализов крови и мочи, пройти обследование позвоночника с применением МРТ, КТ или (и) рентгенографии.
Что такое Дискэктомия?
Дискэктомия — это хирургическое удаление части межпозвоночного диска или даже всего диска с последующим формирование неподвижного сращения двух соседних позвонков. Применяется в нейрохирургии уже в течение более чем полувека. Показана на всех стадиях развития межпозвоночных грыж.
Перед проведением операции, на протяжении 8 предшествующих перед нею часов нельзя употреблять пищу. Неплохо сделать очистительную клизму.
В процесс подготовки входит консультация анестезиолога, который проверяет функциональное состояние пациента путем проверки деятельности сердца, показаний артериального давления, возраста, веса тела. Кроме этого, данный специалист интересуется наличием аллергических реакций на какое-либо лекарство и хронических заболеваний легочной и сердечно-сосудистой систем пациента.
При необходимости, пациент должен провести выбривание участка предполагаемого хирургического вторжения. В день назначенной операции принять душ или ванну.
С правилами поведения после проведенного вмешательства пациента должны ознакомить лечащие врачи или младший медицинский персонал.
На просторах Интернета можно найти целые чеклисты-памятки, составленные инициативными пациентами, перенесшими такие вмешательства. Памятки эти весьма полезны, так как созданы на основании собственного опыта и впечатлений.
Реабилитация после операции по удалению грыжи позвоночника
В процессе реабилитации после операции по поводу межпозвонковой грыжи, многие пациенты становятся жертвами элементарной лени или же жадности и желания сэкономить. Ошибочно думать, что единственно верный путь к выздоровлению в таком состоянии это бездействие и ограничение физических нагрузок, а также исключение приема фармацевтических препаратов.
Понятно, что в этом периоде никто не требует от вас чемпионских подвигов, потому и ограничения по поднятию тяжестей назначаются на период до 2 месяцев. Однако, купированный болевой синдром провоцирует самостоятельную отмену приема лекарств. А это прямой путь к рецидиву своего болезненного состояния и большой крест на всем периоде реабилитации.
 Важно соблюдать умеренные нагрузки в области пораженной зоны. Они необходимы для предотвращения атрофии мышечного корсета и улучшения кровообращения в этой зоне. Отсутствие дозированной, посильной физической нагрузки приведет к тому, что межпозвонковые диски не станут получать нужного им питания в должном объеме.
Важно соблюдать умеренные нагрузки в области пораженной зоны. Они необходимы для предотвращения атрофии мышечного корсета и улучшения кровообращения в этой зоне. Отсутствие дозированной, посильной физической нагрузки приведет к тому, что межпозвонковые диски не станут получать нужного им питания в должном объеме.
Большинство пациентов, перенесших вмешательство по поводу межпозвонковой грыжи, наивно полагают, что им не нужна реабилитация. Это в корне неверное положение. Не стоит забывать, что в некоторых случаях неврологические симптомы после операции не исчезают сразу. И хотя, грыжевое давление на нервные окончания снято, боль ушла, небольшое раздражение и припухлость будут еще напоминать о проблеме. Ее легко решить, если не отказываться от приема медикаментов.
Процесс реабилитации делится, как правило, на три основных периода:
- Устранение болевых и неврологических симптомов, если таковые наблюдаются;
- Работа над стабилизацией состояния больного и устранение возможных бытовых ограничений для него;
- Снятие ранее установленных ограничений для физической нагрузки и работа над восстановлением опорно-двигательного аппарата пациента.
Конкретные рекомендации индивидуальны для каждого отдельного случая. Во многом они зависят от целой совокупности факторов. Здесь и течение болезни, и особенности организма пациента и проявление результатов после оперативного вмешательства. В зависимости от сложности проведенной операции и тяжести поражения, реабилитационный период может растягиваться на долгие годы, вплоть до нескольких лет.
Вот перечень универсальных рекомендаций, который подойдет абсолютно каждому:
- Минимальный срок реабилитации после дискэктомии составляет 3 месяца
- Не носите круглые сутки поддерживающий корсет
- Не отменяйте назначенных медикаментов
- Делайте посильную зарядку
- Посещайте курсы восстановительного массажа
В зависимости от краткосрочных результатов после операционного вмешательства и общего состояния больного, врачами назначается индивидуальный курс реабилитации.
Источник
Боли в спине, в той или иной ситуации — при плохой погоде, или неправильной нагрузке на позвоночник, или при нарушении диеты и наборе избыточного веса — могут возникнуть у каждого человека. Как правило, во-время поняв причину болей в спине, и устранив ее (согрев спину при непогоде, правильно распределив нагрузку при подъеме тяжестей, и правильно сбалансировав питание для устранения избыточного веса) можно избежать развития более серьезных проблем с позвоночником.
Но как быть, если боли не проходят, хотя, казалось бы, — мы все сделали правильно, и спина теплая, и нагрузок больше нет, и вес пришел в норму — а боли сохраняются, да еще стали отдавать в ногу?
МРТ
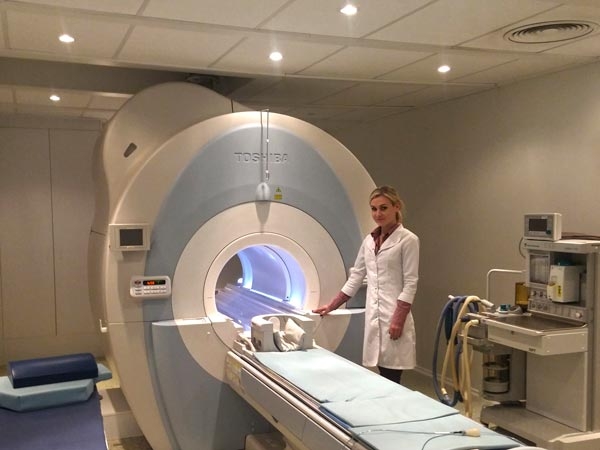 Чтобы понять причину хронической боли в спине — необходимо выполнить магнитно-резонансную томографию позвоночника на современном аппарате с силой магнитного поля 1,5Тесл. Метод исследования заключается в том, что на тело наводится мощное магнитное поле, потом оно на короткий момент выключается, а атомы водорода, которые распределены в организме так же, как вода и жирные кислоты, размагничиваясь, — испускают электромагнитные волны, которые в свою очередь улавливаются датчиками, специально настроенными на атомы водорода. Данные с датчиков расшифровываются по сложному алгоритму, после чего получается виртуальный срез исследуемой области. На картинке можно хорошо различить структуры, насыщенные водородом — это в первую очередь, вода и жир. Для того, чтобы отличить жир от воды — выполняется программный фильтр жироподавления STIR. Влагоненасыщенные, костные структуры на МРТ видны плохо. Старые томографы 0,15, 0,2 0,3 или 0,5 Тесл дают некачественное изображение, по которому невозможно различить мелкие подробности, поскольку они имееют разрешение 5 или даже 10мм.
Чтобы понять причину хронической боли в спине — необходимо выполнить магнитно-резонансную томографию позвоночника на современном аппарате с силой магнитного поля 1,5Тесл. Метод исследования заключается в том, что на тело наводится мощное магнитное поле, потом оно на короткий момент выключается, а атомы водорода, которые распределены в организме так же, как вода и жирные кислоты, размагничиваясь, — испускают электромагнитные волны, которые в свою очередь улавливаются датчиками, специально настроенными на атомы водорода. Данные с датчиков расшифровываются по сложному алгоритму, после чего получается виртуальный срез исследуемой области. На картинке можно хорошо различить структуры, насыщенные водородом — это в первую очередь, вода и жир. Для того, чтобы отличить жир от воды — выполняется программный фильтр жироподавления STIR. Влагоненасыщенные, костные структуры на МРТ видны плохо. Старые томографы 0,15, 0,2 0,3 или 0,5 Тесл дают некачественное изображение, по которому невозможно различить мелкие подробности, поскольку они имееют разрешение 5 или даже 10мм.
Что можно увидеть на МРТ — в первую очередь, оценить выраженность дегенеративно-дистрофических изменений, диагностировать протрузии или грыжи дисков. Также можно увидеть новообразования, или стеноз просвета позвоночного канала, также можно заподозрить наличие остеофитов. Самое главное, почему магнитно-резонансная томография назначается в первую очередь — это его эффективность: по результатам исследования сразу можно видеть — есть компрессия нервных структур, или нет. Это дает ответ на важный вопрос — какое лечение проводить пациенту: реабилитационно-восстановительное лечение, физиотерапия, и т.д., или готовить его к операции.
К недостаткам метода относят громоздкое оборудование — для многотонной магнитной установки требуется надежный фундамент, а также относительно узкое ложе для пациента, которое по направляющим въезжает в закрытую сверху и сбоку камеру аппарата, что вынуждает пациентов с клаустрофобией избегать исследования. Специально для таких пациентов, а также для крупных и тучных людей, которые не помещаются в обычных аппаратах — разработан МР-томограф с открытым контуром — таакие томографы имеют хуже разрешение, но не имеют ограничений по весу и размеру пациента.
Компьютерная томография
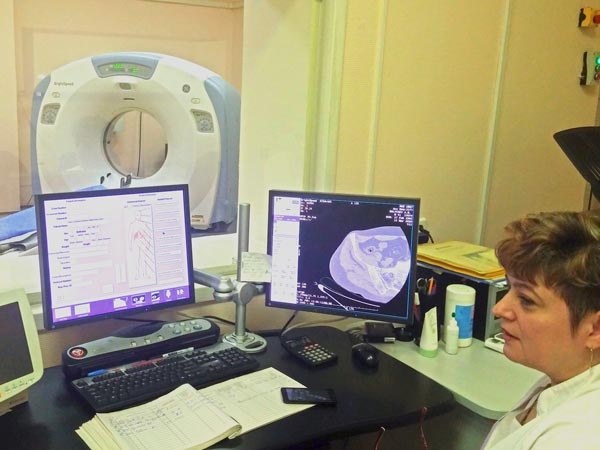 Другим, не менее важным, исследованием позвоночника — является компьютерная томография. Это рентгеновский метод обследования, когда по горизонтальной оси вокруг тела, уложенного на направляющую, на 360градусов поворачивается излучатель и приемник (они спрятаны под кожухом прибора), и на каждый градус поворота устройства — выполняется один импульс, который насквозь проникает через организм, и в каких-то слоях проникает лучше, а в каких-то проходит легко. После того, как прошло сканирование на 360градусов — получается как бы «развертка» 1 среза. После расшифровки данных получается двухмерная картинка — изображение поперечного среза.
Другим, не менее важным, исследованием позвоночника — является компьютерная томография. Это рентгеновский метод обследования, когда по горизонтальной оси вокруг тела, уложенного на направляющую, на 360градусов поворачивается излучатель и приемник (они спрятаны под кожухом прибора), и на каждый градус поворота устройства — выполняется один импульс, который насквозь проникает через организм, и в каких-то слоях проникает лучше, а в каких-то проходит легко. После того, как прошло сканирование на 360градусов — получается как бы «развертка» 1 среза. После расшифровки данных получается двухмерная картинка — изображение поперечного среза.
Дла получения соседнего среза направляющая смещается на 1мм вперед и повторяется поворот на 360град излучателя и приемника. Потом все двухмерны картинки складываются — и получается 3х — мерное изображение. Чтобы ускорить исследование — современные томографы содержат много пар «излучатель-приемник» — 2, 4, 8, 16, самые современные — до 64! В этом случае само исследование длится секунды, а большую часть времени проводится настройка аппарата для правильного выполнения этого исследования. Современные томографы дают точную и четкую картинку изображения, что в свою очередь помогает правильно ставить диагноз и проводить планирование операции на позвоночнике заранее.
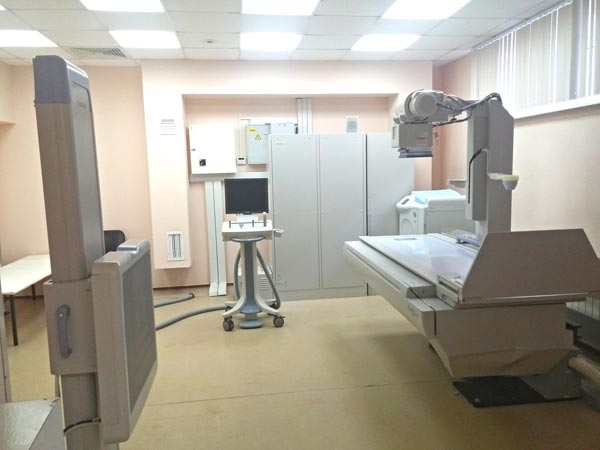 Рентгенография позвоночника
Рентгенография позвоночника
Проверенный временем, надежный, доступный и информативный метод, к тому же обладающий хорошей обзорностью, и простотой. По спондилограммам (синоним — рентгенограммам позвоночника), опытный врач может поставить диагноз у большинства пациентов с травматическими повреждениями позвоночника!!
Все остальные методы проводятся для уточнения диагноза и проработки плана операции, чтобы уменьшить ее травматичность. Для планирования операции и послеоперационного контроля чаще всего выполняется стандатрная рентгенография в 2х проекциях и функциональные снимки — в положении сгибания и разгибания. При рентгенографммах можно заподозрить переломы и вывихи позвоночника, спондилолиз, спондилолистез, сегментарную нестабильность. Современные цифровые аппараты позволяют получить прекрасное цифровое качество, и, к тому же, позволяют снизить лучевую нагрузку (по сравнению со старыми аппаратами) — за счет высокочувствительной матрицы.
Сцинтиграфия
метод, основанный на способности радиофармацевтического препарата накапливаться в зонах с повышенной скоростью обмена веществ. В зависимости от интенсивности накопления и равномерности распределения радиофармацевтического препарата — можно судить о природе заболевания и его распространенности. Метод исследования имеет высокую информативность при онкопоиске.
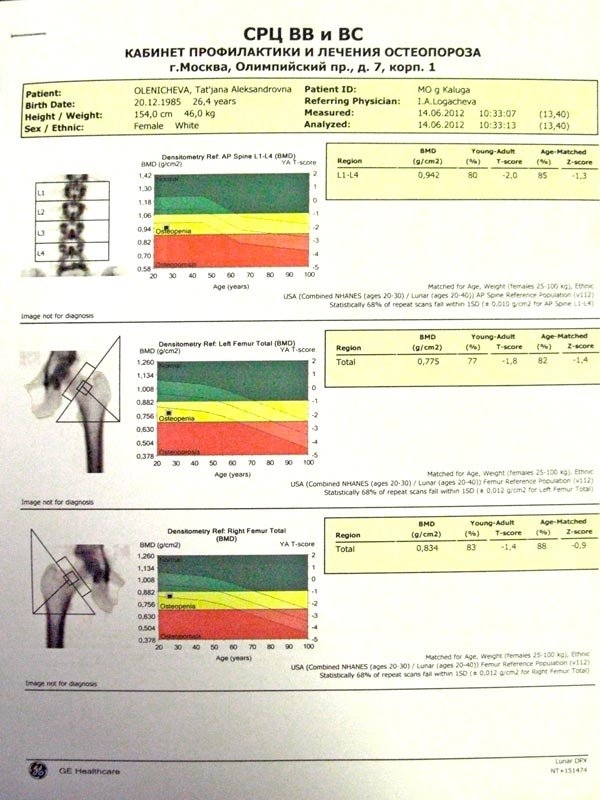
Денситометрия позвоночника

Денситометрия позвоночника — метод, направленный на диагностику остеопороза. По выполненному рентгеновскому снимку — компьютер высчитывает степень задержки рентгеновского излучения по каждому поясничному позвонку (анализируются L1, L2, L3, L4 позвонки), сравнивает со стандартными показателями и вычисляет показатели для каждого позвонка в отдельности, с коррекцией на возраст. По результатам денситометрии возможны заключеиня — норма (Т-индекс положительный или от 0 до -1,0), остеопения (Т-индекс от -1,0 до -2,5) и остеопороз (Т-индекс менее -2,5). В случае уже имеющихся патологических переломов — позвонки уплотняются, и показатели минеральной плотности костной ткани сломанного опозвонка улучшаются, что дает ложное представление об остеопорозе. Поэтому диагноз «Остеопороз» устанавливается клиницистом с учетом всех данных.
Долгое время диагноз «Остеопороз» служил непреодолимым противопоказанием к реконструктивно-статбилизирующей операции на позвоночнике, возможно было только выполнение вертебропластик — пункция и заполнение пораженных костей костным цементом. Лишь только в середине 2000гг были разработаны конструкции, которые можно было использовать для выполнения сложных реконструктивных операции на позвоночнике при сопутствующем остеопорозе.
УЗИ
УЗИ позвоночника не нашло широкого применения в практике из-за малой глубины сканирования и большого количества артефактов. Всю необходимую информацию о позвоночнике в настоящий момент врачи получают с помощью КТ и МРТ.
Методы УЗИ широко используются в диагностике сосудистых заболеваний — для определения нарушений артериального кровоснабжения, или венозного оттока, для исключения тромбообразования — во многом для проведения дифференциального диагноза (например, суральный тромбоз часто маскируется под радикулопатию L5), и для предупреждения грозных тромбоэмболоических осложнений.
Источник
