Какой наркоз делается при операции на позвоночнике
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.
Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
Липома.
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.
Если же вы планируете выехать за пределы российской или украинской территории, советуем пройти спинальную операцию в Чешской Республике, ее по праву во всем мире называют – «королевой» ортопедии и травматологии. К тому же, в этой стране при образцовой системе ортопедической и реабилитационной медицины отмечены самые доступные цены: в 2 раза меньше, чем в Германии, в 2,5-3 раза, чем в Израиле.
Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
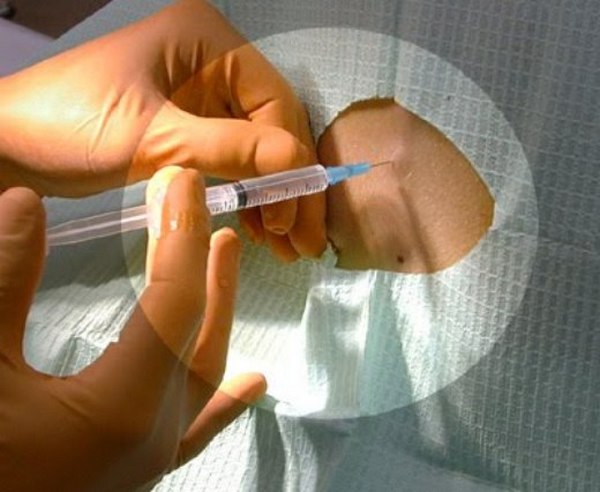
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
После фиксации.
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Выяснить природу болевого синдрома и ответить, почему ширяет в спине или ноет, способен только специалист. Многие осложнения, например, пережатие и атрофия нервных структур (пациент говорит – «боль отдает в конечность», «не чувствую ногу или руку»), чреваты полной обездвиженностью верхних или нижних верхних конечностей. Цените собственное здоровье и не затягивайте с визитом к врачу, чтобы не допустить необратимых изменений!
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.
Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Источник
Анестезия в современной медицине играет огромную роль. Ведь благодаря ей медики имеют возможность проводить операции и ряд специальных обследований, сопровождающихся болью.
Современная анестезия предполагает довольно сложные методики обезболивания. Поэтому для этих целей существует определенный врач, которого именуют анестезиологом.

Спинальная анестезия
Наибольший процент обезболивания происходит под общей анестезией, то есть наркозом. Однако также имеется возможность проводить точечную анестезию. Такой вид потери чувствительности подразумевает обезболивание только некоторых зон тела человека.
Однако при наличии определенных ситуаций и индивидуальных показаний нередко проводят иной вид обезболивания, название которому – «спинальная анестезия».
Что такое спинальная анестезия?
Данная методика обезболивания представляет собой регионарную потерю чувствительности у пациента. В данном случае происходит полное временное «отключение» каких-либо ощущений в зоне тела, находящейся ниже пупка. Данный вид наркоза является отличной заменой для общей анестезии. Процесс ввода пациенту спинального наркоза производится с помощью введения в спину определенного лекарственного препарата, который отключает нервы, отвечающие за болевые ощущения.
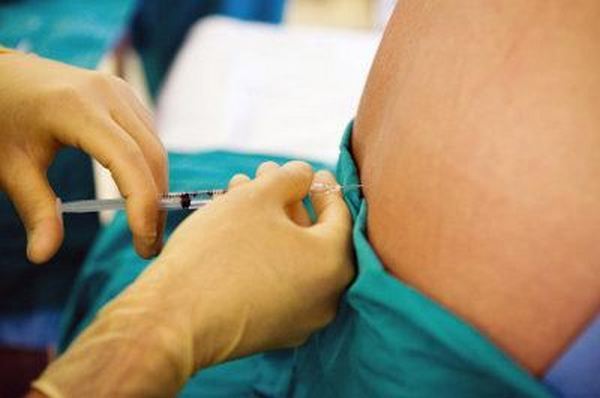
При спинальной анестезии у пациента «отключается» чувствительность в зоне ниже пупка
Плюсами данного способа обезболивания являются:
- минимальные кровопотери в процессе проведения операции;
- значительно понижается риск образования послеоперационных тромбов и легочной тромбоэмболии;
- снижение негативных последствий для легких и сердца;
- отсутствует тошнота и слабость;
- отсутствие болезненных ощущений в постоперационном периоде;
- возможность прямого контакта с врачом во время операционного вмешательства;
- возможность полноценно питаться после операции.
Технология применения наркоза
Для обеспечения полной безболезненности наркоз вводят в полость позвоночного столба, находящуюся между оболочками головного и спинного мозга. Эта зона наполнена спинномозговой жидкостью — ликвором. Благодаря попаданию в данное пространство анестетика достигается полное «отключение» нижней части туловища. Данный результат достигается за счет блокировки нервных импульсов, исходящих от нервных корешков позвоночника к головному мозгу. Поэтому человек ничего не ощущает во время действия лекарственного препарата.
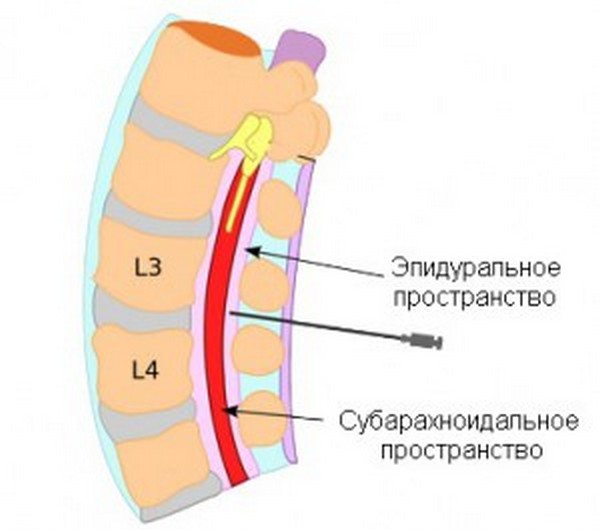
Анальгезирующее средство вводится в субарахноидальное пространство
Для введения спинальной анестезии требуется техническое мастерство специалиста, так как этот процесс не из легких. К тому же, спинальная анестезия проводится с использованием медицинских инструментов, которые позволяют снизить риск развития осложнений после наркоза.
К таким инструментам относятся:
- спиртовые обеззараживающие ватные тампоны для антисептических процедур;
- два шприца, один из которых с местным обезболивающим средством для менее чувствительного введения спинальной пункции. А второй шприц заправлен непосредственно анальгезирующим средством для спинальной анестезии;
- особая игла для проведения спинномозговой пункции. К слову, она значительно тоньше той, которую применяют при наркозе эпидуральным методом.
Подготовка больного
Для эффективного произведения анестезиологом ввода спинального наркоза, больному необходимо исполнить ряд рекомендаций:
- при проведении плановой операции пациенту необходимо ограничить себя в приеме пищи и питье жидкости;
- предварительно нужно поставить специалиста в известность о наличии у больного аллергических реакций на медикаменты, если таковые имеются;
- сдать лабораторные анализы крови (на группу и резус-фактор, общий анализ, коагулограмма).
Перед введением анестезии пациенту необходимо сдать анализы крови
Процесс проведения спинальной анестезии
После выполнения всех вышеназванных предписаний врача можно приступать непосредственно к уколу анестетика. Для этого пациенту необходимо обеспечить врачу хороший доступ к позвоночнику, приняв положение лежа на боку, либо сидя, с максимально согнутой спиной.
Далее следует обработка зоны введения анестезии антисептическими препаратами и вводится укол местного обезболивающего из первого шприца. Затем анестезиолог осуществляет ввод анестетика, исходя из правил по технике введения данного наркоза – именно в субарахноидальное пространство.
Необходимая дозировка лекарственного средства высчитывается анестезиологом заранее. Она определяется исходя из анализа индивидуальных характеристик организма человека: роста, веса, возраста.
Стоит обратить внимание, что место проведения пункции обычно располагается между II и III позвонками поясничного отдела позвоночного столба, но допустимым также считается введение анестетика вплоть до V позвонка. Выбор места спинальной анестезии зависит от индивидуального строения позвоночника, наличия ранее перенесенных травм или оперативных вмешательств.
Спинальную анестезию чаще всего вводят между вторым и третьим или третьим и четвертым позвонками поясницы
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
Анестетики для наркоза
Для спинальной анестезии применяют средства, обладающие различными свойствами. Каждый из этих препаратов дает отличный по длительности воздействия эффект. Пациентам с аллергическими заболеваниями не стоит волноваться: вариантов вводимых лекарств достаточно много, и врач обязательно заменит непригодный для индивидуального организма препарат на аналогичный по воздействию. Вот некоторые из лекарств, которые используют для спинального наркоза: «Наролин», «Новокаин», «Мезатон», «Фраксипарин», «Лидокаин», «Бупивакаин» и многие другие.

«Мезатон»
В таблице ниже для ознакомления указаны действующие вещества, используемые в препаратах для спинальной анестезии, их дозировки и продолжительность действия каждого из них. Благодаря этой таблице пациент может определить, есть ли у него аллергия на тот или иной препарат и подходит ли для него дозировка.
| Лекарственное средство | Концентрация растворов, (%) | Максимальная доза, (мг) | Длительность действия (минуты) |
|---|---|---|---|
| Прокаина гидрохлорид | 0,25 или 0,5 | 500 | 40-60 |
| Лидокаин | 2-5 (гипербарический раствор) | 15-100 | 60-90 |
| Тетракаина гидрохлорид | 0,5 (гипобарический, изобарический или гипербарический раствор) | 5-20 | от 180 (гипербарический раствор) до 270 (гипобарический раствор) |
| Бупивакаина гидрохлорид | 0,5 (изобарический или гипербарический раствор | 10-20 | 90-150 |
| Артикаин | 5 (гипербарический раствор) | 100-150 | до 120 |
Достоинства метода
- Быстрое наступление эффекта потери чувствительности и блокировки нервных импульсов.
- Успешно применяется при кесаревом сечении или для облегчения схваток при родах. Благодаря безопасному воздействию на организм пациента роженица может не волноваться за здоровье малыша.
- В организм больного попадает намного меньшая доза лекарственного средства по сравнению с иными разновидностями наркоза.
- Благодаря использованию тонкой иглы при введении препарата риск внутренних повреждений сводится к минимуму.
- Данная методика обезболивания предполагает максимально расслабленное состояние мышц, что в значительной степени помогает хирургу при операции.
- Происходит минимальная интоксикация организма при введении препарата, так как процент попадания анестетика в кровь носит единичные случаи.
- Обезболивающий эффект не затрагивает органы дыхания, соответственно, автоматически исключаются проблемы, связанные с легкими, как это бывает при общем наркозе.
- Пациент остается в сознании, что способствует моментальному устранению осложнений, так как между медиками и больным сохраняется прямой контакт во время всего процесса оперативного вмешательства.
- Минимальный риск осложнений после проведения пункции благодаря простоте методики ввода анестетика.
Спинальная анестезия имеет массу преимуществ
Негативные последствия спинномозгового наркоза
Для того чтобы пациент принял решение о проведении ему спинномозговой анестезии, ему заранее необходимо ознакомиться с информацией о минусах данной методики обезболивания.
- Во время процесса введения лекарства у пациента может резко упасть кровяное давление. Поэтому гипотоникам заранее вводят препараты, повышающие АД – естественно, при потребности. Для гипертоников данное последствие может иметь только положительный эффект.
- Время потери чувствительности напрямую связано с дозой препарата. Если же чувствительность возвращается раньше необходимого срока, и времени закончить операцию не хватило, пациента срочно вводят в общий наркоз. Метод спинальной анестезии не предполагает постоянную поддержку анестетика в организме – чаще всего он вводится один раз. Однако не стоит переживать, так как современная медицина использует лекарства, срок действия которых продолжается до шести часов, что в большинстве случаев позволяет хирургу провести все манипуляции вовремя.
- Головные боли – нередкие спутники больного после отхождения от наркоза.
Показания для использования методики спинальной анестезии
- Хирургия ног или промежности.
- Снижение риска тромбоза у пожилых людей при операциях на ногах.
- Из-за невозможности введения общего наркоза при заболеваниях легких, как острых, так и хронических стадий.
- Защемление седалищного нерва.
- Корешковый синдром.
- Необходимость уменьшения тонуса мышечной ткани кишечника при операциях на ЖКТ.
- Необходимость расслабления стенок кровеносных сосудов у людей с проблемами сердца, за исключением гипертоников и больных с проблемами сердечных клапанов.
Существует немало показаний для использования именно спинальной анестезии
Показания для проведения общей анестезии
В ряде случаев пациентам назначают исключительно общий наркоз. К таким ситуациям относят объемные хирургические операции, когда у врача нет возможности уложиться в малый промежуток времени. В случаях со стоматологическим лечением общая анестезия назначается, когда пациенту необходимо удалить большое количество зубов или установить много имплантатов.
Важно! Наряду с этим данный наркоз назначают людям с аллергией на местные анестетики, пациентам с рвотным рефлексом при проведении стоматологической терапии, а также тем пациентам, у которых операция будет проводиться на органы выше пупка.
Противопоказания к применению спинальной анестезии
Полным противопоказанием для спинального наркоза являются:
- непосредственный отказ человека от проведения процедуры;
- проблемы со свертываемостью крови – чтобы исключить объемную кровопотерю;
- инфекция или воспаление в месте будущей инъекции наркоза;
- критические состояния пациента в виде шока, большой кровопотери, сепсиса, дисфункции легких и сердца;
- аллергия на все виды анестетиков, используемых при пункции;
- менингит и другие инфекционные болезни нервов;
- гипертония;
- герпес;
- аритмия.
При наличии абсолютных противопоказаний к спинальной анестезии врачам придется использовать иной метод обезболивания
К относительным противопоказаниям, когда польза значительно превышает вред, наносимый пациенту спинальной анестезией, относятся:
- изменение структуры позвоночника, как врожденное, так и приобретенное вследствие травм;
- пациенту был заранее дан прогноз на обильную кровопотерю во время хирургической операции;
- жар, связанный с инфекционными заболеваниями;
- рассеянный склероз, эпилепсия и другие болезни нервной системы;
- психические отклонения (когда есть вероятность, что пациент не сможет лежать неподвижно во время операции);
- применение аспирина незадолго до назначения спинального наркоза по причине повышения риска кровопотери ввиду свойств данного препарата;
- вероятность увеличения времени оперативного вмешательства;
- детский возраст.
Частые вопросы пациентов перед согласием на введение спинальной анестезии
Каковы будут мои ощущения после введения анестезии?
Ответ. Через пару минут после укола спинальной анестезии может ощущаться тяжесть в нижних конечностях, легкое онемение и тепло. Через 15 минут ноги окажутся полностью неподвижными.
Каковы будут мои ощущения во время операции?
Ответ. При продолжительной операции может возникнуть чувство дискомфорта, обусловленное долгой статической позой тела. Однако боль чувствоваться не будет. Также дискомфорт во время операции может быть вызван сильными прикосновениями, растяжением ног во время манипуляций врача или окружающие шумы. По желанию пациента анестезиолог может ввести его в состояние легкого сна для лучшего комфорта. Вместе с этим специалист контролирует его физические показатели: пульс, давление, дыхание и сознание.
Каковы будут мои ощущения после операции?
Ответ. В течение нескольких часов (обычно – шести) будет ощущаться небольшое онемение в ногах, а в месте укола могут возникать несущественные болевые ощущения. В скором времени восстановится подвижность нижних конечностей. Главной рекомендацией после операции является соблюдение постельного режима в течение суток.

В течение некоторого времени после проведения операции чувствительность полностью восстановится
Возможные побочные эффекты спинального наркоза
В первую очередь необходимо отметить, что количество побочных действий при данном виде наркоза намного меньше, нежели после общей анестезии. Поэтому риск осложнений сводится к минимальному количеству и встречается крайне редко.
Возможным осложнениям сопутствуют имеющиеся в организме пациента патологии, а также возраст и наличие вредных привычек.
Не стоит забывать и о том, что все манипуляции в анестезиологии, вплоть до установки обычной капельницы, несут в себе определенный риск. Однако, строго придерживаясь всех назначений врача, человеку в большинстве случаев удается избежать негативных последствий.
К возможным осложнениям после анестезии можно отнести:
- головную боль. Данное негативное последствие чаще всего появляется вследствие того, что после анестезии человек начинает активно двигаться. Статистика приводит данные в 1% от общего количества осложнений. Такой болевой синдром проходит сам через пару дней. Однако в этот период не лишним будет измерить АД и действовать, опираясь на показатели тонометра. Главное правило в данном случае – это соблюдение постельного режима в послеоперационный период;
- понижение АД. Данный негативный фактор вызван введением анестетика. Как правило, продолжается совсем недолго. Для нормализации давления вводят специальные внутривенные растворы и рекомендуют пить больше жидкости. Такое состояние встречается у 1% пациентов;
- боль в зоне прокола анестезии. Дискомфортное состояние проходит в течение суток и не требует дополнительного лечения. Если пациент не может вытерпеть болевые ощущения, то можно принять таблетку «Парацетамола» или «Диклофенака»;
- задержка процесса мочеиспускания. Частое явление, не требующее терапии и обычно проходящее на второй день после операции;
- неврологические осложнения. Крайне редкое явление, характеризующееся потерей чувствительности, мышечной слабостью и покалываниями в нижней части тела продолжительностью до двух суток. Если такая проблема не покидает более трех дней, стоит обратиться за консультацией к врачу.
Всегда есть определенный риск появления осложнений после спинальной анестезии, однако, к счастью, он крайне мал
Предотвращение осложнений
Для того чтобы исключить риск развития негативных последствий необходимо строго следовать рекомендациям анестезиолога.
- За 6-8 часов до операции не принимать пищу и не употреблять любые жидкости.
- Не курить табачные изделия за 6 часов до операции.
- Не наносить макияж и не покрывать ногти лаком перед хирургической операцией.
- Убрать из глаз контактные линзы и вытащить из ротовой полости все съемные протезы, если таковые имеются. Нужно заранее сообщить анестезиологу о наличии глазных протезов в случае их ношения.
- Снять с пальцев кольца, серьги из ушей и цепочки с шеи, а также другие предметы украшений. Для верующих допустимо оставить нательный крест, но не на цепочке, а на тесьме.
Соблюдение данных рекомендаций в значительной степени уменьшает риск возникновения осложнений.
Главное, чтобы пациент поставил в известность врача-анестезиолога обо всех своих заболеваниях, перенесенных ранее травмах и операционных вмешательствах, а также рассказал о наличии возможных аллергий на медикаменты или непереносимости каких-либо препаратов. Специалисту также необходимо знать о приеме больным лекарственных средств. Сбор данных сведений является залогом успешного проведения спинальной анестезии. Также это поможет предотвратить негативные побочные эффекты после наркоза.

Перед введением анестезии пациент должен поставить в известность врача о перенесенных или имеющихся заболеваниях, приеме каких-либо препаратов, травмах и прочих особенностях
Перед операцией пациент должен хорошо отдохнуть и выспаться. Нелишним будет провести какой-то промежуток времени на свежем воздухе и успокоиться. Эти несложные действия помогут психологически настроиться на позитивную волну, что в значительной мере облегчит процесс оперативного вмешательства, а также поможет быстрее восстановить организм после его завершения.
Подводим итоги
Спинальная анестезия является крайне безопасным методом обезболивания. Если перед пациентом стоит выбор между спинальным и общим наркозом, то стоит отдать предпочтение первому – во-первых, для него не требуется долгой подготовки, во-вторых – период восстановления после такой анестезии краток и, к тому же, вполне комфортен. Боять
