Кюретаж диска позвоночника это
- Советы пациентам
- Операция Микродискэктомия
Операция микродискэктомии – это минимально инвазивная процедура удаления грыжи межпозвонкового диска, благодаря чему устраняется компрессия нервного корешка. Данная операция выполняется из небольшого разреза, под общим обезболиванием, на ее выполнение требуется от 40 до 90 минут. Пациентам разрешается вставать и ходить на следующий день после операции, пребывание в хирургическом стационаре обычно составляет 7-9 дней.
Пациент доставляется в операционную и погружается в сон – общий наркоз, после чего хирург и помощники укладывают его в положение на животе, специальным образом подкладывая мягкие валики – так, чтобы расширились естественные промежутки между позвонками. Устанавливается рентгеновская установка (ЭОП – Электронно-Оптический Преобразователь) – он используется в ходе операции для контроля. Место предполагаемого разреза обрабатывается антисептиком, создается стерильная зона, которая обкладывается стерильными простынями и укрывается инцизной пленкой – для сохранения стерильности операционного поля на протяжении всей операции. После выполнения всех подготовительных работ — начинается хирургия.
Уровень межпозвонкового диска определяется с помощью ЭОПа – для точного определения длины разреза прикладывается тонкая спица и выполняется снимок. Обычно требуется разрез длиной 2-3см. После доступа и обнажения кости – вновь прикладывается спица и выполняется рентген-контроль уровня.
После этого устанавливается ретрактор – устройство, раздвигающее мягкие ткани и мышцы, чтобы в рану могли пройти длинные и тонкие инструменты. Затем надвигается микроскоп и начинается микрохирургический этап.
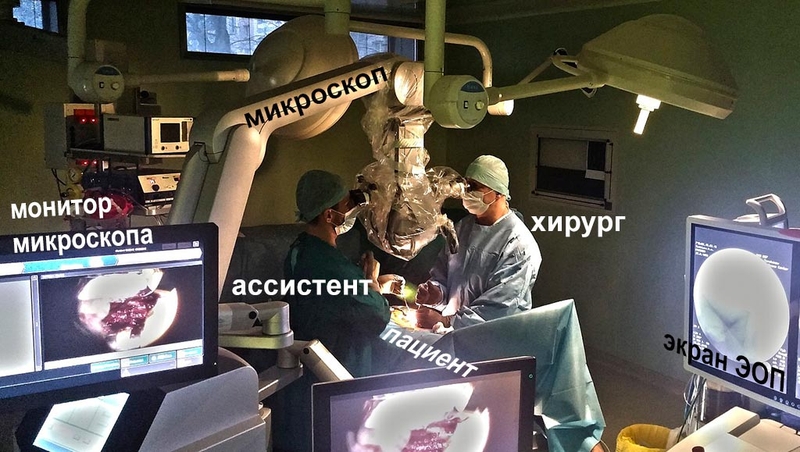
Рисунок 1 Операционная. Расположение оборудования и хирургической бригады во время операции микродискэктомии
Хирургический стереомикроскоп – позволяет получить от 5 до 20 кратного увеличения, при котором хорошо различимы все структуры – кость, хрящ, мелкие сосуды и нервы. Стереосистема современного микроскопа позволяет хорошо и быстро ориентироваться в глубине раны, а устойчивое основание, электронная балансировка и система сервоприводов для управления оптикой – точно направлять ось микроскопа и регулировать силу увеличения.
Дополнительно в ходе операции может использоваться эндоскоп – линза, вынесенная на основание инструмента позволяет заглянуть в закрытую для прямого обзора зону, в свою очередь, это позволяет уменьшить объем резекции кости. К сожалению, у эндоскопа монокулярная система – т.е. хирург смотрит в эндоскоп только одним глазом, видит плоскую картину, и значит, теряется пространственное чувство глубины.
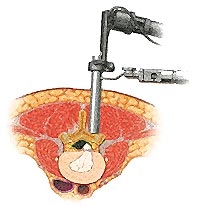
Рисунок2. Использование эндоскопа при операции удаления грыжи диска
После обнажения дужки позвонка – высокоскоростным бором, или кусачками Керрисона выполняется небольшая резекция кости – это необходимо, чтобы добраться к зоне компрессии нервного корешка секвестром грыжи и безопасно выполнить декомпрессию корешка; адекватно выполненная резекция дужки практически не влияет на опорную функцию позвоночника.
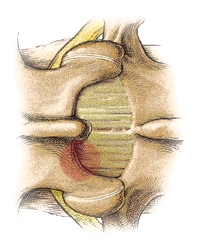
Рисунок3. Заштрихована часть дужки, необходимая для резекции

Рисунок 4. На рисунке показан этап операции – резекция дужки кусачками Керриссона.
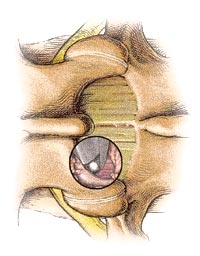
После резекции нижней трети дужки – в рабочее окно можно увидеть желтую связку — естественный мягкий протектор нервных корешков. Осторожными движениями желтая связка отслаивается от твердой мозговой оболочки и нервного корешка, и резецируется в пределах рабочего окна. Затем нервный корешок и дуральный мешок под маленьким и тонким ретрактором смещаются, и обнаруживается поврежденный диск.
Обычно грыжа диска выглядит как маленькая креветка – стоит только тронуть тонкую оболочку грыжи, как она прорывается и секвестр начинает рождаться из своего ложа. Используются различные тонкие инструменты, чтобы помочь найти и удалить остатки хряща под задней продольной связкой, из фораминального отверстия, и прочих мест, где могут оставаться кусочки хряща. После этого необходимо выполнить кюретаж полости диска, латерального кармана – для предупреждения рецидива грыжеобразования.
Затем рана орошается антисептиком, устанавливается послеоперационный дренаж и выполняется шов раны. По окончании операции пациент пробуждается и возвращается в палату. На следующий день после операции можно вставать и ходить.
Иногда эта операция сочетается с фиксацией позвоночника – это процедура укрепления соединения двух, и более позвонков. Для фиксации позвоночника используются различные техники – для жесткой фиксации могут использоваться транспедикулярные шурупы и стержни, в некоторых случаях – могут быть использованы динамические фиксаторы (их использование предпочтительно у спортсменов и активных молодых пациентов).
Источник

Одной из самых распространенных патологий опорно-двигательного аппарата является остеохондроз. Это заболевание характеризуется дегенеративно-дистрофическими изменениями в хрящевых тканях и межпозвоночных дисках позвоночного столба, а также костно-связочном аппарате.
Признаки остеохондроза наблюдаются практически у каждого человека старше 40 лет. Чаще всего патология обосновывается в пояснично-крестцовом отделе и становится причиной хронических болей в нижней части спины. Несмотря на совершенствование диагностических методик, консервативного лечения и хирургических техник, проблема приводит к значительным трудопотерям и инвалидности работоспособного и достаточно молодого населения.
Степень выраженности патологий позвоночного столба у разных пациентов разнится. Она варьирует от небольших дистрофических отклонений, изменений и незначительных дефектов фиброзного кольца до выпячивания (протрузии) пульпозного ядра, грыжи межпозвоночного диска и секвестрации хряща на отдельные фрагменты с выпадением их в спинномозговой канал.
При этом хирургические методы лечения большей частью стараются применять, как крайнюю меру, и направлены они на устранение локального конфликта, а основная терапевтическая роль отводится классическим методикам, ЛФК, физпроцедурам и мануальной терапии.
С каждым годом число операций на позвоночнике по поводу удаления грыжи постоянно увеличивается. Неуклонно возрастает число и повторных вмешательств при рецидивах заболевания и нарастании неврологических и болевых симптомов. Несмотря на совершенствование медицинской техники и технологий, успешные результаты хирургического лечения межпозвоночных грыж отмечаются только в 67-84% всех случаев.
Виды операций на позвоночнике
Хирургические методики лечения межпозвоночных протрузий и грыж в пояснично-крестцовом сегменте имеют различные подходы. Какая из методик предпочтительнее, определяется индивидуально для каждого пациента в зависимости от локализации патологии, степени ее выраженности и прочих особенностей.
Основные направления оперативного вмешательства при дискогенном болевом синдроме:
- декомпрессивные манипуляции с задним доступом;
- декомпрессивные операции с задним доступом и установкой стабилизирующих систем;
- декомпрессивные манипуляции с передним доступом и установкой стабилизирующих систем;
- пластическое корректирование межпозвоночных дисков;
- эндоскопические операции;
- микрохирургия (дискэктомия) с применением микроскопа, видеомониторинга и эндоскопа.
Операционные доступы
Традиционно наиболее распространенными являются операции с задним доступом для декомпрессии. Они различаются между собой объемами хирургического доступа. Традиционное классическое удаление грыжевого выпячивания обычно связано со значительной травматизацией кожных покровов, мышц, связок, резекцией костных структур (суставных отростков, части дужки или всей дужки). Подобные операции требуют длительного послеоперационного восстановительного периода и реабилитации.
Для хирургического лечения грыж в пояснично-крестцовом отделе позвоночника иногда применяют передний внебрюшинный подход, известный в медицине как «радикальная передняя дискэктомия». Преимуществом этой методики является отсутствие тракции нервного корешка и дурального мешка сустава, а также спондилодез.
Спондилодез – хирургическая процедура на позвоночнике, направленная на сращение и обездвиживание смежных позвонков. Передняя дискэктомия показана для удаления межпозвоночных грыж, сочетающихся со спондилолистезом (смещение одного позвонка вперед или назад относительно другого) или дискогенной нестабильностью сегмента.
Объемы хирургического вмешательства и возможных манипуляций определяются в зависимости от расположения грыжи и ее взаимодействия с нервными и сосудистыми магистралями. Так, например, при локализации грыжи в срединной плоскости операция потребует максимального удаления желтой связки вплоть до суставных отростков, резекции смежных фрагментов дужек верхнего и нижележащего позвонков примерно до их середины.
При оперировании грыжи, расположенной парамедиально, необходимо выполнить удаление желтой связки и высокую краевую резекцию краниальной (вышележащей) дужки, особенно в месте ее перехода в суставный отросток. Заднебоковое выпячивание требует тотального удаления желтой связки в местах между дужками, в зоне входа в межпозвонковые отверстия, а также срезания нижней части краниальной дуги и освобождения дурально-корешкового угла.
Для удаления грыжи, локализованной фораминально, понадобится декомпрессия задней стенки межпозвонкового отверстия. Это требует выполнения тотального удаления желтой связки с ее фораминальной частью и резекции нижнего фрагмента верхней дужки и нижнего суставного отростка расположенного выше патологии позвонка.
Обзор основных направлений в хирургии позвоночника
Широкую распространенность в свое время получила пункционная чрескожная дискэктомия. Эта малоинвазивная процедура может осуществляться в амбулаторных условиях и занимает промежуточное место между классическим терапевтическим и хирургическим лечением. Целью операции является создание декомпрессивных условий в патологической зоне и снижение давления на нервный корешок. Чрезкожная дискэктомия эффективна на ранних стадиях заболевания, когда только вырисовывается смещение пульпозного ядра диска (локальная протрузия) без разрыва фиброзной оболочки.
Визуализация процесса производится эндоскопом, вводимым через операционный тубус. Для обеспечения лучшей видимости и прозрачности среды в эндоскоп постоянно подается и отводится по специальным каналам физиологический раствор натрия хлорида. Небольшие фрагменты удаляемого диска захватываются щипцами и вытаскиваются наружу.
Модифицированной версией чрезкожной дискэктомии является лазерная операция с применением видеоэндоскопа. В этом случае хирургический инструмент заменяется лазерным пучком, который позволяет дозировано воздействовать на патологические структуры диска (коагулировать или выпаривать пульпозное ядро).
Вышеперечисленные операции характеризуются не только эффективными лечебными результатами, но и вторичной профилактикой возникновения межпозвоночных выпячиваний, так как в оперированном диске развивается фиброз и склерозирование тканей.
Некоторые нейрохирурги достаточно сдержано относятся к этим процедурам из-за довольно ограниченного круга применения. Так, например, они не оправдываются при лечении полирадикулярного синдрома, грыжи межпозвоночного диска более 6 мм, секвестрах и мигрирующих фрагментах, стенозе спинномозгового канала и пр.
Основным направлением развития нейрохирургии в последние годы стали малоинвазивные методики и использование микрохирургических технологий, хотя техника проведения вмешательства остается неизменной. Эндоскопическое удаление грыжи по Дестандо подразумевает проведение операции с использованием микроскопа и местного, перидурального или общего наркоза. При этом надрез кожи составляет не более 15 мм, через который к патологическому месту проталкивают оперативный тубус.
Узкий промежуток трепанационного окна обеспечивает минимальную тракцию пораженного корешка и предотвращает повреждение других корешков, связанных с ним. После этого производится микродискэктомия выступающей части пульпозного ядра, но и эта операция имеет свои ограничения. Она неэффективна при застарелых осифицированных грыжах, сочетающихся с эпидуритом, варикозным расширением вен и прочими заболеваниями. Поэтому многие специалисты предпочитают проводить микрохирургическое вмешательство открытого типа с микроскопной и видеоэндоскопической визуализацией.
По методу Каспара осуществляется микрохирургическая операция с односторонним доступом. Она дает возможность сохранить опорные и функциональные качества пораженного позвоночно-двигательного сегмента, обеспечивает максимальную декомпрессию нервных и сосудистых структур, позволяет избежать нестабильности позвоночного столба. Все манипуляции проводятся под эндоскопическим наблюдением. В целом этот вид операции является высокотехнологическим синтезом микрохирургических и эндоскопических технологий удаления грыжи.
В случаях, когда консервативная терапия не принесла ожидаемых результатов, и на КТ и МРТ снимках отображается только фиброз, спайки и варикозное расширение эпидуральных вен, целесообразно использовать перидуральное ведение препаратов, которые ускоряют рассасывание и фиброзирование грыжевых выпячиваний. При этом очень важно ввести лекарство точно в зону конфликта. Транссакральная эпидурофиброэндоскопия (диаметр гибкого эндоскопа от 0,5 до 2,5 мм) дает возможность ввести эндоскоп через крестцовое отверстие вдоль дурального мешка к патологическому месту и совершить инъекцию.
Подобная операция позволяет проводить диагностику и терапию грыж в поясничном отделе позвоночника, разделять спайки, производить декомпрессию корешка, а также лечить несколько пораженных уровней сразу. После удаления эндоскопа пациенту ставится эпидуральный катетер, через который 3-5 дней вводятся лекарственные вещества (анестетики, гормоны, диуретики, ферменты и пр.). Главным достоинством подобного вмешательства является, то что эндоскоп вводится и продвигается через естественное анатомическое отверстие и практически исключает травматизацию тканей.
Побочные эффекты операций
Развитие микрохирургической и эндоскопической техники, оптики и малоинвазивные методики позволили существенно снизить количество неудовлетворительных результатов после удаления грыжи межпозвоночных дисков. Однако даже при всех своих современных достоинствах, операции на позвоночнике в 6-10% случаев требуют повторного хирургического вмешательства из-за рецидивов заболевания и возобновления болевых синдромов.
Причинами неудачного удаления и осложнений в послеоперационном периоде могут быть:
- длительное и/или избыточное растяжение корешка спинномозгового нерва и дурального мешка (оболочка спинного мозга, покрывающая его и основания нервных корешков);
- неудачная коагуляция тканей, повреждение эпидуральных вен, следующее за этим кровотечение и использование гемостатической губки для местного тампонирования;
- образование после операции в эпидуральном пространстве гематом чревато формированием фиброзных процессов, рубцово-спаечных образований, которые со временем вызовут новый более стойкий болевой синдром и неврологические отклонения;
- удаление не всех секвестров, отделившихся от патологического диска;
- резекция хрящевых тканей диска или костных элементов подразумевает использование металлического острого инструмента, а также вращательных и/или поступательно-возвратных действий, которые чреваты травматизацией жизненно важных анатомических структур позвоночного столба;
- развитие нестабильности позвоночно-двигательного сегмента, где проводилась операция.
Причинами нестабильности позвоночника в послеоперационном периоде достаточно часто становится чрезмерное повреждение мышечных, связочных и/или суставных структур во время проведения хирургических манипуляций, излишнее выскабливание (кюретаж) хрящевых тканей диска с травматизацией замыкательных пластинок сустава.
Развитие нестабильности оперированного участка в дальнейшем требует повторного вмешательства и установки стабилизирующих систем: эндопротезирования межпозвоночных дисков или фиксации патологического сегмента металлическими кейджами или титановыми пластинами.
Клинические исследования показывают, что причинами повторного оперирования в большинстве случаев являются неправильные действия хирурга из-за отсутствия необходимого и адекватного эндо- и видеоконтроля, а также недостаточное применение современных малоинвазивных разработок. Последствием подобных ошибок является неполное удаление грыжевого выпячивания и всех его секвестров или, наоборот, чрезмерный кюретаж.
Эндоскопический видеомониторинг
Избежать многих негативных последствий удаления грыжи межпозвоночного диска можно при помощи качественного эндовидеоконтроля всех манипуляций в полости и вокруг пораженного сегмента. Он дает возможность объективно оценить состояние патологии, ее размеры, размещение, характерные особенности, взаимодействие с дуральным мешком, нервными корешками и кровеносными сосудами.
Сохранив целостность эпидуральных вен, удается избежать интраоперационного кровотечения и неврологических отклонений, рефлекторного дефицита, которые могут развиться на фоне нарушений кровообращения позвоночных структур.
Как показывают статистические данные, после проведения микрохирургических операции число повторных вмешательств при возобновлении беспокоящих симптомов составляет примерно 10%. Эндовидеомониторинг позволил снизить этот показатель до 2%. Таким образом, использование качественной оптической и увеличивающей эндоскопической видеотехники предотвращает:
- дополнительное травмирование кровеносных сосудов и эпидуральных вен, формирование гематом, рубцов, спаек, эпидурита;
- развитие ишемических расстройств;
- механическое повреждение нервных корешков и спинного мозга.
Эндо- и видеоконтроль в подсвязочном пространстве помогает обнаружить секвестры, отделившиеся от растрескавшегося диска и мигрировавшие под заднюю продольную связку.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
Хирургия позвоночника и спинного мозга // Грыжи межпозвонковых дисков
Грыжа межпозвонкового диска является одной из самых частых причин болей в спине. Она представляет собой выпячивание либо выпадение в просвет позвоночного канала фрагментов межпозвонкового диска, возникающее на фоне остеохондроза позвоночника или вследствие травмы. При этом части пульпозного ядра прорываются сквозь фиброзное кольцо межпозвонкового диска, что приводит к компрессии (сдавливанию) нервных структур, вызывает сильное воспаление и отёк самого корешка и окружающих его тканей.
В большинстве случаев проблемы такого рода возникают в пояснично-крестцовом отделе позвоночника у мужчин в возрасте от тридцати до пятидесяти лет, ведущих малоподвижный, преимущественно сидячий образ жизни.

Далеко не всегда межпозвоночные грыжи легко дают о себе знать. Возникающие у пациентов боли в спине способны распространяться в нижние конечности и сопровождаться онемением и слабостью мышц в ноге и стопе. Характер болевых ощущений зависит от того, какие именно нервные корешки сдавливает выпячивание и как долго идёт патологический процесс.
В запущенной стадии ухудшается движение нижних конечностей, страдает функция тазовых органов: развиваются проблемы с мочеиспусканием, дефекацией, нарушается потенция.
Консервативная терапия предполагает соблюдение лечебно-охранительного режима, приём аналгетиков, сосудистых препаратов. После купирования острой фазы назначается рефлексотерапия с использованием щадящих методик мануальной терапии, вакуум-терапии, занятия лечебной физкультурой, направленные на повышение мышечной силы. По сути, такая тактика причины не устраняет, но уменьшает воспалительный компонент.
Горячие ванны, а также посещение бани и сауны, как правило, обеспечивают только непродолжительное временное улучшение (так называемый отвлекающий эффект) с последующим ухудшением состояния больного.
Если же после трёх-пятимесячного курса адекватных консервативных мероприятий сохраняются вышеперечисленные симптомы и признаки стабильной компрессии корешка либо произошло сдавление конского хвоста, встаёт вопрос о проведении хирургического лечения (во втором случае оно будет неотложным). Ведь имеющееся грыжевое выпячивание диска по-прежнему давит на нервные структуры и, помимо вероятности повторного воспаления и возвращения прежних жалоб, здесь существует опасность атрофии нерва, что неизбежно приведёт к утрате чувствительности, а также движений в ноге.
В зависимости от ситуации выполняется одна из следующих операций:
- лигаментэктомия, предполагающая иссечение участка желтой связки и сохранение дужек позвонков), удаление грыжи, кюретаж (то есть выскабливание) диска;
- ламинэктомия (удаление дужки вместе с остистым отростком позвонка при условии сохранения суставных отростков) без выполнения кюретажа диска — так называемая наружная декомпрессия;
- лапароскопическая дискэтомия (доступ производится со стороны брюшной полости) — вскрытие и удаление диска;
- микроскопическая ламинэктомия, подразумевающая последующее удаление грыжевого материала;
- чрескожный доступ (сбоку через мышцы делается прокол троакаром с вхождением в диск) и последующее удаление вещества диска;
- хемонуклеолизис — растворение (лизис) грыжевого материала посредством введения в поражённые диски фермента химопапаина.
(495) 506-61-01 — где лучше оперировать позвоночник и спинной мозг
ЗАПРОС в КЛИНИКУ
Источник
