Когда должны все боли после операции на позвоночнике
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
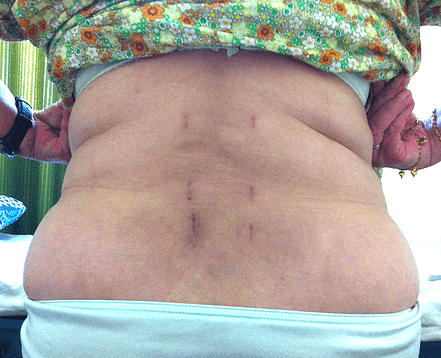
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения
Вероятность спонтанного кровотечения особенно высока при операциях с передним или боковым доступом. При их выполнении врачи вынуждены вскрывать брюшную полость или «пробираться» к позвоночнику через клетчаточные пространства шеи. Во время сложных манипуляций даже самый опытный специалист может повредить крупный сосуд или нерв.
Боковой доступ.
Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
Источник
Врачи-неврологи называют боли после операции на позвоночнике синдромом оперированного позвоночника. Такое наименование — неслучайно и широко используется в методических очерках западных специалистов. Там термин носит название FBSS. Аббревиатура расшифровывается как Failed Back Surgery Syndrome, что в переводе означает синдром, характерный неудачным оперативным вмешательствам в поясничной области позвоночника.
Существует и аналогичный синдром, характерный, однако, шейному позвоночному отделу. Его называют FNSS или Failed Neck Surgery Syndrome. В наших широтах синдром носит и другое название — постламинэктомический.
Болевой синдром в одном из поясничных отделов может присутствовать после проведения оперативного вмешательства на позвоночнике с целью уменьшения болевых ощущений, присутствующих в пояснице или нервных корешках. Иногда боли локализуются в нескольких зонах сразу и операция призвана их купировать. Тем не менее, после выхода пациента из наркоза, боли могут становиться еще интенсивнее и продолжительнее.
У пациентов, перенесших операцию на поясничном отделе позвоночного столба, боли могут возобновляться в 15-50% случаев. Процентное соотношение зависит от различных факторов, таких как тяжесть хирургического процесса, а также, способ оценки результатов проведенной процедуры. Статистические данные были собраны только в американских штатах, где ежегодно проводят более 200 тысяч операций подобного рода. Поэтому можно предположить, про процент рецидивов болей после операций на позвоночнике среди пациентов во всем мире может быть существенно увеличен.
Интересен тот факт, что процент проведения операций на позвоночнике с целью купирования болевого синдрома в США существенно больше, нежели во всем мире. Суммарная доля хирургических процедур в европейских странах за год приблизительно равна количеству оперативных вмешательств в Америке. Постоперационные боли в позвоночной области — серьезная проблема, которая требует пристального внимания и все еще изучается специалистами во всем мире.
Причины постоперационной боли
К сожалению, рецидив болей после операции на позвоночнике наступает все чаще с каждым новым хирургическим вмешательством. В позвоночном отделе, который подвергался операции, формируются спайки и рубцы, которые делают болевые ощущения еще интенсивнее. Выделяют следующие причины локализации болевых ощущений после оперативного процесса:
| В результате операции, в зоне, которая подвергалась хирургическому вмешательству, может локализоваться грыжа или опухоль |
| При операции по замене межпозвоночного диска, его остатки имеют свойство выпадать, образуя воспалительные процессы, которые и провоцируют болевые ощущения |
| В ходе оперативного вмешательства не была устранена компрессия, присутствующая в нервных структурах. Зачастую давление локализуется в воронке нервных корешков |
| После проведения операции, участок позвоночника, который был ей подвержен, может дестабилизироваться. Упомянутую причину бывает довольно сложно диагностировать. При этом связочный аппарат позвоночного столба, а также, нервные корешки, расположенные в области спинного мозга, подвергаются сдавливанию — перманентному или периодическому. От этого зависит и характер болевых ощущений |
К сожалению, даже самые современные операции с использованием нанотехнологий, такие как интрадискальная эндоскопия, не дают стопроцентной гарантии, что после проведения хирургического вмешательства болевые ощущения не вернутся и не приобретут более интенсивный характер. Как ни прискорбно, в 20% случаев доподлинно определить причину локализации боли после операции позвоночного столба до сих пор так и не удается.
Как избавиться
При диагностировании усиления болевого синдрома, который локализовался в позвоночнике после проведения операции, повторное хирургическое вмешательство противопоказано. Как упоминалось ранее, в поврежденном позвоночном отделе могут образоваться спайки и серьезные коллоиды, что только усугубит, а не облегчит состояние пациента.
Эффективным методом лечения болевого синдрома, возникающего в позвоночнике после операции, является классический метод врачевания болевых синдромов хронического характера. Лечение способно подействовать только в том случае, если применяется комплексно. Для устранения постоперационных болей принято использовать:
- Медикаментозную терапию.
- Физиотерапию.
- Мануальную терапию.
- Психотерапию.
В частных случаях, когда болевой синдром длительное время игнорируется и не подвергается врачеванию, он может приобрести хронических характер. В таком аспекте, полное выздоровление невозможно, и боли будут сопровождать пациента на протяжении всей жизни, то затухая, то возобновляясь с новой силой.
Часто, для устранения болевого синдрома, специалистом может назначаться технология SCS или нейростимуляция спинного мозга. По статистике, такая методика может быть целесообразной даже в тех случаях, когда на одном или сразу нескольких позвоночных отделах проводились множественные операции. Однако чем больше хирургических процессов перенес пациент, тем менее эффективной становится методика. Также, нейростимуляцию спинного мозга необходимо проводить на раннем этапе повторной локализации боли, поскольку длительное игнорирование проблемы способно в разы уменьшить эффективность метода лечения.
В том случае, если интенсивность болевого синдрома после операции продолжает расти, а методика SCS не действуют, специалистами может назначаться медикаментозная терапия, включающая применение анальгетиков наркотического характера.
В любом случае, своевременное обращение за помощью к врачу существенно увеличивает шансы выздоровления. Поэтому, почувствовав первые признаки болевого синдрома, локализовавшегося а позвоночном столбе после проведения хирургического вмешательства, необходимо немедленно пройти соответствующее обследование у специалиста.
Хотите получить такое же лечение, спросите нас, как?
Источник
Реабилитация после операции по удалению межпозвонковой грыжи.
Оперативное вмешательство — не последний шаг в лечении межпозвоночной грыжи поясничного отдела. После операции наступает долгосрочный, но очень важный период реабилитации, длительность которого варьируется от 3 до 12 месяцев.
Основные цели:
нормализация мышечного тонуса;
возвращение двигательных способностей;
стабилизация общего самочувствия больного;
нормализация функциональности опорно-двигательного аппарата,
возвращение человека к возможностям обслуживания самого себя;
облегчение состояния больного путем избавления его от болевых симптомов и различных неврологий;
Этапы реабилитации.
Восстановительный период можно условно поделить на этапы:
ранний (длительность 1,5-2 недели). В этот промежуток основой реабилитации является избавление пациента и предотвращение болевых ощущений, психологическую поддержку.
поздний (2-8 неделя). В это время осуществляется адаптация больного к самообслуживанию.
отсроченный — стартует по истечении 8 недель после операции и длится до конца жизни пациента. На этом этапе реабилитационные мероприятия нацелены на полное восстановление позвоночника, профилактику повторного появления заболевания, совершенствование опорно-двигательной системы.
Во время реабилитации существуют запреты к занятиям какой-либо деятельностью и проведению ряда других манипуляций.
После операции категорически запрещается:
Ранний период.
любые занятия спортом;
нахождение в сидячем положении;
употребление алкоголя, никотина;
поднятие грузов весом более 3000 г;
наклоны туловища вперед, в стороны, рывковые движения;
любое механическое воздействие на поврежденный участок;
передвижение в транспортных средствах в положении «сидя»;
нахождение в послеоперационном корсете более 2,5-3 часов в сутки;
занятия любыми физическими упражнениями без специального корсета;
Поздний период.
длительные поездки;
продолжительное сидение и стояние;
прыжки; силовые нагрузки более 8 кг;
длительное ношение поддерживающего корсета;
долгое пребывание в однообразной неудобной позе;
физические нагрузки без предшествующей разминки;
Физиотерапия.
Период реабилитации после хирургического устранения грыжи обязательно должен включать в себя ряд физиопроцедур:
электрофорез — проводится для наиболее глубокого введения медикаментозных средств через кожу. Результат процедур — устранение болевого синдрома, скорейшее выздоровление пациента.
КВЧ-терапия — стабилизирует тонус мышц, тонизирует связки, улучшает кровоток, обезболивает и снимает воспаление.
магнитотерапия — благодаря воздействию на пораженную область низкочастотного магнитного поля происходит активизация метаболизма, возобновление двигательных функций. Снижаются отечности, воспаления, боли.
фонофорез — такое название носит процедура, при которой в организм вводятся лекарства с помощью ультразвука. Воздействие фонофореза схоже с массажем, но без прилагаемых механических усилий. Помогают устранить воспаления и отеки.
внутритканевая электростимуляция — способствует восстановлению поврежденных нервов, улучшению питания в костной и хрящевой тканях, обезболивает.
ультразвук — ускоряет восстановительный процесс, участвует в стимуляции роста и питания клеток.
грязелечение — лечение грязями снимает воспаление, обезболивает, влияет на процесс рассасывания.
ударно-волновая терапия — помогает ускорить тканевую регенерацию при помощи акустической волны. Наряду с этим снижается интенсивность боли, уменьшаются отеки, происходит быстрое восстановление разрушенных клеток.
лечебный массаж — проведение массажа должно осуществляться строго по предписанию врача и только умелым специалистом. Если противопоказаний нет, то массирование проводится по методике при пояснично-крестцовом остеохондрозе.
Медикаментозная терапия.
НПВП и препараты-анальгетики — после перенесенной операции пациенты всегда испытывают боль. Связано это с тем, что из-за долгого давления межпозвоночной грыжей на спинномозговой нерв происходит его воспаление. Кроме того, в ходе хирургического вмешательства совершается травматизация мягких тканей и связок. Для облегчения и устранения болей человеку назначаются обезболивающие и нестероидные противовоспалительные препараты, к которым можно отнести «Нимесил», «Мовалиис», «Аэртал», «Ибупрофен» и другие.
Хондропротекторы — после того, как пациент был выписан из больницы, неврологи дают рекомендации по проведению курса внутримышечных инъекций препаратами-хондропротекторами. Обладая высоким анальгезирующим эффектом, хондропротекторы так же активно участвуют в обновлении поврежденных хрящей. К подобной группе медикаментов можно отнести «Алфлутоп» и «Хондролон», «Пииаскледин», «Структум» и пр.
Миорелаксанты — для купирования сильного напряжения мускул применяют препараты-миорелаксанты, к которым можно отнести «Мидокалм», «Сирдалуд» и пр.
Мочегонные препараты — иногда пациентам в качестве дополнения к основным методам назначают прием мочегонных средств для снятия отеков. Такие медикаменты выводят из организма лишнюю жидкость и способны улучшить микроциркуляцию в районе поясницы. К подобным медпрепаратам можно отнести «Верошпирон».
Витамины и минералы — такие добавки необходимы для восстановления метаболизма в мышечных волокнах и укрепления костной системы.
Стероиды и биостимуляторы — стероиды применяются для снятия воспаления в области повреждения. Препараты данной категории вводятся в область между спинномозговым каналом и спинным мозгом для более быстрого и эффективного воздействия. Биостимуляторы также оказывают противовоспалительное действие. Кроме того биостимуляторы назначают для регенерации разрушенных тканей и рассасывания рубцов.
Препараты психотропного действия — такие медикаменты являются частью комплексного лечения. Они обладают усиливающим действием, расслабляют мускулатуру. Кроме этого, психотропные средства обладают седативным эффектом. Представителями психотропной группы медицинских препаратов считаются «Галоперидол», «Прозак».
Механическая разгрузка.
Кинезитерапия — лечение при помощи специальных движений, которые подбираются и дозируются индивидуально. Такие упражнения выполняются с помощью определенных тренажерных приспособлений, которые оказывают длительное воздействие на позвоночный столб, мышцы и суставы благодаря вытяжению. Целью кинезотерапии является устранение давления на нервные корешки, и, следовательно, снижение боли. Кроме того, благодаря растяжениям позвоночного столба, происходит полноценное питание поврежденных тканей.
Тракционная терапия — по этим названием скрывается такая процедура как вытяжение позвоночника. Оно бывает подводным и «сухим», горизонтальным и вертикальным. Смысл манипуляции заключен в растяжении суставов и тканей позвоночника за счет массы тела (или утяжеления). Подобные методы терапии оказывают механическое влияние на скелетную ось, приводят к мышечному расслаблению, способствуют увеличению подвижности.
Лечебная физкультура.
О важности ЛФК в послеоперационный период говорит тот факт, что выполнять упражнения должны все без исключения люди, перенесшие оперативное удаление грыжи.
После проведения операции лечащий врач назначает комплекс определенных упражнений, целью которого являются:
тонизирование мышц;
повышение выносливости поддерживающих позвоночник связок, их растяжение;
улучшение кровотока в область повреждения, что предупреждает образование спаек;
Меры предосторожности:
каждое упражнение важно выполнять медленно, без рывков;
уведомить медработника о любом дискомфорте, ощутимом во время занятий;
при первых приступах боли важно немедленно снизить нагрузку или полностью остановиться;
Гидротерапия.
Травяные ванны — помогают избавить пациента от болезненных ощущений и снимают мышечное напряжение.
Радоновые ванны — широко применяются для стабилизации нервно-мышечной проводимости и улучшения циркуляции крови.
Сероводородные и сульфидные ванны — ускоряют метаболические процессы, улучшают кровообращение, стимулируют регенеративные процессы, нормализируют сокращения мышц.
Скипидарные ванны — способствуют улучшению микроциркуляции крови, активизируют восстановительные процессы, принимают участие в регенерации клеток, помогают избавиться от рубцов и спаек. Препятствуют развитию воспалений.
Источник
