Лечение и реабилитация заболеваний позвоночника

Реабилитация —это комплекс мероприятий, направленных на полное или частичное восстановление утраченных в результате заболевания функций или компенсация ограничений, вызванных затяжным хроническим процессом. Реабилитация нужна для предотвращения рецидива процесса, то есть в неё заложена профилактика. В реабилитационные мероприятия при заболеваниях позвоночника включают лечебную физическую гимнастику (ЛФК), массаж, вытяжение, физиотерапевтическое воздействие, и, конечно же, медикаментозную коррекцию патологических проявлений заболевания, то есть всё многообразие известных медицине лечебных средств и методик.
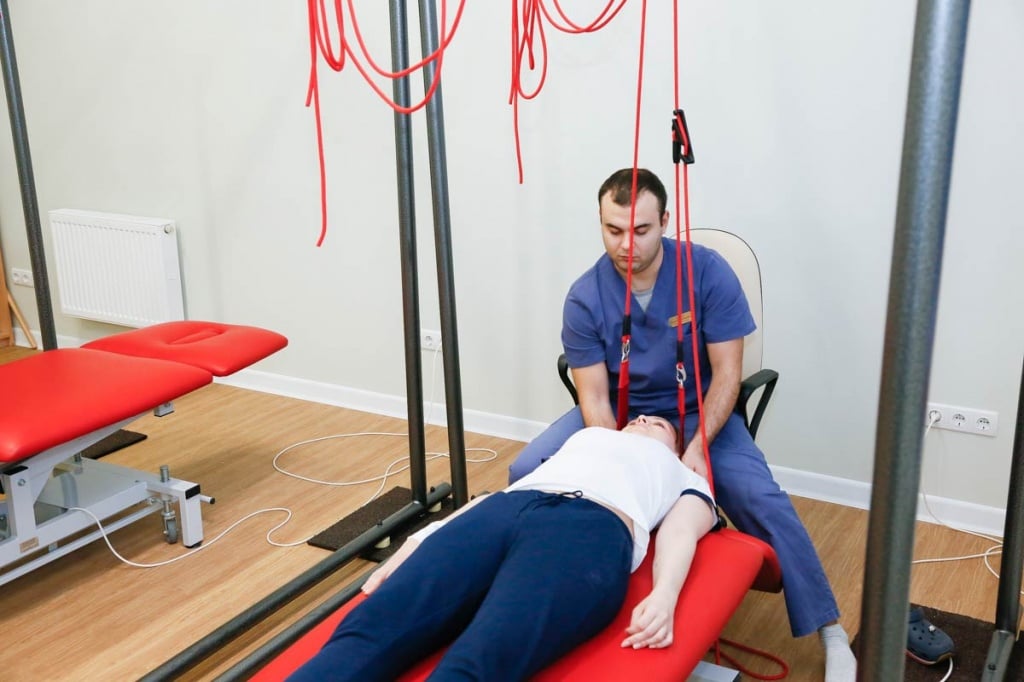
Когда начинать реабилитацию?
Правильная реабилитация при заболеваниях позвоночника должна начинаться, как только миновала угроза жизни. В принципе, при заболеваниях позвоночника, как правило, считается, что таковой угрозы нет. Но мы забываем, что от спинного мозга отходят нервы к абсолютно всем органам и системам, а когда и органы изношены, и от спинного мозга поступают не совсем адекватные нервные импульсы, не позволяющие органу правильно работать и задающие извращённый ритм органной жизнедеятельности, то впору опасаться за жизнь.
При дегенеративных, деструктивных и других заболеваниях позвоночного столба реабилитация должна начинаться сразу после регрессии острого процесса, как только снимается воспаление и отёк тканей, проявляющийся ярким болевым синдромом. Почему так рано? Задержка формирует дополнительное ограничение функциональных возможностей уже от бездеятельности.
Вспомните, как дрожат ноги и пропадает ощущение твёрдости почвы после нескольких дней лежания в постели с острым радикулитом, боли почти нет, а разогнуться сложно. Позвоночник становится как несмазанный механизм, а всего-то полежал пару дней почти без движений.
Реабилитация проводится на этапе стационарного лечения и после выписки — амбулаторно, она непрерывна и преемственна, то есть на пути следования пациента от обострения до полного выздоровления каждый занимающийся им доктор должен чётко представлять, что с пациентом происходило до встречи с ним. Каждый врач, участвующий в ведении пациента должен обязательно информировать своих коллег, принимающих больного, что было сделано и почему, а также о перспективах реабилитационной стратегии.
Что должны учитывать при проведении реабилитации?
Реабилитационные мероприятия направлены на причину заболевания. Заболевания позвоночника, как правило, имеют хроническое течение с периодами обострений и временами благополучия. Поэтому реабилитация требуется на любом этапе развития процесса: после лечения обострения, во время затишья для предотвращения рецидива или восстановления объёма движений.

Изменения в позвоночном столбе основаны на раннем старении межпозвонковых дисков, недостаточном кровоснабжении костной ткани, быстром стирании минимальных гиалиновых хрящей и постоянной, но незаметной, микротравме. Микротравма преследует позвоночник в транспорте при попадании в дорожные неровности и резком торможении, скачках лифтовой кабины, резких поворотах туловища, вынужденном положении на неудобном офисном стуле и даже во время сна на «неправильном» матрасе. А также влияет постоянное давление на позвоночник избыточного веса и недостаточная физическая активность, не позволяющая создать хороший мышечный каркас.
При определённых усилиях можно поддерживать оптимальный вес тела, постоянно заниматься физкультурой, но преодолеть старение позвоночника невозможно. Если нельзя сохранить позвоночник молодым со всей полнотой его функций, то существуют возможности восстановления и поддержания оптимального объёма движений, что также поможет избежать периодов обострения боли в спине.
На первом этапе, необходимо уменьшить боль. Для этого необходимо проконсультироваться у врача, начать медикаментозное лечение, ограничить движения, создать максимальный охранный режим — это обеспечит постепенное затихание воспаления, отека и уменьшение «ущемления» межпозвонковой грыжей нервного корешка. Затем приступают к максимально возможной ликвидации причины страдания, к примеру, лечению межпозвоночной грыжи, и формированию мышечного корсета, хорошо поддерживающего позвоночник.
Далее проводятся мероприятия по укреплению связочного аппарата позвоночного столба, что ограничит избыточные движения (вращения, сгибание) позвонков и усилит репаративные процессы. Необходимо учитывать и механизм возникновения боли в спине. Поэтому не всякую деформацию позвоночника требуется усиленно выправлять, стараясь вернуть юношескую прямоту спине. Отчасти деформация позвоночника — это компенсаторная реакция околопозвоночных мышц, берущих на себя часть его нагрузки и как бы защищающих позвонки.
На каждом этапе используют определённые методики и оборудование в сочетании с лекарственным воздействием. Применение нестероидных противовоспалительных препаратов помогает уменьшить реактивное воспаление окружающих тканей, десенсибилизирующие — противоаллергические средства снимут избыточную атаку собственной иммунной системы на свои нездоровые ткани. Для ликвидации отёчности тканей требуется применение препаратов, нормализующих кровообращение и отток лимфы, а также предотвращающих образование микротромбов в венозной системе.
Подбираются процедуры и мероприятия строго индивидуально, с учётом не только главного патологического процесса, вызвавшего боль в спине, но и организма вообще, сопутствующих болезней и индивидуальных физиологических особенностей. Кроме того, конечная цель реабилитации должна учитывать и социальную составляющую, к примеру, у работающего и пенсионера разная степень физической активности и несовпадающие жизненные задачи.

Кто осуществляет реабилитацию?
Каждый больной — индивидуальность со своими особенностями и их сочетанием. Ему требуется собственная программа реабилитации, учитывающая только его анатомо-физиологические возможности, патологические состояния, сопутствующие заболевания, реакцию организма на процедуры и сочетание их с лекарствами.
Качественная реабилитация — дело не одного специалиста, а мультидисциплинарной бригады. Во время стандартного лечения у больного есть лечащий врач, определяющий главный вектор диагностики и терапии, и этого достаточно. Реабилитацию осуществляет и невролог, и нейрохирург, и ортопед-травматолог, и физиотерапевт, и врач лечебной физкультуры, и массажист, и психолог, а ещё при повышении давления необходимы консультации терапевта, при сопутствующих заболеваниях сердца — кардиолога, эндокринолога — при сахарном диабете и не только.
Всей мультидисциплинарной врачебной командой управляет специалист по медицинской реабилитации, для качественной восстановительной терапии в необходимом объёме владеющий всеми перечисленными специальностями, но особенно хорошо именно реабилитацией вертеброневрологической патологии. И такой специалист Юсуповской больницы будет рядом с Вами возвращать Вас к активной и полноценной жизни.
Источник
Часто при заболеваниях позвоночника пациенты очень боятся операций на позвоночнике, считая, что это опасно для здоровья. Хорошей новостью является то, что девяносто процентов людей, у которых есть проблемы в позвоночнике ( протрузия диска, остеохондроз, спондилез ,грыжа диска, сколиоз, кифоз) и хронические боли в спине никогда не будут нуждаться в хирургическом лечении позвоночника, поскольку большинство проблем решаются с помощью консервативного лечения . Консервативные методы лечения боли в спине или шее включают широкий спектр вариантов лечения: от обычных лекарств до более необычных методик, таких как акупунктура или биологическая обратная связь. Лечение позвоночника может проводиться с использованием одновременно нескольких методов, хотя в некоторых случаях более оптимальным является последовательное использование методик. Цель лечения позвоночника состоит в том, чтобы максимально использовать менее инвазивные методы лечения, в то время как более инвазивные варианты лечения рассматриваются, когда консервативные варианты терпят неудачу.
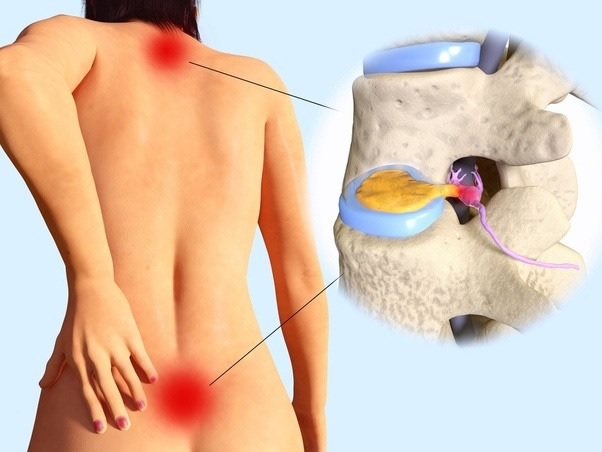
Острая и хроническая боль
Боль в спине можно разделить на две категории: острую и хроническую. Хотя традиционно хроническая боль определялась как боль, продолжающаяся более шести месяцев, в последнее время специалисты здравоохранения рассматривают хроническую боль, как постоянные боли после устранения первоначального повреждения тканей. Например, для того чтобы классифицировать боли после операции на позвоночнике, как хронические, может потребоваться шесть месяцев, а боль после простого растяжения может быть классифицирована, как хроническая боль намного раньше.
Пассивное и активное лечение
Существует определенное различие между пассивным и активным лечением. Первоначально эти виды лечения можно использовать в комбинации, что позволяет быстрее вернуть мобильность пациенту, но в долгосрочной перспективе активные методы лечения имеют более продолжительный эффект на здоровье позвоночника.
Пассивное лечение
Пассивные методы используются первоначально для того, чтобы уменьшить боль и пациент смог подготовиться к восстановлению активности. Эти процедуры, такие как, ультразвук, TENS и др., направлены на уменьшение боли, тогда как реальное лечение заключается в восстановлении правильного стереотипа движений с помощью укреплению мышечно-связочного аппарата.
Активное лечение
Активная часть лечения — это занятия физическими упражнениями, включая компоненты на растяжение, укрепление и выносливость. Растяжка помогает повысить гибкость и диапазон движения. Упражнения с отягощением или сопротивлением необходимы для увеличения мышечной силы. Усиление мышц помогает разгрузить позвоночник и суставы. Особое значение для лечения заболеваний спины имеет укрепление позвоночного столба .Так называемая «динамическая стабилизация» помогает снизить векторы силовых нагрузок силы на позвоночник, диски и нервы. Для улучшения выносливости используются длительные повторные движения — это увеличивает стойкость к аэробным нагрузкам, а также уменьшат боль.
Консервативное лечение
Медицинские и альтернативные методы лечения
Альтернативные методы лечения обычно относятся к нетрадиционным медицинским вмешательствам, которые не имеют достаточной научно доказательной базы. Однако альтернативная медицина становится все более популярной и часто применяется в лечении позвоночника . Линия между традиционными и альтернативным методами лечения становится с каждым годом все более размытой . Хорошим примером является повышенная популярность и использование медицинской акупунктуры.
Независимо от консервативного метода, больший успех обеспечивается в тех случаях, когда пациенты активно участвуют в лечении, уделяя особое внимание восстановлению функции, а не только устранению боли.
Лекарственные препараты
Лекарственная терапия — наиболее распространенное метод лечение как острых, так и хронических болей в позвоночнике. Некоторые медикаменты не только облегчают боль, но также уменьшают воспаление или помогают снизить мышечный спазм. Типичные категории препаратов, которые могут быть использованы в лечении позвоночника, включают:
- Ацетаминофен (анальгетик)
- Нестероидные противовоспалительные препараты (НПВП) (включая аспирин, ибупрофен, напроксен и другие)
- Ингибиторы COX-2 (Celebrex)
- Мышечные релаксанты (Flexeril, Zanaflex, Skelaxin и другие)
- Антидепрессанты (Elavil, Pamelor, Cymbalta и другие)
- Противосудорожные препараты (Нейронтин, Лирика и другие)
- Анальгетики (трамадол, дарвоцет)
- Опиодные анальгетики (гидрокодон, оксикодон, оксиконтин)
- Физическая терапия и физические упражнения
ЛФК
Физические упражнения считаются основой лечения при консервативном лечении позвоночника. При наличии боли в спине или ноге человек значительно уменьшает объем движений для того, чтобы уменьшить боль.
Тем не менее, длительный постельный режим или иммобилизация вызывают ухудшение состояния, гипотрофию мышц и скованность в суставах, что приводит к патологическому циклу боли и слабости, поэтому иммобилизация должно быть ограничена.
Упражнения по укреплению и растягиванию спины следует начинать как можно быстрее. Эти упражнения не должны вызывать боли в спине, шее или конечностях. Упражнения могут, рекомендованы любым врачом, но лучше, если программу упражнений подберет врач ЛФК и подбор будет проведен с учетом конкретных проблем каждого пациента. Кроме того, большое значение имеет изменение распределения векторов нагрузки на позвоночник за счет снижения веса, правильной механике тела и достижения правильной эргономики на работе и дома. Такой комплексный подход к двигательной деятельности позволяет избежать повторной травмы или обострения боли.
Спинальные инъекции
Разнообразие спинальных инъекций может быть использовано для диагностики и / или лечения боли в области шейного, грудного, поясничного и крестцово-копчикового отдела позвоночника. Спинальные процедуры можно разделить на диагностические или терапевтические, хотя некоторые из них могут выполняться и для достижения того и другого.
В этих инъекциях используют анестетик и / или стероидный препарат. Спинальные инъекции лучше всего проводить с помощью методов визуализации для обеспечения точности процедуры. Все инъекции, выполняемые в терапевтических целях, предназначены для уменьшения воспаления и облегчения боли. Тип инъекции зависит от конкретного диагноза и причины симптомов.
Эпидуральная блокада
Эпидуральная инъекция стероидов — процедура, при которой стероидный препарат вводится в эпидуральное пространство. Существуют различные методы, используемые в зависимости от того, были ли предыдущие операции и анатомической особенности области инъекции. Селективная блокада нервного корешка (SNRB) очень похожа на эпидуральную инъекцию, но без использования стероида. Эта инъекция, используется для диагностических целей, позволяет на несколько часов снять боль и помогает определить местонахождение источника боли.
Блокада медиального ответвления корешка
С каждой стороны позвонков есть небольшие суставы, которые соединяют позвонки, и изменения в этих суставах могут стать источником боли. Когда боль в суставах суставов диффузна и не соответствует определенной структуре нервного корешка, может быть использована блокада медиальной ветки корешка для диагностики боли, причиной которой являются фасеточные суставы. Золотой стандарт — это инъекция в фасеточный сустав и / или медиальную ветвь . Внутрисуставная фасеточная инъекция- это процедура, при которой препарат вводится в сустав и обычно является терапевтической. Инъекции могут также использоваться для лечения боли в крестцовом суставе (SI), которая часто возникает после острых травм, беременности и у пациентов с пояснично-крестцовым сращением. Инъекция в суставную капсулу является терапевтической и диагностической.
Физиотерапия.Этот метод лечения позвоночника актуален как при остром болевом синдроме, так и для реабилитации. При остром болевом синдроме эффективны такие физиопроцедуры, как криотерапия, хивамат, электрофорез. Для лечения хронических состояний успешно применяются такие методы как ХИЛТ –терапия, УВТ и т.д.
Мануальная терапия и остеопатия могут быть использованы для выявления симптомов и диагностики проблем позвоночника и обычно эти методы лечения эффективны, когда применяются в сочетании с активной терапией, такой как последовательная программа упражнений, которая помогает восстановить функциональность позвоночника.
Тракционная терапия. Метод вытяжения позвоночника с помощью специального оборудования используется для лечения корешкового синдрома и за счет увеличения расстояния между позвонками позволяет уменьшить компрессионное воздействие на корешок.
Массаж. Этот метод лечения позвоночника используется очень часто для того, чтобы уменьшить напряжение мышц и улучшить локальный кровоток.
Иглорефлексотерапия.Этот метод довольно часто используется при лечении заболеваний позвоночника и в комплексе с другими методиками позволяет снять боль и восстановить чувствительность.
Пролотерапия. Это метод лечения позволяет улучшить регенерацию поврежденных тканей при заболеваниях позвоночника.
Биологическая обратная связь. В частности, психотерапия может помочь уменьшить потребление обезболивающих препаратов и повысить уровень активности путем изменения поведения посредством изменения мыслей и самосознания.
Хирургические методы лечения
Когда консервативные методы лечения позвоночника оказываются неэффективными, то целесообразно рассмотреть вопрос об оперативном лечении.
Хирургия позвоночника обычно использует при наличии компрессии корешков (спинного мозга) или при наличии нестабильности двигательных сегментов. Хирургическое лечение рассматривается только в тех случаях, когда точно определен источник боли, такой как грыжа межпозвоночного диска, сколиоз или спинальный стеноз.
Прежде чем пациенту согласиться на оперативное лечение, рекомендуется пройти консультацию нескольких нейрохирургов, что позволит принять обоснованное решение о лечении, которое наилучшим образом поможет восстановить обычный образ жизни и желаемый уровень физической активности.
Открытая операция или минимально инвазивная хирургия?
Традиционно хирургия позвоночника обычно проводится как открытая хирургия. Это влечет за собой большое рассечение тканей для оперативного доступа для того, чтобы хирург мог увидеть патологию и получить доступ к анатомическим структурам позвоночника. Тем не менее, современные технологии с каждым годом расширяют возможности малоинвазивных хирургических методов лечения позвоночника.
Поскольку минимально инвазивная хирургия позвоночника не использует большие разрезы и смещение мышц и тканей, окружающих позвоночник, то это значительно сокращает время операции. Кроме того, минимальное повреждение тканей позволяет существенно снизить болевые проявления после операции и быстрее восстановиться.
Методы визуализации при операциях на позвоночнике.
Оперативные вмешательства под рентген – контролем позволяют проводить хирургические манипуляции достаточно точно, и это, например, позволяет устанавливать кейджи или импланты с гораздо большей точностью, чем под визуальным контролем. Как правило, КТ выполняется до операции, а во время операции проводится сравнение изображений, полученных во время операции пациента с дооперационными, что дает представление в реальном времени об анатомическом положении и возможность ориентации при оперативном доступе. Обычно используются предоперационная компьютерная томография (КТ) и интраоперационная флюороскопия (рентгеновское обследование в реальном времени), так как они позволяют хирургам проводить операции с максимальным уровнем точности и безопасности.
Не всем пациентам показаны малоинвазивные хирургические процедуры под контролем КТ. В некоторых случаях необходимы обширные открытые операции.
Хирургические подходы
Независимо от того, открытая ли операция или малоинвазивная, доступ в позвоночник можно получить с разных сторон. Они называются хирургическими подходами:
- Передний подход: как следует из названия, хирург проводит доступ к позвоночнику с передней части тела, через брюшную полость.
- Задний подход: разрез проводится на спине.
- Боковой подход: путь к позвоночнику осуществляется через боковую поверхность туловища.
Основные хирургические методики
- Дискэктомия или микродискэктомия: удаление грыжи межпозвонкового диска для декомпрессии корешка. Микродискэктомия — процедура которая проводится под КТ –контролем.
- Ламинэктомия: удаление тонкой костной пластины задней части позвонка, для увеличения пространства в пределах позвоночного канала и снятия давления на корешок.
- Ламинотомия: удаление части позвоночной арки (ламины), которая покрывает спинной мозг. При ламинотомии удаляется меньше кости, чем при ламинэктомии.
- Как ламинэктомия, так и ламинотомия являются декомпрессионными процедурами. Декомпрессия обычно означает, что устраняется компрессионное воздействие на спинномозговой корешок.
- Фораминотомия: удаление кости или ткани около / в фораминальном канале, откуда корешки спинного мозга выходят из позвоночника.
- Замена диска: в качестве альтернативы процедуры сращения, поврежденный диск заменяется искусственным.
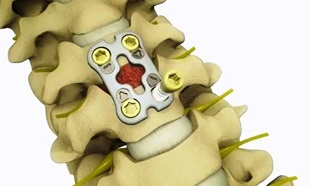
- Спондилодез: хирургическая техника, используемая для соединения двух позвонков. Фиксация позвонков может включать в себя использование костного трансплантата и инструментария (например, стержней, винтов). Существуют различные типы костного трансплантата, такие как собственная кость пациента (аутотрансплантат) и донорская кость (аллотрансплантат).
Источник
