Мальформации шейного отдела позвоночника

Артериовенозная мальформация – церебральная сосудистая аномалия развития. Для нее характерно образование в некоторых участках головного или спинного мозга сосудистого клубка, состоящего из артерий и вен, соединяющихся друг с другом непосредственно, то есть без участия капиллярной сети.
Заболевание встречается с частотой 2 случаев на 100 000 населения, ему больше подвержены мужчины. Чаще оно клинически проявляется в возрасте от 20 до 40 лет, но иногда дебютирует и после 50 лет.
Главная опасность артериовенозной мальформации заключается в риске возникновения внутричерепных кровоизлияний, способных привести к гибели или повлечь стойкую инвалидность.
 Сосудистый клубок в головном мозге при артериовенозной мальформации
Сосудистый клубок в головном мозге при артериовенозной мальформации
Причины и факторы риска
Артериовенозная мальформация – врожденная патология, не являющаяся наследственной. Основная ее причина – негативные факторы, влияющие на процесс закладки и развития сосудистой сети (в I триместре беременности):
- внутриутробные инфекции;
- некоторые общие заболевания (бронхиальная астма, хронический гломерулонефрит, сахарный диабет);
- применение лекарственных препаратов, обладающих тератогенным эффектом;
- курение, алкоголизм, наркомания;
- воздействие ионизирующей радиации;
- интоксикация солями тяжелых металлов.
Артериовенозные мальформации могут находиться в любом участке головного или спинного мозга. Так как в подобных сосудистых образованиях отсутствует капиллярная сеть, сброс крови происходит непосредственно из артерий в вены. Это приводит к тому, что в венах повышается давление и их просвет расширяется. Артерии при данной патологии имеют недоразвитый мышечный слой и истонченные стенки. Все в совокупности повышает риск развития разрыва артериовенозной мальформации с возникновением угрожающего жизни кровотечения.
При внутричерепном кровоизлиянии, связанном с разрывом артериовенозной мальформации, погибает каждый десятый пациент.
Прямой сброс крови из артерий в вены в обход капилляров влечет за собой нарушения дыхания и обменных процессов в мозговой ткани в области локализации патологического сосудистого образования, что становится причиной хронической локальной гипоксии.
Формы заболевания
Артериовенозные мальформации классифицируются по размеру, локализации, гемодинамической активности.
По локализации:
- Поверхностные. Патологический процесс протекает в коре головного мозга или в расположенном непосредственно под ней слое белого вещества.
- Глубокие. Сосудистый конгломерат находится в подкорковых ганглиях, в районе извилин, в стволе и (или) желудочках головного мозга.
По диаметру клубка:
- мизерные (менее 1 см);
- маленькие (от 1 до 2 см);
- средние (от 2 до 4 см);
- большие (от 4 до 6 см);
- гигантские (свыше 6 см).
В зависимости от особенностей гемодинамики артериовенозные мальформации бывают активными и неактивными.
 Артериовенозная мальформация способна локализоваться в любой части тела, но чаще всего – в сосудах шеи и головы
Артериовенозная мальформация способна локализоваться в любой части тела, но чаще всего – в сосудах шеи и головы
Активные сосудистые образования легко обнаруживаются при ангиографии. В свою очередь, они делятся на фистульные и смешанные.
К неактивным мальформациям относятся:
- некоторые виды каверном;
- капиллярные мальформации;
- венозные мальформации.
Симптомы
Артериовенозная мальформация нередко протекает бессимптомно и обнаруживается случайно, во время обследования по другому поводу.
При значительном размере патологического сосудистого образования оно оказывает давление на ткани головного мозга, что приводит к развитию общемозговых симптомов:
- распирающей головной боли;
- тошноты, рвоты;
- общей слабости, снижения трудоспособности.
В ряде случаев в клинической картине артериовенозной мальформации могут появляться и очаговые симптомы, связанные с нарушением кровоснабжения определенного участка головного мозга.
При расположении мальформации в лобной доле для пациента характерны:
- моторная афазия;
- снижение интеллекта;
- хоботковый рефлекс;
- неуверенная походка;
- судорожные припадки.
При мозжечковой локализации:
- мышечная гипотония;
- горизонтальный крупноразмашистый нистагм;
- шаткость походки;
- нарушение координации движений.
При височной локализации:
- судорожные приступы;
- сужение полей зрения, вплоть до полного выпадения;
- сенсорная афазия.
При локализации в области основания мозга:
- параличи;
- нарушения зрения вплоть до полной слепоты на один или оба глаза;
- косоглазие;
- затруднения при движении глазных яблок.
Артериовенозная мальформация в спинном мозге проявляется парезами или параличами конечностей, нарушением всех видов чувствительности в конечностях.
При разрыве мальформации возникает кровоизлияние в ткани спинного или головного мозга, что приводит к их гибели.
Риск разрыва артериовенозной мальформации составляет 2–5%. Если однажды кровоизлияние уже имело место, риск рецидива увеличивается в 3-4 раза.
Признаки разрыва мальформации и кровоизлияния в головной мозг:
- внезапная резкая головная боль высокой интенсивности;
- светобоязнь, нарушения зрения;
- нарушения речевой функции;
- тошнота, многократная, не приносящая облегчения рвота;
- параличи;
- потеря сознания;
- судорожные припадки.
Разрыв артериовенозной мальформации в спинном мозге приводит к внезапному параличу конечностей.
Читайте также:
Головокружение: 6 основных причин
8 простых способов борьбы с бессонницей
6 способностей организма, которые мы не контролируем
Диагностика
Неврологический осмотр позволяет выявить симптомы, характерные для поражения спинного или головного мозга, после чего пациенты направляются на ангиографию и компьютерную или магнитно-резонансную томографию.
 Артериовенозная мальформация, выявленная при КТ-ангиографии
Артериовенозная мальформация, выявленная при КТ-ангиографии
Заболевание встречается с частотой 2 случаев на 100 000 населения, ему больше подвержены мужчины. Чаще оно клинически проявляется в возрасте от 20 до 40 лет, но иногда дебютирует и после 50 лет.
Лечение
Единственный метод, позволяющий устранить артериовенозную мальформацию и тем самым предотвратить развитие осложнений – хирургическое вмешательство.
Если мальформация расположена вне функционально значимой зоны и ее объем не превышает 100 мл, ее удаляют классическим открытым методом. После трепанации черепа хирург перевязывает приводящие и отводящие сосуды сосудистого клубка, затем выделяет его и удаляет.
 Классический способ удаления артериовенозной мальформации
Классический способ удаления артериовенозной мальформации
При расположении артериовенозной мальформации в глубинных структурах мозга или функционально значимых областях провести ее транскраниальное удаление бывает сложно. В этих случаях предпочтение отдается радиохирургическому методу. Его основные недостатки:
- длительный период времени, требующийся для облитерации сосудов мальформации;
- низкая эффективность при удалении сосудистых сплетений, диаметр которых превышает 3 см;
- необходимость выполнения повторных сеансов облучения.
Еще один способ удаления артериовенозной мальформации – рентгенэндоваскулярная эмболизация питающей артерии. Данный метод может быть применен только в случае наличия доступного для катетеризации кровеносного сосуда. Его недостатками являются необходимость поэтапного лечения и низкая эффективность. Как показывает статистика, рентгенэндоваскулярная эмболизация позволяет добиться полной эмболизации сосудов мальформации только в 30–50% случаев.
В настоящее время большинство нейрохирургов отдают предпочтение комбинированному удалению артериовенозных мальформаций. Например, при значительном их размере сначала применяют рентгенэндоваскулярную эмболизацию, а после уменьшения сосудистого конгломерата в размере осуществляют его транскраниальное удаление.
Возможные осложнения и последствия
Наиболее опасные осложнения артериовенозных церебральных мальформаций:
- кровоизлияние в спинной или головной мозг;
- развитие стойких неврологических нарушений (в том числе параличей);
- летальный исход.
Единственный метод, позволяющий устранить артериовенозную мальформацию и тем самым предотвратить развитие осложнений – хирургическое вмешательство.
Прогноз
Риск разрыва артериовенозной мальформации составляет 2–5%. Если однажды кровоизлияние уже имело место, риск рецидива увеличивается в 3-4 раза.
При внутричерепном кровоизлиянии, связанном с разрывом артериовенозной мальформации, погибает каждый десятый пациент.
Профилактика
Артериовенозная мальформация представляют собой аномалию внутриутробного развития сосудов, поэтому не существует мер профилактики, позволяющих целенаправленно предотвратить ее развитие.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
Артерио-венозные мальформации спинного мозга — методы диагностики, лечения по Европейским рекомендациям
Сосудистые пороки развития редко встречаются в спинном мозге и часто неправильно диагностируются. К ним относятся врожденные каверномы, артериовенозные мальформации (АВМ), приобретенные артериовенозные фистулы твердой мозговой оболочки. АВМ включают перимедуллярные фистулы, гломерулярные АВМ и ювенильные АВМ.
Интрадуральные артерио-венозные мальформации (АВМ) кровоснабжаются спинальными артериями, в то время как дуральные мальформации кровоснабжаются менингеальными артериями, являющими ветвями корешковых артерий. 80% всех АВМ спинного мозга представляют собой дуральные фистулы с частотой возникновения 5-10 на миллион населения в год. АВМ твердой мозговой оболочки проявляются во взрослом возрасте, в то время как спинномозговые АВМ поражают молодых людей.
Клиническая картина представлена прогрессирующей миелопатией и/или радикулопатией с приступами внезапного или флуктуирующего ухудшения вплоть до поперечного поражения. Субарахноидальное кровоизлияние редко встречается при перимедуллярных фистулах и часто при ангиомах.
Клиническая симптоматика отражает поражение нижних двигательных нейронов, нарушение сфинктеров, поперечные чувствительные поражения и частично симптомы поражения верхних двигательных нейронов. Мышечные боли и боли в пояснице были зарегистрированы у 30% пациентов с артериовенозными фистулами твердой мозговой оболочки. В большинстве случаев имеет место различная степень нарушения чувствительности.
Частое несоответствие локализации дуральной фистулы клиническим симптомам поражения спинномозгового уровня также подтверждает теорию о неадекватном венозном оттоке. 50% пациентов, не получающих лечения, становятся инвалидами в течение трех лет.
Симптомы:
— Грудная сенсомоторная миелопатия.
— Спастический парапарез.
— Нарушения функции тазовых органов.
— Спинальные атаксии.
— Боль в спине и корешковые боли.

Схематическое изображение различных типов артерио-венозной мальформации (АВМ).
Левая артерио-венозная фистула ТМО, средняя перимедуллярная фистула, правая артерио-венозная мальформация (АВМ).
а) Артериовенозные фистулы твердой мозговой оболочки спинного мозга. Артериовенозные фистулы твердой мозговой оболочки локализуются сбоку в твердой мозговой оболочке вблизи места выхода корешка нерва. Она кровоснабжается радикуломенингеальной ветвью соответствующей сегментарной артерии. Венозный отток проходит по перимедуллярным венам вдоль поверхности спинного мозга с ретроградным заполнением, окклюзией и расширением венозного сплетения.
Также нарушается местный венозный отток из интрадурального пространства. Высокое венозное давление считается возможной причиной клинических симптомов, приводя к снижению перфузии, ишемии и отеку.
Артериовенозные фистулы твердой мозговой оболочки становятся симптоматическими в пожилом возрасте. Преобладают пациенты мужского пола. В большинстве случаев дуральный артериовенозный очаг находится в нижнем грудном или поясничном отделе. Направление преобладающего венозного оттока из самых артериовенозных фистул твердой мозговой оболочки является ростральным.
Хирургическое лечение состоит в прекращении интрадурального венозного оттока. Кроме того, возможно эндоваскулярное лечение жидкими эмболами.
— Кровоснабжение: менингеальные, корешковые, экстрадуральные артерии
— Локализация фистулы: сбоку в твердой мозговой оболочке вблизи точки проникновения корешка нерва
— Венозный отток: перимедуллярно, нарушение местного венозного оттока
Патофизиология. Наиболее важным патогенетическим фактором артериовенозных фистул твердой мозговой оболочки является высокое венозное давление в результате артериализации вен. Из-за отсутствия местного венозного оттока увеличивается венозное давление и уменьшается артерио-венозный градиент давления, что приводит к тромбозу спинальной микроциркуляции и к хронической спинальной гипоксии. В итоге развивается инфаркт с некрозом, демиелинизация и атрофия спинного мозга и нервных корешков.

б) Перимедуллярные фистулы спинного мозга. Перимедуллярные фистулы кровоснабжаются несколькими ветвями передней спинномозговой артерии. Отток идет в двух направлениях по венозному сплетению спинного мозга. Перимедуллярная фистула находится вне спинного мозга, она скрыта между корешками и покрыта утолщенной арахноидальной оболочкой. Фистула часто связана с аневризматическим расширением или венозными эктазиями.
Сброс артериальной крови в венозную систему вызывает венозный застой и обструкцию оттока, что приводит к хронической гипоксии.
Тяжелый предоперационный неврологический статус значительно улучшается после операции и остается стабильным. Первым этапом лечения является эмболизация со спиралями и/или жидким материалом. Эмболизация выполняется как можно ближе к фистуле. Вторым шагом является хирургическое лечение. Хирургический подход осуществляется сзади с помощью ламинэктомии или ламинотомии с окклюзией фистулы в нескольких местах за пределами спинного мозга.
— Кровоснабжение: передняя спинальная артерия
— Локализация фистулы: за пределами спинного мозга
— Венозный отток: в двух направлениях по венозному сплетению спинного мозга, венозные эктазии
в) Ангиомы спинного мозга. Ангиомы могут кровоснабжаться несколькими ветвями передней спинномозговой артерии. Венозный отток идет по двум направлениям в венозные сплетения спинного мозга.
Необходимо как эндоваскулярное, так и хирургическое лечение. Сначала выполняется эмболизация главного приводящего сосуда ангиомы для уменьшения притока крови, далее открытая хирургическая операция. Частичная эмболизация приводящего сосуда уже снижает риск кровотечения и приводит к улучшению неврологической симптоматики. Обычно некоторое ухудшение после операции с частичным восстановлением. После полного удаления рецидивы не возникают.
В случае бессимптомного течения мы рекомендуем тактику «ждать и наблюдать». При некоторых симптоматических ангиомах эффективна эмболизация.
— Кровоснабжение: передняя спинальная артерия
— Локализация фистулы: внутри спинного мозга
— Венозный отток: венозное сплетение спинного мозга.
г) Визуализация. Основной проблемой лечения пациентов с артериовенозными фистулами твердой мозговой оболочки является своевременное установление точного диагноза.
• MPT-признаки артериовенозных фистул твердой мозговой оболочки включают гиперинтенсивный сигнал в грудном отделе спинного мозга на Т2-взвешенных изображениях, размытые поля мозга, расширенные перимедуллярные сосуды, отек в грудном отделе спинного мозга и усиление изображения спинного мозга и/или перимедуллярных сосудов при контрастировании гадолинием.
• Автоматическая эллиптически ориентированная упорядоченная трехмерная МР-ангиография с гадолинием подтверждает наличие артериовенозных фистул твердой мозговой оболочки, указывает на уровень фистулы.
• Ангиография показывает точное место артериовенозных фистул твердой мозговой оболочки и демонстрирует отсутствие нормального венозного возврата, подтверждая наличие венозной гипертензии. Отсутствие контрастирования при низком объеме сброса может привести к отрицательным данным при ангиографии. Выполнение миелографии больше не рекомендуется.
д) Эндоваскулярное лечение артерио-венозных мальформаций спинного мозга. Селективная эмболизация с поливиниловым спиртом (ПВС) дает высокую частоту рецидивов, но показывает лучшие результаты с прочным N-бутил-2-цианоакрилатом. Эндоваскулярная эмболизация с N-бутил-2-цианоакрилатом позволяет достичь хорошего, стабильного результата, равного открытой операции у 25% пациентов.
Основной проблемой при артериовенозных фистулах твердой мозговой оболочки является проникновение через фистулу в проксимальную часть шунтирующей вены, где должен быть размещен клей. При невозможности выполнения частота рецидивов возрастает до 40-70%.
• Окклюзия: 46%
• Заболеваемость: < 4%
• Смертность: 0%.
е) Хирургическое лечение артерио-венозных мальформаций спинного мозга. Хирургическая окклюзия интрадуральных вен является простым методом. Только у пациентов с внутри- и экстрадуральными дренирующими венами показано полное иссечение фистулы или прерывание внутри- и экстрадурального венозного оттока.
— Окклюзия: 98%
— Заболеваемость: 2%
— Смертность: 0%
ж) Рецидивы. Рецидив возникает либо при реканализации эмболизированного сосуда, либо при развитии новой фистулы.
Неэффективность внутрисосудистой эмболизации по-прежнему выше, чем открытой хирургии. Тем не менее, эмболизация имеет преимущество у пациентов с плохим общим состоянием. В случае протяженных коллатералей или питающих сосудов возможно хирургическое лечение.
з) Кавернома спинного мозга:
— Составляет 5% от всех спинальных сосудистых мальформаций. Дискретные, разделенные на дольки и четко ограниченные каверномы состоят из расширенных капилляров без функциональных тканей между расширенными сосудами.
— Проявляются кровотечением, обызвествлением, рубцеванием с острым или прогрессирующим ухудшением.
— На Т2-взвешенных изображениях выявляется гипоинтенсивный ободок и неоднородный гиперинтенсивный центр. Каверномы не выявляются при ангиографии.
— Методом выбора является хирургическая резекция.
и) Резюме:
• Как эндоваскулярный, так и хирургический метод лечения артериовенозных фистул твердой мозговой оболочки обеспечивают хороший продолжительный клинический исход в большинстве случаев.
• Хирургия артериовенозных фистул твердой мозговой оболочки является простым, безопасным и окончательным методом лечения.
• Во время диагностической ангиографии при возможности должна быть выполнена эмболизация.
• Другие пороки развития требуют междисциплинарного подхода нейрохирургов и нейрорадиологов.
• Пациенты с каверномами являются кандидатами на хирургическое лечение.
к) Европейские рекомендации:
• Хирургия — рекомендуемое лечение с низким уровнем неудач для спинальных фистул и отдельных артерио-венозных мальформаций (АВМ).
• Прогрессирующее естественное течение дает основания рекомендовать раннее окончательное лечение.
• В ходе диагностической ангиографии должна быть произведена попытка эмболизация.
• Эмболизация не должна выполняться в случае наличия обширной сети коллатеральных сосудов.
• Вмешательства при интрадуральных АВМ должны проводиться опытными хирургами.
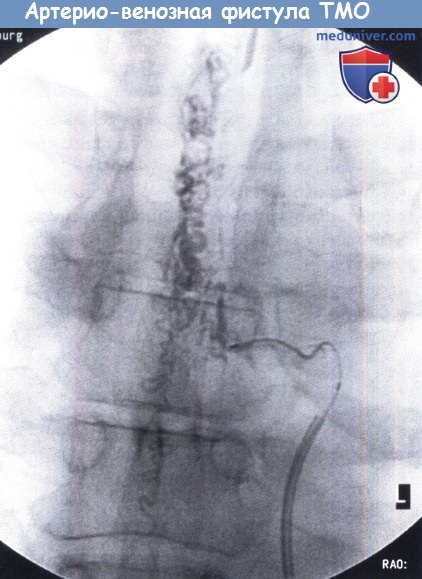
Ангиография: артерио-венозная фистулы ТМО с менингеальными питающими сосудами,
сбрасывающими кровь в расширенные корешковые вены.

Интраоперационный вид каверномы.
— Также рекомендуем «Инфекция позвоночника (позвонков, дисков) — методы диагностики, лечения по Европейским рекомендациям»
Оглавление темы «Нейрохирургия позвоночника.»:
- Боль в пояснице — методы диагностики, лечения по Европейским рекомендациям
- Грыжа диска поясничного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Стеноз позвоночного канала в поясничном отделе позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Спондилолистез — методы диагностики, лечения по Европейским рекомендациям
- Юкстафасеточная киста сустава позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Артерио-венозные мальформации спинного мозга — методы диагностики, лечения по Европейским рекомендациям
- Инфекция позвоночника (позвонков, дисков) — методы диагностики, лечения по Европейским рекомендациям
- Спинальный эпидуральный абсцесс позвоночника — методы диагностики, лечения по Европейским рекомендациям
- Поперечный миелит при ВИЧ — методы диагностики, лечения по Европейским рекомендациям
- Травма верхнего шейного отдела позвоночника — методы диагностики, лечения по Европейским рекомендациям
Источник
