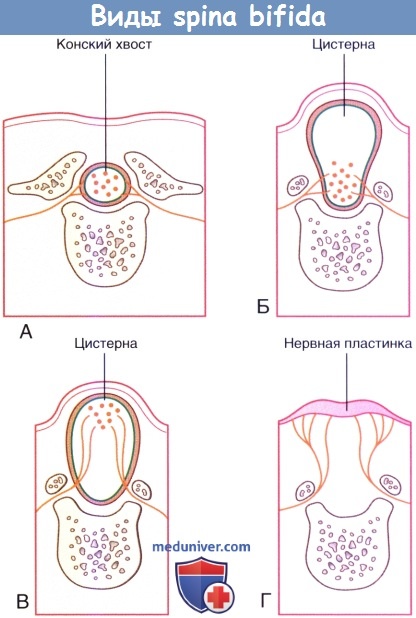
Менингоцеле позвоночника у детей
Расщепление позвоночника (Spina bifida occulta)Расщепление позвоночника (spina bifida occulta) распространенная аномалия развития представляет собой дефект тел позвонков, расположенный по срединной линии без протрузии спинного мозга или менингеальных оболочек. В большинстве случаев порок развития протекает бессимптомно, не проявляется клинически и не сопровождается неврологическими нарушениями. Иногда на коже видны участки волос, изменение окраски кожи, липома или дермальный синус, расположенные по срединной линии в поясничном отделе, которые указывают на порок развития спинного мозга. Рентгенография позвоночника выявляет незаращение дуги и пластинки дуг позвонков, как правило, на уровне Lv-SI. Аномалии развития менингеальных оболочек, спинного мозга, нервных корешков отсутствуют. Spina bifida occulta иногда ассоциируется с другими значительными аномалиями развития спинного мозга, включая сирингомиелию, диастематомиелию и синдром фиксированного спинного мозга. Дермальный синус обычно представляет собой небольшое отверстие в коже, ведущее в узкий проток; иногда на дермальный синус указывают выступающие волосы, волосистое пятно на коже или сосудистый невус. Дермальный синус располагается по срединной линии, в тех же областях, где формируется менингоцеле и энцефалоцеле, т. е. в пояснично-крестцовой или затылочной области. Проток дермального синуса может проходить через твердую мозговую оболочку и способствовать распространению инфекции. Рецидивирующий менингит неясной этиологии требует тщательного обследования с целью выявления дермального синуса небольших размеров, располагающегося на задней поверхности тела по срединной линии, в том числе на задней поверхности головы.
Менингоцеле у детейМенингоцеле формируется, когда менингеальные оболочки образуют грыжевое выпячивание через дефект в дуге позвонка. Спинной мозг обычно не изменен и занимает нормальное положение в позвоночном канале, однако могут наблюдаться сращения, сирингомиелия или диастематомиелия. Флюктуирующее объемное образование, располагающееся по срединной линии вдоль позвоночника, обычно в поясничной области, может пропускать свет при диафаноскопии. В большинстве случаев при менингоцеле грыжевой мешок полностью покрыт кожей и не представляет угрозы для жизни пациента. Необходимо тщательное неврологическое обследование. Хирургическое лечение может быть отсрочено у детей в тех случаях, когда менингоцеле протекает бессимптомно, неврологические нарушения не выявляются и грыжевой мешок со всех сторон покрыт толстым слоем кожи. До хирургического удаления дефекта необходимо тщательное обследование, включающее рентгенографию, УЗИ и МРТ, для установления степени вовлечения в процесс нервной ткани (если имеется) и наличия других аномалий, в том числе диастематомиелии, синдрома фиксированного спинного мозга и липомы. Если выявляется истечение СМЖ или грыжевой мешок покрыт тонким слоем кожи, необходимо немедленное хирургическое удаление дефекта для предотвращения развития менингита. Детям с менингоцеле рекомендуется КТ головного мозга, так как в некоторых случаях этот порок развития сочетается с гидроцефалией. Переднее менингоцеле выступает в полость таза через дефект в крестцовой кости. При увеличении размера грыжевого мешка появляются такие симптомы, как запор и дисфункция мочевого пузыря. У девочек могут выявляться сочетанные аномалии развития половых органов, включая ретровагинальную фистулу и влагалищные перегородки. Рентгенография обнаруживает дефект в области крестца; КТ или МРТ позволяет определить распространение менингоцеле. — Также рекомендуем «Миеломенингоцеле. Причины и клиника» Оглавление темы «Неврологические нарушения у детей»:
|
Источник
Расщепление позвоночника, незаращение дужки позвонка[1] (лат. Spina bifida, англ. split spine) — порок развития позвоночника, разновидность дефектов нервной трубки[en], часто сочетающийся с дефектами развития спинного мозга. Порок представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге.
Общая информация[править | править код]
Этот порок возникает на 3-й неделе беременности. Он представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге. Кроме того, позвонки над открытой частью спинного мозга сформированы не полностью.
При несмыкании пятого участка нервной трубки обнаруживается поддающийся коррекции врождённый порок — расщепление позвоночника, или spina bifida.
Из-за неполного закрытия нервной трубки (в недосформированном спинном мозге) у рождённого ребёнка позвоночные дужки над открытой частью спинного мозга (часто в поясничном отделе) отсутствуют либо деформированы, мозг торчит в виде грыжи.
Частота spina bifida колеблется от 1 до 2 на 1000 новорожденных. Частота повторных родов с этим пороком от 6 % до 8 %, что говорит о генетическом факторе развития заболевания. Более высока частота данной патологии у детей, родившихся от более пожилых матерей. Однако, несмотря на эти данные, 95 % новорожденных со spina bifida рождаются у родителей, у которых не было spina bifida. Такие факторы, как краснуха, грипп, тератогенные вещества, являются предрасполагающими.
В зависимости от тяжести расщепление позвоночника делят на несколько подтипов.
Spina bifida occulta[править | править код]
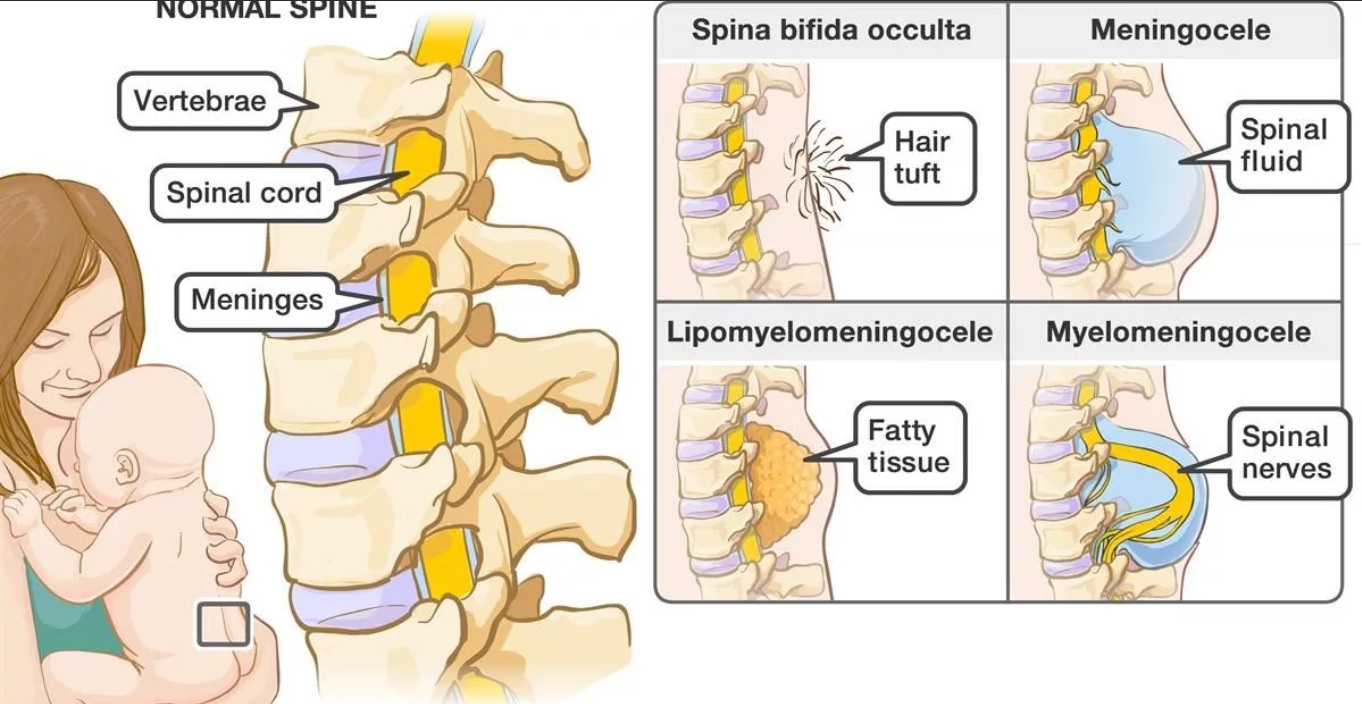
Часто эта форма называется «скрытое расщепление позвоночника», так как при этом спинной мозг и нервные корешки в норме, а также отсутствует дефект в области спины. Данная форма характеризуется лишь небольшим дефектом или щелью в позвонках, которые формируют позвоночный столб. Зачастую эта форма патологии настолько умеренно выражена, что не вызывает каких-либо беспокойств. При этом такие больные даже не знают о наличии у себя этого порока развития и узнают об этом лишь после рентгенографии. Чаще всего эта форма патологии возникает в пояснично-крестцовом отделе позвоночника. У 1 из 1000 больных могут отмечаться проблемы с функцией мочевого пузыря или кишечника, боли в спине, слабость мышц ног и сколиоз.
Менингоцеле[править | править код]
Возникает, когда кости позвоночника не закрывают спинной мозг полностью. При этом мозговые оболочки через имеющийся дефект выпячиваются в виде мешочка, содержащего жидкость. Этот мешочек состоит из трёх слоев: твёрдой мозговой оболочки, паутинной оболочки и мягкой мозговой оболочки. В большинстве случаев спинной мозг и нервные корешки нормальны либо с умеренным дефектом. Очень часто «мешочек» мозговых оболочек покрыт кожей. В этом состоянии может потребоваться хирургическое вмешательство.
Миеломенингоцеле (spina bifida cystica)[править | править код]
Эта наиболее тяжёлая форма составляет около 75 % всех форм расщепления позвоночника. Через дефект позвоночника выходит часть спинного мозга (так называемая мозговая грыжа). В некоторых случаях «мешочек» со спинным мозгом может быть покрыт кожей, в других случаях наружу могут выходить сама ткань мозга и нервные корешки. Степень неврологических нарушений напрямую связана с локализацией и тяжестью дефекта спинного мозга. При вовлечении в процесс конечного отдела спинного мозга могут отмечаться нарушения только мочевого пузыря и кишечника. Более тяжелые дефекты могут проявляться в виде параличей ног вместе с нарушением функции мочевого пузыря и кишечника.
Статистика[править | править код]
Частота встречаемости от 1 до 2 на 1000 новорождённых в мире.
Причины[править | править код]
Считается, что расщепление позвоночника вызвано сочетанием генетических и внешних факторов[2]. Если у родителей уже есть ребёнок с данной патологией или если она есть у одного из родителей, то вероятность рождения следующего ребёнка с расщеплением позвоночника повышается до 4 %[3]. Дефицит фолиевой кислоты во время беременности также играет значительную роль[2]. Другие факторы риска: противосудорожные препараты на основе вальпроевой кислоты (Депакин)[4], цитостатические препараты (антагонисты пуринов и антагонисты пиримидинов)[5]; ожирение и плохо управляемый диабет[3]. Частое употребление алкоголя вызывает макроцитоз, который разрушает фолиевую кислоту. После прекращения употребления алкоголя требуется месячный период времени для восстановления костного мозга от макроцитоза[5].
У европейцев или латиноамериканцев риск более высокий. Девочки более склонны к рождению с расщеплением позвоночника[4].
Определённые мутации в гене VANGL1 являются факторами риска развития расщепления позвоночника: эти мутации были связаны со spina bifida в некоторых семьях с историей расщепления позвоночника[6].
Лечение[править | править код]
Стандартным и общепринятым методом является лечение после родов[7]. Эта операция направлена на предотвращение дальнейшего повреждения нервной ткани и профилактику инфекций. Нейрохирурги стремятся закрыть дефект позвоночника: спинной мозг и его нервные корешки помещаются обратно в спинномозговой канал и покрываются мозговой оболочкой. Хирургическим путём может быть установлен шунт для обеспечения непрерывного слива избыточной спинномозговой жидкости, вырабатываемой в головном мозге, как это происходит при гидроцефалии. Шунты чаще всего стекают в брюшную или грудную полость[8].
Есть предварительные данные об эффективности[9] пренатального (то есть до родов) лечения, в то время как поражённый плод находится в матке[10]. По состоянию на 2014 год соотношение пользы и вреда от пренатальной хирургии плода при этой патологии остаётся сомнительным[7]. 40 % новорожденных, которых прооперировали внутриутробно, всё равно нуждались в установке шунта[10].
Лечение расщепления позвоночника во время беременности небезопасно: высок риск рубцевания матки и преждевременных родов[10].
Есть две формы пренатального лечения. Первая — это операция, при которой раскрывают матку через разрез и устраняют расщепление позвоночника. Вторая — через фетоскопию[8].
Профилактика[править | править код]
Так как точные причины расщепления позвоночника неизвестны, не существует какого-либо известного способа его надёжного предотвращения. Однако было показано, что употребление матерью фолиевой кислоты помогает снизить частоту возникновения этого порока у новорождённых. Источниками фолиевой кислоты являются цельные зёрна, обогащённые сухие завтраки, сушёные бобы, листовые овощи и фрукты[11].
Обогащение зерновых продуктов фолиевой кислотой рекомендуется в Соединённых Штатах с 1998 года. Управление США по контролю за продуктами и лекарствами и Агентство общественного здравоохранения Канады[12] рекомендовали планирующим забеременеть женщинам детородного возраста принимать по меньшей мере 0,4 мг фолиевой кислоты в день, начав не менее, чем за три месяца до зачатия, и продолжать приём в течение первых 12 недель беременности[13]. Женщины, которые уже родили ребёнка с расщеплённым позвоночником или другим типом дефекта нервной трубки, или принимают противосудорожное лекарство, должны принимать более высокую дозу: 4-5 мг в день[13].
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736 «Об утверждении перечня медицинских показаний для искусственного прерывания беременности»[14], при выявлении у плода во время беременности врождённых аномалий (пороков развития), деформаций и хромосомных нарушений (коды по МКБ от Q00 до Q99) вопрос о прерывании беременности и неблагоприятном прогнозе для жизни плода должен решаться индивидуально перинатальным консилиумом врачей.
Примечания[править | править код]
- ↑ Аномалии развития позвоночника
- ↑ 1 2 What causes spina bifida? (англ.). National Institutes of Health (30 May 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 How many people are affected by or at risk for spina bifida? (англ.). National Institutes of Health (30 November 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 Spina bifida. Risk factors (англ.). Mayo Clinic (27 August 2014). Дата обращения 13 марта 2017.
- ↑ 1 2 Vincent E Herrin. Macrocytosis. Risk factors (англ.). Medscape (24 September 2016). Дата обращения 13 марта 2017.
- ↑ Kibar Z., Torban E., McDearmid J. R., Reynolds A., Berghout J., Mathieu M., Kirillova I., De Marco P., Merello E., Hayes J. M., Wallingford J. B., Drapeau P., Capra V., Gros P. Mutations in VANGL1 associated with neural-tube defects. (англ.) // The New England journal of medicine. — 2007. — Vol. 356, no. 14. — P. 1432—1437. — doi:10.1056/NEJMoa060651. — PMID 17409324.
- ↑ 1 2 Grivell R. M., Andersen C., Dodd J. M. Prenatal versus postnatal repair procedures for spina bifida for improving infant and maternal outcomes. (англ.) // The Cochrane database of systematic reviews. — 2014. — No. 10. — P. 008825. — doi:10.1002/14651858.CD008825.pub2. — PMID 25348498.
- ↑ 1 2 Joyeux L., Chalouhi G. E., Ville Y., Sapin E. Maternal-fetal surgery for spina bifida: future perspectives (фр.) // Journal de gynecologie, obstetrique et biologie de la reproduction. — 2014. — Vol. 43, no 6. — P. 443—454. — doi:10.1016/j.jgyn.2014.01.014. — PMID 24582882.
- ↑ Оперировать до рождения (рус.). Дата обращения 29 июня 2017.
- ↑ 1 2 3 Adzick N. S. Fetal surgery for spina bifida: past, present, future. (англ.) // Seminars in pediatric surgery. — 2013. — Vol. 22, no. 1. — P. 10—17. — doi:10.1053/j.sempedsurg.2012.10.003. — PMID 23395140.
- ↑ Folic acid fortification (англ.) (недоступная ссылка). U. S. Food and Drug Administration. Архивировано 18 сентября 2009 года.
- ↑ Folic Acid (англ.) (недоступная ссылка). Public Health Agency of Canada (16 December 2003). Архивировано 27 сентября 2006 года.
- ↑ 1 2 Why do I need folic acid? (англ.) (недоступная ссылка). HNS Direct (6 March 2006). Архивировано 13 апреля 2006 года.
- ↑ Приказ Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности». garant.ru. Дата обращения 13 марта 2017.
Ссылки[править | править код]
- Оперировать до рождения / В. Панюшкин
- Два мира / В. Панюшкин
- Мама ошиблась / В.Панюшкин
- Spina Bifida Overview / eMedicine MedScape, October 2014 (англ.)
Источник
Среди многих врождённых дефектов одно является, пожалуй, наиболее опасным и неприятным. Это расщепление позвоночника, то есть незаращение дужки позвоночника, иначе называемое спина бифида. Болезнь идёт рука об руку с дефектами спинного мозга и может привести к катастрофическим последствиям, если оставить его без должного внимания и лечения.
Общее описание врождённой патологии
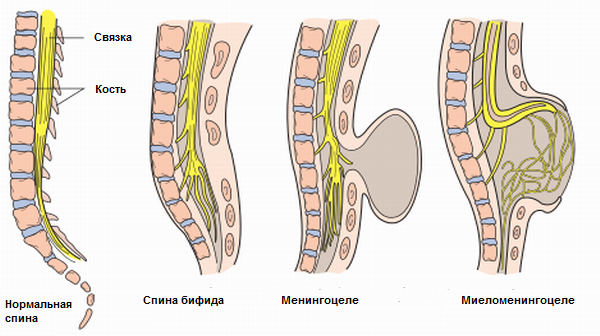
Spina bifida оккульта или расщепление позвоночника — это врождённое заболевание, происходящее по причине неполного закрытия трубки нервов в не до конца сформировавшемся спинном мозге.
По мнению некоторых учёных, недуг является неизлечимым, однако современные инновационные методики порой справляются и с более сложными заболеваниями.
Болезнь развивается на третьей неделе беременности и появляется, если не смыкается пятый участок нервной трубки. У новорожденного ребёнка часть позвоночника либо отсутствует, либо деформировано, либо торчит в виде грыжи.
Врач-ортопед, стаж работы 12 летПримерно в 85 процентах случаев патология наблюдается в поясничном отделе, остальные же случаи заболевания приходятся на грудной и шейный отделы позвоночника.
Болезнь встречается у новорождённых семи детей из десяти тысяч.
Болезнь у новорожденного
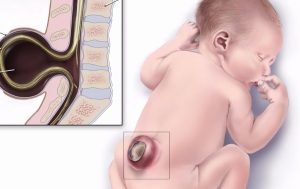 У грудничков расщепление позвоночника носит хроническую форму, характер которой варьируется от лёгкой до тяжёлой. Как правило, дети либо передвигаются в инвалидных креслах, либо носят специализированный ортопедический корсет.
У грудничков расщепление позвоночника носит хроническую форму, характер которой варьируется от лёгкой до тяжёлой. Как правило, дети либо передвигаются в инвалидных креслах, либо носят специализированный ортопедический корсет.
По мере роста ребёнка приспособления меняются. Иногда с помощью специальных средств удаётся полностью сохранить двигательную подвижность малыша.
Аномалия у ребёнка имеет следующие характерные особенности:
- затронуто большее количество сегментов позвоночника,
- ткани сильно выпирают вовнутрь, либо наружу,
- патологию видно невооружённым глазом.
У заболевания присутствует несколько стадий.
- Первая стадия — это скрытое расщепление позвоночника. Нервная система при этом работает нормально, поскольку спинной мозг не повреждён, ребёнок двигается, говорит и развивается вровень со своими сверстниками.
- Следующая по степени опасности стадия — менингоцеле. Спинной мозг пока в норме, однако мягкие новообразования в районе позвоночника заметно выпирают за границы кости. У больного ребёнка возможны проблемы с работой мочевого пузыря или кишечной системы, однако в основном прогнозы утешительные. Рекомендованное лечение — оперативное хирургическое вмешательство.
- За менингоцеле идёт другая, более опасная стадия, липоменингоцеле. Спинному мозгу сложно выдерживать давление из-за того, что на него давят прикрепившиеся к нему ткани. Хирургическая помощь основана на попытках врача максимально освободить мозг и сделать возможным нормальное существование.
- Наиболее тяжёлая стадия — миеломенингоцеле. Патология затронула и спинной мозг, и прилежащие ткани. Страдает даже кожа в районе позвоночника. Нормальное функционирование систем организма практически невозможно. Вероятны перебои в работе нервной системы и опорно-двигательного аппарата.

Причины
Среди причин данного заболевания можно выделить следующие аспекты:
- алкоголизм родителей до и во время беременности,
- немолодой возраст пары,
- приём беременной женщиной сильно действующих медицинских препаратов или наркотиков,
- ожирение матери,
- диабет матери,
- плохая наследственность.
Интересно, что этот ортопедический недуг чаще обнаруживается у новорожденных девочек, нежели у их ровесников другого пола.
Клиническая картина
В понятие»,Клиническая картина», входят местные симптомы и признаки, данные, которые можно получить при устном опросе и осмотре, и с помощью диагностики.
Ребёнок с таким заболеванием плачет, если дотрагиваться до его спины: из-за поражения нервных окончаний она достаточно болезненна.
Врач-ортопед, стаж работы 12 летПатология может быть выгнута внутрь или наружу, если наружу, то её можно обнаружить визуально.
Диагностика
При беременности проводится ряд плановых мероприятий, позволяющий выявить эту аномалию у плода. Итак, для диагностики спины бифида применяются следующие инновационные методы:
- амниоцентез,
- анализы крови (особенно актуально для людей, в чьём роду были люди с таким заболеванием),
- пренатальное УЗИ — безвредная и чрезвычайно точная технология, позволяющая обнаружить практически любую патологию,
- МРТ или рентген уже рождённого ребёнка с подозрением на расщепление позвоночника.
При обнаружении спины бифида следует немедленно начать лечение. При его отсутствии возможны паралич, слабоумие и даже смерть ребёнка.
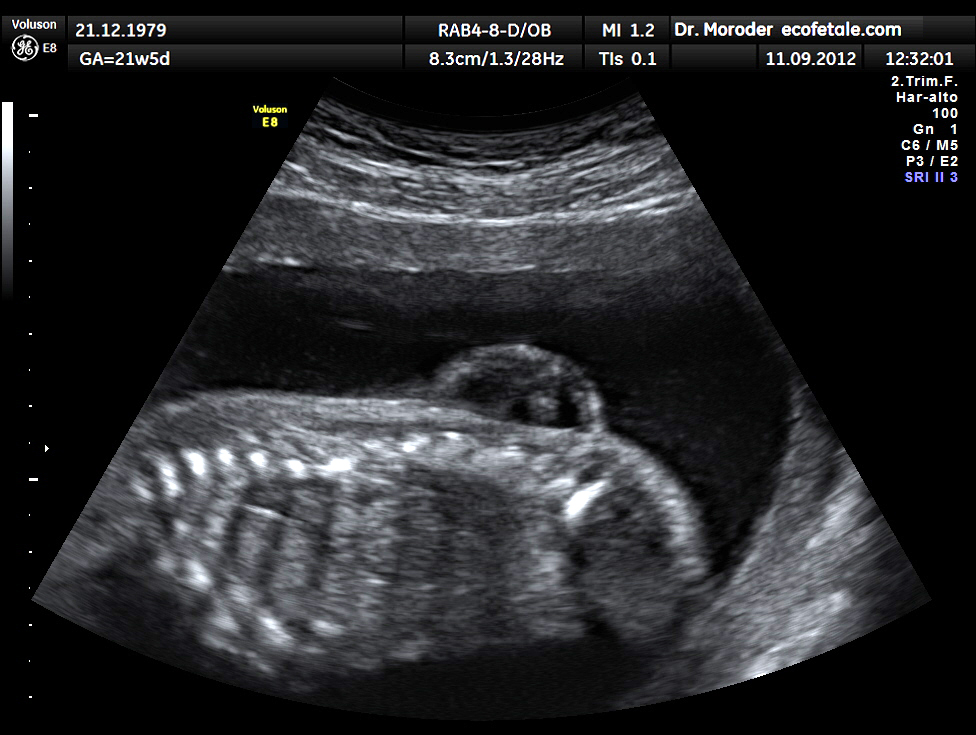
Ультразвуковые методы диагностики
Ультразвуковая диагностика показана в том случае, если у врачей есть подозрения относительно развития плода, а также в том случае, если у рождённого ребёнка наблюдаются проблемы с координацией, или присутствует слабость движений, или нормальное развитие заторможено.
Ультразвуковой диагностикой называется малоинвазивный метод исследования, при котором внутренние органы изучаются на предмет способности отражать звуковые волны.
В современной медицине данный метод является одним из самых популярных, удобных и эффективных.
Данная методика диагностики абсолютно безвредна, и показана как беременным женщинам, так и грудным младенцам.
Амниоцентез
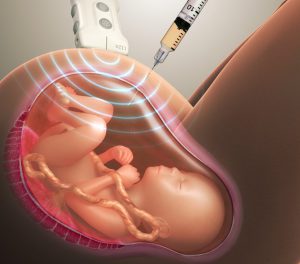 Амниоцентез — это непривычная методика, которая пока ещё не особенно сильно распространена в России и странах СНГ.
Амниоцентез — это непривычная методика, которая пока ещё не особенно сильно распространена в России и странах СНГ.
Метод амниоцентеза заключается в следующем: с помощью тонкой иглы, которую вводят в брюшную полость матери, врач берёт небольшой образец амниотической жидкости. Это помогает практически однозначно определить наличие или отсутствие повреждений нервной трубки.
Важно. К сожалению, сам факт того, что нервная трубка не повреждена, не может однозначно доказать отсутствие у ребёнка расщепления позвоночника и других аномалий опорно-двигательной системы. Поэтому для уточнения диагноза зачастую требуются дополнительные анализы.
Методы лечения
Согласно официальной методике, оно проводится после родов — то есть внутриутробного вмешательства практически не производится, хотя есть данные об его эффективности (в некоторых отдельно взятых случаях). Цель операции заключается в предупреждении последующего поражения нервных тканей, а также борьбе с возникновением инфекций. Хирурги стремятся, если это возможно, устранить дефект позвоночника. Для этого спинной мозг и нервные корешки убирают туда, где он должен быть — в спинномозговой канал, который должен быть покрыт мозговой оболочкой.
Лечение может быть:
- послеродовым,
- пренатальным.
Пренатальное лечение проводится двумя способами — через разрез матки или через фетоскопию. Небезопасно для матери и ребёнка! Есть риск:
- осложнений для женского здоровья,
- самопроизвольного прерывания беременности и гибели ребёнка,
- инвалидности малыша.
Некоторые врачи считают аборт при обнаружении расщепления позвоночника правильным, хотя и морально сложным решением.
Хирургическое вмешательство
У ребёнка, перенёсшего операцию по восстановлению позвоночника и спинномозгового канала, обычно вырабатывается избыток спинномозговой жидкости, как у больного гидроцефалией. Поэтому ребёнку хирургическим путём устанавливается специальный шунт, который помогает контролировать отток жидкости и препятствует появлению узлов и/или застоя.
Врач-ортопед, стаж работы 12 летШунты обычно стекают в грудную, или же в брюшную полость.
Прооперированные внутриутробно (пренатально) дети с расщеплением позвоночника чуть менее, чем в половине случаев нуждаются в шунте.
Хирургическое вмешательство желательно проводить в течение первых суток с момента рождения ребёнка.
Реабилитация
Реабилитация после оперативного вмешательства заключается в:
- полном покое,
- постоянном наблюдении у врача,
- специальной диете,
- приёме лекарственных препаратов,
- возможно — в ношении специализированных средств для контроля за осанкой.
Часто больным рекомендуется проходить длительный курс реабилитации в стенах медицинского учреждения, для маленьких детей допустимо нахождение в стационаре с одним из родителей.
Взрослым и подросшим детям рекомендовано ЛФК (лечебная физическая культура), массаж, физиотерапия и иные виды реабилитации и коррекции позвоночника. Зачастую им показано использование ортопедического.
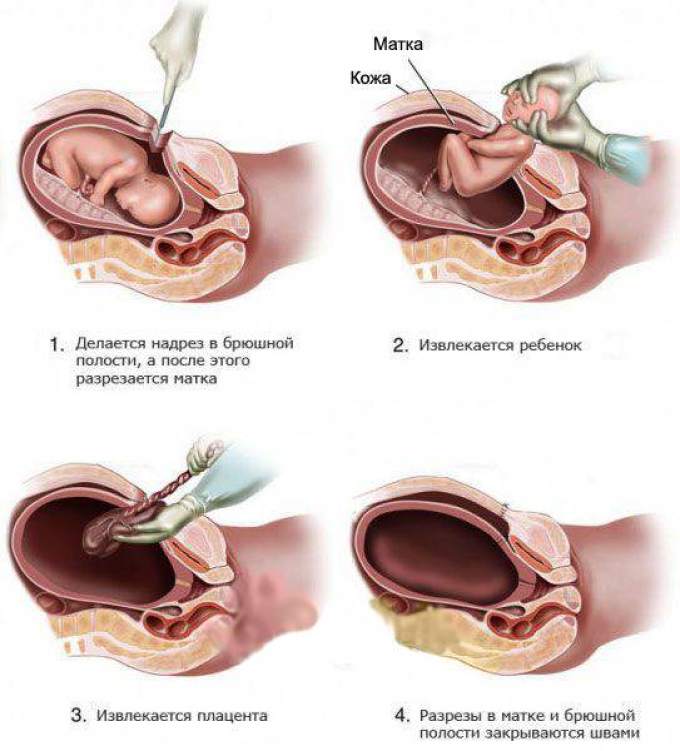
Кесарево сечение
Во многих случаях эффективно кесарево сечение.
Оно может быть полезно, во-первых, поскольку рождение ребёнка с расщеплением позвоночника сильно затруднено, возможны лишние травмы хрупкого и уже повреждённого позвоночного столба. Травму могут получить как ребёнок (вплоть до летального исхода), так и мать (рубцевание матки).
Во-вторых, ребёнку показано лечение как можно скорее. Поэтому экстренное разрешение беременности путём кесарева сечения может спасти жизнь маленькому человеку.
Осложнения и прогноз
Количество и опасность осложнений, а также благоприятность или неблагоприятность прогноза зависят, в первую очередь, от стадии заболевания.
- При скрытом расщеплении позвоночника прогноз исключительно благоприятен, лечение направлено лишь на наблюдение и поддержание эстетичной осанки, осложнений нет,
- при менингоцеле прогноз в основном благоприятен, осложнения возможны лишь при некомпетентной работе врачей,
- на стадии липоменингоцеле показано скорейшее хирургическое вмешательство, эффективность лечения зависит исключительно от быстроты и качества оказания медицинской помощи,
- при миеломенингоцеле прогноз неблагоприятен, осложнения и риски чрезвычайно велики.
Врач-ортопед, стаж работы 12 летПри пренатальном лечении среди возможных осложнений — рубцевание матки и внутренние травмы матери. Этот метод ещё не до конца изучен.
Профилактические рекомендации
Единых профилактических рекомендаций не существует, так как всё строго индивидуально. Однако среди основных аспектов:
- употребление фолиевой кислоты (её можно найти в сушёных бобах, злаках, листовых овощах и фруктах, иногда будущим матерям рекомендуется принимать её в виде биологической добавки),
- здоровый образ жизни обоих родителей,
- хороший уход за беременной женщиной, поскольку низкое социальное положение семьи является важным фактором при появлении на свет больного ребёнка.
Врач-ортопед, стаж работы 12 летЖенщина не должна подвергаться травмам и стрессу до, во время и после беременности. Женщины, ожидающие ребёнка, также должны придерживаться специальной диеты, не допускающей возникновения полноты, поскольку это также ведёт к патологиям развития плода.
Спина бифида, или расщепление позвоночника — это не одно из тех заболеваний, которые проходят сами. Этот диагноз нельзя оставлять без внимания! Только при должном уходе и при внимательном отношении врачей возможно счастливое выздоровление больного человека.
Источник