Менингоцеле позвоночника у взрослых
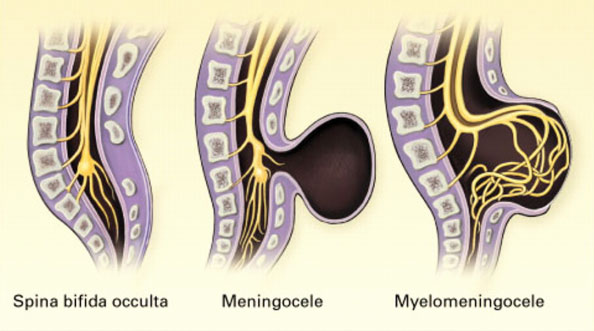
Менингоцеле – это один из врожденных пороков развития позвоночника и спинного мозга. В его основе лежит неполное закрытие нервной трубки – анатомической структуры эмбрионального периода.
Классификация
Выделяют три вида пороков, связанных с расщеплением позвоночника (лат: spinabifida): spina bifida occulta, менингоцеле и менингомиелоцеле. Это проявления одного и того же патологического процесса, имеющие разную степень выраженности.
Spina bifida occulta (скрытое расщепление) представляет собой исключительно костный дефект – щель в задней стенке позвонка или нескольких позвонков. Чаще всего это случается в поясничном или крестцовом отделе позвоночника на уровне от L1 (первого поясничного позвонка) до S2, S3 (второго-третьего крестцовых позвонков). Ни оболочки спинного мозга, ни корешки спинномозговых нервов через дефект кости не выпячиваются.
Менингоцеле — выбухание через костный дефект мозговых оболочек, содержащих ликвор. Кисты обычно располагаются в пояснично-крестцовом отделе позвоночника, достигают иногда больших размеров, имеют короткую ножку.
Спинномозговая жидкость при этом скапливается над паутинной оболочкой (meningocele subduralis) или под ней (meningocele subarachnoidalis). Это наиболее доброкачественная форма спинномозговых грыж, так как спинной мозг в большинстве случаев сформирован правильно.
Миеломиелоцеле – это самый сложный и частый из вариантов расщепления позвоночника — при таком пороке развития в дефект кости попадает и выпячивается наружу все содержимое позвоночного канала (спинной мозг с его оболочками и нервные корешки). Это может быть причиной тяжелых неврологических проблем.
Причины возникновения
В развитии всех видов расщепления позвоночника определенную роль играет наследственность. Это подтверждает тот факт, что частота рождения детей со spinabifida у родителей, которые сами страдают этим пороком, выше, чем в популяции.
Факторами риска по развитию данной болезни у детей являются внутриутробные инфекции, ионизирующее облучение, повышение температуры тела матери, действие химических токсинов (например, пестицидов), прием антиконвульсантов (противосудорожных средств) во время беременности, недостаток в рационе питания беременной фолиевой кислоты.
При этом наиболее важным периодом являются первые недели беременности, когда формируется нервная трубка. В норме она должна закрыться на четвертой неделе вынашивания.
Клиническая картина
Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Клинически неврологическая симптоматика может отсутствовать или наблюдаются легкие вялые парезы ног, снижение ахилловых рефлексов.
Иногда спинномозговые оболочки в месте выпячивания могут быть не покрыты кожей. В таком случае оперативное лечение необходимо срочно, чтобы закрыть «ворота» для проникновения инфекции.
Диагностика патологии
Первичный врачебный осмотр позволяет заподозрить наличие у пациента данного заболевания.
Методом выбора для уточнения диагноза является магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
МРТ позволяет точно установить, что является содержимым грыжевого мешка.
Лечение и профилактика
Менингоцеле в области L1 – S2, S3 имеет хороший прогноз в отношении хирургического излечения. Поскольку в состав грыжевого мешка при менингоцеле не вовлечена ткань спинного мозга, после оперативного лечения человек может полностью выздороветь.
Консервативных (нехирургических) методов лечения этой болезни не существует. Операция помимо устранения косметического дефекта преследует цель закрытия входных ворот для возможного проникновения инфекции внутрь позвоночного канала.
В настоящее время активно разрабатываются хирургические методы антенатальной коррекции порока, т.е. операции на позвоночнике плода, когда он еще находится в утробе матери.
Первое направление профилактики – при беременности необходимо избегать факторов риска развития spinabifida. Активная профилактика заключается в приеме препаратов фолиевой кислоты во время вынашивания.
Источник
Спина бифида (расщепление позвоночника) – это сложный врожденный дефект развития спинного мозга и и позвоночника. Это — тип открытого дефекта нервной трубки в котором есть аномалия развития задних частей позвоночника, спинного мозга, окружающих нервов и/или заполненного жидкостью мешка, который окружает спинной мозг.
Расщепление позвоночника (спина бифида) — неизлечимое, пожизненное состояние, оказывающее влияние на нервно-мышечные и опорно-двигательные системы.
Этот дефект бывает различным в зависимости от типов и колеблется от средней до тяжелой формы.
Детям с таким дефектом по мере роста организма могут понадобиться корсеты, при тяжелых формах инвалидная коляска.
Лечение в основном направлено на притормаживание деформации и сохранение двигательной активности.
Дефект может встречаться по всей длине позвоночника и может проявляться выпиранием части спинного мозга и окружающих тканей наружу, а не во внутрь. Приблизительно 85 процентов дефектов встречаются в пояснице и 15 процентов в шее и в грудном отделе. Хирургически можно восстановить целостность позвоночного столба, но повреждения нервов восстановить не удается и если они выраженные, то у пациентов бывают различной степени парезы нижних конечностей. Чем выше на позвоночном столбе дефект, тем более тяжелые повреждение нервов и двигательные нарушения (парезы и параличы).
Согласно исследованиям эта аномалия развития встречается в 7 случаях на 10000 новорожденных. Существует несколько типов спина бифида, которые имеют различную степень тяжести.
- Скрытое расщепление позвоночника (spina bifida occulta) — самая умеренная форма, при которой нет явных признаков мальформации и изменения кожных покровов.При этой форме происходит изменение как минимум одного позвонка, но нервы и спинной мозг не выбухают. У ребенка при рождении может быть пятно или впадина в области аномалии. И, как правило, у ребенка не будет симптомов. При этой форме аномалии (также как и при других) может быть аномалия развития спинного мозга, характеризующаяся прикреплением спинного мозга к позвоночнику до конца поясничного отдела, когда в норме спинной мозг заканчивается на уровне первых поясничных позвонков и свободно провисает без прикрепления к позвоночнику.
- Менингоцеле (meningocele) умеренной тяжести аномалия (причем наиболее часто встречающаяся), при которой спинномозговой канал не закрыт должным образом и мягкие мозговые оболочки (мембраны, которые покрывают спинной мозг) выбухают за пределы костных структур позвоночного канала, но сам спинной мозг остается интактным. Кистозная масса покрыта кожей. У большинства детей с менингоцеле сохраняется нормальная функция конечностей,но могут быть частичные парезы или нарушения мочевого пузыря или кишечника. При этой аномалии часто идет недоразвитие спинномозгового тяжа. Почти всем пациентам с такой аномалией необходимо оперативное лечение для того,чтобы закрыть дефект и высвободить спинной мозг.

- Липоменингоцеле — аномалия, при которой жировая ткань прикреплена к спинному мозгу и оказывает на него давление. У детей с такой формой аномалии может не быть серьезных повреждений нервов, но возможны нарушения функции мочевого пузыря и кишечника. В этих случаях тоже нередко применяется оперативное лечение.
- Миеломенингоцеле (myelomeningocele): наиболее тяжелая распространенная форма и ассоциированная с представлением о spina bifida. Спинальный канал не закрыт, и выбухающая масса состоит из мягких мозговых оболочек, патологически измененного спинного мозга и нервов. Кроме того, в этой области кожа тоже недоразвита. У детей с этой формой расщепления спинного мозга полностью или частично наблюдаются парезы ниже дефекта и нарушения функции органов малого таза. Кроме того наблюдаются повреждения нервов и другие патологии.
Симптомы
Cимптомы расщепления позвоночника значительно разнятся, в зависимости от формы и степени тяжести у конкретного ребенка. Например, при рождении:
- При скрытом расщеплении (spina bifida occulta) может не быть никаких очевидных признаков или симптомов — только маленькое пятно, впадина или родимое пятно.
- При менингоцеле (meningocele) будет мешкообразное выпячивание, которое будет располагаться на спине в области позвоночника.
- При миеломенингоцеле (myelomeningocele) тоже будет выпячивание, но с измененными кожными покровами, будет выделение нервов и спинного мозга.
При тяжелом расщеплении позвоночника при локализации в поясничном отделе позвоночника могут быть следующие симптомы: паралич нижних конечностей, нарушение функции мочевого пузыря, кишечника. Кроме того, у таких пациентов, как правило, могут быть и другие аномалии развития :
- Гидроцефалия встречается в 75 процентах случаев миеломенингоцеле и это состояние требует оперативного эндоскопического лечения для того, чтобы восстановить нормальный ток ликворной жидкости или же наложение шунта для оттока избыточной жидкости из головного мозга.
- Аномалия Киари (смещение мозга в верхний шейный позвонок) может вызвать давление на ствол мозга, что может проявляться нарушением речи, глотания и моторными нарушениями в конечностях.
- Недоразвитие спинного мозга Ортопедические проблемы включая сколиоз, кифоз, дисплазию тазобедренных суставов (врожденный вывих), сочетанные деформации, косолапость и т.д.
- Преждевременное половое развитие (особенно у девочек со spina bifida и гидроцефалией).
- депрессия и другие невротические состояния
- ожирение
- дерматологические проблемы
- аномалии развития мочевыводящих путей.
- заболевания сердца
- проблемы со зрением
Диагностика
Диагностические мероприятия могут быть выполнены во время беременности, чтобы оценить плод на наличие расщепления позвоночника. Они включают:
- Амниоцентез (amniocentesis): процедура, при которой длинную, тонкую иглу вводят через брюшную полость матери в амниотический мешок, чтобы сделать забор небольшого количества амниотической жидкости для экспертизы. Жидкость анализируется для того, чтобы определить наличие или отсутствие открытого дефекта нервной трубки. Хотя анализ очень надежный, но он не позволяет диагностировать маленькие или закрытые дефекты.
- Пренатальное УЗИ : эта методика, как абсолютно безвредная, позволяет неивазивно оценить состояние и визуализировать внутренние органы, сосуды, ткани плода. Подчас удается диагностировать не только spina bifida,но и другие аномалии.
- анализы крови: рекомендуется проводить анализы крови между 15 и 20 неделями беременности для всех женщин, у которых ранее не было ребенка с открытым дефектом нервной трубки и у кого нет в семейной истории такого заболевания. Анализ крови на альфа-фетопротеин и другие биохимические показатели позволяют определить насколько высок риск развития аномалии позвоночника.
- При рождении тяжелые случаи расщепления позвоночника очевидны наличием заполненной жидкостью мешком, выбухающем на спине новорожденного. Визуальными индикаторами не тяжелых форм (расщепление позвоночника occulta) могут являться волосатое пятно на коже или впадина вдоль позвоночника. Необычная слабость или недостаточная координации движений в нижних конечностях также предполагают наличие расщепления позвоночника. У детей и взрослых нередко эта аномалия диагностируется при рутинных исследованиях или при необходимости дифференцировать неврологические симптомы с помощью инструментальных методов исследования (МРТ, КТ, рентгенография).
Причины
Во время беременности мозг человека и позвоночный столб начинают формироваться как плоская пластина клеток, которая сворачивается в трубку, названную нервной трубкой. Если вся или часть нервной трубки не в состоянии закрыться, то открытый участок называют открытый дефект нервной трубки. Открытая нервная трубка бывает открыта в 80 процентах случаев, и покрыта костью или кожей в 20 процентах случаев.Причина расщепления позвоночника (spina bifida и другие дефекты) остается неизвестной, но вероятнее всего является следствием комбинации генетических, пищевых и факторов окружающей среды, такими как:
- дефицит фолиевой кислоты (витамин B) в пище матери во время беременности (прием достаточного количества фолиевой кислоты во время беременности может уменьшить риск развития этой аномалии).
- неконтролируемый диабет у матери
- Некоторые медикаменты (антибиотики, противосудорожные).
- Генетический фактор, как правило, имеет значение лишь в 10 процентах случаев.
- Возраст матери
- Какие роды по счету (первенцы больше подвержены риску).
- Социально-экономический статус (дети, родившиеся в более низких социально-экономические семьях, находятся в более высокой группе риска).
- этническое происхождение
- ожирение или чрезмерное потребление алкоголя беременной женщиной
- При воздействие на беременную гипертермии в ранних сроках (сауна, джакузи).
Лечение
Лечение spina bifida возможно сразу после рождения. Если этот дефект диагностирован пренатально, то рекомендуется кесарево сечение для того, чтобы уменьшить возможное повреждение спинного мозга во время прохождения плодом родовых путей. Новорожденным с менингоцеле или миеломенинигоцеле рекомендуется провести оперативное лечение в течение 24 часов после рождения. При такой операции закрывается костный дефект и удается сохранить функцию неповрежденной части спинного мозга. К сожалению, хирургическое лечение не может восстановить функции поврежденных нервов так, как они носят необратимый характер.
В настоящее время существуют клиники, которые проводят пренатальные операции по закрытию дефекта, но методики пока не нашли широкого применения. Основной же задачей лечения как не тяжелой формы, так и в послеоперационном периоде, является сохранение функций как опорно-двигательного аппарата, так и функции мочевого пузыря и кишечника. При необходимости применяются ортезы, лечебная гимнастика, физиотерапия.
В тех случаях, когда spina bifida обнаруживается случайно при рентгенологическом (МРТ, КТ) исследование необходимо принять меры по уменьшению риска повреждения спинного мозга в том участке позвоночника где есть этот дефект.
Оперативное лечение у взрослых применяется только при наличии осложнений. В основном же лечение у взрослых направлено только на профилактику возможных осложнений (ЛФК, физиотерапия, ношение корсета).
Источник
Лучевая диагностика дорзального позвоночного менингоцеле
а) Терминология:
1. Синонимы:
• Простое менингоцеле, простое позвоночное менингоцеле, заднее менингоцеле
2. Определения:
• Дорзальное грыжевое выпячивание в подкожные ткани твердой и паутинной оболочек, заполненное СМЖ
б) Визуализация:
1. Общие характеристики дорзального позвоночного менингоцеле:
• Наиболее значимый диагностический признак:
о Покрытое кожей дорзальное мешотчатое образование, исходящее из дурального мешка и пролабирующее через задний костный дефект позвонка
• Локализация:
о Любой участок дорзальной части спинномозгового канала; пояснично-крестцовый переход, крестец >> шейный, грудной отдел
• Размеры:
о От небольшого и локализованного выпячивания до значительных размеров образования, захватывающего несколько позвоночных сегментов
• Морфология:
о Мешотчатое образование на широком основании или на ножке, заполненное СМЖ, дизрафия позвоночника
о Содержит (комплексное менингоцеле) или не содержит (простое менингоцеле) в себе нервные элементы
2. Рентгенологические находки:
• Рентгенография:
о Задняя дизрафия позвоночника, протяженность дефекта обычно ограничена 1-2 позвонками
о Расширение спинномозгового канала, увеличение межпедикулярного интервала
3. КТ признаки дорзального позвоночного менингоцеле:
• Бесконтрастная КТ:
о Заполненное гиподенсной СМЖ выпячивание дурального мешка
о Покрывающая его кожа интактна, могут быть изъязвления
• Костная КТ:
о Дизрафия ± расширение спинномозгового канала, увеличение межпедикулярного интервала:
— В легких случаях может только отсутствовать остистый отросток или иметь место локальный дизрафический дефект
— В более тяжелых случаях имеет место протяженный дизрафический дефект, расширение спинномозгового канала
4. МРТ:
• Т1-ВИ:
о Покрытое кожей гипоинтенсивное выпячивание дурального мешка
о Конус спинного мозга оканчивается низко или на нормальном уровне
о Иногда в полость менингоцеле через дефект позвонков выходят терминальная нить или корешки спинного мозга
• Т2-ВИ:
о Гиперинтенсивное выпячивание дурального мешка
о Низкое или нормальное окончание конуса спинного мозга
о ± терминальная нить или корешки спинного мозга в зоне дефекта
5. Ультразвуковые данные:
• Монохромное УЗИ:
о Гипоэхогенное заполненное СМЖ мешотчатое образование, пролабирующее через задний дефект позвонков ± нервные образования в его полости
о Позволяет увидеть уровень окончания конуса спинного мозга и периодические его движения
о Используется в первую очередь для диагностики in utero и скрининга новорожденных
— Акушерское УЗИ позволяет диагностировать крупные образования in utero → изменение плана родоразрешения
— У детей старшего возраста и взрослых менее информативно из-за оссификации позвоночника → экранирование задними элементами позвонков
6. Несосудистые рентгенологические исследования:
• Миелография:
о Дорзальная дизрафия, расширение спинномозгового канала, увеличение межпедикулярного интервала
о Грыжевое выпячивание дурального мешка через задний дизрафический дефект позвонка:
— Это выпячивание сохраняет сообщение с субарахноидальным пространством
• Размеры могут меняться с изменением положения тела, при проведении приема Вальсальвы:
— ± нервные элементы, терминальная нить в зоне дефекта
о На смену миелографии сегодня в большинстве случаев приходит МРТ:
— Миелография используется в первую очередь у пациентов, имеющих противопоказания к проведению МРТ, и для того, чтобы объяснить обнаруженные противоречия между МР-находками и клинической картиной
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ позволяет наилучшим образом оценить анатомию дурального мешка, сочетанные аномалии позвоночника и спинного мозга
• Протокол исследования:
о Сагиттальные и аксиальные Т1-ВИ и Т2-ВИ:
— Сагиттальные изображения позволяют оценить состояние спинного мозга
— Аксиальные Т1-ВИ наиболее информативны в отношении оценки размеров дизрафического дефекта и для исключения спинальной липомы
— Аксиальные Т2-ВИ наиболее информативны в отношении обнаружения нервных элементов в полости менингоцеле
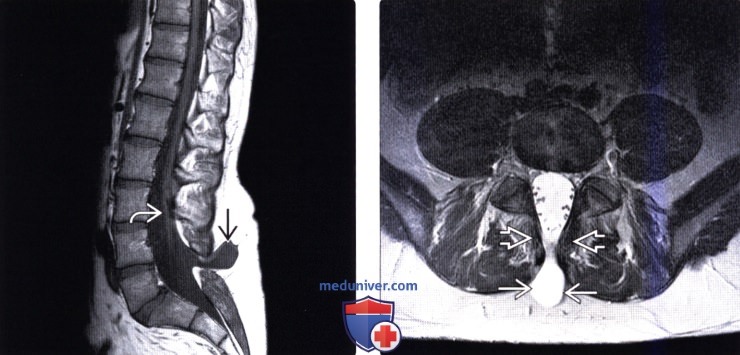
(Слева) Т1-ВИ, сагиттальная проекция: небольшое дорзальное менингоцеле, выходящее через дизрафический дефект на уровне L4-L5 в подкожную клетчатку Дистальная часть спинномозгового канала несколько расширена, терминальная нить спинного мозга с признаками фокальной жировой инфильтрации и фиксирована в области шейки менингоцеле.
(Справа) На аксиальном Т2-ВИ определяется одноуровневый дизрафический дефект задних элементов позвонка, через который в подкожную клетчатку пролабирует менингоцеле.
в) Дифференциальная диагностика дорзального позвоночного менингоцеле:
1. Липомиеломенингоцеле:
• Дифференциальная диагностика проводится на основании обнаружения в зоне дефекта не только кистозного образования, но также нервных элементов и жировой ткани
2. Терминальное миелоцистоцеле:
• С признаками гидромиелии низкорасположенный спинной мозг, пролабирующий в полость менингоцеле
3. Миеломенингоцеле:
• Открытая дизрафия позвоночника, диагноз ставится уже клинически
г) Патология:
1. Общие характеристики дорзального позвоночного менингоцеле:
• Этиология:
о Неизвестна:
— Общепринятая теория, которая бы объясняла патогенез аномалии, отсутствует
• Сочетанные аномалии:
о ± гидромиелия, фиксированный спинной мозг, диастематомиелия
о Мальформация Киари 2 —сочетается с менингоцеле намного реже, чем с миеломенингоцеле
• Простые менингоцеле классически считаются изолированными аномалиями с нормальным уровнем окончания конуса спинного мозга:
о Однако некоторые авторы отмечают сочетание менингоцеле с низким окончанием спинного мозга и другими аномалиями позвоночника, поэтому вопрос о менингоцеле как изолированной аномалии остается открытым
• Менингоцеле всегда закрыты кожными покровами
о Кожа может быть диспластичной или изъязвленной
• Считается, что шейные менингоцеле являются разновидностью шейного миелоцистоцеле
2. Макроскопические и хирургические особенности:
• Во время операции и при макроскопии в полости менингоцеле практически всегда находят измененные корешки, ганглионарные клетки и/или глиальные узелки
• Стенка мешотчатого образования состоит из твердой и паутинной оболочек
• При отсутствии изъязвления покрывающие менингоцеле мягкие ткани обычно интактны
3. Микроскопия:
• Изнутри менингоцеле выстлано паутинной оболочкой и тонкостенными кровеносными сосудами:
о Сращения паутинной оболочки могут блокировать просвет перешейка образования
• В кожном покрове образования могут быть признаки атрофии эпидермиса, отсутствовать сосудистые сплетения и нормальные придатки кожи
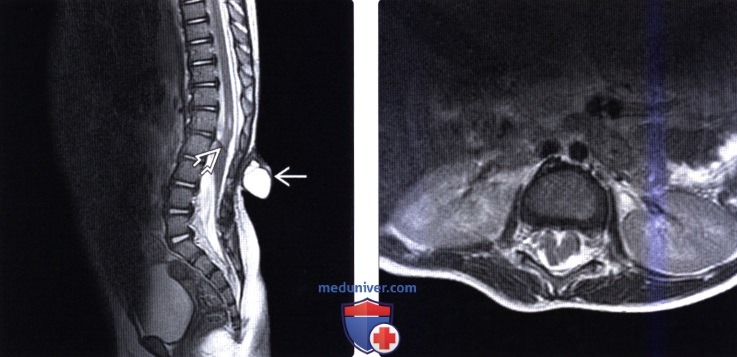
(Слева) Т2-ВИ, сагиттальная проекция: покрытое кожей кистозное образование спины на уровне поясничного отдела позвоночника. Спинной мозг оканчивается низко — на уровне L5. Косо ориентированный гипоинтенсивный фиброзный пучок пересекает спинной мозг и входит в кистозное образование.
(Справа) Т2-ВИ, аксиальная проекция: деформация спинного мозга, связанная с проходящим через его паренхиму выше уровня менингоцеле фиброзным пучком, представляющим собой вариант диастематомиелии (находка подтверждена интраоперационно).
д) Клинические особенности дорзального позвоночного менингоцеле:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Пальпируемое подкожное объемное образование:
— Может стать случайной находкой при обследовании по каким-либо другим показаниям
• Другие симптомы/признаки:
о Боль в спине
о Менингит (разрыв или опорожнение менингоцеле)
о Головная боль, другие симптомы/признаки, связанные с колебаниями внутричерепного давления
• Внешний вид пациента:
о Неврологически пациенты обычно интактны и попадают в поле зрения врачей в связи с наличием объемного образования спины
о Менингоцеле на грудном, шейном уровне чаще проявляют себя клинически, чем поясничные менингоцеле
2. Демография:
• Возраст:
о Диагностируется как in utero, так и уже во взрослом возрасте
• Пол:
о М = Ж
• Эпидемиология:
о 1 на 1 0000 живорождённых
3. Течение заболевания и прогноз:
• Течение вариабельно и зависит от размеров кисты, ее содержимого, состояния покрывающих кисту кожных покровов, наличия или отсутствия менингита
• Наличие кожного покрова позволяет проводить более «избирательное» хирургическое вмешательство:
о Большинство новорожденных нуждаются в хирургическом вмешательстве до выписки из перинатального центра домой
4. Лечение дорзального позвоночного менингоцеле:
• При отсутствии клиники может быть достаточно динамического наблюдения
• При развитии клинической симптоматики показана хирургическая резекция образования и закрытие дефекта дурального мешка
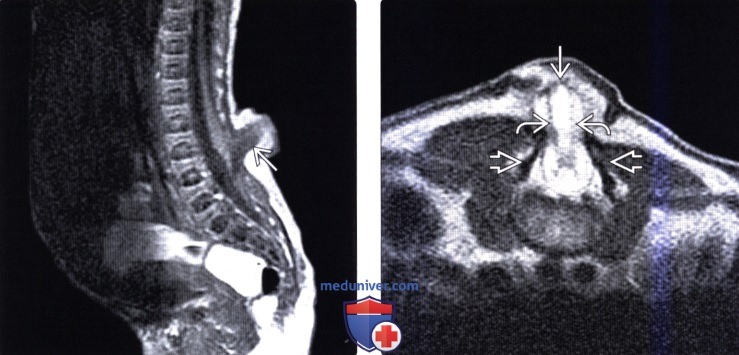
(Слева) Т1-ВИ, сагиттальная проекция: аномально низко (L4) оканчивающийся конус спинного мозга. Также здесь отмечается некоторое изменение формы и дорзальное расположение конуса с выходом дорзальных корешков спинного мозга в полость менингоцеле, которая пролабирует через дорзальный дизрафический дефект в подкожные ткани.
(Справа) Т2-ВИ, аксиальная проекция: вариант с выходом нервных образований в закрытую кожными покровами полость менингоцеле. Задние элементы позвонка с признаками дизрафии.
е) Диагностическая памятка:
1. Следует учесть:
• УЗ-скрининг новорожденных применяется для определения уровня окончания спинного мозга, наличия или отсутствия нервных элементов в полости менингоцеле
• МРТ является наиболее информативным методом, позволяющим исчерпывающе охарактеризовать как само менингоцеле, так и другие аномалии позвоночника:
о Для лучшей визуализации корешков/сращений/объемных образования используйте статические методики исследования (CISS/FIESTA)
2. Советы по интерпретации изображений:
• Задачами обследования пациента являются диагностика образования, определение его морфологии и исключение других аномалий позвоночника:
о Перед операцией необходимо определить, есть ли в полости менингоцеле нервные элементы или нет
о Менингоцеле может быть наиболее очевидной из имеющихся аномалий и тем самым маскировать собой менее очевидную, но в клиническом отношении более значимую патологию
ж) Список использованной литературы:
1. Kole MJ et al: Currarino syndrome and spinal dysraphism. J Neurosurg Pediatr. 13(6):685-9, 2014
2. Moriyama T et al: Postoperative spinal cord herniation with pseudomeningocele in the cervical spine: a case report. Spine J. 13(10): e43-5, 2013
3. Le TC et al: Dorsal thoracic spinal cord herniation: report of an unusual case and review of the literature. Spine J. 12(10): e9—1 2, 2012
4. Singh N et al: Multiple neural tube defects in a child: A rare developmental anomaly. Surg Neurol Int. 3:147, 201 2
5. Rao ZX et ai: Congenital spinal intradural arachnoid cyst associated with intra-thoracic meningocele in a child. J Zhejiang Umv Sci B. 11 (6):429-32, 2010
6. Duz В et ai: Cervical congenital midline meningoceles in adults. Neurosurgery. 63(5):938-44; discussion 944-5, 2008
7. Sanli AM et al: Giant true dorsal thoracic meningocele in a school-age child. Case report. J Neurosurg Pediatr. 1(5):399—401,2008
8. Rossi A et a I: Spinal dysraphism: MR imaging rationale. J Neuroradiol. 31 (1 ):3 — 24, 2004
9. Akay KM et al: The initial treatment of meningocele and myelomeningocele lesions in adulthood: experiences with seven patients. Neurosurg Rev. 26(31:162-7, 2003
10. Barazi SA et al: High and low pressure states associated with posterior sacral meningocele. Br J Neurosurg. 1 7(2): 1 84-7, 2003
11. Bekavac I et al: Meningocele-induced positional syncope and retinal hemorrhage. AJNR Am J Neuroradiol. 24(51:838-9, 2003
12. Graham Det al: Greenfield’s Neuropathology. 7th ed. London, Arnold. 380, 2002
13. Ersahin Y et al: Is meningocele really an isolated lesion? Childs Nerv Syst. 17(81:487-90, 2001
14. Tortori-Donati P et al: Spinal dysraphism: a review of neuroradiological features with embryological correlations and proposal for a new classification. Neuroradiology. 42(71:471-91,2000
15. Unsinn KM et al: US of the spinal cord in newborns: spectrum of normal findings, variants, congenital anomalies, and acguired diseases. Radiographics. 20(4/923-38, 2000
16. Sattar TS et al: Pre-natal diagnosis of occult spinal dysraphism by ultrasonography and post-natal evaluation by MR scanning. Eur J Pediatr Surg. 8 Suppl 1:31-3, 1998
17. Steinbok P et al: Cervical meningoceles and myelocystoceles: a unifying hypothesis. Pediatr Neurosurg. 23(6/317-22, 1995
18. DeLaPaz RL: Congenital anomalies of the lumbosacral spine. Neuroimaging Clinics of North America. 3(3/429-31, 1993
19. Ebisu T et al: Neurenteric cysts with meningomyelocele or meningocele. Split notochord syndrome. Childs Nerv Syst. 6(8/465-7, 1990
20. Wolf YG et al: Thoraco-abdominal enteric duplication with meningocele, skeletal anomalies and dextrocardia. Eur J Pediatr. 149(1):786-8, 1990
21. Erkulvrawatr S et al: Intrathoracic meningoceles and neurofibromatosis. Arch Neurol. 36(9):557-9, 1979
— Также рекомендуем «МРТ при дисплазии твердой мозговой оболочки»
Редактор: Искандер Милевски. Дата публикации: 22.7.2019
Источник
