Мочевой пузырь и позвоночника
СВЯЗЬ ПОЗВОНОЧНИКА И МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ
К мочевыделительной системе относят мочеточники и почки, мочевой пузырь, а также мочеиспускательный канал. Почки – это парный орган, главными функциями которого являются фильтрация крови и выделение из организма человека продуктов обмена. От каждой почки к мочевому пузырю идет мочевыводящий канал (мочеточник) длиной приблизительно 27–30 см. Мочевой пузырь располагается в проекции малого таза. Главная его функция – накопление и выведение мочи. Из мочевого пузыря выходит мочеиспускательный канал (уретра), длина которого у лиц мужского пола – 18–20 см. У женщин он намного короче (3–4 см), поэтому больше предрасположен к воспалению.
Стенка мочевого пузыря представлена тремя оболочками: слизистой, мышечной и соединительнотканной. Мышечная ткань, выполняющая функцию выведения мочи (детрузор), состоит в свою очередь из трех слоев: наружного, внутреннего (продольного), а между ними – кругового, в области внутреннего отверстия мочеиспускательного канала формирующего внутренний сфинктер мочевого пузыря.
При акте мочеиспускания внутренний сфинктер может расслабиться только при сокращении детрузора. При этом мочеиспускательный канал под действием вклиненных в него круговых волокон укорачивается, что соответственно приводит к пассивному раскрытию внутреннего сфинктера. Уретра заканчивается наружным сфинктером, который состоит из поперечно-полосатой мускулатуры промежности. Его раскрытие подчиняется сознательному управлению.
Иннервация мочевого пузыря
Нервная регуляция акта опорожнения мочевого пузыря осуществляется за счет влияния вегетативной (парасимпатической и симпатической) и соматической нервной системы.
Симпатические клетки, которые иннервируют пузырь, находятся около позвоночника на уровне L1-L2 сегментов спинного мозга. Под влиянием симпатических нервов детрузор расслабляется, а внутренний сфинктер сокращается (способствует наполнению мочевого пузыря).
Парасимпатическая иннервация мочевого пузыря осуществляется от позвоночника на уровне копчиковых сегментов S2-S4 спинного мозга. Под ее действием детрузор сокращается, а внутренний сфинктер расслабляется (способствует мочевыделению).
Примитивный мочеиспускательный рефлекс замыкается в позвоночном канале на уровне S2-S4 и активируется через двигательные парасимпатические волокна.
Произвольный (сознательный) компонент акта мочеиспускания регулируется с помощью соматической иннервации (уровень S2-S4) и включает в себя управление наружным сфинктером и вспомогательными мышцами (мышцами диафрагмы, живота, таза).
Нейрогенный мочевой пузырь. Его типы при повреждении спинного мозга
Нейрогенным называют мочевой пузырь, функция которого была трансформирована определенной патологией его иннервации, что может быть следствием разрыва проводящих путей, которые осуществляют связь спинного мозга с контролирующими центрами в головном мозге. При спинномозговой травме функция мочевого пузыря зависит от уровня и степени травмы спинного мозга, от времени, которое прошло после повреждения.
В момент спинального шока (во время механического повреждения) мочевой пузырь отличается вялостью и отсутствием рефлексов, а сфинктер спазмирован (максимально сокращен). Пузырь не реагирует на различные виды раздражителей, детрузор не сокращается при повышении объема мочевого пузыря, моча скапливается и растягивает стенки пузыря. В этом случае необходимо применение катетера, так как присутствует риск развития острой задержки мочи.
После окончания фазы спинального шока при травме позвоночника и повреждении спинного мозга выше центров сегментарной иннервации мочевого пузыря (S2-S4, L1-L2) его рефлекторная активность возобновляется за счет самостоятельной деятельности спинномозговых центров. Поскольку сам рефлекс не нарушен, вырабатывается автоматизм мочевого пузыря. По мере его растяжения от накопленной мочи возникают должные раздражения рецепторов растяжения, которые в свою очередь возбуждают парасимпатические нейроны, иннервирующие детрузор. Возникают непроизвольное напряжение детрузора и атрофия сфинктеров. Моча опорожняется непроизвольно. Объем мочевого пузыря может немного уменьшиться, но образуемое детрузором давление становится достаточным для мочеиспускания. Чувство наполнения мочевого пузыря и позыв к акту мочеиспускания часто отсутствуют. В этом случае наблюдается периодическое недержание мочи при постоянной остаточной моче в пузыре.
Легкая степень периодического недержания мочи выражается императивными позывами к мочеиспусканию. В этих случаях при наличии позыва присутствует неспособность надолго удерживать мочу. Это чаще всего случается при неполном перерыве спинного мозга.
При травме парасимпатической иннервации мочевого пузыря (S2-S4) и соответствующих корешков нарушается акт рефлекторного опорожнения мочевого пузыря. Детрузор не сокращается, внутренний сфинктер закрыт под действием симпатической иннервации сегментов L1-L2. Мочевой пузырь наполняется, в то время как рефлекс не срабатывает. Если мочевой пузырь сильно переполнен, в результате механического растяжения внутреннего сфинктера моча самопроизвольно небольшими порциями вытекает наружу. При этом большое количество мочи остается в пузыре. Такой вид патологии врачи называют парадоксальным недержанием мочи, или вялым мочевым пузырем.
При травмах спинного мозга, которые приводят к нарушениям симпатической иннервации (сегменты L1-L2), может наблюдаться истинное недержание мочи. В этих случаях становится невозможным удерживать мочу. Она не накапливается в мочевом пузыре, а постоянно выделяется по каплям.
Следующая глава >
Похожие главы из других книг:
Болезни мочевыделительной системы
Инфекционно-воспалительные заболевания мочевыводящих путей (цистит, уретрит, пиелонефрит)
Абактал, Азитромицин, Амоксиклав, Вильпрафен, Зиннат, Канефрон, Ко-тримоксазол, Ломфлокс, Макропен, Мирамистин, Монурал, Невиграмон, Нитроксолин,
11. Аномалии мочевыделительной системы
Аномалии мочевыделительной системы являются наиболее распространенными пороками развития. Некоторые могут приводить к ранней гибели в детском возрасте, другие – не вызывают нарушения функций мочевыделительной системы и
1. Функции, значение мочевыделительной системы
Процесс выделения важен для обеспечения и сохранения постоянства внутренней среды организма. Почки принимают активное участие в этом процессе, удаляя избыток воды, неорганические и органические вещества, конечные
56. Функции, значение мочевыделительной системы
Процесс выделения важен для обеспечения и сохранения постоянства внутренней среды организма. Почки принимают активное участие в этом процессе, удаляя избыток воды, неорганические и органические вещества, конечные
Строение мочевыделительной системы
Порой диву даешься, до чего же человек бывает безразличен к самому себе. Безразличен и безграмотен! На прием иногда приходят далеко еще не старые люди (тем уж простительно не знать об анатомии собственного организма) и задают такие
1. Заболевания мочевыделительной системы
Мочевыделительная система — одна из систем, ответственных за поддержание гомеостаза (постоянства внутренней среды).Основная функция почки заключается в регуляции объема, ионного состава крови, кислотно-щелочного состояния
СТРОЕНИЕ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ
Порой диву даешься, до чего же человек бывает безразличен к самому себе. Безразличен и безграмотен! На прием иногда приходят далеко еще не старые люди (тем уж простительно не знать об анатомии собственного организма) и задают такие
Заболевания мочевыделительной системы
Основные признаки заболеваний почек
Основные симптомы болезней почек связаны с изменением процесса отделения мочи. Процесс образования и выделения мочи называется диурезом. Общее количество мочи, выделяемой человеком в течение
СВЯЗЬ ПОЗВОНОЧНИКА И ПОЛОВОЙ СИСТЕМЫ
Травма спинного мозга и позвоночника влияет на мужскую сексуальность как психологически, так и физически. Степень этого влияния во многом зависит от уровня и типа травмы. У мужчин может произойти нарушение сексуальной активности,
Заболевания мочевыделительной системы
ЦисталгияРецепт № 1Чай черный 3Соцветия ромашки аптечной 1Корень солодки гладкой 1Рецепт № 2Чай черный 3Цветки клевера лугового (красного) 1Корень солодки гладкой 1Рецепт № 3Чай черный 3Листья толокнянки обыкновенной 1Корень
Строение и функции органов мочевыделительной системы
Все ненужные и вредные для организма вещества (избытки воды и соли, конечные продукты обмена веществ и т. п.) выводятся из человеческого организма главным образом через органы мочевыделительной системы – с мочой.
Инфицирование органов мочевыделительной системы
У больных сахарным диабетом часто развиваются сопутствующие инфекции. Нарушения обмена веществ, снижение иммунитета и другие осложнения данного недуга приводят к сбоям в работе всех систем и органов, а также к
Нарушение работы мочевыделительной системы
Мочекаменная болезнь
Почки отвечают в организме за выделение отработанных веществ. Почти все заболевания почек начинаются с появления песка, а уже впоследствии – образования камней. С песком, естественно, бороться намного
Источник
Одним из осложнений остеохондроза поясничного отдела является нарушение функций мочевого пузыря. Сходство симптомов с урологическими заболеваниями нередко затрудняет диагностику основной патологии. Как связаны между собой остеохондроз и мочеиспускание, может рассказать врач невропатолог.

Механизм нарушения мочеиспускания
Нарушение работы мочевыделительной системы проявляется симптомами, характерными для воспалительного процесса:
- болью (локализация в нижней части живота, в паховой области, мочевом пузыре);
- почечными коликами;
- расстройством мочеиспускания: превышение суточного диуреза или затруднение опорожнения пузыря;
- жжением, неполным опорожнением;
- нейрогенным пузырем;
- низкой потенцией у мужчин;
- нарушениями цикла у женщин;
- недержанием мочи или ее отсутствием.
Накапливаясь, патологические проявления болезни существенно влияют на качество жизни человека. Устранить проблему можно только вылечив основное заболевание, т.е. остеохондроз. Вертеброгенные расстройства подтверждаются на основании клинических симптомов, рентгена позвоночника, одновременного проявления вегетативных и мочеполовых нарушений. Кроме того, при остеохондрозе поясничного отдела отмечается повышенная чувствительность ног, приступы сопровождаются избыточным потоотделением и учащенным пульсом.
Причины развития остеохондроза
Это необратимое состояние дегенеративных нарушений позвоночника, которое прогрессирует с течением времени. Опорно-двигательная система всю жизнь подвержена напряжению, что связано с прямохождением человека. Заболевание может регистрироваться не только в зрелом возрасте, но и у подростков. Чтобы не допустить его развития, необходимо обращать внимание на факторы риска, стараясь свести их к минимуму:
- чрезмерные физические нагрузки, связанные с напряжением позвоночного столба;
- сидячая работа – в таком положении наклон корпуса создает дополнительное напряжение для позвоночника. В качестве разгрузки нужно делать перерывы каждые 20 минут, изменяя положение тела;
- малоактивный образ жизни – при недостатке двигательной активности мышцы спины становятся слабее. Постепенно хрящевая ткань подвергается патологическим изменениям, развивается остеохондроз;
- занятия некоторыми видами спорта, сопровождающимися большими нагрузками для спины;
- искривление осанки приводит к перераспределению нагрузки на межпозвоночные диски;
- нарушение обмена веществ;
- последствие некоторых инфекционных заболеваний (остеомиелит, туберкулез);
- плоскостопие;
- ожирение;
- вредные привычки.
Мочеиспускание регулируется с помощью взаимодействия вегетативной и соматической нервной системы. Механизм возникновения проблемы связан со сжатием корешков «конского хвоста», создаваемой грыжами межпозвоночных дисков. Это состояние сопровождается параличом сфинктера и мышечного слоя мочевого пузыря.
Длительно протекающий корешковый синдром провоцирует появление патологических нервных импульсов. Это приводит к замедлению рефлекторной деятельности спинных нервов, что, в свою очередь, угнетает иннервацию пузыря. При пониженной чувствительности органа развивается его нейрогенное состояние.
Необходимо учитывать, что, прогрессируя в своем развитии, нарушения могут распространяться и на другие отделы (шейный, грудной). Часто встречается комбинированный вид патологии.
Возможные осложнения проблемы
По мере прогрессирования недуга без качественного лечения и коррекции образа жизни на фоне остеохондроза наступает мышечная атрофия, происходят сбои в работе внутренних органов. Поражая межпозвоночные диски в одном участке, патология распространяется и на остальные отделы. В зависимости от места нарушений имеются характерные симптомы. К примеру, остеохондроз шейного отдела опасен не только нестабильностью позвонков, но и развитием мигрени, ишемией головного мозга.
На фоне деформации дисков возникает их выпячивание, приводящее к ущемлению сосудов и нервов. В дальнейшем может развиться грыжа, человек становится инвалидом без радикальной терапии.
Компрессионно-васкуляторная ишемия – еще одно осложнение патологии. В таком состоянии каждое движение позвоночника сопровождается одновременным сжатием и сгибанием его дисков.
Отдельной формой патологии является спондилоартроз, проявляющийся образованием костных наростов в виде шипов. При спондилезе выступы по краям дисков напоминают клюв. Это попытка организма самостоятельно компенсировать изменение нагрузки. Также может возникнуть парез стопы, при котором она не поднимается, а свисает.
Кто специализируется на терапии заболевания
Патология носит неврологический характер и лечится чаще всего в этом отделении. Попутно человеку потребуется помощь физиотерапевта, остеопата. При развитии осложнений со стороны мочевыделительной системы обращаются к нефрологу.
По показаниям может понадобиться консультация травматолога, ревматолога, мануального терапевта, иглорефлексотерапевта. Перед тем как обращаться к нетрадиционному способу лечения, необходимо уточнить у лечащего врача, может ли он быть использован в конкретном случае.
Устранение симптомов
В острой стадии остеохондроз лечат медикаментозными средствами. Препаратами первого ряда являются НВПС, спазмолитики, витамины группы В. В тяжелых случаях могут применяться гормональные лекарства. После улучшения начинают физиотерапию: дарсонвализацию, УВЧ-, магнитотерапию, ЛФК. При отсутствии противопоказаний для усиления кровообращения и оттока лимфы назначают массаж.
Такое осложнение как грыжа может быть показанием к проведению операции.
На дому с профилактической целью допускается выполнять комплексы лечебной гимнастики, подобранные специалистом.
Лечение остеохондроза
Как правило, приступ начинается с сильных болей. Для их устранения могут использоваться таблетированные противовоспалительные средства, но предпочтительнее лекарства в виде инъекций. Спазм сосудов и зажатость тканей устраняют миорелаксантами и спазмолитиками. Усилить действие средств можно с помощью мазей и гелей. Для восстановления нервной системы могут быть назначены глюкокортикостероиды.
Преимущество внутримышечного введения заключается в минимизации побочных эффектов.
Нарушение мочеиспускания при других заболеваниях
Отклонения в работе мочевыделительной системы нечасто сопутствует течению остеохондроза. Существует ряд других состояний, сопровождающихся этим симптомом:
- болезнь Бехтерева;
- новообразование в позвоночнике;
- ревматоидный артрит;
- сужение позвоночного канала;
- перелом позвоночника.
В урологической практике – это цистит, пиелонефрит, глорумелонефрит, почечная недостаточность.
Профилактические меры
Решающими факторами при возникновении деструктивных нарушений позвоночника являются образ жизни и питание. Для сохранения качеств хрящевой ткани организму необходимы в достаточном количестве микроэлементы, витамины. Поэтому в рационе должны преобладать овощи и фрукты, молочная продукция и зелень. И наоборот, нужно ограничить потребление острых, соленых блюд, копченостей. Полностью исключить фастфуд.
Для укрепления мышечного корсета спины и шеи полезными будут занятия в бассейне, фитнес, йога, ЛФК. При невозможности посещать тренировки стоит чаще бывать на свежем воздухе, совершать пешие прогулки.
Заключение
Лечение остеохондроза и нарушений мочеиспускания необходимо начинать с устранения проявлений основного заболевания. Симптоматическая терапия заглушит проявления патологии, но ненадолго. Только своевременное посещение врача приостановит развитие дальнейших осложнений.
Источник
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.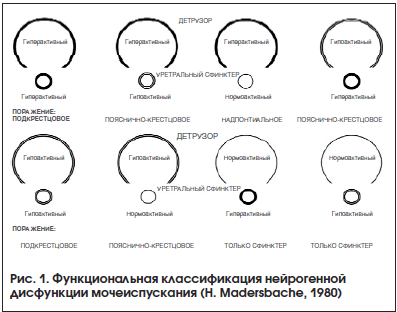
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей
