Мскт шейного отдела позвоночника как делают

Главная > МСКТ позвоночника > МСКТ шейного отдела позвоночника
МСКТ шейного отдела позвоночника в современной клинической практике широко используется для диагностики большинства заболеваний и патологических изменений позвоночника и спинного мозга. Данный метод дает возможность получить максимально детализированную информацию о состоянии позвоночника и окружающих его тканей.
Показания
Основные случаи, в которых лечащий врач может назначить МСКТ шейного отдела, следующие:
- Травмы шейного отдела позвоночника, в том числе переломы,
- Регулярные головные боли и потери сознания по невыясненной причине (зачастую в дополнение назначается МСКТ головы),
- Ревматизм,
- Планирование хирургической операции на шейном отделе позвоночника и последующий контроль результатов,
- Подозрение на опухоли или метастазы в шейном отделе.
Противопоказания
МСКТ позвоночника ни в коем случае не проводится при наличии беременности или подозрении на беременность.
Среди других противопоказаний к процедуре можно назвать:
- Аллергию на йод (при проведении МСКТ с контрастированием),
- Тяжелую почечную недостаточность,
- Сахарный диабет,
- Тяжелое общесоматическое состояние пациента,
- Клаустрофобию,
- Заболевания щитовидной железы.
Подготовка
Перед проведением МСКТ шейного отдела позвоночника рекомендуется за 2-3 дня до процедуры сдать анализы на креатинин и мочевину (в случае обследования с контрастированием). Других ограничений и предварительных процедур МСКТ не требует. С собой на обследование необходимо взять направление от лечащего врача, результаты предыдущих обследований (если есть) и выписку из истории болезни.
Как делают?
Непосредственно перед началом процедуры пациента укладывают на специальный передвижной стол, который затем задвигается внутрь трубы томографа. В течение всей процедуры «кольцо» томографа вращается вокруг стола с пациентом. При этом пациент должен сохранять неподвижность.
Проводящий МСКТ врач-рентгенолог во время процедуры находится в соседнем кабинете, наблюдая за ходом обследования через окно. Это делается для того, чтобы избежать возникновения помех на получаемых снимках. Пациент, однако, имеет возможность поддерживать контакт с врачом при помощи системы двусторонней связи.
Сама процедура МСКТ совершенно безболезненна. Никаких неприятных ощущений пациент не испытывает. Однако при возникновении внезапного страха или дискомфорта (возможен после введения контрастного вещества) следует немедленно сообщить об этом врачу.
Результат исследования
МСКТ шейного отдела позвоночника дает возможность выявить такие патологии, как:
- Злокачественные и доброкачественные опухоли,
- Трещины и переломы позвонков,
- Грыжи межпозвоночных дисков,
- Аномалии развития позвонков,
- Остеопороз, спондилез и остеохондроз,
- Стеноз спинномозгового канала (его сужение),
- Миелопатии,
- Нестабильность позвонков,
- Кровоизлияния в спинной мозг.
По завершении процедуры (обычно спустя несколько часов или на следующий день) пациент получает от врача, проводившего обследование, сними на пленке крупного формата с приложенным описанием-заключением. При необходимости может быть выполнено также создание трехмерной реконструкции обследованной области. Запись результатов на компакт-диск также возможна (обычно эта услуга оплачивается дополнительно).
С полученными данными следует обратиться к лечащему врачу, выдавшему направление на процедуру МСКТ. Если процедура была пройдена по собственной инициативе, врачи клиники могут порекомендовать профильного специалиста. Последующие консультации также будут оплачиваться дополнительно.
Использование контраста
В некоторых случаях врач может назначить МСКТ с контрастированием (введением контрастного вещества). Контрастное вещество представляет собой препарат на основе йода, который помогает улучшить визуализацию на снимках таких объектов, как опухоли, метастазы, кровеносные сосуды, участки воспаления. Вещество полностью выводится из организма естественным путем спустя 1-2 суток.
Время проведения процедуры при введении контраста увеличивается (с 10 минут до 20-30).
Преимущества метода
Основное достоинство метода – высокая точность. Даная методика позволяет успешно диагностировать практически любую патологию даже на ранней стадии или в случае малого размера очага. Такая точность обусловлена способностью современных томографов выполнять большое количество «срезов» с шагом от 1 мм. Каждый срез отображает тончайший пласт ткани, при этом не происходит «наслоения» изображений и теней от нижележащих структур. Поэтому исключается риск двоякого или неверного толкования увиденного.
Кроме того, используемое в современных томографах программное обеспечение позволяет выполнять максимальное увеличение картинок без потери качества. Также есть возможность очистки снимков от артефактов (искажений), которые могут быть связаны с попаданием в область сканирования металлических частиц или со случайными движениями пациента во время процедуры.
Возможные риски
Несмотря на все неоспоримые достоинства, МСКТ как метод, использующий рентгеновские лучи, несет с собой определенный риск для здоровья пациента. Современные томографы используют минимальную дозу облучения, однако при многократном повторении процедуры возрастает риск появления онкологических заболеваний.
Альтернативы
- МРТ (магнитно-резонансная томография) – еще один новый, но уже чрезвычайно популярный метод обследования. По сравнению с МСКТ, МРТ дает более точную информацию в таких случаях, как выявление заболеваний позвонков и межпозвоночных дисков.
- Обычная компьютерная томография (КТ) – по сравнению с МСКТ, обладает достаточно ограниченными возможностями. Однако считается более надежной методикой при определении патологий костных структур и позвоночного канала (по сравнению с МРТ). КТ хороша еще и тем, что позволяет дать прогноз развитию заболевания.
- Рентгеновское обследование – применяется только для визуализации костных структур и отличается повышенной лучевой нагрузкой на организм пациента.
Таким образом, можно сделать вывод: для диагностики переломов шейного отдела позвоночника и травм костных структур подойдет метод рентгеновского обследования. В случае же определения патологий мягких тканей, а особенно выявления опухолей лучше воспользоваться методиками МРТ и МСКТ.
Стоимость
Цена МСКТ шейного отдела зависит от нескольких факторов: необходимости введения контрастного вещества, выбранной клиники, необходимости создания 3D-модели обследованной области. В некоторых центрах в качестве дополнительной услуги предлагается получение независимого заключения (в качестве «второго мнения» сторонних экспертов).
В целом же стоимость МСКТ шейного отдела позвоночника начинается от 3000 рублей и выше. Цена на МРТ лежит в аналогичных границах. Рентгеновское обследование обойдется в сумму около тысячи рублей, а КТ – около 2-2,5 тысяч.
Источник


МСКТ шейного отдела позвоночника – современная разновидность компьютерной томографии, позволяющая одновременно получать изображения нескольких срезов этой анатомической области. Обеспечивает качественную визуализацию тел и отростков позвонков, межпозвонковых дисков и связок, дает возможность оценивать строение и взаимное расположение различных структур, определять величину анатомических полостей и отверстий. При использовании контрастного вещества МСКТ шейного отдела позвоночника высокоинформативна в процессе выявления ряда патологических процессов в мягких тканях. Применяется для уточнения результатов рентгенографии и других методик при подозрении на травматические повреждения, аномалии развития, злокачественные и доброкачественные опухоли, дегенеративно-дистрофические и воспалительные процессы.

МСКТ шейного отдела позвоночника – современная разновидность компьютерной томографии, позволяющая одновременно получать изображения нескольких срезов этой анатомической области. Обеспечивает качественную визуализацию тел и отростков позвонков, межпозвонковых дисков и связок, дает возможность оценивать строение и взаимное расположение различных структур, определять величину анатомических полостей и отверстий. При использовании контрастного вещества МСКТ шейного отдела позвоночника высокоинформативна в процессе выявления ряда патологических процессов в мягких тканях. Применяется для уточнения результатов рентгенографии и других методик при подозрении на травматические повреждения, аномалии развития, злокачественные и доброкачественные опухоли, дегенеративно-дистрофические и воспалительные процессы.
МСКТ шейного отдела позвоночника (мультиспиральная или мультисрезовая компьютерная томография) – самая современная разновидность данной диагностической методики, разработанная в 1992 году. Главным отличием МСКТ от обычной КТ является особая конструкция оборудования, позволяющая одновременно получать изображения большого количества срезов, расположенных в разных проекциях. Это стало возможным благодаря изменению формы пучка рентгеновских лучей и установке нескольких рядов детекторов на кольцо сканера. Получение нескольких сотен изображений за один оборот рентгеновской трубки обеспечивает сокращение продолжительности МСКТ шейного отдела позвоночника и уменьшение лучевой нагрузки в процессе исследования (в 3 раза по сравнению с обычной компьютерной томографией). Одновременное улучшение контрастного, пространственного и временного разрешения дает возможность получить максимальное количество данных о состоянии исследуемых структур позвоночника.
Показания
МСКТ шейного отдела позвоночника – дополняющий и уточняющий метод исследования, применяемый на завершающем этапе диагностического поиска, в ходе дифференцировки различных патологий данной анатомической зоны, на стадии планирования хирургического вмешательства, в процессе контроля эффективности проводимых лечебных мероприятий, отслеживания динамики заболевания и выявления рецидивов в отдаленном периоде. Используется в травматологии, вертебрологии, ортопедии, неврологии, нейрохирургии и онкологии. Процедура проводится после рентгенографии и (иногда) других исследований.
МСКТ шейного отдела позвоночника применяется для диагностики пороков развития, онкологических процессов (первичных и метастатических опухолей), свежих травматических повреждений и отдаленных последствий травм, дегенеративных изменений при спондилезе и остеохондрозе, а также патологий позвоночного столба, обусловленных системными заболеваниями (например, болезнью Бехтерева). Исследование назначается при подозрении на миелопатию, стеноз позвоночного канала, компрессию корешков и позвоночных артерий. Методика может использоваться для установления причины развития головной боли, боли в руке и шее неясной этиологии.
Противопоказания
МСКТ шейного отдела позвоночника не проводят на любых сроках беременности, поскольку рентгеновское излучение может оказать тератогенное воздействие на плод. Детям в возрасте до 14 лет процедуру назначают только при наличии очень веских показаний, что также связано с возможным негативным влиянием ионизирующего излучения. При выраженном увеличении массы тела возникают ограничения, обусловленные грузоподъемностью стола аппарата, максимально допустимый вес пациента определяется техническими возможностями оборудования (зависит от конкретной модели). Исследование не показано при наличии состояний, препятствующих сохранению неподвижности (гиперкинезы, некоторые психические расстройства).
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациентаПротивопоказанием к контрастной МСКТ шейного отдела позвоночника является аллергическая реакция на йод, поскольку в ходе исследования используются йодсодержащие препараты. Процедуру с контрастированием не проводят при заболеваниях, сопровождающихся нарушением функции почек. Женщинам в период лактации методика не противопоказана при условии, что они будут воздерживаться от грудного вскармливания на протяжении 48 часов после МСКТ шейного отдела позвоночника (до полного выведения йодсодержащего вещества из организма). Наличие металлоконструкций и сложных электронных устройств не считается противопоказанием к МСКТ, исследование без ограничений может проводиться даже при металлоконструкциях, фиксирующих костные структуры шейного отдела позвоночника.
Подготовка к МСКТ
Подготовка к нативной томографии не требуется. Перед контрастной МСКТ шейного отдела позвоночника необходима оценка функции почек. Врачу, проводящему исследование, нужно представить результаты всех предшествующих диагностических процедур, имеющих отношение к патологии позвоночника (обычно – рентгенографии, реже других методик). Следует переодеться в приготовленное белье (в некоторых медицинских учреждениях допускается прохождение процедуры в своей одежде, если она не содержит металлических элементов), снять с себя все металлические предметы. Перед контрастной томографией пациенту проводят кожную пробу для исключения аллергической реакции.
Методика проведения
МСКТ шейного отдела позвоночника выполняется в положении лежа на спине. Во время процедуры необходимо сохранять неподвижность. Контрастное исследование обычно осуществляется в два приема: вначале больному делают снимки без контраста, затем вводят препарат внутривенно, ожидают несколько минут, пока йодсодержащее вещество распределится по организму, а потом вновь осуществляют МСКТ шейного отдела позвоночника. В норме после введения контраста возможно ощущение жара в теле. При появлении головной боли, тошноты, затруднений дыхания и других симптомов нужно сообщить о них врачу, находящемуся в соседнем помещении, используя систему двухсторонней связи. Продолжительность нативного исследования составляет около 10 минут. При введении контраста длительность процедуры увеличивается до 20-30 минут.
После завершения МСКТ шейного отдела позвоночника пациент может либо дождаться результатов, либо отправляться домой и прийти за заключением на следующий день (в зависимости от указаний врача). Результаты выдаются больному в бумажном виде и по желанию могут быть записаны на цифровой носитель. Специалист осуществляет интерпретацию информации, полученной в ходе МСКТ шейного отдела позвоночника, описывает выявленные патологические процессы, но не выставляет диагноз и не проводит терапевтические мероприятия. Для уточнения диагноза и определения тактики лечения следует обратиться к врачу, выдавшему направление на исследование – травматологу, ортопеду, вертебрологу, онкологу, неврологу.
Стоимость МСКТ шейного отдела позвоночника в Москве
Цена сканирования варьируется в зависимости от нескольких факторов: типа медицинского учреждения, порядка проведения исследования, использования контрастного препарата, квалификации диагноста, наличия дополнительного сервиса. Стоимость МСКТ в государственных учреждениях, как правило, ниже, чем в частных клиниках. Необходимость экстренного проведения процедуры обычно обуславливает повышение цены, однако в ночное время в некоторых центрах методика предлагается со скидкой. Введение контраста увеличивает цену МСКТ шейного отдела позвоночника в Москве примерно на треть. Стоимость также может незначительно повышаться при записи результатов на цифровой носитель.
Источник

Источник
- Что показывает КТ шейного отдела позвоночника
- КТ с контрастированием
- Показания
- Противопоказания
- Подготовка к обследованию
- Как проводится процедура
- Расшифровка результатов
- Как часто можно делать
КТ шейного отдела позвоночника – это современный, информативный, неинвазивный метод обследования позвонков, межпозвоночных дисков, спинномозгового канала и спинного мозга, расположенных на уровне шеи.
Обычно обследование выполняется с захватом области основания черепа сверху и первых грудных позвонков снизу для того, чтобы не пропустить патологические изменения, которые могут находиться в этих переходных областях.
Компьютерная томография шейного отдела позвоночника позволяет получить изображения послойных срезов тела человека. Темные и светлые участки снимков — это отображение различных органов и тканей, которые отличаются друг от друга способностью задерживать рентгеновские лучи. Так, например, костная ткань получается на снимках светлой, почти белой благодаря высокой способности поглощать рентгеновские лучи.
Толщина срезов составляет от 1 до 3 мм. Большая толщина срезов значительно ускоряет процедуру, однако снижет информативность обследования. Современные модели томографов позволяют кроме снимков получить трехмерные модели исследуемых органов и анатомических образований. Такую модель врач может рассмотреть со всех сторон, повернуть, увеличить, приблизить. Все это позволяет получить большее количество информации о строении тканей и органов исследуемой области, а также с большей степенью вероятности выявить нарушения с структуре отдельных элементов и их взаимном расположении друг относительно друга. Особенно это полезно в случае травм шейного отдела.
Что показывает КТ шейного отдела позвоночника
На снимках, полученных во время обследования, можно выявить следующие виды нарушений:
- врожденные особенности развития позвоночника;
- травмы шейного отдела: переломы и смещение позвонков, гематомы;
- сужение спинномозгового канала;
- опухоли;
- остеохондроз, грыжи дисков;
- изменения тел позвонков, их деформации;
- воспалительные процессы, локализующиеся в позвонках, спинном мозге, мягких тканях, окружающих позвоночник;
- изменения в позвоночник, характерные для ряда заболеваний, таких как ревматоидный артрит или болезнь Бехтерева;
- последствия травм и хирургических операций.
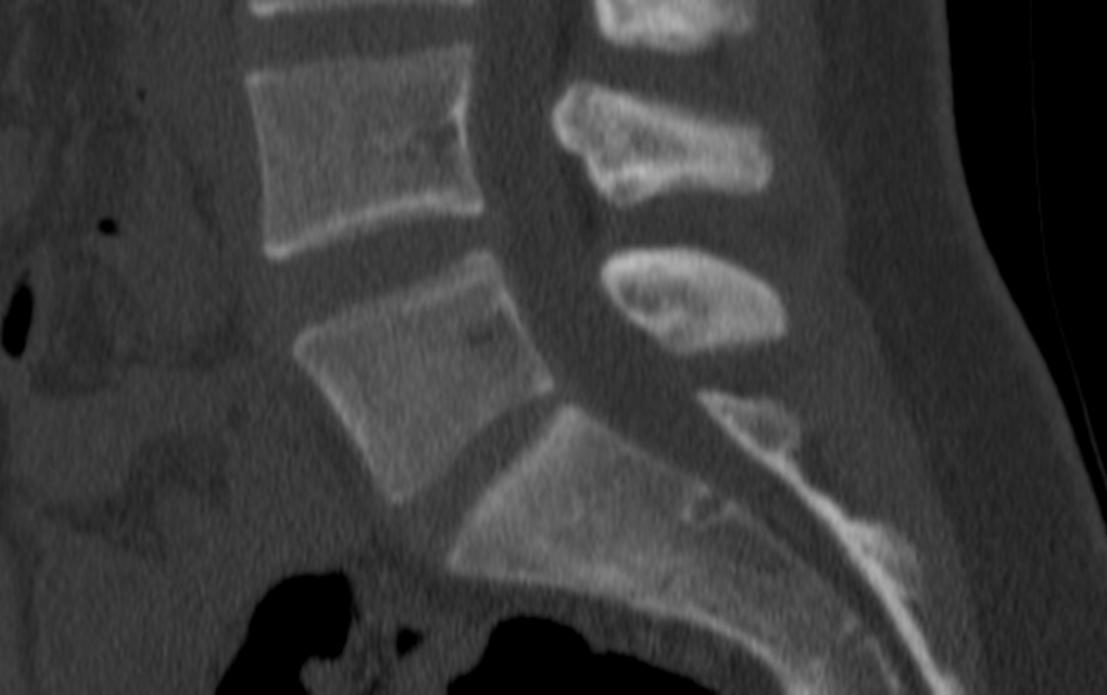
КТ шейного отдела с контрастированием
Обследование может быть выполнено как с применением контрастного препарата, так и без него. Костная ткань отлично видна на снимках без контрастного усиления. А вот сосуды, доброкачественные и злокачественные образования, очаги воспаления могут быть практически неразличимы на нативных снимках.
Решение о необходимости введения контрастного препарата принимает врач лучевой диагностики, который проводит обследование. Необходимость введения контраста может появиться во время обследования в тех случаях, когда на снимках врач видит изменения, но не может их идентифицировать из-за отсутствия важных для диагностики деталей.
Обследование шейного отдела позвоночника проводится с применением контрастного препарата на основе йода, предназначенных для внутривенного введения.
Чаще всего препарат вводится однократно до начала или во время проведения процедуры. Болюсное (длительное, дозированное) введение контраста показано в тех случаях, когда необходимо получить информацию о состоянии сосудов шеи и особенностях кровоснабжения тканей.
В ответ на введение контрастного препарата могут появиться следующие симптомы:
- кислый или металлический привкус во рту;
- боль в месте инъекции;
- приливы тепла в теле;
Эти реакции не являются угрожающими для здоровья пациента.
Непереносимость контрастного препарата проявляется следующими симптомами:
- отек лица, ушей;
- затруднение дыхания из-за отека гортани;
- першение в горле;
- тошнота и рвота;
- зуд кожи;
- крапивница
- бронхоспазм;
- падение артериального давления.
Появление этих симптомов требует проведения специального лечения, поэтому не стоит ждать окончания процедуры, необходимо сразу сообщить о недомогании медперсоналу при помощи голосовой связи.
Риск развития аллергической реакции повышен у лиц с непереносимостью препаратов, содержащих йод, морепродуктов, а также у пациентов, страдающих бронхиальной астмой.
Показания для проведения обследования
Компьютерная томография шейного отдела позвоночника выполняется в следующих случаях:
- травмы позвоночника острые и застарелые;
- наличие хронических болей в шее, головные боли, головокружение;
- аномалии развития позвоночника;
- грыжи межпозвоночных дисков;
- кровоизлияние в спинной мозг;
- туберкулезный спондилит (воспаление позвонков);
- опухоли позвоночника и окружающих его мягких тканей, метастазы опухолей в позвоночник из других органов;
- мальформации (сосудистые аномалии), нарушение кровообращения в спинном мозге;
- остеомиелит;
- подготовка к операции на позвоночнике или спинном мозге;
- контроль за состоянием позвоночника и спинного мозга после проведенного хирургического лечения, химио- или лучевой терапии в период ремиссии.
Противопоказания для проведения обследования
Не проводят КТ шейного отдела в следующих случаях:
- беременность на любом сроке;
- вес пациента, который превышает максимально допустимую нагрузку на стол томографа (порядка 120 кг).
С осторожностью и только при наличии серьезных показаний КТ шейного отдела позвоночника проводят:
- детям до 12 лет;
- кормящим женщинам (молоко в течение некоторого времени становится непригодным для кормления малыша);
- пациентам с почечной недостаточностью;
- при множественной миеломе.
Противопоказания для введения йодсодержащего препарата:
- беременность и лактация;
- почечная и печеночная недостаточность;
- сахарный диабет;
- непереносимость йодсодержащих контрастных препаратов.
Подготовка к КТ шейного отдела позвоночника
Подготовка требуется только в тех случаях, когда обследование планируется проводить с применением контрастного препарата. Введение контраста возможно только натощак, поэтому за 6 часов до обследования необходимо воздержаться от приема пищи. Пить можно чистую воду.
Как выполняется КТ шейного отдела
Необходимо проследить за тем, чтобы на одежде в области шеи не было металлических застежек (бегунки от молний, кнопки, металлические пуговицы и проч.) или элементов отделки. Также придется снять украшения, такие как цепочка, кулон, бусы, брошь, заколки для волос, слуховой аппарат, съемные зубные протезы. Металлические детали оставляют тени на снимках, что значительно снижает информативность обследования.
Пациенту могут предложить переодеться в специальный халат на застежках или рубашку. Любые произвольные и непроизвольные движения могут испортить снимки, поэтому на столе томографа пациента могут зафиксировать ремнями.
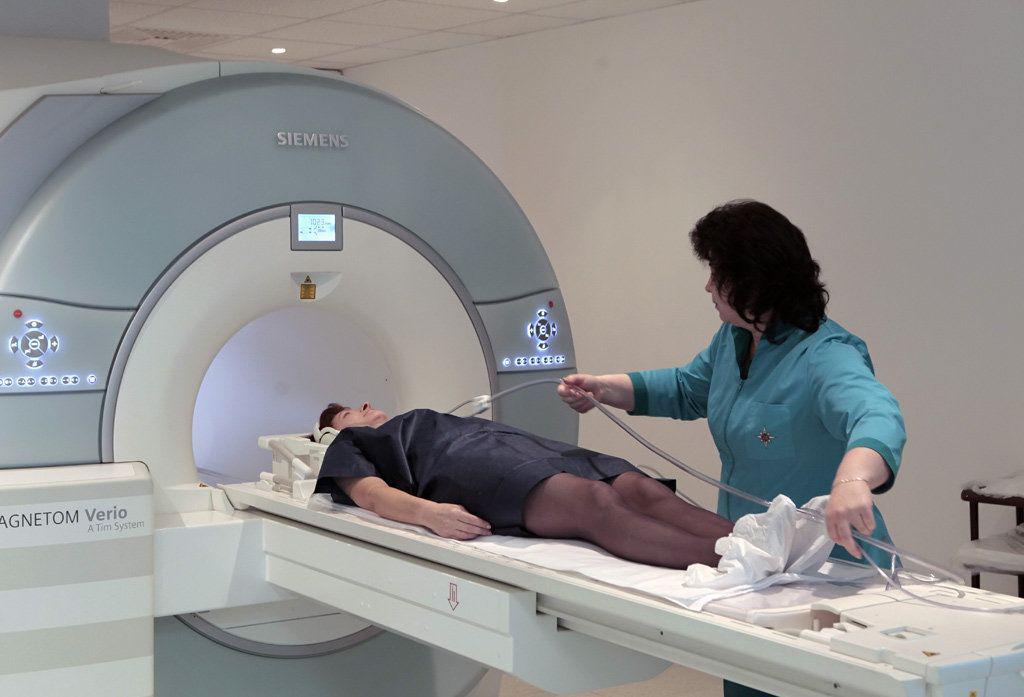
Стол вместе с пациентом задвигается в томограф. Медперсонал покидает помещение, в котором находится томограф, чтобы избежать облучения, но продолжает наблюдать за состоянием пациента через специальное окно, непроницаемое для рентгеновского излучения. С медсестрой можно связаться при помощи двусторонней голосовой связи или кнопки вызова медперсонала, если таковой оборудована данная модель томографа.
По времени обследование занимает порядка 5 минут. Если КТ шейного отдела проводится с контрастированием, то провести в кабинете компьютерной томографии пациенту придется порядка 30 минут.
Расшифровка полученных результатов
Занимается расшифровкой врач рентгенолог или врач лучевой диагностики. Описание патологических изменений и формулировка заключения требуют времени, поэтому получить документа на руки пациент может или спустя час после окончания обследования, или на следующий день. После расшифровки пациент получает на руки снимки на цифровом носителе или распечатанные на пленке, а также заключение врача, заверенное подписью и печатью.
Следует понимать, что заключение врача лучевой диагностики не является диагнозом. Диагноз ставит лечащий врач с учетом клинической картины заболевания, жалоб пациента, данных инструментальных и лабораторных тестов.
Как часто можно делать КТ шейного отдела позвоночника
В связи с тем, что некоторая часть рентгеновского излучения поглощается тканями во время проведения обследования, для компьютерной томографии введены ограничения по объему одного и кратности проведения процедур. Небольшие дозы облучения не приносят вреда здоровью человека, поэтому одна процедура, выполненная по показаниям, не вызовет нарушений в организме пациента. Другое дело, если обследования проводятся одно за другим. В этом случае дозы облучения накапливаются, что может привести к развитию лучевой болезни или появлению опухолей.
Оптимальный интервал между КТ обследованиями составляет 12 месяцев независимо от того, будет обследоваться та же область тела пациента или какая-то другая. При наличии серьезных показаний повторное обследование может быть выполнено не ранее, чем через 6 месяцев после первого.
Источник
