На какой неделе формируется позвоночник

- Беременность от А до Я

Плод — это неродившийся ребенок, находящийся в матке матери. В медицине принято считать, что первые два месяца развивается зародыш, а потом, до рождения — плод.
Скелет плода начинает формироваться буквально с первых дней зачатия. Уже на второй день оплодотворенная яйцеклетка, которая активно делится и стремительно разрастается, образует особые клетки — эктодерму. Из эктодермы в будущем развивается костная ткань и кости скелета.
Скелет человека — крайне важная составляющая нашего организма. Кости поддерживают тело, определяют его форму и размер, защищают внутренние органы от травм. Костная ткань участвует в минеральном обмене в организме, череп защищает мозг человека, костный мозг влияет на иммунную систему, в нем происходят основные процессы кроветворения.
Общие сведения о развитии скелета плода
Кости на 70% состоят из особо прочной костной ткани, содержащей большое количество минеральных солей. В основном, это: кальций, магний и фосфор. Конечно, кроме них для правильного формирования костей скелета необходимы и другие элементы — алюминий, медь, селен, фтор, цинк, но в гораздо меньших количествах. Все эти вещества плод берет из организма матери, поэтому важно, чтобы беременная женщина питалась полноценной и разнообразной пищей, содержащей «строительный материал» для ребенка.
При необходимости врач может дополнительно прописать витамины и микроэлементы. Не стоит пренебрегать этими рекомендациями: если плод не получит нужные вещества для образования костей, скелет может сформироваться с нарушениями.
На 5-й неделе беременности визуализируются первые признаки скелета — позвоночная дуга.
В начале второго месяца у зародыша четко обозначаются будущие конечности и головка. С пятой по девятую неделю беременности закладываются хрящевые основы трубчатых костей плода (конечностей, плечевого пояса), позвоночника, тазового пояса. Конечности увеличиваются в длину, приобретают правильные контуры, хрящи принимают форму будущих костей. Развиваются бедренные, коленные и локтевые суставы. Постепенно хрящи начинают превращаться в кости.
У девятинедельного плода сформированы все части тела. На ручках и ножках обозначены крохотные пальчики, на головке появляются глаза, уши, нос, челюстные кости, рот. Размер плода достигает 4,5 см.
В начале четвертого месяца плод способен двигать руками и ногами. Конечности и суставы активно развиваются, кости увеличиваются в длине, на пальчиках образуются ногти. К концу второго триместра (28-я неделя) плод жизнеспособен, мать хорошо чувствует его движения.
На третьем триместре головка перестает быть непропорционально большой, тело полностью сформировано. Многие кости ещё мягкие — они гораздо менее плотные, чем у взрослого человека. Это нужно для того, чтобы ребенок смог благополучно родиться. Исключение составляют кости черепа и ключиц, которые имеют высокую плотность уже на момент рождения.
Чтобы головка могла пройти по родовым путям матери, кости свода черепа соединяются не прочно, а с помощью соединительной ткани, позволяющей им сдвигаться во время рождения. По размеру родничков и швов черепа можно судить о зрелости плода.
Кстати, у новорожденного костей больше, чем у взрослого, т. к. некоторые кости еще будут срастаться. Полностью формирование скелета заканчивается примерно к 24-м годам, из 277 костей останется 204–207, в зависимости от индивидуальных особенностей человека.

Ультразвуковое исследование во время беременности
В некоторых случаях, плод развивается медленнее, чем это положено. Какие же причины могут вызвать задержку развития и как определить и устранить опасность?
 Причин отставания в развитии может быть несколько. Самые распространенные из них:
Причин отставания в развитии может быть несколько. Самые распространенные из них:
- врожденное заболевание, хромосомная аномалия;
- курение, наркомания, алкоголизм;
- неполноценное питание беременной женщины;
- недостаточно развитая плацента;
- перенесенная во время беременности инфекция;
- наследственные и этнические факторы.
Наиболее информативным методом диагностики состояния плода на данный момент является ультразвуковое исследование (УЗИ). Кстати, вред от УЗИ при беременности — это не более чем очередной миф. Это обследование совершенно не опасно, может проводиться на любых сроках беременности и столько раз, сколько необходимо.
Обычно, при нормальном развитии беременности, врач назначает УЗИ три раза: на 12-й неделе, между 22-й и 24-й, между 32-й и 34-й неделями. Однако по медицинским показаниям ультразвуковое обследование проводится на любом сроке беременности. Что это даёт?
- До 6-й недели можно определить маточная беременность или внематочная.
- По размерам костей скелета можно уточнять сроки беременности. Особенно эффективно УЗИ для этих целей на начальных сроках, когда размеры зародыша у всех примерно одинаковы.
- Исследование на 11–12 неделе показывает наличие или отсутствие кости носа у плода — её отсутствие может свидетельствовать о синдроме Дауна.
- УЗИ в последнем триместре беременности позволяет врачам определиться со способом родоразрешения. Например, врач может увидеть, что пуповина обмотала шею ребенка и решить, что в данном случае необходима операция — кесарево сечение.
- Кроме того, при подозрениях на задержку развития, наиболее информативны регулярные измерения размеров плода, окружности головы, костей конечностей, чтобы изучить динамику роста.
- Ультразвуковые исследования назначаются и для того, чтобы выяснить, соответствует ли сроку беременности уровень развития внутренних органов и скелета. Кстати, именно с помощью УЗИ можно заранее узнать и пол ребенка.
Уточнение диагноза задержки внутриутробного развития (гипотрофии) производится с помощью сравнения фетометрических показателей и нормативных данных, полученных для конкретного срока беременности. Для этого могут назначаться расширенные ультразвуковые исследования с замером большего количества параметров, чем при штатном УЗИ.
* Фетометрия — это метод измерения размеров плода с помощью ультразвука.
Размеры костей плода помогают диагностировать врожденные заболевания
Скелет играет большую роль в жизни человека, поэтому очень важно убедиться, что кости у плода сформировались правильно. Кроме того, совсем недавно медики выяснили, что патология скелета плода на определенном сроке беременности может свидетельствовать о каком-либо врожденном заболевании.
Современные ультразвуковые аппараты становятся все более совершенными. Они позволяют измерять не только основные параметры плода: вес, рост, окружность головки, окружность живота, частоту сердечных сокращений. С помощью УЗИ врач может рассмотреть форму кистей, стоп, измерить длину бедренной кости плода, кости голени, лучевой кости, плеча, предплечья, носовой кости.
Изучение скелета является одной из составляющих различных обследований, которые проводятся для выявления врожденных пороков развития.
Например, если на УЗИ в 11–12 недель у плода носовая кость не видна, то это повод провести анализы на наличие синдрома Дауна и некоторых других заболеваний. Длина носовой кости — это так называемый «ультразвуковой маркер хромосомной патологии», который с вероятностью 50–80% свидетельствует о наличии синдрома Дауна.
Что делать, если ребенок развивается неправильно?
 В некоторых случаях, даже если скелет ребенка формируется с задержкой, это можно скорректировать, и к моменту рождения у малыша уже будет всё в порядке.
В некоторых случаях, даже если скелет ребенка формируется с задержкой, это можно скорректировать, и к моменту рождения у малыша уже будет всё в порядке.
Как правило, беременной женщине рекомендуются:
- полноценное питание, богатое микроэлементами и кальцием;
- отказ от вредных привычек: курения, алкоголя, наркотиков;
- специальные препараты, содержащие те или иные вещества, необходимые плоду и плаценте;
- комплексы физических упражнений;
- физиотерапия;
- при необходимости, проводится лечение инфекции — если именно она стала причиной гипотрофии.
К сожалению, некоторые патологии развития опорно-двигательного аппарата не совместимы с жизнью. Правда, такие патологии встречаются крайне редко — примерно 2–3 случая на 10 тысяч новорожденных.
Если такое серьезное врожденное заболевание обнаруживается на ранних сроках, то женщина имеет возможность прервать беременность. На поздних сроках некоторые патологии развития скелета являются показаниями для кесарева сечения и экстренной медицинской помощи родившемуся ребенку.
Нормативные данные УЗИ при беременности
В этом разделе приведена сводная таблица фетометрических параметров для каждой недели беременности. Все данные приведены для 10-й процентили. Только нормы носовой кости плода даны для 5-й.
*10-я процентиль означает, что более низкие значения могут наблюдаться только у 10% обследуемых.
Рекомендации по пользованию таблицей
Эти данные не предназначены для уточнения срока беременности — для этого используются совсем другие таблицы. Вы можете самостоятельно найти их в сети.
Назначение данной таблицы — примерно сориентироваться соответствуют ли данные вашего УЗИ нормам развития ребенка. Именно «примерно» — потому что самостоятельно расшифровать свои показатели достаточно сложно. Это — задача профессионального врача, который будет учитывать массу других факторов:
- ваш рост;
- национальность;
- образ жизни;
- данные предыдущих УЗИ и других анализов;
- особенности развития от начала наблюдений.
К тому же, следует учесть, что на разных ультразвуковых аппаратах результаты измерений могут немного отличаться.
Итак, на УЗИ, как правило, измеряются:
- длина носовой кости плода;
- длина бедренной, плечевой костей, голени, предплечья;
- окружность головы;
- БПР (бипариетальный размер — измеряется между височными костями);
- лобно-затылочный размер (ЛЗ).
Дополнительно для уточнения диагноза задержки развития могут определяться:
- длина большой берцовой кости;
- длина лучевой и локтевой кости;
- размер ключицы и лопатки;
- размер и строение кистей и стоп;
- соединения костей черепа, структура позвоночника.
Таблица сравнений:
| Срок беременности | Длина носовой кости | Окружность головы | Бипариетальный размер | Лобно-затылочный размер | Бедренная кость | Кость голени | Плечевая кость | Кости предплечий |
11 неделя | менее 2 | 53 | 13 | 3.4 | ||||
12 неделя | 58 | 18 | 4 | |||||
13 неделя | 2,9 | 73 | 20 | 7 | ||||
14 неделя | 84 | 23 | 9 | |||||
15 неделя | 3.6 | 97 | 26 | 13 | ||||
16 неделя | 112 | 31 | 41 | 17 | 15 | 15 | 12 | |
17 неделя | 5–5,2 | 121 | 34 | 46 | 20 | 17 | 17 | 15 |
18 неделя | 131 | 37 | 49 | 23 | 20 | 20 | 17 | |
19 неделя | 5,5–5,7 | 142 | 41 | 53 | 26 | 23 | 23 | 20 |
20 неделя | 154 | 43 | 56 | 29 | 26 | 26 | 22 | |
21 неделя | 5,8–6,1 | 166 | 46 | 60 | 32 | 29 | 29 | 24 |
22 неделя | 178 | 48 | 64 | 35 | 31 | 31 | 26 | |
23 неделя | 6,5–6,9 | 190 | 52 | 67 | 37 | 34 | 34 | 29 |
24 неделя | 201 | 55 | 71 | 40 | 36 | 36 | 31 | |
25 неделя | 7,2–7,6 | 214 | 58 | 73 | 42 | 37 | 39 | 33 |
26 неделя | 224 | 61 | 77 | 45 | 41 | 41 | 35 | |
27 неделя | 8,2–8,5 | 235 | 64 | 80 | 47 | 43 | 43 | 37 |
28 неделя | 245 | 67 | 83 | 49 | 45 | 45 | 39 | |
29 неделя | 8,6–8,7 | 255 | 70 | 86 | 50 | 47 | 47 | 40 |
30 неделя | 265 | 71 | 89 | 52 | 49 | 49 | 42 | |
31 неделя | 8,9 | 273 | 73 | 93 | 54 | 50 | 51 | 44 |
32 неделя | 283 | 75 | 85 | 56 | 51 | 52 | 45 | |
33 неделя | 9 | 289 | 77 | 89 | 58 | 53 | 54 | 46 |
34 неделя | 295 | 79 | 101 | 60 | 55 | 55 | 48 | |
35 неделя | 299 | 81 | 103 | 62 | 56 | 57 | 49 | |
36 неделя | 303 | 83 | 104 | 64 | 57 | 58 | 50 | |
37 неделя | 307 | 85 | 106 | 66 | 59 | 59 | 51 | |
38 неделя | 309 | 86 | 108 | 68 | 60 | 60 | 52 | |
39 неделя | 311 | 88 | 109 | 69 | 61 | 60 | 53 | |
40 неделя | 312 | 89 | 110 | 70 | 62 | 61 | 54 |
Если показатели вашего УЗИ не соответствуют нормам, приведенным в данной таблице, или вам после исследования поставили диагноз «задержка развития плода», или даже «синдром Дауна» — это не повод для паники!
Резюме
Помните, что результаты УЗИ всегда зависят от множества факторов — опыта специалиста, точности аппаратуры и даже от позы, в которой плод находился при исследовании. Врач мог ошибиться или просто, чего-то не разглядеть. Дождитесь другого УЗИ, других анализов, обратитесь к специалисту в другой клинике.
Но даже, если врач не ошибся, то следует знать, что ни один из параметров УЗИ не свидетельствует о заболевании со стопроцентной вероятностью. Желаем вам и вашему ребенку здоровья!
Девочки! Давайте делать репосты.
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!
А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.
Спасибки 😉
Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 😉
Gnomik.ru
©
Источник
Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
Медиально, по направлению к хорде, из склеротомов начинает пролиферировать мезенхимная ткань, которая затем покрывает хорду со всех сторон . Из этой области формируется закладка тела позвонка (corpus vertebrae). При этом располагающиеся рядом зачатки тел позвонков разделяются между собой упомянутыми закладками межпозвонковых пластинок.
Через середину закладок тел позвонков и межпозвонковых пластинок проходит спинная хорда, которая в области позвонковых тел со временем полностью дегенерирует, а в межпозвонковых пластинках от нее сохраняется рудимент в виде малого очага мукоидной ткани (nucleus pulposus — мякотного ядра).
По обеим сторонам медуллярной трубки из сгущенной краниальной половины склеротома в дорсальном направлении движется поток мезенхимной ткани, давая начало образованию закладок дуги позвонков (arcus vertebrae), которые впоследствии (приблизительно на четвертом месяце развития) замыкаются дорсально, по средней линии; в связи с этим, развивающийся мозг оказывается заключенным в сгущенную мезенхиму позвоночной закладки.
Из дуги позвонка затем вырастает остистый отросток (processus spinosus) и поперечный отросток (processus transversi). Наконец, из мезенхимы склеротомной закладки позвонков в вентролатеральном направлении вырастают мезенхимные тяжи, представляющие собой закладки реберных отростков (processus costales), то есть будущих ребер.
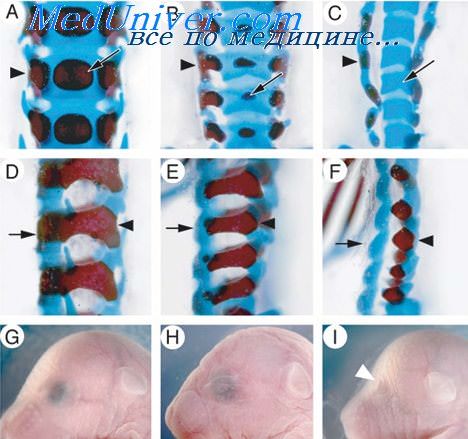
Сначала эта закладка позвонка представлена сгущенной мезенхимной бластемой склеротома. В течение седьмой недели из нее развивается хрящ, а позвонки приобретают плотную консистенцию с более точными контурами своей будущей формы. Наконец, начиная с десятой недели, наступает процесс хондрогенного окостенения (остеофикации). который исходит из нескольких центров окостенения.
Один из этих центров появляется в хрящевом теле позвонка (лишь в редких случаях наблюдается возникновение двух таких центров), а в каждой дуге позвонка по его обеим сторонам образуется по одному центру. Таким образом, позвонки возникают в результате окостенения, начинающегося из трех первичных центров; при этом сначала возникают три самостоятельные (вернее связанные только хрящем) косточки, которые лишь позднее, через несколько лет после рождения, сливаются в единый костный позвонок.
При окостенении сначала происходит энхондральная остеофикация, к которой позже, начиная от перихондра, присоединяется также перихондральныи вид окостенения. На данной стадии развития верхние и нижние поверхности тел позвонков еще покрыты гиалиновой хрящевой пластинкой, окостеневающей приблизительно к семнадцати годам и окончательно присоединяющейся к телу позвонков в среднем лишь на двадцатом году жизни.
Тело первого шейного позвонка, атланта (atlas), теряет связь с дугами и срастается с телом второго шейного позвонка (epistropheus), превращаясь при этом в его зубовидный отросток (dens epistrophei). Обе дуги первого шейного позвонка вентрально и дорсально соединяются, благодаря чему атлант приобретает форму кольца.
У крестцовых и копчиковых позвонков реберные отростки, идущие латерально, редуцированы, причем они особенно недоразвиты у копчиковых позвонков, у которых являются рудиментарными уже с самого начала. В крестцовой области тела позвонков в период полового созревания вторично срастаются в единую кость — крестец (os sacrum), причем окостенение захватывает также и межпозвонковые пластинки. Однако окончательное костное соединение крестцовых позвонков заканчивается приблизительно лишь на двадцать пятом году жизни. Боковые отделы крестцовой кости возникают в результате соединения рудиментарных зачатков крестцовых ребер.
Копчиковые позвонки также могут вторично срастаться, образуя более или менее единую копчиковую кость (os coccygis). На наружной поверхности тела в коже копчиковой области имеется умеренно углубленная ямка, копчиковая ямка (fovea coccygea), которая соответствует месту, где произошла дегенерация последних копчиковых позвонков и остатка хвоста.
— Также рекомендуем «Позвоночный столб плода. Развитие ребер у эмбриона»
Оглавление темы «Развитие половых органов и скелета плода»:
1. Формирование влагалища. Опущение половых желез
2. Образование оболочек яичка. Формирование семявыносящего протока
3. Формирование наружных половых органов. Развитие мужских половых органов
4. Формирование наружных женских половых органов. Аномалии женских половых органов
5. Добавочные половые железы. Развитие скелета и мышц плода
6. Этапы развития скелета эмбриона. Осевой скелет плода
7. Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
8. Позвоночный столб плода. Развитие ребер у эмбриона
9. Череп плода. Формирование черепа эмбриона
10. Примордиальпый череп плода. Развитие основания черепа эмбриона
Источник
