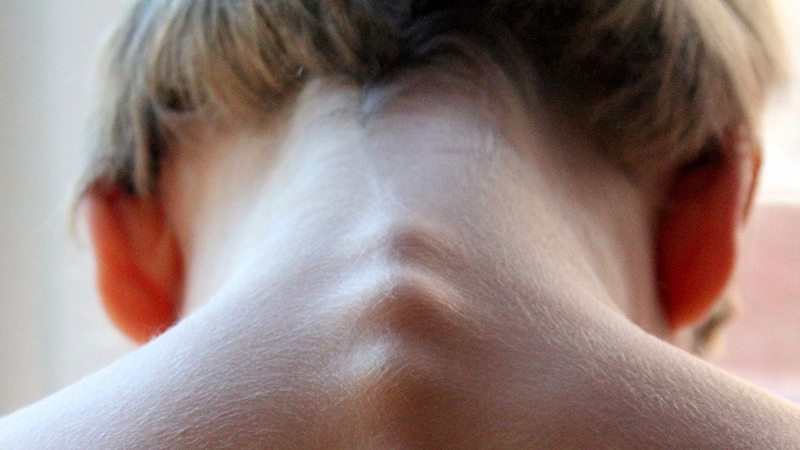
На шее выпирает сильно позвоночника

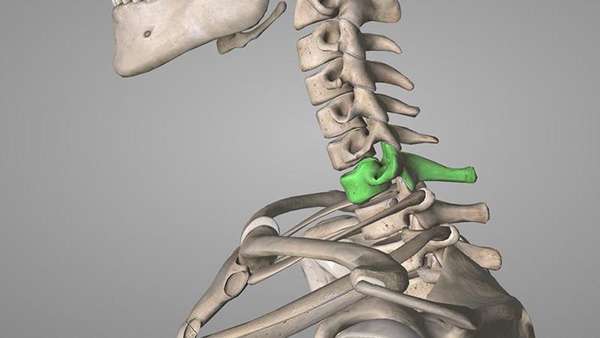
Выпирающий на шее позвонок чаще всего встречается у людей после сорока лет и, по большей части, у склонных к излишней полноте женщин. Как правило, выпирает он в районе 7 шейного позвонка, на который приходится самая большая нагрузка.
Беспокоит людей выпирающий позвонок даже в тех случаях, когда не болит, ведь это достаточно неприятный косметический дефект. Помимо этого он может быть симптомом некоторых проблем с позвоночником. В этой статье мы расскажем о причинах выпирания позвонка, и о том, что с этим делать.
Причины
Разберемся, почему выпирает позвонок на шее. В большинстве случаев это связано с такими проблемами в позвоночном столбе, как:
- Нестабильность позвоночного столба, вызванная травмой или заболеванием.
- Остеохондроз.
- Инфекционные заболевания, которые повреждают позвонковый столб и спинной мозг (туберкулез, сифилис).
- Перелом позвонка или же его повреждение в результате аварии, падения или удара.
- Кифоз.
- Образование типичной жировой выпуклости может свидетельствовать о проблемах с надпочечниками.
- Болезнь Бехтерева.
Когда выпирание позвонка обусловлено жировыми отложениями, это может быть признаком гормональных нарушений. Также локальное скопление жира в области седьмого шейного позвонка может произойти из-за ожирения различной степени.
Причины, по которым выпирает позвонок у основания шеи у ребёнка или подростка, могут быть врождёнными и приобретенными:
- Малоподвижный, сидячий образ жизни.
- Перенесённые травмы.
- Нарушение осанки (опущенные плечи, выдвинутые вперёд).
- Нарушения минерального обмена.
- Компрессионные переломы позвонков поясничного и грудного отделов позвоночного столба.
- Ухудшение кровоснабжения межпозвонковых дисков и самих позвонков.
Симптомы
Сама симптоматика недуга определяется уровнем, на котором расположен повреждённый позвоночный столб. Есть целый комплекс симптомов, называемый «вертебро-радикулярный конфликт», возникающий при сдавлении спинномозговых корешков.
Первый симптом, встречающийся чаще всего, – это болевой синдром. Его выраженность и характер также зависят от места расположения самого патологического очага. Когда он локализован в грудном отделе позвоночного столба, боль может иметь опоясывающий характер.

А когда поражён шейный отдел позвоночника, боль может отдавать в верхние конечности. Если же выпирающий позвонок находится в области поясницы, боль может иррадиировать в нижние конечности, в область промежности или носить опоясывающий характер.
Стоит отметить, что в каждом из перечисленных случаев болезненность будет достаточно сильной из-за сдавливания спинномозговых корешков. Она будет режущего или колющего характера («стреляющей»), возникающей во время движения в пораженном отделе позвонкового столба.
Вертебро-радикулярный конфликт включает в себя нарушение чувствительности, а также парезы/параличи мышц в зоне поражённого корешка. Когда выпирающий позвонок находится на уровне поясницы, симптомов будет больше, они будут более обширными, поскольку происходит поражение «конского хвоста» – группы корешков, которые расположены в спинномозговом канале чуть ниже уровня второго позвонка поясничного отдела.
Симптомами поражения «конского хвоста» будут:
- снижение или полная утрата всех типов чувствительности (глубокомышечной и поверхностной) на поверхности стоп, внутри голеней, бёдер, а также в области промежности,
- параличи нижних конечностей несимметричного вида (идёт поражение различных групп мышц на ногах),
- при сильном сдавливании может произойти нарушение функций органов таза (недержание кала, мочи).
В качестве дополнительного симптома, позволяющего сделать вывод о том, что поражены корешки, рассматривают возникновение парестезии – ощущений без наличия любого раздражителя. Чаще всего это появление «мурашек», чувства покалывания или жжения.
Диагностика
Диагностику должен проводить специалист. На третьей степени смещения позвоночного столба асимметрия заметна уже в ходе визуального осмотра.
Определить смещение позвонка можно и при помощи пальпации остистых отростков паравертебральных точек и всех позвонков. При нажатии на патологический очаг также можно обнаружить болезненность или повышенное непроходящее мышечное напряжение спины.
Существует целая группа функциональных признаков, косвенно подтверждающих наличие смещения позвонка, так называемые «симптомы натяжения». Из них самыми простыми для проверки можно назвать:
- Симптом Ласега. Из положения лёжа на спине пациент поднимает ногу в выпрямленном состоянии и при этом ощущает боль в области бедра, которая может отдавать в поясницу. Этот симптом имеет место лишь при наличии спондилолистеза в области поясницы.
- Симптом Бехтерева. Пациент при смене положения тела (из лежачего в сидячее) должен занять следующую позу: согнуть ноги в коленях и выпрямить руки, чтобы на них опереться. В таком случае он может ощущать небольшую болезненность.
- Симптом Дежерина. Пациент может ощущать боль в районе смещённого позвонка при чихании или покашливании.
Дополнительные методы диагностики, которые используют специалисты: МРТ, КТ и рентгенография. Они достоверно определяют и степень самого смещения позвонка, и наличие вертебро-медуллярного и вертебро-радикулярного конфликтов, а также выраженность сужения канала позвоночного столба и состояние позвонка.
Лечение
При травмах и болезнях позвоночного столба в основу терапии выпирающего позвонка входят:
- Замена постели (если она мягкая) на жёсткий ортопедический матрас и удобную ортопедическую подушку.
- Плавание в бассейне (лучше в морской воде).
- Ударно-волновая терапия, которая способствует очищению от солевых отложений, а также помогает в борьбе с жировыми отложениями.
- Массаж.
- Мануальная терапия.
- Ношение специальных фиксирующих бандажей.
- Физиотерапевтические процедуры: электростимуляция по Герасимову, гальванический ток, различные согревающие процедуры и прочее.
- Устранение болевого синдрома с помощью нестероидных препаратов противовоспалительного действия («,Цитрамон»,, «,Кеторолак»,, «,Кетопрофен«,, «,Ибупрофен«,).
- Лечебная физкультура, занятия йогой особенно полезны для мышц и связок.
- Употребление витаминов группы B.
Такая терапия, как правило, помогает только при первой степени позвоночного смещения. Абсолютно любое лечение может быть назначено только после точного определения причины, которая вызвала выпирание позвонка.
Но если причина выпирания позвонка кроется в каких-то болезнях инфекционного характера, сбоях гормонального фона или же опухолевых процессах, то лечить начинают именно их.
При ожирении, чтобы уменьшить выпирание позвонка, назначаются занятия лечебной гимнастикой, плавание, специальные ванны и процедуры обёртывания. Оперативное вмешательство может быть назначено только лечащим врачом и исключительно по показаниям.
Заключение
Смещение позвонка является достаточно серьёзной патологией, которая может быть результатом развития недуга позвонкового столба. Очень важно диагностировать начало этого процесса своевременно и выбрать подходящую терапию. А поможет вам в этом травматолог или хирург. Не запускайте свой позвоночник и будьте здоровы!
Источник
Выпирающий на шее позвонок чаще всего встречается у людей после сорока лет и, по большей части, у склонных к излишней полноте женщин. Как правило, выпирает он в районе 7 шейного позвонка, на который приходится самая большая нагрузка.
Беспокоит людей выпирающий позвонок даже в тех случаях, когда не болит, ведь это достаточно неприятный косметический дефект. Помимо этого он может быть симптомом некоторых проблем с позвоночником. В этой статье мы расскажем о причинах выпирания позвонка, и о том, что с этим делать.
Причины
Разберемся, почему выпирает позвонок на шее. В большинстве случаев это связано с такими проблемами в позвоночном столбе, как:
- Нестабильность позвоночного столба, вызванная травмой или заболеванием.
- Остеохондроз.
- Инфекционные заболевания, которые повреждают позвонковый столб и спинной мозг (туберкулез, сифилис).
- Перелом позвонка или же его повреждение в результате аварии, падения или удара.
- Кифоз.
- Образование типичной жировой выпуклости может свидетельствовать о проблемах с надпочечниками.
- Болезнь Бехтерева.
Когда выпирание позвонка обусловлено жировыми отложениями, это может быть признаком гормональных нарушений. Также локальное скопление жира в области седьмого шейного позвонка может произойти из-за ожирения различной степени.
Причины, по которым выпирает позвонок у основания шеи у ребёнка или подростка, могут быть врождёнными и приобретенными:
- Малоподвижный, сидячий образ жизни.
- Перенесённые травмы.
- Нарушение осанки (опущенные плечи, выдвинутые вперёд).
- Нарушения минерального обмена.
- Компрессионные переломы позвонков поясничного и грудного отделов позвоночного столба.
- Ухудшение кровоснабжения межпозвонковых дисков и самих позвонков.
Симптомы
Сама симптоматика недуга определяется уровнем, на котором расположен повреждённый позвоночный столб. Есть целый комплекс симптомов, называемый «вертебро-радикулярный конфликт», возникающий при сдавлении спинномозговых корешков.
Первый симптом, встречающийся чаще всего, – это болевой синдром. Его выраженность и характер также зависят от места расположения самого патологического очага. Когда он локализован в грудном отделе позвоночного столба, боль может иметь опоясывающий характер.
А когда поражён шейный отдел позвоночника, боль может отдавать в верхние конечности. Если же выпирающий позвонок находится в области поясницы, боль может иррадиировать в нижние конечности, в область промежности или носить опоясывающий характер.
Стоит отметить, что в каждом из перечисленных случаев болезненность будет достаточно сильной из-за сдавливания спинномозговых корешков. Она будет режущего или колющего характера («стреляющей»), возникающей во время движения в пораженном отделе позвонкового столба.
Вертебро-радикулярный конфликт включает в себя нарушение чувствительности, а также парезы/параличи мышц в зоне поражённого корешка. Когда выпирающий позвонок находится на уровне поясницы, симптомов будет больше, они будут более обширными, поскольку происходит поражение «конского хвоста» – группы корешков, которые расположены в спинномозговом канале чуть ниже уровня второго позвонка поясничного отдела.
Симптомами поражения «конского хвоста» будут:
- снижение или полная утрата всех типов чувствительности (глубокомышечной и поверхностной) на поверхности стоп, внутри голеней, бёдер, а также в области промежности;
- параличи нижних конечностей несимметричного вида (идёт поражение различных групп мышц на ногах);
- при сильном сдавливании может произойти нарушение функций органов таза (недержание кала, мочи).
В качестве дополнительного симптома, позволяющего сделать вывод о том, что поражены корешки, рассматривают возникновение парестезии – ощущений без наличия любого раздражителя. Чаще всего это появление «мурашек», чувства покалывания или жжения.
Диагностика
Диагностику должен проводить специалист. На третьей степени смещения позвоночного столба асимметрия заметна уже в ходе визуального осмотра.
Определить смещение позвонка можно и при помощи пальпации остистых отростков паравертебральных точек и всех позвонков. При нажатии на патологический очаг также можно обнаружить болезненность или повышенное непроходящее мышечное напряжение спины.
Существует целая группа функциональных признаков, косвенно подтверждающих наличие смещения позвонка, так называемые «симптомы натяжения». Из них самыми простыми для проверки можно назвать:
- Симптом Ласега. Из положения лёжа на спине пациент поднимает ногу в выпрямленном состоянии и при этом ощущает боль в области бедра, которая может отдавать в поясницу. Этот симптом имеет место лишь при наличии спондилолистеза в области поясницы.
- Симптом Бехтерева. Пациент при смене положения тела (из лежачего в сидячее) должен занять следующую позу: согнуть ноги в коленях и выпрямить руки, чтобы на них опереться. В таком случае он может ощущать небольшую болезненность.
- Симптом Дежерина. Пациент может ощущать боль в районе смещённого позвонка при чихании или покашливании.
Дополнительные методы диагностики, которые используют специалисты: МРТ, КТ и рентгенография. Они достоверно определяют и степень самого смещения позвонка, и наличие вертебро-медуллярного и вертебро-радикулярного конфликтов, а также выраженность сужения канала позвоночного столба и состояние позвонка.
Лечение
При травмах и болезнях позвоночного столба в основу терапии выпирающего позвонка входят:
- Замена постели (если она мягкая) на жёсткий ортопедический матрас и удобную ортопедическую подушку.
- Плавание в бассейне (лучше в морской воде).
- Ударно-волновая терапия, которая способствует очищению от солевых отложений, а также помогает в борьбе с жировыми отложениями.
- Массаж.
- Мануальная терапия.
- Ношение специальных фиксирующих бандажей.
- Физиотерапевтические процедуры: электростимуляция по Герасимову, гальванический ток, различные согревающие процедуры и прочее.
- Устранение болевого синдрома с помощью нестероидных препаратов противовоспалительного действия («Цитрамон», «Кеторолак», «Кетопрофен«, «Ибупрофен«).
- Лечебная физкультура, занятия йогой особенно полезны для мышц и связок.
- Употребление витаминов группы B.
Такая терапия, как правило, помогает только при первой степени позвоночного смещения. Абсолютно любое лечение может быть назначено только после точного определения причины, которая вызвала выпирание позвонка.
Но если причина выпирания позвонка кроется в каких-то болезнях инфекционного характера, сбоях гормонального фона или же опухолевых процессах, то лечить начинают именно их.
При ожирении, чтобы уменьшить выпирание позвонка, назначаются занятия лечебной гимнастикой, плавание, специальные ванны и процедуры обёртывания. Оперативное вмешательство может быть назначено только лечащим врачом и исключительно по показаниям.
Заключение
Смещение позвонка является достаточно серьёзной патологией, которая может быть результатом развития недуга позвонкового столба. Очень важно диагностировать начало этого процесса своевременно и выбрать подходящую терапию. А поможет вам в этом травматолог или хирург. Не запускайте свой позвоночник и будьте здоровы!
Источник
Небольшой горб на шее часто представляется собой выпирающий отросток позвонка. Однако не всегда явление считается безобидным, шишка может выступать признаком онкологического новообразования или иной патологии. Самостоятельно поставить диагноз невозможно. Требуется ряд исследований, которые назначает врач.
Причины патологии
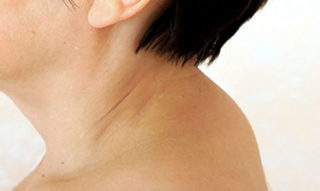
Горб на шее может указывать на гормональные нарушения в работе щитовидной железы
У многих людей, страдающих лишним весом или ожирением, присутствует выпирающая область на задней стороне шейного отдела. Это – скопление жира, которое исчезает самостоятельно после коррекции веса и похудения.
Вторая причина образования выпирающей части сзади на шее – гормональная перестройка или нарушение работы щитовидной железы. Горб подобной этиологии чаще встречается у женщин в период менопаузы и в народе носит название «вдовий».
Немаловажное значение имеет генетическая предрасположенность. Если у ближайшего родственника имеется чрезмерно выпирающий позвонок сзади на шее, риск такого же врожденного формирования повышается и у потомства.
Четвертая причина – травмирование позвоночного столба в анамнезе. Сюда же можно отнести развитие дегенеративно-дистрофических процессов в шейном отделе, нарушения осанки, неправильную постановку спины во время сидения (чаще это относится к школьникам).
Пятая причина – подагра, которая протекает с отложением солей в шейной области. За счет увеличения их объема в позвоночных суставах отдел становится более выпуклым, напоминая горб. Так как 7-й шейный позвонок выпирает сильнее всех остальных, при увеличении солевых отложений это значительно искажает внешний вид пораженного отдела.
Шестая причина – остеопороз – заболевание, протекающее с разрушением костных тканей позвоночника, снижением плотности, что часто дополняется воспалительными изменениями в близлежащих структурах. При воспалении возникает отек, который выглядит как небольшой горбик.
Новообразования
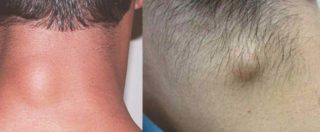
Новообразование может представлять собой жировик или атерому
Выступающая часть сзади на шее может представлять собой новообразование, имеющее различную этиологию. К относительно безопасным наростам относятся:
- Фурункул. Гнойная полость в волосяном фолликуле образовывается при инфицировании данной области. Предрасполагающие факторы – ослабление иммунитета, несоблюдение сбалансированного рациона, сахарный диабет. Характерные симптомы – боль, отек, гиперемия кожи.
- Жировик. Скопление жира в любой области туловища менее опасно, чем фурункул. Однако это не исключает необходимости его удаления. Характерные симптомы – формирование подкожной шишки, отек. Боль отсутствует.
- Фиброма. Новообразование имеет доброкачественную природу и формируется в месте царапины, куда проникла инфекция. Болевая симптоматика для фибромы не характерна.
К опасным новообразованиям относятся:
- Киста. В полости нароста присутствует жидкий экссудат. Опасность заключается в том, что повышен риск быстрого инфицирования полости и развития гнойного процесса с возможностью перерождения в онкологию.
- Атерома. Новообразование образовывается вследствие закупорки сальной железы возле волосяного фолликула. По мере скопления жировых клеток и эпителия развивается гнойный процесс. По внешнему виду атерома имеет сходства с липомой, но присутствует боль и гиперемия кожного покрова.
- Хемодектома. Нарост формируется вследствие разрастания клеток сосудов и нервов. За счет сложностей в удалении новообразования единственный выход – полное иссечение артерии.
- Нейрогенная опухоль. Формируется нарост на окончании нервного ствола. Может иметь доброкачественную или злокачественную этиологию.
В позвонки и прилегающие ткани могут распространяться метастазы – злокачественные клетки, которые исходят от первичной опухоли, расположенной в другой области организма.
Диагностические мероприятия
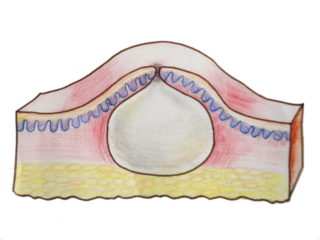
Вид подкожного жировика в капсуле из соединительной ткани
Не всегда шишка на шее сзади на первых порах начинает сопровождаться выраженными симптомами (болью и др.). Часто она остается незаметной на протяжении длительного времени, и человек не спешит обращаться в больницу.
В первое посещение пациента опрашивают о давности присутствия новообразования, беспокоящих симптомах, сопутствующих заболеваниях, в особенности онкологического характера. Далее проводится инструментальная и при необходимости лабораторная диагностика.
Для изучения состояния мягких тканей назначают магнитно-резонансную томографию шейного отдела. По результатам исследования можно выявить новообразования, их размер, спаянность с соседними тканями.
Для осмотра костных тканей проводится компьютерная томография, по результатам которой можно выявить изменения в позвонках (разрушение, остеофиты и др.).
Может потребоваться ультразвуковой анализ конкретной области, биопсия с последующим гистологическим анализом (при подозрении на онкологическую опухоль).
Лечение патологии
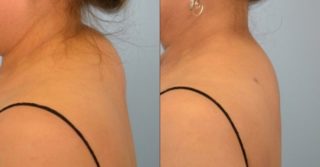
Внешний вид вдовьего горбика до и после курса массажа
При любом диагнозе нужно скорректировать образ жизни:
- соблюдать сбалансированный рацион, исключив сладости, маринад, копчености, жареное, полуфабрикаты;
- возлагать на организм только посильные физические нагрузки;
- исключить малоподвижный образ жизни, во время длительного сидения делать перерывы, во время которых выполнять легкие упражнения;
- посещать бассейн, спортивные кружки;
- спать на ортопедическом матрасе, такого же типа подушке.
Если нет возможности купить ортопедический матрас, нужно правильно подойди к выбору обычного изделия. Стоит отдать предпочтение упругому и жесткому матрасу, который поддерживает позвоночник в максимально правильном анатомическом положении.
При заболеваниях позвоночника эффективным окажется массаж. Также технику используют при наличии жировых отложений для равномерного их распределения, солей для разрушения и ускорения их выведения. Можно довериться квалифицированному специалисту или выполнять массаж самостоятельно, разминая конкретный участок.
В комплексе с массажем рекомендовано проводить лечебную гимнастику. Упражнения подбирает врач в индивидуальном порядке, учитывая причину появления горба и особенности общего здоровья.
Часто назначают физиотерапевтические процедуры. Например, при наличии жировых или солевых отложений можно посещать сеансы ударно-волновой терапии. Снизить интенсивность воспалительного процесса помогают сероводородные ванны.
Источник
