Неосложненные переломы позвоночника у детей
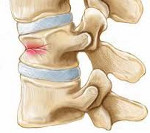

Перелом позвоночника у детей – травматическое повреждение, приводящее к нарушению анатомической целостности элементов позвоночного столба. Перелом позвоночника у детей сопровождается локальной болью, деформацией позвоночника в области перелома, местным отеком и кровоподтеком мягких тканей, крепитацией отломков, нарушением функции конечностей и тазовых органов. Перелом позвоночника у детей диагностируется путем проведения рентгена, КТ или МРТ позвоночника. Лечение переломов позвоночника у детей проводится поэтапно и включает в себя функциональное вытяжение, ЛФК, массаж, дыхательную гимнастику, физиотерапию, ношение стабилизирующего корсета; при необходимости – оперативное вмешательство.
Общие сведения
Перелом позвоночника у детей — повреждение костных структур (позвонков), мягких тканей (межпозвоночных дисков, мышц, связок, спинного мозга), кровеносных сосудов, нервных образований, приводящее к нарушению опорной, двигательной, защитной, амортизационной, балансировочной функций позвоночника. За последние десятилетия статистический показатель переломов позвоночника у детей повысился с 1-2% до 8,0%. Специалисты в области детской травматологии связывают это с возросшей активностью детей и подростков, увеличением количества дорожно-транспортных происшествий, а также совершенствованием методов диагностики. Преимущественный возраст пострадавших детей – 10-15 лет.
Переломы позвоночника у детей часто сочетаются с ЧМТ, переломами костей конечностей и таза, повреждениями грудной клетки, другой позвоночно-спинномозговой травмой (частичными и полными вывихами позвонков). Несвоевременное или неправильное лечение переломов позвоночника может привести к инвалидности детей, перенесших травму, вследствие кифосколиоза, асептического некроза позвонков и других осложнений.
Перелом позвоночника у детей
Причины перелома позвоночника у детей
В большинстве случаев к перелому позвоночника у ребенка приводит падение с высоты (качелей, дерева, крыши и т. д.); ныряние; падение на спину во время прыжков или бега; форсированное сгибание позвоночника при кувырках или борьбе; обрушивание тяжести на надплечья или голову, ДТП. При этом вследствие резкого защитного сокращения мышц-сгибателей спины создается значительная нагрузка на передний отдел позвоночника, превышающая предел физиологической сгибаемости и приводящая к клиновидной компрессии. В случае падения вниз головой страдает шейный и верхне-грудной отдел позвоночника; при приземлении на спину, ноги или ягодицы — нижнегрудные и поясничные позвонки.
К перелому позвоночника у детей также может привести ювенильный остеопороз, остеомиелит или поражение тел позвонков метастазами опухоли: в этом случае перелом может случиться при минимальной внешней нагрузке.
Родовые травмы позвоночника (переломы, вывихи, отрывы части позвонков, кровоизлияния в межпозвонковые диски и др.) могут возникать при родах в тазовом предлежании, тракции за головку, использовании акушерских щипцов или вакуум-экстрактора, при извлечении плода в ходе операции кесарева сечения.
Классификация перелома позвоночника у детей
По характеру травмы у детей различают переломы тел позвонков (компрессионные, раздробленные, оскольчатые), изолированные переломы дужек; поперечных, остистых и суставных отростков позвонков.
Наиболее частым видом травмы позвоночника в детском возрасте являются компрессионные клиновидные переломы тел позвонков. Механизм травмы связан с резким сгибанием туловища ребенка вперед, сдавлением (компрессией) и сплющиванием губчатой ткани тела позвонка, в результате чего позвонок принимает форму клина с вершиной, обращенной кпереди.
Степень компрессии определяется величиной приложенной силы, скоростью ее воздействия, условиями защиты в момент получения травмы, исходным состоянием губчатой ткани тела позвонка. В зависимости от выраженности деформации позвонков компрессионный перелом позвоночника у детей может иметь 3 степени. При 1 степени высота тела позвонка уменьшается менее чем на 1/3; при 2 степени – на 1/2; при 3 степени – определяется деформация тела позвонка более чем на 50%. Как правило, переломы позвоночника 1 степени у детей являются стабильными; 2 и 3 степени – нестабильными, т. е. сопровождаются патологической подвижностью позвонков.
Кроме этого, у детей могут встречаться неосложненные (без повреждения спинного мозга) и осложненные (с повреждением спинного мозга) переломы позвоночника. Осложненный характер травмы чаще всего наблюдается при оскольчатом переломе позвонка, когда он раскалывается на несколько частей.
По локализации различают перелом шейного, грудного, пояснично-крестцового отделов позвоночника у детей. Чаще всего переломы позвоночника у детей локализуются в средне-грудном отделе. При этом могут иметь место единичные или множественные переломы позвонков.
Симптомы перелома позвоночника у детей
При переломе шейного отдела позвоночника у детей возникает локальная боль в области перелома, вынужденный наклон головы, напряжение мышц шеи, ограничение и болезненность наклона и вращательных движений головы. У детей с переломом грудного отдела позвоночника отмечается посттравматическое апноэ — кратковременная задержка или затруднение дыхания в момент получения травмы. Местные симптомы характеризуются локальной болезненностью, усиливающейся при движениях и при пальпации позвонков, ограничением подвижности позвоночника различной степени. Для переломов в нижнегрудном и поясничном отделе позвоночника у детей типично напряжение передней брюшной стенки, опоясывающие боли в животе («ложный перитонит»).
При осмотре места перелома определяется локальный отек, припухлость и кровоподтек мягких тканей; сглаженность физиологических изгибов, деформация того или иного отдела позвоночника; симптом «вожжей» (напряжение паравертебральных мышц); крепитация отломков. Попытки сгибания головы и туловища, поднимания нижней конечности вызывают боль в области травмированных позвонков.
При осложненных переломах позвоночника у детей, в случае сдавления спинного мозга и развития компрессионной миелопатии, может наступить тетра-, параплегия (или парез), расстройство функции тазовых органов (дефекации и мочеиспускания). Типичны симптомы раздражения (боли в костях, парестезии, онемение, ощущение «ползания мурашек», жжения или холода) и выпадения (арефлексия, гипотония и гипотрофия мышц). Нейротрофические расстройства сопровождаются возникновением пролежней.
Отдаленным последствием перелома может служить сегментарная нестабильность позвоночника у ребенка, проявляющаяся трудностями и болью при выполнении обычных движений, развитием посттравматического остеохондроза, межпозвоночной грыжи. Вследствие перелома грудного отдела позвоночника у детей может сформироваться патологический грудной кифоз (горб) или кифосколиоз, приводящий к деформации грудной клетки, нарушению функции легких и сердца.
Диагностика перелома позвоночника у детей
Перелом позвоночника у детей диагностируется детским травматологом с учетом анамнеза и обстоятельств травмы, данных осмотра и инструментального подтверждения. В первую очередь пострадавшему ребенку выполняется рентгенография позвоночника, где на боковых спондилограммах определяется снижение высоты тела поврежденного позвонка различной степени. Для уточнения диагноза перелома позвоночника у детей могут использоваться дополнительные методы: КТ или МРТ позвоночника, сцинтиграфия, электромиография.
В дифференциально-диагностическом плане важно отличать перелом позвоночника у детей от врожденных клиновидных позвонков, юношеского апофизита и некоторых других аномалий развития позвоночника.
Для выявления сопутствующих травм пострадавшему ребенку могут быть необходимы консультации детского невролога и нейрохирурга, торакального хирурга, общего хирурга; выполнение рентгенографии черепа, органов грудной клетки и брюшной полости, рентгеновской денситометрии, УЗИ органов брюшной полости и др. исследований.
Лечение перелома позвоночника у детей
Первая помощь детям с возможным переломом позвоночника на догоспитальном этапе состоит в адекватном обезболивании, фиксации поврежденного участка тела и срочной транспортировке в больницу в горизонтальном положении на ровной жесткой поверхности.
Лечение неосложненных переломов позвоночника у детей проводится функциональным методом. Он включает раннюю и полную разгрузку переднего отдела позвоночника, предупреждающую дальнейшую деформацию позвонков и сдавление спинного мозга. Это достигается путем вытяжения за подмышечные ямки на кольцах Дельбе или за голову с помощью петли Глиссона. Одновременно осуществляется реклинация тел позвонков, для чего под область шейного и поясничного лордозов подкладываются небольшие валики или мешочки с песком.
Основу функционального метода лечения переломов позвоночника у детей составляет ЛФК, которая сначала проводится в положении лежа, а затем с осевой нагрузкой на позвоночник. С первых дней после перелома позвоночника детям назначаются дыхательные упражнения, массаж конечностей, физиотерапевтическое лечение (электрофорез, диадинамотерапия, УВЧ, УФО, озокеритовые и парафиновые аппликации и др.). Перевод ребенка в вертикальное положение (вертикализация) осуществляется в специальном реклинирующем корсете.
Сроки ограничения двигательного режима, ношения корсета и занятий ЛФК индивидуальны в каждом случае и диктуются тяжестью травмы и данными контрольной рентгенографии. В среднем дозированная ходьба разрешается через 2 месяца, а сидение – через 4 месяца после перелома шейного или грудного отдела позвоночника у детей (при переломе поясничного отдела — через 4 и 8 месяцев соответственно).
При осложненных переломах позвоночника у детей может потребоваться проведение хирургического лечения: чрескожной вертебропластики, кифопластики, фиксации позвоночника, декомпрессии нервных структур и т. д. После операции также проводится ЛФК, массаж мышц спины, ФТЛ.
Прогноз и профилактики перелома позвоночника у детей
Лечение перелома позвоночника требует длительного времени, соблюдения постельного режима и всех предписаний врача, чего бывает не всегда просто добиться у детей. Наиболее благоприятны прогнозы при неосложненных компрессионных переломах позвоночника 1 степени. Возможными исходами травмы могут быть полное восстановление, неполное восстановление; осложнения (посттравматический кифоз или сколиоз, посттравматический остеохондроз, травматический спондилит и др.). Диспансерное наблюдение детей, перенесших перелом позвоночника, проводится 1-2 года.
Предупреждение переломов позвоночника у детей заключается в профилактике детского травматизма в целом (уличного, спортивного, дорожно-транспортного и др.). В этом отношении важная роль отводится взрослым (родителям, педагогам и др.), которые должны взять на себя заботу об организации безопасного досуга детей, проведении разъяснительной и просветительской работы.
Источник
 22.05.2018
22.05.2018
Неосложненный компрессионный перелом позвонков у детей –взгляд назад, чтобы сделать шаг вперед
Не осложненный компрессионный перелом позвонков (НКПП) относится к достаточно распространенному виду повреждений и составляет по данным разных авторов около 3 % от всех видов травм.
Не осложненный компрессионный перелом позвонков (НКПП) относится к достаточно распространенному виду повреждений и составляет по данным разных авторов около 3 % от всех видов травм.
С внедрением магнитно-резонансной томографии (МРТ) в комплекс обследования детей, поступающих с подозрением на НКПП,количество подтвержденных диагнозов НКПП увеличилось практически на порядок.
В основу работы положен анализ историй болезни и сопоставление результатов МРТ у 191 больного в возрасте от 4 до 17 лет, поступивших с подозрением на НКПП. У всех 191 пострадавшего МРТ выполнена в сроки от нескольких часов до 2 недель от момента травмы. Исследование выполнялось на томографе с индуктивностью магнитного поля 3 Тесла.
Показана очевидная трудность установки диагноза НКПП, основываясь лишь на данных анамнеза, клинического осмотра ребенка и результатах рентгенологического обследования.
Доказана необходимость выполнения МРТ всем детям, поступившим с подозрением на НКПП.
Введение
Совершенствование и внедрение новых методов и подходов (а именно – магнитно-резонансной томографии) к диагностике патологических состояний, в частности, при подозрении на не осложненный компрессионный перелом позвонков (НКПП) у детей, приводит к возникновению необходимости оценки ранее общепринятых критериев и определения их клинического значения в процессе установлении вышеуказанного диагноза. Иначе говоря, довольно часто в жизни очень полезно оглянуться назад, чтобы сделать шаг вперед в правильном направлении.
Диагностика НКПП в детском возрасте остается сложной и актуальной проблемой до настоящего времени, что обусловлено объективными причинами.
Сбор анамнестических данных и выявление клинических признаков сопряжены с трудностями налаживания контакта с пациентом в силу его возраста, его нежеланием общаться, спорными данными по механизму и, вообще, наличию травмы, собственной, не всегда адекватной, оценкой интенсивности и локализации болевых ощущений, возможностью скрывать боль, не желая оставаться в больнице.
Объективные симптомы (вынужденное положение, ригидность мышц, ограничение движений) далеко не всегда присутствуют у пациента. При этом оценка их врачом не всегда объективна.
Оценка рентгенологических признаков НКПП до сих пор трудна даже для квалифицированных рентгенологов.
Таким образом, анамнез, клиническое обследование и рентгенологические данные позволяют лишь предположить наличие или отсутствие НКПП, что не дает возможность определить правильную тактику лечения, которое, в свою очередь, в силу своей длительности и затратности при НКПП и развития осложнений (вплоть до инвалидизации) при отсутствии адекватного лечения при необоснованном снятии диагноза НКПП, налагает на лечащего врача особую ответственность.
Магнитно-резонансная томография(МРТ) является одним из активно развивающихся методов диагностики самых разнообразных патологических состояний. Преимущества МРТ детально описаны во многих работах (1-6), но в детском возрасте, учитывая вышеуказанное, МРТ приобретает особое значение.
Внедрение МРТ в алгоритм обследования всех детей, поступающих с подозрением на НКПП в институт, позволило на достаточно большом материале оценить значимость и диагностическую ценность методов, применяющихся обычно для установления диагноза НКПП при условии отсутствия МРТ в лечебном учреждении.
Наш опыт работы позволяет представить собственные наблюдения и отношение к проблеме.
Материалы и методы
Выполнен анализ 191 истории болезни детей, поступивших в институт с подозрением на НКПП с 2008 года по настоящее время. Из них было 105 (55 %) мальчиков и 86 девочек в возрасте от 4-х до 17 лет. Большей частью школьники –153 (80.1 %) ребенка. Поводом к обращению в институт у всех детей был болевой синдром области спины (либо боли сохраняющиеся, либо возникающие при определенных движениях).
С целью облегчения сбора данных разработана карта первичного осмотра в истории болезни, в которой отмечались все критерии. В работе использовалась компьютерная программа базы данных по истории болезни, принятая в институте, MEDIALOG. Всем детям выполнялись рентгенография в двух проекциях и МРТ, по принятому в клинике алгоритму: миелография в двух проекциях, STIR — сагиттальная проекция, Т2ВИ
SE — сагиттальная проекция, Т1ВИ SE —коронарная проекция. МРТ выполнена на магнитно-резонансном томографе Phillips Achieva (Голландия) с индуктивностью магнитного поля 3 Тесла.
Учитывая малый возраст, небольшому числу пациентов понадобилось проведение МРТ под наркозом.
Результаты исследования
Большинство авторов единодушно отмечают, что при первичной диагностике НКПП у детей возникают определенные трудности (2, 3, 6). Основными критериями являются наличие механизма травмы (падение, резкое сгибание), клинические проявления (боль в момент и после травмы, расстройства дыхания, локальный болевой синдром при осмотре, напряжение мышц спины, ограничение движений), изменения на рентгенограммах. Использование компьютерной томографии в детском возрасте считается неоправданным в связи с высокой лучевой нагрузкой и из-за этого малым полем зрения допустимой зоны исследования, которая может действительно не соответствовать травме (1, 2).
По данным МРТ наличие НКПП выявлено у 153 детей (80,1 %), из которых у 79 (51,6 %) повреждено более двух позвонков. Критерием НКПП при МРТ служила клиновидная деформация тела позвонка с повышенным неоднородным, неравномерным сигналом, что морфологически соответствует отеку и кровоизлиянию в губчатом веществе (рис. 1 а, б).
Критерием НКПП при клиновидная деформация или равномерное снижение высоты тела позвонка с неравномерно гиперинтенсивным неоднородным сигналом от тела позвонка, что морфологически соответствует отеку
и кровоизлиянию в губчатом веществе.
Грудной отдел пострадал у подавляющего числа пациентов – 136 (88.9 %), поясничный – у четырех (2.6 %), сочетание грудного и поясничного отделов – у 12 (7.8 %), шейного и грудного отделов –у одного пациента (0.7 %). 38 пациентов оказались здоровы.
Однако у всех при поступлении жалобы были одинаковы: боли в спине либо в покое, либо возникающие или усиливающиеся при движениях. В подавляющем большинстве дети поступали в течение первых суток после травмы – 94 (61.4 %) с НКПП и 13(34.2 %) без него. При этом высок процент обратившихся в течение первой недели после травмы (28.1 % с НКПП и 55.3 % без). 16 (10.5 %) пациентов с НКПП обратились после семи суток после травмы. Даже при отсутствии перелома у четырех (10.5 %) пациентов боли в спине сохранялись более семи суток.
При осмотре детей как с установленным в последующем НКПП, так и без такового, в зависимости от сроков после травмы замечены определенные характерные признаки. В первую очередь это то, что боли при движениях различной интенсивности выявлены в 100% случаев вне зависимости от наличия или отсутствия перелома. Боли при осевой нагрузке и перкуссии по остистым отросткам прогрессивно уменьшались, однако были более выражены и чаще выявлялись при переломе.
Ограничение движений находилось в прямой зависимости от интенсивности болевого синдрома и индивидуальной чувствительности ребенка.
Механизм травмы не может быть объективным критерием, учитывая детские особенности и возможность сочетания сразу нескольких травмирующих составляющих. Однако анализ позволил выявить, что у 100 детей основным было падение на спину, у 27 – форсированное сгибание (кувырок, насильственное сгибание), у 64 – осевая нагрузка (падение на голову, прямые ноги или ягодицы).
Причем ведущим при переломе оказалось падение на спину — у 80 больных (52.3 %), у 22 (14.4 %) – форсированное сгибание, у 51 (33.3 %) – осевая нагрузка. Что интересно – у детей, у которых не выявлен НКПП, распределение оказалось практически идентичным – 52.6 %, 13.2 % и 34.2 % , соответственно. Все же следует отметить, что, как правило, форсированное сгибание сопутствует и падению на спину, как рефлекторное защитное действие, и осевой нагрузке, как продолжение вектора движения и может считаться основным травмирующим действием.
В этом аспекте ярким примером может служить случай выраженной деформации с деструкцией верхне-вентрального отдела тела 12 грудного позвонка, выявленных при рентгенографии, у мальчика шести лет с минимальными клиническими проявлениями при поступлении после сомнительной травмы, оказавшимися последствием предшествующей травмы, которую ни родители, ни сам ребенок отчетливо вспомнить так и не смогли. Для решения вопросов об уточнении диагноза и тактике лечения, которые оказались крайне неочевидными и дискутабельными, потребовалось выполнение МРТ, консультации и обследование у онкологов и фтизиатров (рис. 2 а, б).
Расстройства дыхания в момент травмы и на протяжении некоторого време-ни после травмы имели место у 130 детей, из них у 118 (77.1 %) с НКПП и у 12 (31.6 %) без перелома.
Причем, в абсолютном числовом большинстве – у 111 (81.6 %) с НКПП грудного отдела. Однако имело место и у двух (50 %) с переломом поясничных позвонков, а также у четырех (33.3 %) — грудо-поясничного отдела. Кроме того, диспноэ также имело место у единственного больного с травмой шейного и грудного позвонков.
При этом нет зависимости от механизма травмы, так как диспноэ практически одинаково часто – до 75-80 % – встречается при всех травмах. Таким образом, расстройство дыхания не является патогмоничным симптомом НКПП, и может быть, скорее, рефлекторным, либо кратковременным преходящим нарушением функции дыхательной мускулатуры вследствие прямой травмы.
Изменения на рентгенограммах (клиновидная деформация тел, деформация замыкательных пластинок, равномерное снижение высоты тел позвонков и др.) выявлены у 145 (75.9 %) пациентов (рис. 3).
При этом из этого числа
у 17 (практически половина детей без перелома) изменений тел позвонков по МРТ не обнаружено, а у 25 (16,3 %) с подтвержденным диагнозом НКПП по МРТ – рентгенограммы оказались без изменений. МРТ выявила у 17 (11,1 %) пациентов изменения в иных позвонках, чем предполагалось по рентгенографии.
У 67 (43,8 %) пациентов МРТ позволила выявить большее число травмированных позвонков (рис. 4), а 13 (8,5 %) –меньшее. Лишь у 31 (20,3 %) больного оказалось точное соответствие изменений по данным рентгенографии и МРТ.
Таким образом, МРТ в 79,7 % случаев позволила диагностировать истинные количество и топику поврежденных позвонков, а в 27,4 % случаев (при рентгенотрицательном переломе (16,3 %) и в тех случаях, когда было полное несоответствие данных рентгенографии и МРТ (11,1 %), получить информацию, без которой можно было выставить абсолютно неправильный диагноз. Факт уточнения по МРТ топики повреждения особенно важен, так как у 33 % больных за счет изменения отдела, к которому относится поврежденный позвонок, потребовалось изменение метода вытяжения. Как правило, это была смена вытяжения лямками за подмышечные впадины на вытяжение петлей Глиссона, что обусловлено трудностью диагностики НКПП по данным рентгенографии верхнегрудного отдела позвоночника из-за наложения на контуры позвонков рядом расположенных анатомических структур.
В результате, основываясь на сочетании общепринятых критериев НКПП, а именно – сгибательный или осевой механизм травмы, наличие расстройств дыхания, наличие болевого синдрома, изменений на рентгенограммах, полное соответствие изменений на рентгенограммах и МРТ, оказалось, что таких пациентов всего 14 (9,15 %).
При этом у пяти (13,2 %) детей без перелома по данным МРТ также имело место вышеуказанное сочетание критериев.
Приводим наше наблюдение.
У больного Ф., 6 лет, который после падения на ягодицы, катаясь на горке, почувствовал боль в спине, был эпизод задержки дыхания.
Активные боли держались два дня, а в последующем беспокоили при движениях. Обратились за медицинской помощью через две недели из-за сохраняющихся болей в спине при физических нагрузках.
На рентгенограммах выявлено снижение высоты передних отделов тел Th6,7 позвонков. МРТ не выявила патологических изменений.
Этот пример является, собственно,наглядным подтверждением необходимости выполнения МРТ, так как показывает, что этим детям по всем признакам следовало выставить в диагнозе перелом позвонков, т.е. совершить диагностическую ошибку и лечить по стандартам.
Согласно последним требовался длительный период ограничения физической активности здорового ребенка, его моральные потери, а также соответственно у родителей ребенка возникал ряд других проблем.
Выводы
1. Типичный механизм НКПП встречается одинаково часто как при переломе (47,7 %), так и при его отсутствии (47,4 %). При этом падение на спину является ведущим – 52,3 и 52,6 % соответственно.
2. Расстройство дыхания более чем в два раза чаще наблюдается при НКПП (77,1 %) , чем при его отсутствии (32 %).
3. Клиническая картина в зависимости от сроков после травмы более выражена при НКПП, однако боль при движениях сохраняется одинаково длительно.
4. Характерные для НКПП изменения, выявленные при рентгенографии, достоверны топически в 20,3 % случаев; при этом практически у половины детей без перелома по данным МРТ (44,7 %) на рентгенограммах определяются изменения.
5. Лишь у 14 (9 %) пациентов с НКПП выявлено полное сочетание общепринятых критериев, при этом вышеуказанное сочетание также было у пяти (13,1 %) без НКПП.
6. Данные МРТ позволили уточнить кализацию, объем повреждений и установить окончательный диагноз у 79,7 % больных с НКПП, а у 27,4 % выявить наличие перелома, не установленного по данным рентгенографии.
7. МРТ дала возможность реально оценить диагностические критерии, повысить качество диагностики, что позволило у 30 % больных скорректировать тактику и объем лечения, т. е. назначить верное лечение.
8. Анамнестические, клинические и рентгенологические данные не могут служить достоверными критериями установления диагноза НКПП.
Они могут лишь насторожить врача и направить его действия на выполнение МРТ.
9. На современном уровне развития доказательной медицины выполнение МРТ является обязательным для установления детям правильного диагноза НКПП.
Телешов Н. В. Сарухонян О.О, Ахадов Т. А.,
Научно -Исследовательский Институт Неотложной Детской Хирургии и Травматологии , Москва, Россия
Литература
1. Магнитно-резонансная томография спинного мозга и позвоночни-ка., Москва, 2000, монография, Т. А. Ахадов с соавт.
2. Игнатьев Ю. Т., Новиков В. П., Ситко Л. А., Присяжнюк П. А. Магнитно-резонансная томография в диагностике компрессионных переломов позвоночника у детей. //Организационные, диагностические и лечебные проблемы неотложных состояний – 2000 – т.2 – с. 415-417.
3. Алексеева Н. В., Мартинович В. В.,Зильберт Л. А., Яковлев А. Б. Диагностика компрессионных переломов позвоночника у детей // Современные проблемы педиатрии и детской хирургии. Иркутск, 2000 –с. 27-29.
4. Dai LY, Ding WG, Wang XY, Jiang LS, Jiang SD, Xu HZ. Assessment of ligamentous in jury in patients with tho raco lumbar burst fractures using MRI. J. Trauma. 2009 Jun;66(6).
5. Stulík J, Pesl T, Kryl J, Vyskocil T, Sebesta P, Havránek P. Spinal injuries in children and adolescents Acta Chir. Orthop. Traumatol. Cech. 2006 Oct; 73(5):313-20.
6. Carreon LY, Glassman SD, Campbell MJ. Pediatric spine fractures: a review of 137 hospital admissions. J. Spinal
Disord Tech. 2004 Dec;17(6):477-82.
Теги: перелом позвонков
234567
Начало активности (дата): 22.05.2018 23:03:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
неосложненный компрессионный перелом позвонков, магнитно-резонансная томография
12354567899
Источник
