Операция при стенозе позвоночника последствия
Стеноз – это патологическое сужение позвоночного канала, сопровождающееся сдавлением спинного мозга или отходящих от него нервных корешков. Болезнь приводит к развитию компрессионной миелопатии и миелорадикулопатии. Появляются хронические боли в спине, парезы, параличи, дисфункция тазовых органов и другие неприятные симптомы.
Стеноз шейного отдела.
Лечение стеноза позвоночника
Стеноз позвоночного канала могут лечить консервативно или оперативно. В первом случае пациенту назначают обезболивающие, противовоспалительные, сосудистые средства, упражнения, физиопроцедуры. Консервативное лечение помогает улучшить самочувствие всего 32-45% больных. Поэтому пациент со спинальным стенозом нуждается в операции.
Основная цель хирургического вмешательства – устранить факторы, вызывающие компрессию спинного мозга и выходящих из него корешков. Для этого хирурги выполняют декомпрессионные операции. Их суть в удалении грыж межпозвоночных дисков или дужек позвонков, сдавливающих невральные структуры. В первую очередь врачи обращают внимание на характер сдавления.
Грыжа, а вследвие стеноз поясничного отдела.
При передней компрессии пациенту выполняют дискэктомию. В ходе операции хирурги удаляют сдавливающую спинной мозг грыжу или весь межпозвонковый диск. В случае задней компрессии врачи предпочитают ламинэктомию или ламинопластику.
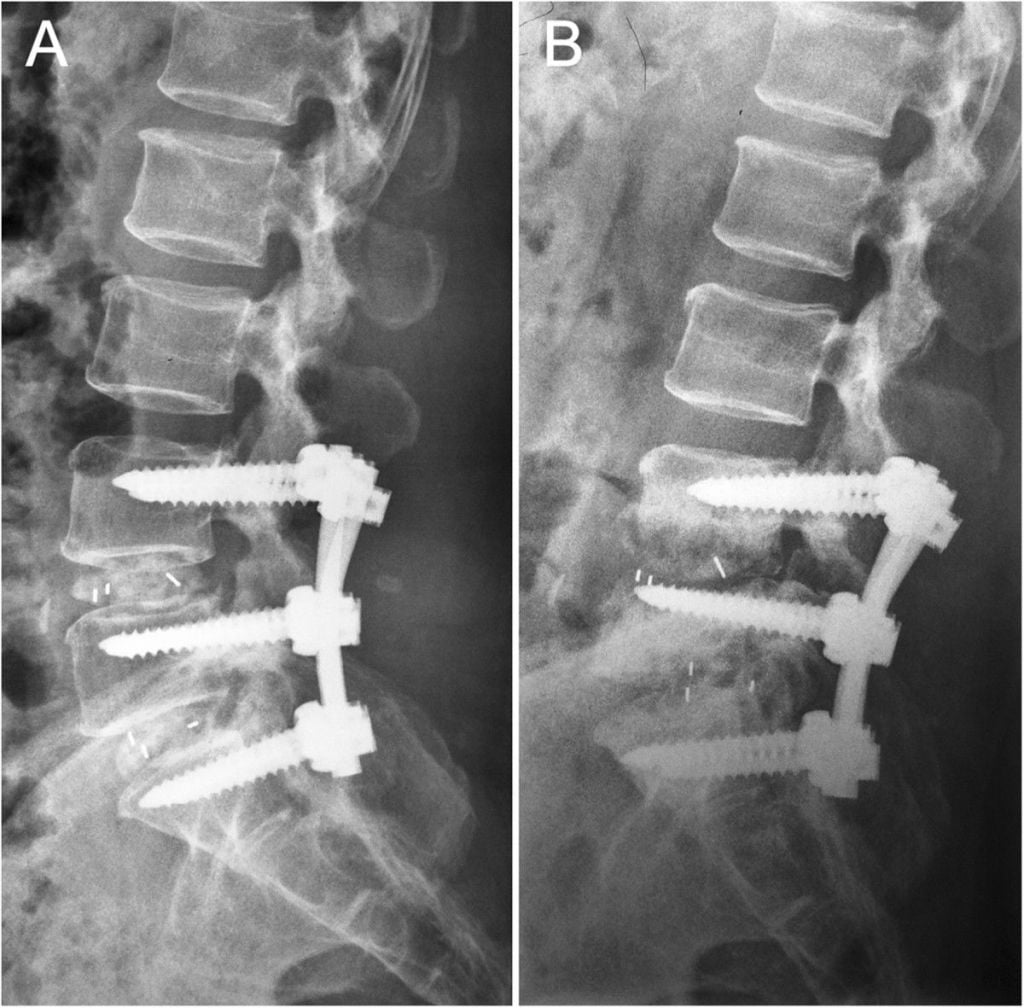
После декомпрессии хирурги выполняют стабилизацию позвоночника. Это помогает зафиксировать позвонки в нужном положении и предупредить их смещение в будущем. Это позволяет избежать вторичного стеноза и нестабильности в позвоночно-двигательных сегментах.
Таблица 1. Виды операций.
| Декомпрессионные | |
| Классическая дискэктомия | Показана при сдавлении спинного мозга грыжей межпозвонкового диска. В ходе операции врач полностью удаляет МПД, а на его место устанавливает титановый кейдж. |
| Микрохирургическая дискэктомия | Применяется редко из-за высокой частоты рецидивов межпозвоночных грыж. Вместо нее хирурги обычно выполняют классическую дискэктомию с дальнейшей фиксацией позвонков системами передней стабилизации. |
| Декомпрессивная ламинэктомия | Требуется при задней компрессии спинного мозга. Суть ламинэктомии в удалении части дуги позвонка. После этого хирург стабилизирует позвоночник с помощью различных конструкций. |
| Стабилизирующие | |
| Системы, стабилизирующие передние опорные столбы | Их установка необходима для неподвижного соединения тел позвонков. Хирурги используют кейжди с костной крошкой и титановые конструкции для транспедикулярной фиксации. |
| Системы задней стабилизации | Можно соединить между собой остистые и поперечные отростки позвонков. Однако укрепление средних и задних опорных столбов позвоночника не всегда обеспечивает прочную фиксацию. |
| Диманическая стабилизация | |
| С применением межостистых U-имплантатов | U-система предназначена для динамической фиксации остистых отростков на уровне L1-L5. Ее установка снижает нагрузку на задние опорные столбы, расширить площадь позвоночного канала и устранить боль, вызванную фасеточным синдромом. |
| С использованием системы транспедикулярной фиксации Dynesys | Система надежно соединяет тела смежных позвонков, сохранив хороший объем движений в позвоночно-двигательном сегменте. Применяется при патологии поясничного отдела позвоночника. |
| С применением импланта DCI | Динамический шейный имплант DCI устанавливают на место удаленного межпозвонкового диска на уровне С3-С7. Операция сохраняет относительно неплохой объем движений в шейном отделе. |
Факт! Установка систем динамической стабилизации невозможна при нестабильности позвоночника. Причина – недостаточный лечебный эффект и неспособность конструкций удерживать позвонки в нужном положении.
Декомпрессионная операция шейного отдела позвоночника
Хирургические вмешательства на шейном отделе могут выполняться через передний или задний доступ. В первом случае хирург «пробирается» с позвоночнику через клетчаточные пространства шеи, во втором – рассекает мягкие ткани со стороны спины.
Передний доступ.
Показания к операциям с передним доступом:
- кифоз;
- верифицированная с помощью МРТ передняя компрессия;
- протяженность стеноза не более чем на 2 позвонка;
- выраженная нестабильность позвоночника.
Во время хирургических вмешательств врачи выполняют дискэтомию и спондилодез. При отсутствии противопоказаний на место МПД они могут устанавливать динамический имплант DCI. Операции с передним доступом травматична и приводят к развитию осложнений.
Хирургические вмешательства с задним срединным доступом менее инвазивными и более безопасными. Во время их проведения специалист делает ламинэктомию или ламинопластику. При необходимости он выполняет спондилодез. Для фиксации позвонков хирург может использовать разнообразные конструкции.
Показания к операциям с задним доступом:
- наличие протяженной задней компрессии;
- шейный лордоз;
- выявление оссификации задней продольной связки;
- конгенитальный стеноз.
При остеопорозе, недостаточности связочного аппарата и высокой вероятности развития псевдоартроза врачи предпочитают операции с задним хирургическим доступом.
Декомпрессионная операция на поясничном отделе
До недавнего времени оптимальным методом лечения спинального стеноза считалась декомпрессивная ламинэктомия с фиксацией позвонков передними или задними системами стабилизации. Однако установка конструкций приводит к нарушению биомеханики соседних позвоночно-двигательных сегментов и развивается «болезнь смежного уровня», включающая спондилолистез, сколиоз, стеноз позвоночного канала и т.д.
Dynesys
Ученые начали разрабатывать конструкции динамической стабилизации. Сегодня в клинической практике широко применяются фиксирующие системы Dynesys и U-образные межостистые спейсеры. Их установка позволяет добиться лучших функциональных результатов и существенно сократить период реабилитации.
Любопытно! По статистике, эффективность нейрохирургической декомпрессии в сочетании с динамической межостистой стабилизацией составляет 90%.
Особенности хирургического лечения осложненного стеноза
При спинальном стенозе, сочетающемся с нестабильностью позвоночника, применение только декомпрессии или систем межостистой фиксации неприемлемо. Хирургические вмешательства приведут к еще большему расшатыванию позвоночно-двигательных сегментов и усугубят состояние пациента. В этом случае оптимальной считается установка передних или задних стабилизирующих систем.
Титановый стабилизатор.
При наличии грыж МПД человеку делают микродискэктомию или классическую дискэктомию. Первую операцию обычно дополняют установкой межостистых спейсеров, вторую – стабилизацией позвоночника титановым кейджем.
Восстановительный период
При отсутствии осложнений пациентам разрешают вставать с постели уже вечером в день операции или на следующее утро. Еще через 3-4 дня их выписывают со стационара с нужными рекомендациями. На протяжении следующих 6-8 недель больным требуется избегать тяжелых физических нагрузок, препятствующих восстановлению.
Полезные советы:
- В первые недели после операции ни в коем случае не поднимайте предметы весом более 3 кг. Избегайте встрясок, вибрации, повторных однообразных движений, глубоких наклонов, поворотов, длительного пребывания в сидящем положении.
- При выполнении повседневной деятельности внимательно следите за своим самочувствием. В случае появления болей, чрезмерной утомляемости или других тревожных симптомов обратитесь к лечащему врачу.
- После хирургического вмешательства начинайте выполнять специальные упражнения. Лучше всего чтобы их вам подобрал реабилитолог. Начиная с 4 недели приступайте к аэробным тренировкам (плаванье, езда на велотренажере и т.д.).
3 месяца после операции на поясничном отделе.
Реабилитация ускоряет выздоровление и позволяет человеку быстрее вернуться к привычному образу жизни. Тем не менее большинство отечественных и зарубежных клиник не обеспечивает ее своим пациентам, больных выписывают из стационара в самые ранние сроки.
Если вы хотите прооперироваться и сразу же пройти полноценную реабилитацию – задумайтесь о лечении в Чехии. Там вы точно получите качественную медицинскую помощь.
Цена операции при стенозе
В России цена хирургического вмешательства на позвоночнике колеблется в широких пределах. Цена операции зависит от ее сложности, уровня медицинского учреждения и квалификации работающих там специалистов.
Декомпрессивная ламинэктомия в клиниках Москвы стоит 25 000-50 000 рублей, дискэктомия – 18 000-60 000 рублей, транспедикулярная фиксация позвонков – 40 000-65 000 рублей, межтеловой спондилодез – 35 000-70 000 рублей. Что касается динамической стабилизации – в России ее делают лишь в некоторых медицинских учреждениях, а стоит она намного дороже стабилизирующих операций.
Как мы уже выяснили, при спинальном стенозе больным требуется декомпрессия и фиксация позвоночника. Чтобы добиться этого, нужно сделать сразу несколько манипуляций. Естественно, хирургическое вмешательство обойдется пациенту недешево. Вместе с этим ему придется оплатить обследование, консультации нужных специалистов, анестезию, стоимость расходных материалов и имплантатов.
Жители СНГ все чаще едут оперироваться за границу. Качество медицинской помощи там выше, а лечение стоит ненамного больше. В Чехии вам сделают операцию и проведут полноценную реабилитацию всего за евро. Что касается других стран, столь популярных среди наших сограждан, цены там чуть выше. В Германии операция без реабилитации стоит 14-18 тысяч евро, в Израиле – 16-20.
Источник
Что такое поясничная ламинэктомия?
Поясничная ламинэктомия также известна как открытая декомпрессия. Данный тип операции проводится для облегчения боли, вызванной защемлением корешка спинномозгового нерва, причиной которого может стать стеноз позвоночного канала в поясничном отделе позвоночника.
Во время ламинэктомии удаляется маленький фрагмент кости или часть материала диска, сдавливающие нервный корешок и, таким образом, освобождается пространство для нервного корешка. Это убирает защемление и способствует заживлению нерва.
Поясничная ламинэктомия (открытая декомпрессия) отличается от микродискэктомии тем, что надрез получается длиннее и мышцы обнажаются больше.
- доступ к позвоночнику открывается с помощью длинного разреза длиной от 5 до 12 см по центральной линии спины, при этом мышцы спины с левой и правой стороны отделяют от дужек позвонков на нескольких уровнях позвоночника;
- после того, как доступ к позвоночнику открыт, проводится удаление дужки позвонка, что позволяет увидеть нервные корешки;
- дугоотростчатые суставы, которые располагаются непосредственно над нервными корешками, затем могут быть подрезаны для того, чтобы освободить больше пространства для нервных корешков.
После ламинэктомии пациенты проводят в больнице от одного до трех дней. При этом скорость реабилитации во многом зависит от возраста пациента и его состояния перед операцией.
Пациентам разрешают начинать ходить сразу после ламинэктомии. Тем не менее, рекомендуется избегать слишком сильных наклонов, поднятия тяжестей и поворотов туловища в течение шести недель после операции, чтобы не растягивать шов до того момента, пока он не заживет.
В целом, успешность поясничной ламинэктомии высокая в плане снижения болевого синдрома при стенозе позвоночного канала.
После ламинэктомии примерно 70-80% пациентов ощущают значительное улучшение качества повседневной жизни и заметное снижение боли и дискомфорта, связанных со стенозом позвоночного канала.
Поясничная ламинэктомия показала наибольшую эффективность в лечении боли в ноге (ишиаса), вызванной стенозом позвоночного канала. К сожалению, эффективность поясничной ламинэктомии в лечении боли в пояснице вовсе не так высока. Это происходит потому, что стеноз позвоночного канала в поясничном отделе вызван артрозом дугоотростчатых суставов, и боль в пояснице в наибольшей степени является следствием артроза. Хотя удаление дужки позвонка и фрагмента дугоотростчатого сустава может освободить пространство для корешков спинномозговых нервов, оно никак не лечит артроз. Поэтому симптомы могут появиться снова через несколько лет, по мере прогрессирования дегенеративных процессов, которые изначально стали причиной стеноза позвоночного канала.
В некоторых случаях успешность декомпрессии при стенозе позвоночного канала можно повысить путем сращения (фузии) сустава. Сращение сустава препятствует повторному появлению стеноза в прооперированном позвоночном сегменте, а также исключает нестабильность позвоночного сегмента после операции и связанную с ней болевую симптоматику.
В целом, если у пациента наблюдается стеноз позвоночного канала на многих уровнях, и при этом позвоночный канал у пациента анатомически (врожденно) узкий, в фузии нет необходимости. Тем не менее, если у пациента имеется стеноз позвоночного канала на одном уровне, вызванный нестабильностью сустава (дегенеративным спондилолистезом), в таком случае, открытая декомпрессия в сочетании с фузией может стать более эффективной процедурой.
Поясничная ламинэктамия может ослабить боль, вызванную стенозом позвоночного канала, поскольку она позволяет убрать давление с нервного корешка. Тем не менее, в результате такой операции могут возникнуть осложнения. Какие это будут осложнения и насколько сильно они будут выражены, зависит от большого количества факторов.
Потенциальные риски и осложнения поясничной ламинэктомии включают:
- отсутствие положительного эффекта. Одним из самых распространенных рисков любой операции на позвоночнике является отсутствие положительного эффекта, когда пациент продолжает страдать от боли и после хирургического вмешательства. Хотя большинство пациентов с болью в ноге, подвергшиеся поясничной ламинэктомии, чувствуют облегчение сразу же, у многих пациентов пациентов проблема сохраняется до тех пор, пока нерв не заживет. В некоторых случаях, положительного эффекта не удается достичь вовсе. На самом деле, операция может вызвать усиление болевых симптомов из-за воспаления вокруг нервного корешка, хотя этот эффект постепенно нивелируется в первые три месяца. Онемение и покалывание в ноге могут сохраняться до года. Хроническая боль после ламинэктомии, которую иногда еще называют синдромом неудачной операции, может потребовать междисциплинарного подхода, включающего такие методики как лечебные упражнения, психотерапию, электрическую стимуляцию нервов и техники борьбы со стрессом;
- рецидив боли. Пациенты со стенозом (сужением) позвоночного канала могут не испытывать болезненных симптомов в течение нескольких лет со времени проведения операции, а потом симптомы возвращаются. Зачастую причиной этому бывает повторное разрастание дугоотростчатых суставов в том же самом месте или в другой части позвоночника, что приводит к боли в спине и ноге. Если во время ламинэктомии проводилось также удаление межпозвонковой грыжи, повторная грыжа и связанные с ней симптомы могут появиться в течение трех месяцев после операции у 5-10% пациентов;
- повреждение нервного корешка (1 на 1000 случаев), недержание мочи/кала (1 на 10.000 случаев). Паралич вследствие ламинэктомии — очень редкое осложнение, поскольку спинной мозг заканчивается примерно на уровнях Т12-L1, а операция обычно проводится намного ниже этих уровней;
- утечку спинномозговой жидкости (в 1-3% случаев). Если при операции был поврежден дуральный мешок, может произойти утечка спинномозговой жидкости, но обычно это не влияет на результат операции. Как правило, пациенту просто нужно отлежаться день, чтобы повреждение зажило;
- инфекцию (примерно в 1% случаев). Инфекция — серьезная проблема, которая зачастую требует повторной операции, чтобы ее «вычистить», а также приема антибиотиков IV поколения. Может сопровождаться образованием свищевых ходов, что потребует повторной операции. В ряде случаев инфекция может вызвать септическое состояние и закончиться неблагоприятно.
- кровотечение. Несмотря на то, что кровотечение после ламинэктомии возможно, оно бывает редко, поскольку в оперируемой области нет больших кровеносных сосудов;
- нестабильность прооперированного позвоночного сегмента (в 5-10% случаев). Данное осложнение может быть минимализовано, если во время операции не затрагивать pars interarticularis, поскольку это важная структура, ответственная за стабильность сегмента. Ослабление или разрезание этой костной структуры может привести к постхирургическому истмическому спондилолистезу. Кроме того, процесс дегенерации дугоотросчатых суставов будет продолжаться и после операции, что может привести уже к дегенеративному спондилолистезу. Оба этих состояния можно скорректировать позднее с помощью фузии (сращения) пораженного сустава;
- тромбоз глубоких вен. Тромбоз глубоких вен является осложнением операций в целом, не только операций на позвоночнике. При открытой декомпрессии может образоваться кровяной сгусток, как правило, в ноге. Обычно тромбоз глубоких вен не представляет большой опасности для человека, хотя может привести к опуханию ноги. Тем не менее, в редких случаях от кровяного сгустка может оторваться фрагмент, который попадет в кровеносный сосуд, а затем — в легкие. Такое состояние называется легочной эмболией. Риск появления тромбоза глубоких вен значительно уменьшается, если человек остается активным во время реабилитации. Кроме того, существуют специальные компрессионные чулки, помогающие улучшить кровоток.
- Кроме тромбоза глубоких вен и легочной эмболии, к общим постоперационным осложнениям также относят инфаркт миокарда, пневмонию и инсульт. И хотя в общей популяции такие осложнения редки, ламинэктомию при стенозе позвоночного канала, как правило, проводят пожилым пациентам, и поэтому риск общих постоперационных осложнений несколько увеличивается.
Наша методика консервативного лечения, которая работает уже более 22 лет, помогает пациентам с дегенеративным стенозом позвоночника на фоне осложненного течения остеохондроза, однако, ситуацию в любом случае лучше не запускать, так как при выраженном стенозе возможности любого метода лечения, как консервативного, так и оперативного ограничены. Поэтому, при любой боли в пояснице и ноге до пальцев стопы необходимо сделать МРТ поясничного отдела позвоночника и проконсультироваться с врачом. Количество пациентов со стенозом позвоночника, обратившихся за помощью в наши Клиники во время экономического кризиса составило до 70% от общего обращения, так как именно у этой группы пациентов заболевание протекает наиболее агрессивно и не может быть отложено до окончания экономических проблем. Однако, чем раньше обратиться за помощью, тем более эффективно может быть лечение.
Статья добавлена в Яндекс Вебмастер 2018-05-10, 14:36.
Источник
