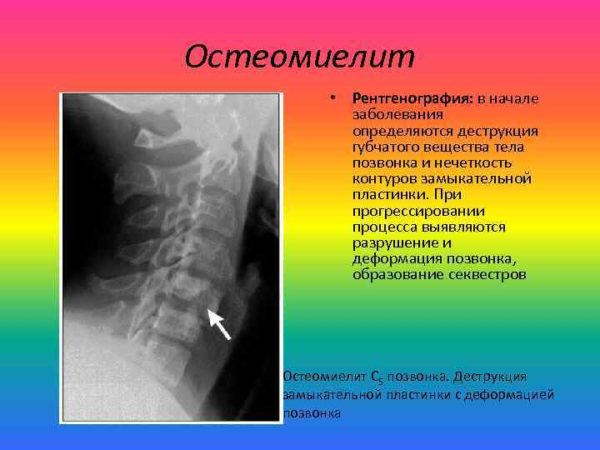
Остеомиелит позвоночника на кт
Воспалительные заболевания позвоночника (остеомиелит, спондилит)
Спондилит — воспалительное заболевание позвоночника, характерным признаком которого является первичное разрушение тел позвонков с последующей деформацией позвоночника.
По этиологии спондилит разделяют на специфические и неспецифические. К специфическим спондилитам относится туберкулез позвоночника, значительно реже встречаются актиномикотический, бруцеллезный, гонорейный, сифилитический, тифозный и некоторые другие виды спондилита. К неспецифическим спондилитам относятся поражения позвоночника гноеродной флорой (гематогенный гнойный спондилит), а также ревматоидный спондилит.
Остеомиелит позвонка — воспалительное поражение костного мозга с последующим распространением процесса на все элементы костной ткани.
Хотя остеомиелит могут вызывать микроорганизмы многих видов, включая вирусы и грибки, обычно он имеет бактериальное происхождение. Микроорганизмы попадают в кости одним из трех путей: гематогенным, из рядом расположенного очага инфекции и путем непосредственного внедрения в кость при травмах, в том числе хирургических.
ЭТИОПАТОГЕНЕЗ
В связи с тем, что тела позвонков хорошо кровоснабжаются, микроорганизмы сравнительно легко проникают в них по артериям позвоночника, через межпозвоночную поверхность быстро попадают в межпозвоночный диск, а затем — в тело соседнего позвонка. Инфекция может попадать в позвоночник из мочевых путей через предстательное венозное сплетение, что особенно часто встречается у пожилых. Другими причинами бактериемии могут быть эндокардит, инфекция мягких тканей и венозный катетер. При этом источник инфекции, как правило, легко обнаружить. Риск остеомиелита позвоночника повышен у больных сахарным диабетом, у находящихся на гемодиализе и у инъекционных наркоманов. Проникающие ранения и хирургические вмешательства на позвоночнике могут служить причиной негематогенного остеомиелита или приводить к воспалению межпозвоночного диска .
Наиболее тяжелым острым заболеванием позвоночника является острый гнойный остеомиелит позвоночника, гнойный спондилит. Это инфекционный воспалительный процесс, поражающий все элементы костной ткани. Возбудителями острого остеомиелита являются гноеродные микробы (стафилококк, стрептококк и др.). Микробы могут попадать в тело позвонка через кровеносное русло (гематогенным путем) из различных очагов воспаления (фурункул, гнойник, ангина и др.), но чаще при сепсисе — гематогенный остеомиелит. Помимо этого, остеомиелит позвоночника может развиваться при его травме (огнестрельной и др.) — травматический остеомиелит.
КЛИНИЧЕСКАЯ КАРТИНА
Остеомиелит позвоночника чаще всего проявляется болью в шее или болью в спине, в 15% случаев отмечается боль в груди, боль в животе или боль в конечностях , связанная с раздражением спинномозговых корешков. При воспалении, вызванном гноеродными бактериями, чаще поражается поясничный отдел позвоночника (50% случаев), затем следует грудной (35%) и шейный. Напротив, при туберкулезном спондилите (болезни Потта), как правило, поражается грудной отдел. Характерны для остеомиелита боли в спине, более выраженные на уровне пораженного позвонка, крестце и даже конечностях. Боли могут носить пульсирующий характер.
Уровень поражения устанавливается при поколачивании по позвонкам и остистым отросткам (симптом «звонка»). Пораженный позвонок болезнен при перкуссии. При физикальном исследовании могут отмечаться напряжение глубоких мышц спины и ограничение движений. Более чем в половине случаев заболевание протекает подостро, проявляясь нечеткой тупой болью в спине, которая постепенно нарастает в течение 2-3 месяцев. Лихорадка незначительная или отсутствует, количество лейкоцитов в пределах нормы. Острые проявления — высокая температура и другие признаки интоксикации — встречаются реже и указывают на бактериемию. Тяжелым осложнением гнойного спондилита является прорыв гнойника в просвет спинномозгового канала. Если излечить острый остеомиелит не удается, болезнь может перейти в хроническую форму, обычно с приступами болей, постоянным или перемежающимся выделением гноя через свищи или инфицированием соседних мягких тканей. В случае закрытия свищей отток гноя затрудняется, возможно значительное усиление болей и развитие подкожных абсцессов. Иногда остеомиелит может протекать незаметно в течение нескольких месяцев и даже лет.
ТУБЕРКУЛЕЗНЫЙ СПОНДИЛИТ
Наиболее распространенным является туберкулезный остеомиелит позвоночника (туберкулезный спондилит) При этом заболевании нередко поражаются ни один, а несколько позвонков. При туберкулезе сначала в теле позвонка возникают туберкулезные бугорки, а затем возникает творожистый некроз (омертвение) с образованием видимого на глаз крупного очага. В последующем в центре происходит секвестрация (отделение мертвых тканей от окружающих) и распад пораженного тела позвонка. Переход патологического очага из пораженного позвоночника в окружающие образования приводит к появлению натечного гнойника спереди или сбоку от него. Могут поражаться дужки и отростки. Поражение тел позвонков называется передним спондилитом, а поражение дужек и отростков называется задним спондилитом. При туберкулезном спондилите нередко возникает отек спинного мозга и сдавление его казеозными массами и разрушенными телами позвонков. Поражаются и корешки спинного мозга. Развитие тяжелых патологических изменений в телах позвонков обычно приводит к искривлению позвоночного столба и образованию горба. Наиболее ранним проявлением туберкулезного спондилита являются боли, роль которых сохраняется и в поздних периодах болезни. Боли в начале нередко проявляются неопределенными ощущениями в области позвоночника без ясной локализации. Иногда они возникают по ночам, и больной нередко вскрикивает. Особенно характерны отраженные, иррадиирующие боли в верхние и нижние конечности, по типу невритов, межреберной невралгии, люмбаго, ишиалгии. Весьма характерны для начальной стадии межлопаточные боли и отраженные боли во внутренних органах, симулирующие язвенную болезнь желудка и двенадцатиперстной кишки, желчную и почечную колику, аппендицит, аднексит и др. Боли увеличиваются при нагрузке и движениях позвоночника, а также при давлении на пораженные позвонки.
ДРУГИЕ CПЕЦИФИЧЕСКТЕ СПОНДИЛИТЫ
Люэтический спондилит. Является осложнением вторичного или третичного сифилиса. Дифференциальные рентгенологические признаки заключаются в выраженном остеосклерозе, дефектах соседних пластинок пораженных позвонков, остеофитах (без анкилоза). Люэтический характер процесса следует предполагать в случае рецидивирующих менингитов, менингоэнцефалитов, повторных инсультов (особенно в молодом возрасте), спонтанных субарахноидальных кровоизлияний. Для подтверждения диагноза проводят исследования крови и спинномозговой жидкости — реакции Вассермана и иммобилизации бледных трепонем (РИБТ).
Бруцеллезный спондилит. Этиологию заболевания связывают с волнообразной лихорадкой с размашистыми подъемами температуры (больные их переносят относительно легко), профузными потоотделениями, артралгиями и миалгиями, лимфаденитом с преимущественным увеличением шейных и реже — паховых лимфоузлов. Диагноз подтверждается серологическими реакциями Райта и Хеддельсона.
Брюшнотифозный спондилит. Возникает на фоне длительного периода мнимого выздоровления. Диагноз подтверждается серологической реакцией Видаля.
Дизентерийный спондилит. Диагноз подтверждается результатами посевов кишечного содержимого в остром периоде дизентерии.
Ревматический спондилит. Иногда осложняет течение ревматизма, который характерен для молодого возраста и сопровождается рецидивами, изменениями со стороны сердца, полиартритом с поражением крупных суставов. Если добавляется бактериальный эндокардит, то в этом случае имеют место лихорадка, лейкоцитоз, сдвиг формулы крови влево, резкое повышение СОЭ. Для подтверждения диагноза проводят ревмопробы, повторные посевы крови, ЭКГ, эхокардиографию.
ДИАГНОСТИКА
Диагноз остеомиелита устанавливается при выявлении локальной боли в позвоночном столбе, наличии указанных симптомов, рентгенологическом, КТ и МРТ исследовании.
Полноценное обследование и лечение гнойного остеомиелита проводится в специализированных отделениях. При первом обращении, как правило, отмечается повышение СОЭ. На обзорных рентгенограммах видны неправильной формы дефекты тел смежных позвонков, межпозвоночных поверхностей и сужение межпозвоночного диска в виде эрозирования субхондральных костных пластинок, сужения межпозвоночных промежутков и деструкции тела позвонка с уменьшением его высоты. Такая картина почти полностью подтверждает диагноз бактериальной инфекции, поскольку при других (в частности — опухолевых) поражениях позвонков процесс редко распространяется через межпозвоночный диск. С помощью КТ и МРТ можно обнаружить абсцессы, источником которых служат очаги остеомиелита в позвоночнике, — эпидуральный, паравертебральный, заглоточный, забрюшинный, а также абсцесс средостения и псоас-абсцесс. Эпидуральный абсцесс может развиться внезапно либо постепенно, в течение нескольких недель. Вначале появляется боль в спине, затем — корешковая боль и парезы. Недиагностированный эпидуральный абсцесс может закончиться необратимым параличом. Также КТ может быть полезна тем, что выявляет костную деструкцию тогда, когда на обычных снимках картина не вполне ясна, более точно определяет границы костных изменений. МРТ при остром остеомиелите позволяет продемонстрировать локальные изменения интенсивности сигналов в костном мозге, но не дает возможности достоверно отличить изменения, вызванные инфекцией, от последствий травмы.
Особенно сложна диагностика остеомиелита позвонков в течение первых недель заболевания. При неспецифическом процессе на 2-й неделе в ряде случаев можно выявить лишь незначительное снижение высоты межпозвоночного диска. Через 4-5 недель эти изменения становятся отчетливыми, появляются признаки деструкции субхондральных отделов смежных позвонков. В дальнейшем может сохраниться малодеструктивная форма по типу дисцита. Чаще встречаются более выраженные формы с контактным разрушением тел позвонков в пределах 1/3 их высоты с отдельными более глубокими очагами деструкции. Склеротические изменения появляются обычно на 5-8-й неделе заболевания. Чаще это склеротический вал вокруг очага деструкции, реже распространенное уплотнение. В течение первых трех месяцев, как правило, формируются скобкообразные тени костной плотности между пораженными позвонками. Истинный костный блок образуется лишь в части случаев. Абсцессы выявляются у большинства больных при любой локализации процесса, они имеют плоскую форму и незначительно выступают по ширине за пределы поперечных отростков. Секвестры формируются сравнительно рано, но, как правило, имеют небольшие размеры.
Диагностика туберкулезного спондилита вначале основывается на данных рентгенологического исследования позвоночника и других органов. Первый рентгенологический признак — сужение межпозвонкового диска. Затем в теле позвонка появляются локальный остеопороз, костная каверна, краевые деструкции, клиновидная деформация и, наконец, натечные абсцессы. Прорыв казеозных масс под заднюю продольную связку в эпидуральное пространство обычно сопровождается компрессией одного или нескольких корешков, иногда — спинного мозга с развитием нижнего парапареза.
Источник
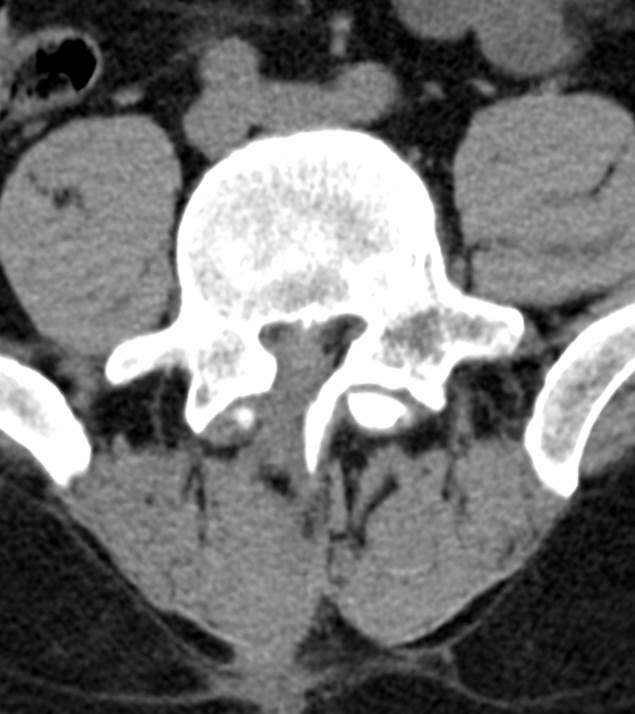
Неслившийся апофиз тела L4
Послеоперационные изменения


СПОНДИЛИТЫ – ЭТО
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКА.
Все спондилиты можно разделить
на 2 группы:
1) инфекционные спондилиты (туберкулезный спондилит, гнойный
остеомиелит позвоночника, актиномикоз, бруцеллез, сифилис, грибковые спондилиты
и т.д);
2) неинфекционные (асептические, аутоиммунные) спондилиты
(спондилит Андерсена при болезни Бехтерева, при синдроме Рейтера, при
ревматоидном артрите) — серонегативные спондилоартриты
Острый гематогенный остеомиелит –
это тяжелое гнойно-септическое поражение кости, развивающееся на фоне
измененной реактивности макроорганизма
Согласно Международной классификации
болезней различают
1) острый остеомиелит (к которому отнесена и подострая форма болезни)
2) хронический остеомиелит.
Острый период заболевания может длиться до 2-х месяцев,
подострый еще 2-3 месяца.
В 15-20% случаев острый остеомиелит
переходит в хронические формы
По патогенезу остеомиелита
позвоночника можно выделить:
Гематогенный остеомиелит;
Послеоперационный (как осложнение после операций на
позвоночнике);
Огнестрельный или раневой остеомиелит
Возбудителем гематогенного
остеомиелита позвоночника примерно в 60% случаев является золотистый
стафилококк, но в последние годы увеличивается число больных гематогенным
остеомиелитом, вызванным кишечной палочкой, протеем, синегнойной палочкой и
т.д.
Остеомиелит позвоночника обычно развивается вследствие диссеминации из
гнойного фокуса, который возник в результате заболевания или предшествующей
хирургической манипуляции. Предрасполагающими факторами являются иммунодифицит,
наркомания, алкогализм, сахарный диабет.
Тяжелым осложнением остеомиелита позвоночника считается развитие
спинномозговых расстройств. Нередко эпидуральный воспалительный процесс и
парезы развиваются раньше, чем устанавливается диагноз остеомиелита
позвоночника.
Периоды (стадии) развития острого
гематогенного остеомиелита позвоночника
Острейший период ( длится1-2 месяца);
Подострый период (длится 2-4 месяца);
Затихание воспалительного процесса с исходом в фиброзный или
костный блок тел позвонков;
При несвоевременном выявлении и недостаточном лечении
гематогенный остеомиелит позвоночника принимает хроническое течение
При морфологическом исследовании в
ранней фазе воспаления выявляются:
очаговые кровоизлияния и некрозы, в дальнейшем развивается гнойное
воспаление с вовлечением паравертебральных тканей;
диффузные и очаговые лейкоцитарные скопления,
некрозы мышечных волокон, мелкие кровоизлияния и тромбоз сосудов;
щелевидные паравертебральные абсцессы, сращения паравертебральных
тканей с висцеральной плеврой, абсцессы пенетрирующие в легкие, инфильтрация
забрюшинной клетчатки и большой поясничной мышцы.
Диск при этом снижен,
фрагментирован, частично замещен рубцовой и грануляционной тканью.
На КТ в острейший период
остеомиелита выявляется:
Деструкция передних или боковых, реже центральных субхондральных
отделов тел в виде костных лакун, которая по образному выражению некоторых
авторов напоминает щвейцарский сыр на разрезе (появляется через 2-3 недели от
начала заболевания).
Инфильтрация паравертебральных тканей и эпидуральной клетчатки.
По мере прогрессирования деструкции
разрушается и секвестрируется вся замыкающая пластинка и субхондральные отделы
соседних позвонков. На поперечных срезах КТ деструкция имеет вид хаотичного
скопления секвестров.
Острый гематогенный остеомиелит L3 (через 3 недели от начала заболевания)
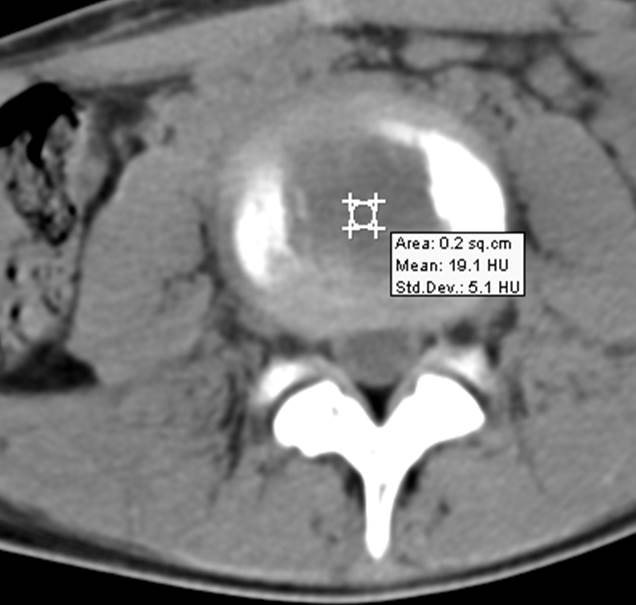
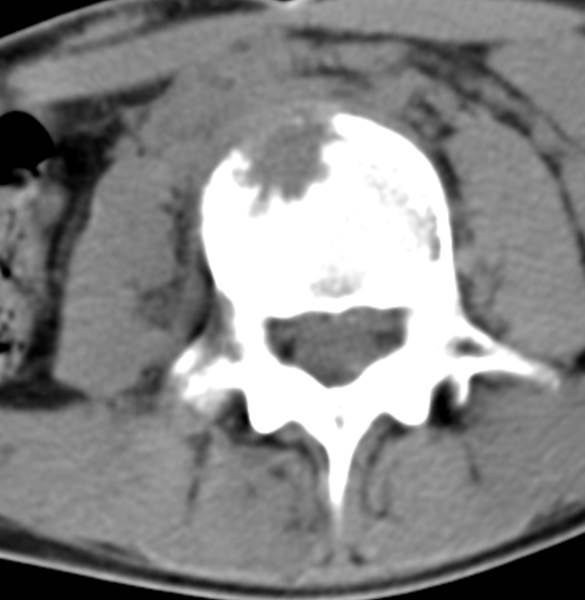
Острый гематогенный остеомиелит L3 (через 3 недели от начала заболевания)
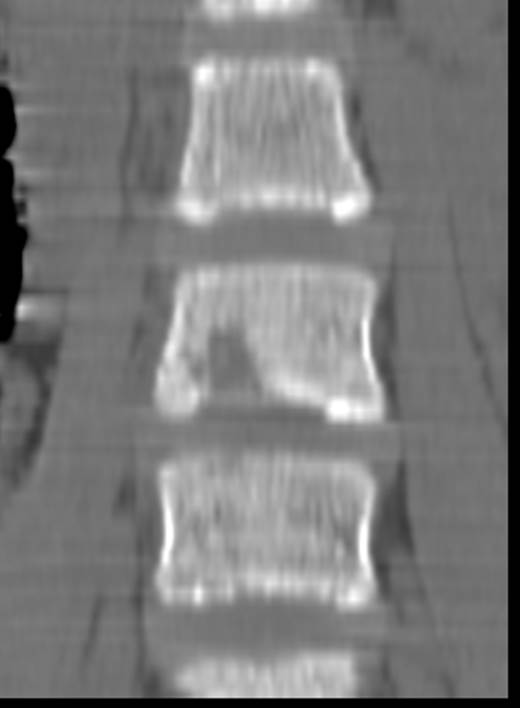
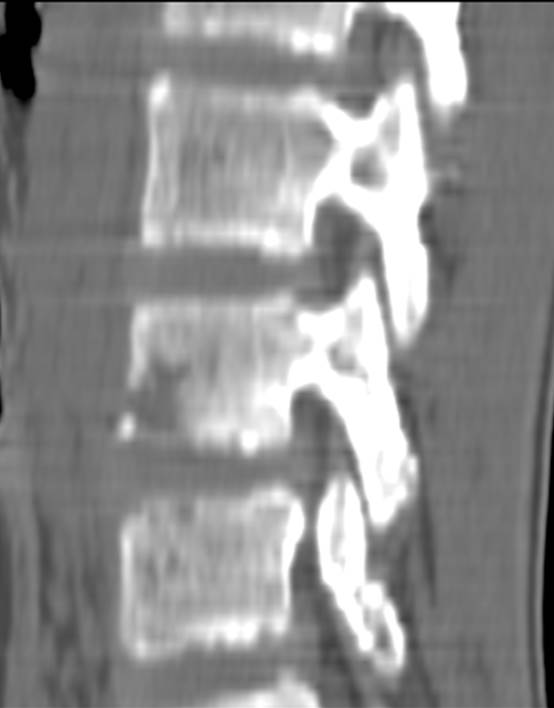
Типичные рентгенологические и КТ
признаки остеомиелита позвоночника через 1 месяц от начала заболевания:
снижение высоты межпозвоночного диска
на КТ отмечается снижение плотности от вовлеченного в
воспалительный процесс диска,
нечеткость контуров замыкающих пластинок смежных отделов тел
позвонков,
утолщение паравертебральных мягких тканей (последний признак
встречается не всегда при спондилодисцитах у маленьких детей)
Острый гематогенный остеомиелит С4-5
(1 месяца от начала заболевания). КТ.
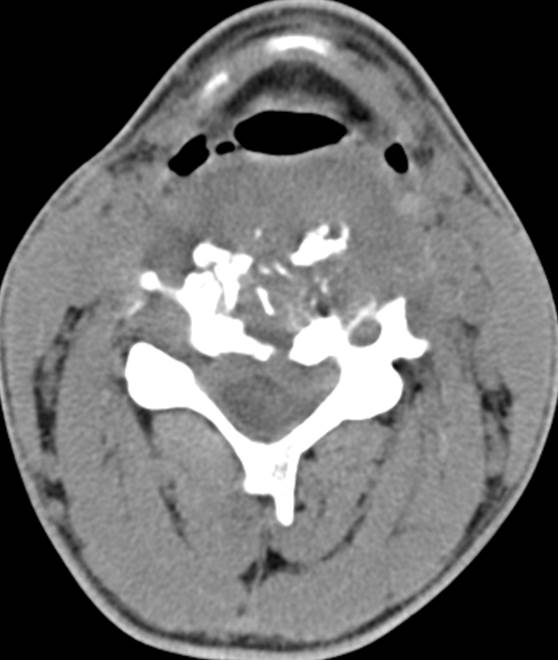
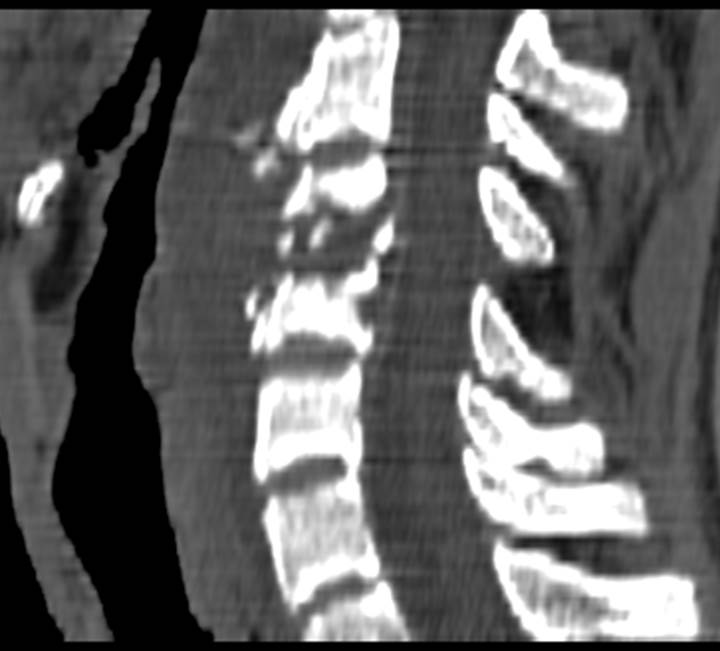
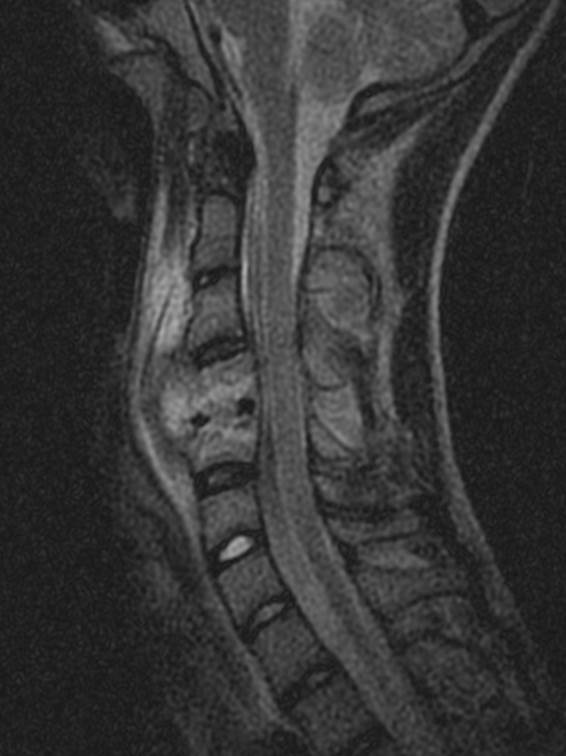
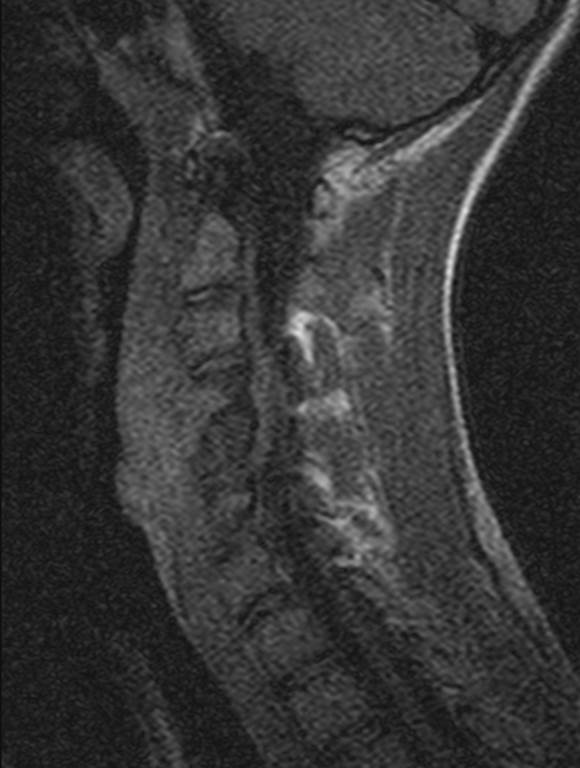
Острый гематогенный остеомиелит С4-5
(1 месяца от начала заболевания). МРТ.
Острый гематогенный остеомиелит Th7-8
(1 месяц от начала заболевания)
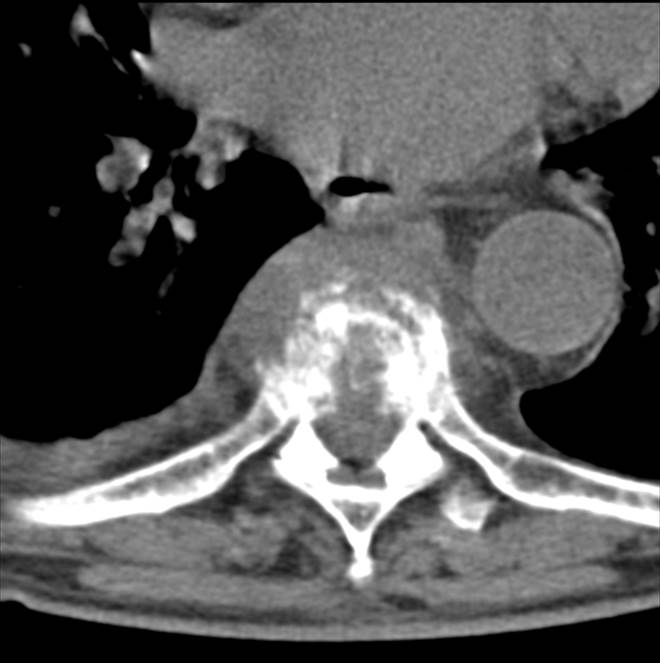
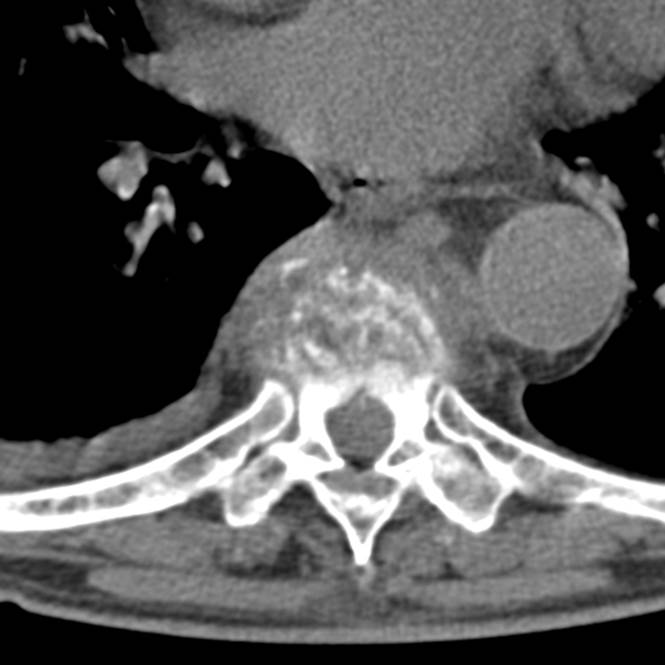
Острый гематогенный остеомиелит Th7-8
(1 месяц от начала заболевания)
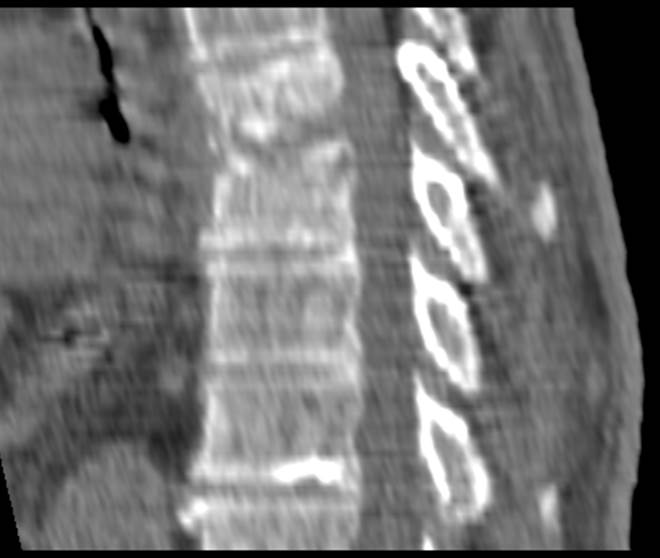
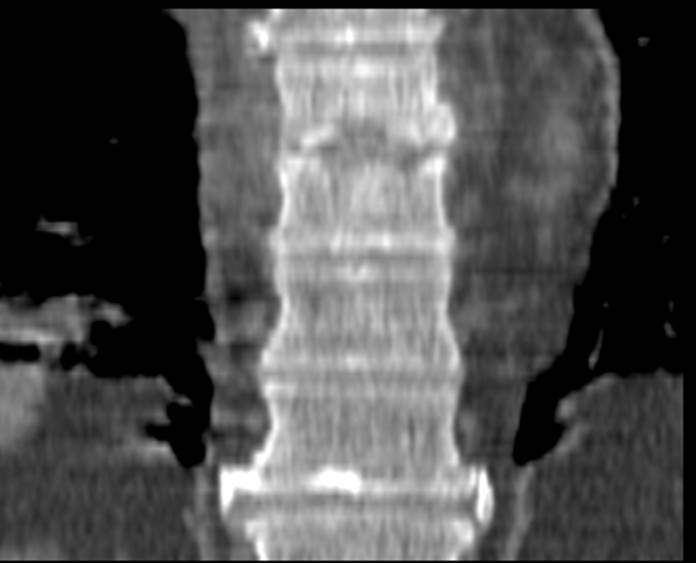
Подострый период остеомиелита
позвоночника
Через 6-8 недель от начала
заболевания на фоне антибактериальной и противовоспалительной терапии острота
воспаления идет на убыль.
На рентгенограммах появляются
признаки отграничения воспалительного процесса в телах позвонков в виде узкой
зоны склероза, которая постепенно расширяется и может захватывать весь
разрушенный позвонок. Секвестры в полости деструкции уменьшаются в размерах,
лизируются. Подсвязочно по краям разрушенных позвонков начинают формироваться
костные скобы. На КТ они образуют костный ободок вокруг разрушенного позвонка.
В оценке степени активности
воспаления большое значение имеет инфильтрация мягких тканей. При затихании
воспаления размеры инфильтрации паравертебральных мягких тканей уменьшаются
вплоть до полного исчезновения. Расплавление мягких тканей с формированием
больших абсцессов с жидким гноем при остеомиелите позвоночника встречается
гораздо реже чем при туберкулезе.
Подострый гематогенный остеомиелит L4-5
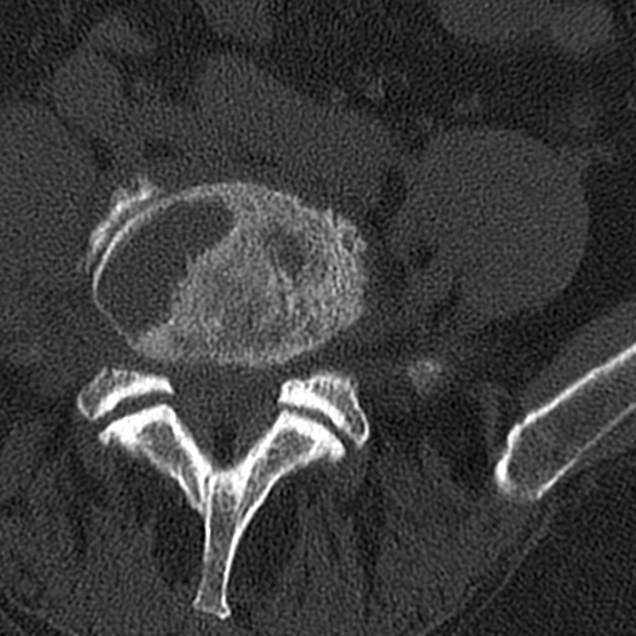
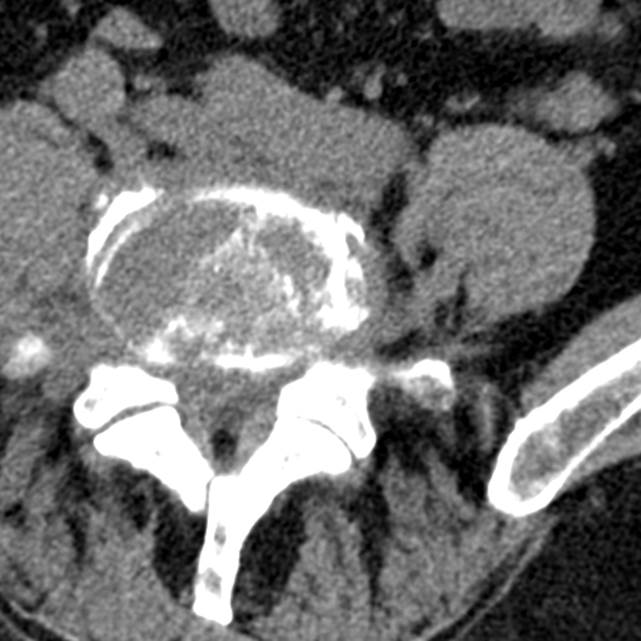
Подострый гематогенный остеомиелит L4-5
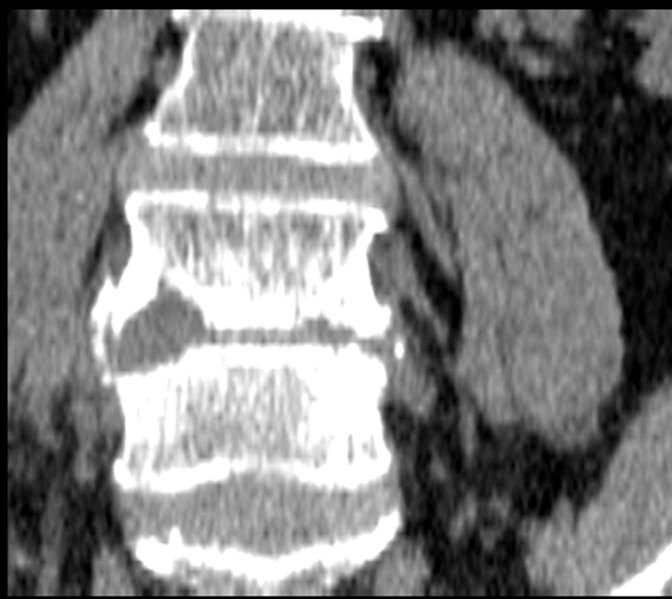
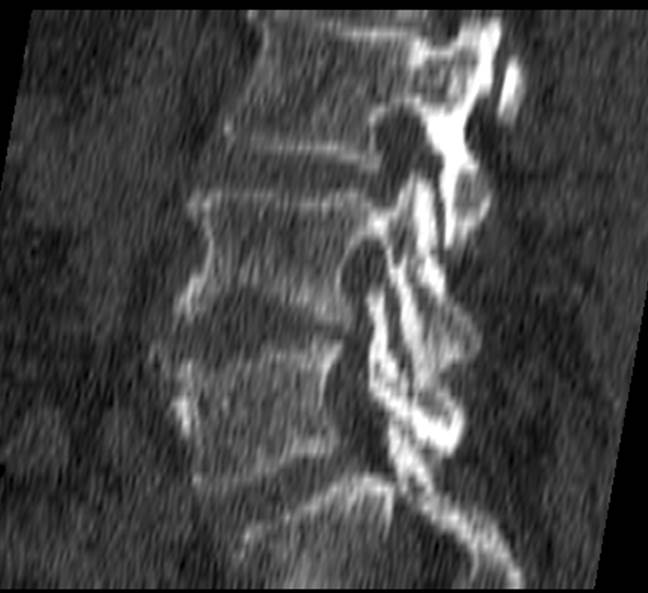
Формы деструкции позвонков при
остеомиелите позвоночника:
1) Малодеструктивные формы — характеризуются минимальным
разрушением смежных субхондральных отделов тел позвонков, снижением высоты
межпозвонковой щели наполовину и более. Сюда же можно отнести дисциты. Эта
форма чаще встречается в поясничном отделе позвоночника.
2 форма наиболее частая и типичная. Это контактное разрушение
позвонков на 1/3 их высоты. Деструкция имеет плоскостной характер, некоторые
участки могут быть разрушены более глубоко по типу “ковшей”. Встречается в
грудном и поясничном отделах.
Источник
Заболевание, которое называется остеомиелит, представляет собой процесс инфицирования, происходящего в костных тканях. Инфекция попадает в кость различными способами, но чаще всего это происходит, если инфицирована близлежащая ткань, когда микробы несет кровоток и с инфицированием при травме. В последнем случае процессы остеомиелита начинаются непосредственно в кости.
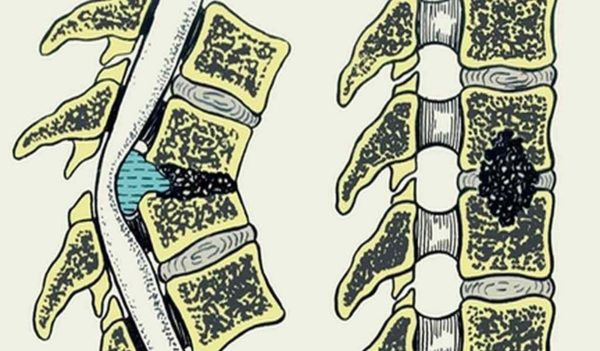
Остеомиелит позвоночника
Инфицирование позвонков
Еще не так давно данное заболевание считалось неизлечимым, поскольку удалить инфекцию из костной системы было невозможно. Сегодня процесс успешно купируется посредством операции, в ходе которой удаляются зараженные ткани, сопряженной с интенсивным антибактериальным медикаментозным воздействием.
Остеомиелит позвоночника лечится оперативным путем
Кстати. Часто возникает остеомиелит у детей, поражая кости в ногах и руках. Взрослые же, в основном, страдают от воспалительного процесса, локализующегося в костях позвоночника. В ряде случаев, если взрослый пациент болен диабетом, процесс начинает развитие с нижних конечностей, при наличии на них трофических язв.
Нельзя считать инфицирование позвонков часто встречающейся причиной болей в спине, особенно если пациент молод и, в принципе, здоров. Но случаи заболевания учащаются, и остеомиелит (второе название спондилит) постепенно становится актуальной проблемой.
Кстати. Самый распространенный путь попадания инфекции в позвоночные сегменты – гематогенный, который осуществляется посредством кровотока. В некоторых эпизодах заражения микробы появляются в позвонках после проведения различных медицинско-диагностических процедур, например, урологической цистоскопии.
Этиология причин, вызывающих остеомиелит
Чтобы понять, каким образом происходит заражение тканей кости, необходимо вспомнить, как осуществляется в позвоночнике кровоснабжение.
Изначально тело каждого позвоночного сегмента изолировано от остальных хрящевой межпозвонковой перегородкой. Но вдоль хребта протянуты артерии, которые разветвляются от шеи и несут кровь всем позвоночным тканям, и, разумеется, через сосудистую сетку, позвонкам. Поясничная зона получает питание с кровью, проходящей по артериальным каналам пояснично-крестцовых зон. Каждый позвонок опутан венозными сосудами, соединяющимися в вены.
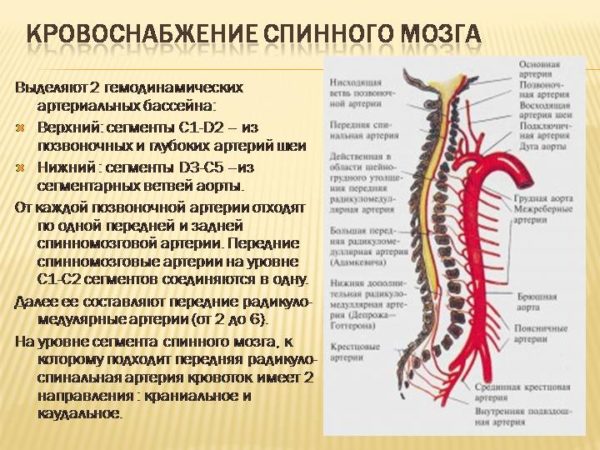
Кровоснабжение спинного мозга
Таким образом вирусы могут проникнуть в позвонок, как по венам, так и по артериям. Как только возбудители оказываются в костной ткани, активируется воспалительный этап, в ходе которого она погибает.
Накапливающиеся отжившие микроорганизмы, которые своевременно не выводятся, образуют в позвоночной ткани гнойные накопления. Разрушается внешняя позвонковая оболочка, и процесс распространяется на другие части позвоночного столба.
Кто в сфере риска
Костная ткань устроена таким образом, чтобы быть устойчивой к инфицированию. Поэтому, чтобы начался остеомиелит, необходимы дополнительные факторы, способствующие развитию заболевания. Эти факторы ослабляют костную ткань, повышая ее уязвимость и снижая сопротивляемость инфицированию.
- Травмы, сопровождающиеся переломом костей, когда инфекция легко может быть занесена в позвонок как кровотоком, так расположенной рядом с переломом тканью.
- Проведенная операция по репозиции обломков кости либо глубокая пункция.
- Нарушенное кровообращение в случае, сели повреждены сосуды либо нестабилен кровоток. Образуется дефицит иммунных клеток, что снижает возможность противодействовать инфекции.
- Заболевание сахарный диабет.
- Ослабление и патология периферических артерий, которая может быть связанна с курением.
- Инфекции.
- Кариозные зубные поражения глубокого характера.
- Наследственная гемоглобинопатия, выраженная серповидно-клеточной анемией.
- Постановка диализного или медицинского катетера.
- Внутривенный прием наркотиков.
Причины остеомиелита
Кстати. Несмотря на то, что катетеры абсолютно необходимы в различных ситуациях – диализ, освобождение мочевого пузыря, введение в вены медикаментов на протяжении длительного времени – они несут, пожалуй, самую высокую опасность нестерильности и возможного инфицирования.

Наибольший риск заражения при катетеризации
Исходя из этого, есть группы пациентов, которые наиболее подвержены остеомиелиту:
- люди пожилого возраста;
- пациенты с наркозависимостью;
- люди, иммунная система которых ослаблена.

Наркозависимые личности наиболее подвержены риску заражения остеомиелитом
Пролонгированный прием кортикостероидов при ревматоидном артрите и других болезнях, диабет, сопровождающийся инсулиновой зависимостью, СПИД, люди, которым пересажены органы, страдающие от недоедания, заболевшие раком – все это пациенты имеют сниженный иммунитет и повышенную способность несопротивления инфекции на костно-клеточном уровне.
Важно! Введение наркотических веществ внутривенно увеличивает число заболеваний позвоночника из-за вторжения в него инфекции. Проникающими инфекциями являются образованные несколькими возбудителями, но, как правило, это синегнойная палочка и золотистый стафилококк.
Также остеомиелит может образовать костный туберкулез, с которым научились успешно бороться в развитых странах, но еще сохраняется частота его возникновения в государствах с низким жизненным уровнем. Большинство инфицирований происходит в поясничной позвоночной зоне по вине венозного кровотока. Туберкулезный генез дает воспаление в грудной и шейной зонах.
Туберкулез костей и суставов
Подробно узнать о туберкулезе позвоночника можно в статье на нашем сайте. Рекомендуем ознакомиться с самой подробной информацией об этом заболевании, его симптомах, путях распространения инфекции, методиках лечения.
Если отсутствует своевременное лечение, очаг заболевания может сместиться на другие отрезки позвоночного столба.
Особенности симптоматики
Основным заметным симптомом называют боль, но на самом деле он является далеко не первым, просто симптоматика заболевания на первоначальном этапе не явная. К тому же боль возникает и при всех других заболеваниях позвоночника, поэтому даже с начавшимся болевым синдромом длительное время, в течение месяцев, инфекция протекает незамеченной. Тревожиться пациенты начинают, когда к болям добавляется общая интоксикация, ощущение озноба, подъем температуры, повышенная потливость и потеря веса, а боль начинает особенно сильно проявляться в ночные часы.

Самый явный из симптомов остеомиелита — боль на фоне общей интоксикации и плохого самочувствия
В соответствии с заражающей способностью возбудителей выделяют три типа остеомиелита, развивающегося в позвоночных структурах.
- Острый.
- Первичная хроника.
- Хронический.
Таблица. Симптомы остеомиелита по типам.
Кстати. Практически всегда первичную хроническую и стабильную хроническую форму пациенты принимают за проявления остеохондроза или другие позвоночные и суставные патологии, либо заболевания внутренних органов, таких как легкие, сердце.
В процессе развития остеомиелит воспаляет не только костную ткань, но и распространяется на всю систему кровоснабжения в позвоночнике. Это может привести к сепсису, инвалидности и летальному исходу.
Изредка инфекция вовлекает в воспалительный процесс нервные структуры тем, что переходит в спинномозговой канал, вызывая образование эпидурального абсцесса. Он оказывает давление на нервы, и если очаг инфекции расположен в зоне шеи или грудной, это может закончиться параплегией (паралич попарно либо нижних, либо верхних конечностей) и квадриплегией (одновременный паралич всех конечностей).
Кстати. Жертвами остеомиелита чаще всего становятся пожилые мужчины, особенно испытывающие частые стрессы и чрезмерное напряжение и имеющие большое количество различных болезней. Это снижает иммунитет и не позволяет справиться с бактериями, вызывающими воспаление.

Жертвами остеомиелита чаще всего становятся пожилые мужчины
Когда заболевание принимает затяжную хроническую форму, количество гнойных очагов в кости увеличивается и их размеры тоже. Может начаться наращивание новой воспаленной ткани, которая вступает в конфликт со здоровой тканью и заражает ее, расширяя ареал инфицирования. Костный мозг не остается в стороне от воспалительного процесса, поскольку накапливающийся гной мешает нормальной жизнедеятельности клеток крови, несущей ему питание.
Диагностические процедуры
Из-за скрытой симптоматики поставить диагноз позвоночного остеомиелита, особенно в ранней его стадии, бывает затруднительно. Поэтому при любых спинных болях, особенно имеющих неясную этиологию, необходимо сразу обращаться к врачу для проведения инструментальных обследований и проведения лабораторной диагностики. В отдельных случаях, чтобы осуществить бактериологический анализ и выявить тип бактериальной культуры — возбудителя, требуется взятие пункции.
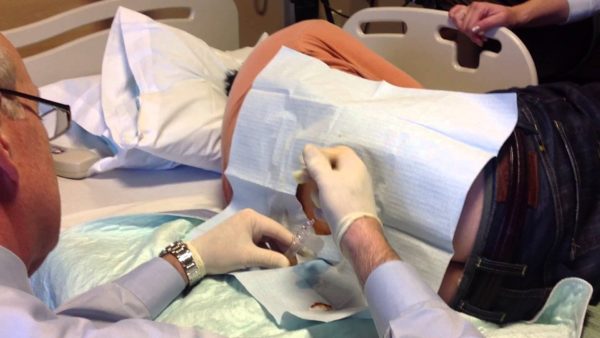
Биопсия позвоночника
Начало диагностического процесса обычно начинается с назначения рентгенографии, которая, кстати, в течение срока до четырех недель после начала воспалительного процесса может ничего не показывать.