От чего появляется остеохондроз позвоночника
Остеохондроз позвоночника: причины возникновения, симптомы остеохондроза, виды и лечение остеохондроза
Остеохондроз позвоночника является заболеванием опорно-двигательного аппарата, которое поражает либо какой-то из отделов позвоночника (грудной, поясничный или шейный), либо охватывает позвоночный столб целиком. Остановимся подробно на симптомах, причинах и лечении остеохондроза. Его характерная особенность заключается в развитии дегенеративных процессов, поражающих как межпозвонковые диски, так и структурные ткани позвонков.
остеохондроз позвоночника, симптомы остеохондроза
Симптомы и причины остеохондроза
Основной признак остеохондроза позвоночника – боли, возникающие в спине либо шее. Наличие и сила этой боли зависят от того, в какой стадии находится заболевание. Может также наблюдаться мышечная атрофия, снижаться чувствительность, нарушаться функционирование внутренних органов. По тому, какой отдел позвоночника охвачен аномальным процессом, принято различать и вид болезни. Остеохондроз позвоночника может быть шейным, поясничным либо грудным. Неправильное и несвоевременное лечение остеохондроза позвоночника могут привести к поражению позвоночного столба, которое станет необратимым.
Межпозвонковые диски из-за нарушений, происходящих в процессах обмена и питания в процессе заболевания, могут истираться и воспаляться, вызывая нестерпимую боль у человека. Причины появления и развития остеохондроза и его психосоматика постоянно обсуждаются в среде специалистов, которые так и не пришли к единому мнению. Главной причиной остеохондроза все-таки считается неравномерно распределенная по позвоночнику нагрузка. Это может вызываться частым переносом тяжестей в одной руке, неправильной позой при длительном пребывании в положении сидя, отсутствие ортопедического матраса и удобной подушки во время ночного сна. Рассматриваются и такие факторы заболевания, как повышенный вес тела, различные травмы, гиподинамия, плоскостопие.
Согласно статистике от 40 до 90 процентов землян в возрасте от 30 до 35 лет страдают остеохондрозом. Может развиться заболевание и у людей более юного возраста, если они носят тяжелые вещи, например, рюкзак, на одном плече, имеют неудобную обувь или перенесли травмы позвоночника.
симптомы остеохондроза и причины остеохондроза позвоночника
Специалисты пришли к выводу, что развитие остеохондроза провоцируют в совокупности несколько факторов.
При создании определенных условий к остеохондрозу приводят различные нарушения в организме:
- Нарушения обменных процессов, которые в результате вызывают проблемы с позвоночником.
- Наследственная предрасположенность к болезни.
- Неполноценное развитие костей: нарушения осанки, плоскостопие и иные заболевания, связанные со скелетом.
- Травматические повреждения костей, профессиональные заболевания, возрастная регрессия костной ткани.
- Ушибы и травмы позвоночника.
- Инфекционные болезни и отравление организма.
- Неправильное питание, избыток веса, авитаминоз, обезвоживание организма.
- Вредные привычки и стрессы.
- Неблагоприятные погодные условия: дождливая и холодная погода.
- Регулярный подъем тяжестей, динамические и статические перегрузки позвоночника.
Причиной возникновения остеохондроза часто служит малоподвижный образ жизни, значительные физические нагрузки или офисная работа, вынуждающая человека много времени проводить в определенной позе. В итоге нарушается осанка, развиваются различные дефекты позвонков, которые впоследствии влекут за собой заболевание.
У женщин в период беременности причиной возникновения остеохондроза является неправильное распределение нагрузки.
Стадии заболевания остеохондрозом, виды остеохондроза
стадии остеохондроза позвоночника, виды остеохондроза
Выделяют 4 стадии остеохондроза:
1 стадия – это самое начало аномального процесса, возникающего в ядре межпозвонкового диска, когда происходит обезвоживание, что ведет к уменьшению его высоты. В кольце диска могут на данной стадии появиться трещины. Все эти изменения пока не чувствуются пациентом. Только, приняв непривычную позу и при активном выполнении каких-либо упражнений, может появиться некоторый дискомфорт.
На 2-ой стадии, когда высота дисков уменьшилась, уменьшается и расстояние между соседними позвонками. При этом мышцы позвоночника и связки могут провиснуть, вызывая повышенную подвижность позвонков. Это, в свою очередь, ведет к возможности смещения позвонков или их соскальзывания. Так может сформироваться спондилолистез. Сдвинутые со своего привычного места позвонки могут причинять дискомфорт заболевшему при совершении определенных действий, в области патологии может ощущаться боль.
Для 3-ей стадии остеохондроза характерно образование пролапсов, различных протрузий на межпозвонковых дисках, возможно также возникновение подвывихов и артрозов в суставах позвоночника. Это вызывает скованность движений. Пациент чувствует покалывание в конечностях, их онемение. Ощущается боль в шее или пояснице, что зависит от места локализации болезни.
Когда наступает 4-я стадия заболевания, организм приступает к исправлению сложившейся ситуации, борясь с возникшей подвижностью позвонков. Для этого он приступает к наращиванию костных образований (остеофитов) в тех местах, где позвонки подверглись патологии. Остеофиты причиняют болезненные ощущения, травмируя корешки нервов и соседний позвонок. Может начаться в дисках и позвоночных суставах фиброзный анкилоз, позвоночник в этом месте как бы заковывается в панцирь. Основные признаки болезни становятся минимальными, порой вообще исчезая, что не является поводом для того, чтобы не проводить лечения.
Патология дисков, межпозвоночные грыжи, наросты на позвонках ведут к многочисленным отклонениям в работе многих органов и систем: нарушение кровообращения, функционирования спинного мозга, его раздражение, отеки, фиброз около позвонковых структур. Постановку правильного диагноза с назначением адекватного лечения необходимо доверять только профессионалам. Самолечение остеохондроза позвоночника может иметь печальный финал.
Диагностика остеохондроза
Обратиться к специалисту за консультацией необходимо при появлении первых симптомов остеохондроза:
- Хроническая усталость, упадок сил, нарушения сна, участившиеся головные боли. Боль в голове локализуется в области затылка и отдает в шею.
- Появление болезненных ощущений в области плеч, шеи, затылка. Возможен хруст при наклонах и поворотах головы.
- Нередко может появляться онемение пальцев при наклоне головы.
- Развитие заболевания нередко сопровождается болевыми ощущениями в груди, головокружении и тошноте.
Грамотно поставить диагноз и подобрать терапевтические меры может специалист-невролог или ортопед. Врач также расскажет, от чего появляется остеохондроз, и какие факторы нужно исключить.
диагностика и симптомы остеохондроза позвоночника
Для быстрой диагностики используют:
- информацию о симптомах остеохондроза, которые побудили пациента обратиться за помощью доктора;
- осмотр с проверкой позвоночного столба пациента в разных положениях, при движении и в состоянии покоя;
- методы аппаратного обследования (рентген, компьютерная томография);
- в случае подозрения межпозвонковой грыжи применяют МРТ;
- при подозрении нарушения кровообращения применяют исследование глазного дна и реоэнцефалографию.
Современные диагностические методы помогают уточнить диагноз или исключить его. В ряде случаев специалисты выявляют и осложнения (радикулит, грыжу).
Аппаратные способы обследования необходимы для точного определения формы и этапа развития болезни.
Первая помощь при остеохондрозе
Болевые ощущения в области шеи или спины служат сигналом для визита к специалисту. Не следует откладывать посещение врача, есть высокая вероятность перетекания болезни в хроническую форму.
При появлении боли требуется принять болеутоляющие препараты, вне зависимости от вида остеохондроза.
Кроме того, необходимо придерживаться ряда рекомендаций во избежание обострения болезни:
- Исключить перегрузки, отказаться от активных физических упражнений, следить за правильностью положения позвоночника во время ежедневной деятельности.
- Грамотно организовать отдых, рацион питания и сон. Необходим достаточно жесткий матрас, рекомендуется ортопедическая подушка.
- Необходимо правильно обустроить свое рабочее место, выбрав удобный по высоте стул с выгнутой спинкой.
Нередко специалисты назначают особый лечебный комплекс упражнений. Для назначения терапии врачу важно узнать, от чего появился остеохондроз, чтобы устранить первопричину болезни.
При остром приступе больному следует обеспечить покой, дать лекарство от боли и вызвать врача. В такой ситуации обязательно нужно придерживаться постельного режима и избегать наклонов вперед.
причины остеохондроза позвоночника, помощь при остеохондрозе
Эффективные препараты при остеохондрозе
Многократные клинические исследования позволяют подобрать эффективные медикаментозные средства для лечения заболевания. Вне зависимости от причин развития остеохондроза, применяется комплексный подход.
В первую очередь, используют нестероидные препараты, снимающие воспаление, и анальгетические средства. Кроме того, могут быть назначены спазмолитики, препараты для улучшения кровообращения и хондропротекторы во избежание дегенерации тканей.
В группу анальгетиков входят:
- традиционный анальгин;
- оксадол;
- трамал.
Препараты применяют при локализации сильных болей, как правило, в области поясничного отдела позвоночного столба.
лечение остеохондроза анальгетиками и спазмолитиками
Спазмолитики помогают снять не только спазмы, но и избавляют от сильной боли при любых видах остеохондроза.
В перечень популярных средств входят:
- лидокаин;
- тримекаин;
- новокаин.
Для подавления воспалительных процессов рекомендованы:
- диклофенак;
- ибупрофен;
- нимезил;
- прироксикам.
Назначают эти препараты курсами.
Для нормализации кровообращения в проблемных местах применяют:
- актовегин;
- трентал.
Хондропротекторы содействуют восстановлению поврежденных хрящевых тканей при любых видах остеохондроза.
лечение остеохондроза позвоночника хондропротекторами
Чаще всего назначают:
- хонролон;
- румалон;
- хондроксид.
Следует понимать, что комплексное медикаментозное лечение подбирает специалист на основе результатов осмотра и анализа итогов обследования пациента. Самолечение недопустимо при любых причинах развития остеохондроза, поскольку это может повлечь за собой негативные последствия.
Мази при остеохондрозе
Традиционным методом народного лечения при болях в шее и спине служат домашние мази. Их готовят из разных частей лекарственных растений и животного жира, сливочного или растительного масла.
Рассмотрим рецепты эффективных домашних мазей:
Эффективным будет средство в форме мази, сделанное из измельченного листа лаврового дерева, иголок можжевельника и сливочного масла. Для изготовления следует взять по 10 граммов измельченного сухого сырья, перемешать с растопленным маслом. Мазь настаивают 10-12 часов в холодильнике, наносят пару раз в сутки на проблемное место.
Другим народным средством от остеохондроза служит смесь измельченных сухих шишечек хмеля и растопленного свиного жира. Хорошенько перемешанный состав оставляют на ночь в холодильнике. Применяют три раза в течение суток, втирая в больное место.
Еще один вариант домашней мази включает в себя березовые почки. Необходимо набрать два стакана почек. Их измельчают и перемешивают со сливочным маслом. Потребуется растопить 200 граммов масла. Смесь томят в печи или хорошо прогретой духовке. Наносят средство на больное место перед сном.
лечение остеохондроза позвоночника мазями и растиранием
Растирание при остеохондрозе
Нередко в домашних условиях прибегают к растиранию больного места. Для этого необходимо приготовить специальный состав.
Потребуется истолочь в порошок 10 таблеток анальгина. Порошок смешивают с йодом, этиловым и камфорным спиртом (из расчета 30 частей этилового спирта на 1 часть других компонентов). Готовый состав аккуратно втирают в место локализации боли. Не допускается его использование при повреждениях кожных покровов.
Компресс при остеохондрозе
Наложение компрессов тоже входит в перечень традиционных домашних лечебных мер:
Наиболее популярен медовый компресс. Для его изготовления потребуется взять водку, натуральный мед и сок алоэ (3:2:1). Компоненты смешивают и выдерживают ночь в холодильнике. Применяют три раза в сутки.
Эффективен и компресс из сухого горчичного порошка в равных долях с камфорным спиртом и водкой. В смесь добавляют 3 куриных белка. Настаивают 10-12 часов в холодильнике. Наносят средство на больное место утром и вечером. Для наложения потребуется чистая ткань или салфетка. Держат средство на больном месте до полного высыхания.
Ванны при остеохондрозе
Можно использовать такие виды ванн:
Для хвойной ванны потребуется около 2 кг хвойной массы (можно с шишками). Ее заливают 10 литрами воды, кипятят около 30 минут.
Можно смешать в равных долях мяту, березовые почки и мелиссу, настоять в горячей воде около 20 минут и использовать для ванны.
Все описанные народные средства помогают снять боль, подавить воспалительный процесс, нормализовать кровоток в проблемном месте. Кроме того, натуральные препараты питают кожные покровы витаминами.
Помимо перечисленных народных методов, широко применяют настои и отвары на основе ромашки и березовых почек, настой из почек сосны и лаврового листа.
Важно понимать, что для грамотного лечения остеохондроза в первую очередь необходимо посетить врача для корректной постановки диагноза. Использование народных методов тоже рекомендуется согласовать со специалистом. Нельзя использовать мази при травмах и повреждениях кожных покровов. Применяя лекарственные растения, важно учесть индивидуальную реакцию организма на них.
лечение остеохондроза, лечебные ванны
Упражнения при остеохондрозе
Лечебная физкультура входит в комплекс терапевтических и профилактических мер при остеохондрозе. Все упражнения, входящие в схему занятий, направлены в первую очередь на укрепление мышц и нормализацию кровотока.
Следует понимать, что схема лечебных и профилактических занятий подбирается специалистом в индивидуальном порядке с учетом стадии и формы болезни.
Упражнения исключены до того момента, когда пройдет острая форма заболевания. Из комплекса исключают те упражнения, которые сопровождаются болевыми ощущениями.
Схему занятий составляют путем чередования дыхательных, расслабляющих и интенсивных упражнений. Рекомендуется выполнять зарядку плавно, без резких поворотов и наклонов.
Полезные процедуры при остеохондрозе
Одной из комплексных терапевтических мер является физиотерапия. В перечень процедур входит:
- лечение остеохондроза ультрафиолетом (обеззараживает, снимает воспаление и боль);
- ударно-волновая терапия (налаживает кровоток, снимает болевые ощущения);
- ультразвуковая терапия (в сочетании в ультрафорезом);
- магнитотерапия (снимает воспаление);
- лечение остеохондроза лазером (направлено против воспаления);
- электротерапия (направленное действие импульсных токов, положительно влияет на процесс регенерации пораженных тканей).
Помимо этого, активно применяется минеральная вода и лечебные грязи. Их использование основано на минеральных веществах, положительно влияющих на нервные центры.
процедуры при остеохондрозе, лечение остеохондроза
Схему лечения остеохондроза подбирает врач, нередко применяя эффективные комбинации нескольких полезных терапевтических процедур. Все они направлены в первую очередь на снятие боли и воспаления, нормализацию кровотока и восстановление пораженных тканей.
Питание при остеохондрозе
Диетическое питание при заболевании практически равноценно традиционному правильному питанию. Строгие ограничены присутствуют лишь в том случае, когда речь идет о пациентах с избыточным весом.
Основные рекомендации по рациону питания:
- исключить из меню высококалорийную пищу, поскольку она может положительно повлиять на развитие воспаления;
- для снижения нагрузки на организм следует употреблять пищу небольшими порциями 5-7 раз в день;
- предпочтение рекомендуется отдать отварным блюдам и продуктам, приготовленным на пару;
- не надо исключать из своего меню мясо и молочную продукцию;
- рекомендуется исключить продукцию с искусственными компонентами и консервантами.
Нужно отказаться от острых, жирных, копченых блюд в пользу овощей и зелени. Для укрепления костной ткани надо включить в ежедневный рацион орехи, хлеб грубого помола с различными злаками, яйца, молочные продукты.
Последствия остеохондроза
Специалисты рекомендуют обращаться за консультацией к врачу при появлении первых признаков заболевания. При отсутствии своевременной медицинской помощи болезнь в короткие сроки перетекает в хроническую форму.
Хронический характер заболевания чреват не только возникновением периодических резких болей в шее или пояснице. Последствия у этого заболевания могут быть опасны для всего организма. Сдавливание нервных окончаний и спинного мозга неизбежно влекут за собой нарушения в работе сердца, органов дыхания и мозгового кровотока.
При самом худшем прогнозе развития болезни возможны нарушения слуха, сильные головные боли, ухудшение зрения, повышение давление, сбои в работе вестибулярного аппарата.
В результате несвоевременного лечения может сформироваться грыжа, требующая хирургического вмешательства. Возможно и развитие других заболеваний.
Профилактика остеохондроза позвоночника
Разработаны и успешно применяются специальные рекомендации для предотвращения патологий в позвоночнике. К ним относятся:
— активный образ жизни (плавание, спортивная ходьба, бег, ежедневная утренняя зарядка, катание на велосипеде);
— правильная осанка при проведении сидячей работы;
— применение удобных столов и стульев, способных поддерживать позвоночник в комфортном положении при выполнении сидячей работы;
— периодическое выполнение разминок и упражнений;
— использование ортопедических матрасов и подушек для ночного сна;
— следует избегать ношения тяжестей;
— при подъеме тяжелых предметов требуется осторожно наклонять, сгибая ноги в коленях и медленно подниматься, взяв предмет руками;
— прокачивать и постоянно поддерживать в тонусе брюшной пресс;
— носить только удобную обувь, избегать высоких каблуков;
— для питания применять здоровую пищу, богатую витаминами, полезными микроэлементами.
Источник
Дата публикации 31 октября 2017Обновлено 2 апреля 2020
Определение болезни. Причины заболевания
От редакции: «остеохондроз позвоночника» — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет.[1]
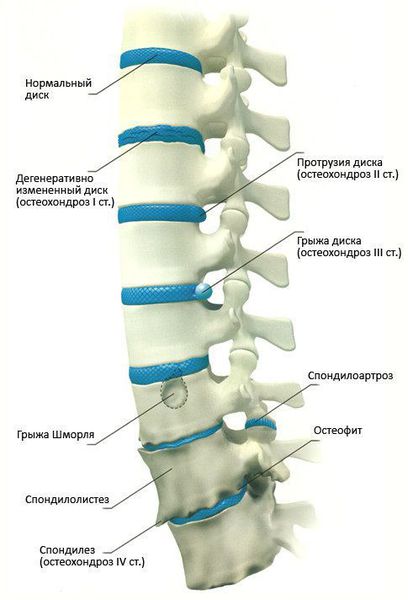
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Дегенеративные изменения позвоночника происходят вследствие:
- избыточной статической или динамической нагрузки на позвоночник (например, поднятие тяжестей);
- наследственной предрасположенности;
- подтвержденных травм позвоночника в прошлом.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы остеохондроза
Основной симптом остеохондроза — болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
- локальная местная боль;
- отраженная (рефлекторная боль), связанная с поражением костно-мышечных (фасциальных) структур;
- корешковый синдром (радикулопатия), вызванный раздражением или сдавлением спино-мозговых корешков;
- миелопатия – боль, возникшая в результате сдавления спинного мозга или его сосудов.[3][4]
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация.[5]
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
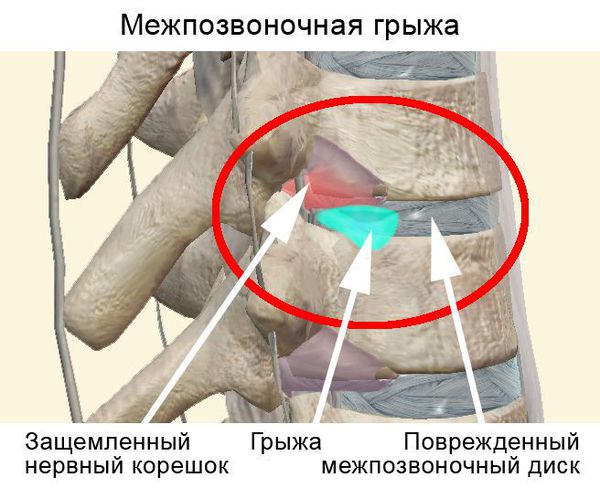
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска).[6]
Классификация и стадии развития остеохондроза
С точки зрения локализации выделяют следующие разновидности заболевания:
- люмбалгия — боль в поясничном (пояснично-крестцовом) отделе спины;
- люмбоишиалгия — боль в спине, отдающая в ноги;
- люмбаго — поясничный прострел, т.е. острая интенсивная боль в пояснице;
- торакалгия — боль в грудной клетке;
- цервикалгия, цервикобрахиалгия — боль в шее и верхних конечностях.
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
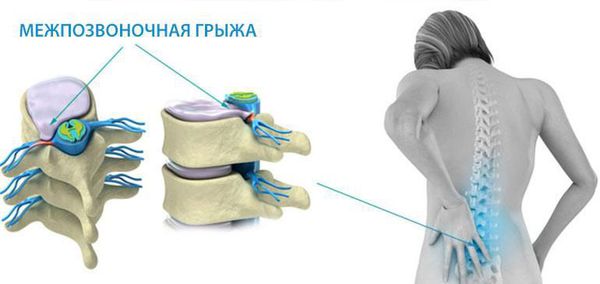
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки.[7]
Осложнения остеохондроза
- Симптом люмбаго. На ранних стадиях отмечается возникновение периодических болей как реакции на какое-либо действие, например, как результат резкого движения, поднятия тяжестей, сильной нагрузки (длительной прогулки), долгого нахождения в обездвиженном положении. Этот вид боли знаком многим и описывается как «прихватило». Отличается редким возникновением, активизацией при движении и практически не проявляется в статичном положении. У этого вида боли нет серьезных последствий, и он самостоятельно проходит в течение недели.
- Люмбалгия. Этот вид боли имеет свойство обостряться при переохлаждении, имея интенсивные проявления во время движения. Не является реакцией на нагрузку на позвоночник, при неподвижном состоянии не прекращается, хотя стихает, оставляя ноющее ощущение.
- Люмбоишиалгия. Боль отдает в соседние отделы. Поясничный остеохондроз характеризуется иррадированием боли в ногу, грудной — в область руки или сердца; шейный проявляется мигренями.
- Судороги. Им часто подвергается трехглавая мышца голени. Помимо прочего, отмечается появление очень сильной боли при прикосновении в области спины или ноги.
- Кокцигодиния. Иррадирует в область копчика или паха. Боль ноющего, жгучего, сверлящего характера, которая может резко ограничить физическую активность больного.[8]
Диагностика остеохондроза
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
- патологическую подвижность позвонков;
- смещение их тел;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм.[9]
Лечение остеохондроза
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, ме?
