Первый позвоночник появился у

Позвоно́чник (лат. Columna vertebralis) — несущий элемент скелета позвоночных животных (в том числе, скелета человека)[1].
Позвонки, из которых построен позвоночный столб, у разных групп животных имеют различное строение. У высших позвоночных между телами позвонков располагаются хрящевые прослойки — межпозвоночные диски. Они выполняют функцию амортизаторов и обеспечивают подвижность позвоночника. Каждый позвонок состоит из тела и дуги, которые ограничивают позвоночное отверстие, находящееся между ними, а также отростков — остистого, поперечных и суставных. Верхние дуги позвонков окружают спинной мозг, отростки сочленяют позвонки между собой, к ним прикрепляются мышцы. Вместе отверстия позвонков формируют позвоночный канал, являющийся вместилищем спинного мозга.
Позвоночник рыб[править | править код]
Позвоночник рыб состоит из отдельных, несращённых позвонков. Позвонки рыб амфицельные (то есть обе их торцевые поверхности вогнутые), между позвонками находится хрящевая прослойка; невральные дуги, расположенные сверху над телами позвонков, формируют позвоночный канал, защищающий спинной мозг. Позвоночник делится на два отдела: туловищный и хвостовой. От позвонков туловища в стороны отходят рёберные отростки, к которым крепятся рёбра. В хвостовом отделе позвоночника боковых отростков нет, зато кроме невральной дуги имеется сосудистая (гемальная) дуга, которая прикрепляется к позвонку снизу и защищает проходящий в ней большой кровеносный сосуд — брюшную аорту. От невральных и гемальных дуг вертикально вверх и вниз отходят заострённые остистые отростки[2].
Позвоночник земноводных[править | править код]
В позвоночнике земноводных выделяют 4 отдела: шейный, туловищный, крестцовый и хвостовой. Число позвонков — от 7 у бесхвостых до 200 у безногих земноводных. Шейный позвонок подвижно причленяется к затылочному отделу черепа (обеспечивает подвижность головы). К туловищным позвонкам прикрепляются рёбра (кроме бесхвостых, у которых они отсутствуют). Единственный крестцовый позвонок соединён с тазовым поясом. У бесхвостых позвонки хвостового отдела срастаются в одну кость[3].
Позвоночник пресмыкающихся[править | править код]
В осевом скелете пресмыкающихся разделение на отделы более заметно, чем у земноводных. Хорошо различимы пять отделов позвоночника: шейный (лат. pars cervicalis), туловищный (пояснично-грудной, pars thoracolumbalis), поясничный, крестцовый (pars sacralis) и хвостовой (pars caudalis). Общее количество позвонков различно у разных видов (50—80, у змей возрастает до 140—435). Из позвонков шейного отдела (от 7 до 10) два передних (атлант и эпистрофей) образуют сустав, позволяющий голове не только двигаться в вертикальной плоскости относительно первого шейного позвонка, но и поворачиваться. В туловищном отделе от 16 до 25 позвонков, каждый с парой рёбер. Первые несколько пар ребер прикрепляются к грудине, образуя грудную клетку (отсутствует у змей). В крестцовом отделе всего два позвонка, к широким поперечным отросткам которых причленяется таз. Хвостовой отдел составляют несколько десятков (15—40) постепенно уменьшающихся в размерах позвонков. Последние хвостовые позвонки представляют собой небольшие палочковидные косточки. В некоторых группах рептилий осевой скелет имеет отличия. У змей позвоночник отчетливо делится лишь на туловищный и хвостовой отделы, грудина отсутствует. У черепах позвонки туловищного отдела срастаются со спинным щитом панциря, вследствие чего неподвижны[3].
Позвоночник птиц[править | править код]
Позвоночный столб у птиц делится на шейный, грудной, поясничный и хвостовой отделы, которые имеют свои особенности строения[4][5]. Так для всех отделов позвоночника, кроме шейного, обладающего большой гибкостью, характерно сращение многих позвонков между собой, что обусловливает неподвижность туловища птиц и имеет большое значение при полёте. Грудные позвонки срастаются в спинную кость (лат. notarium), а поясничные, крестцовые и хвостовые — в сложный крестец (лат. synsacrum), что приводит к компактности и малоподвижности скелета туловища. Позвонки птиц относятся к гастроцентральному типу[6].
Наиболее длинным и подвижным является шейный отдел. Он содержит от 9 до 25 позвонков (по другим данным, от 11 до 22, или от 11 до 25)[7][8]. Грудной отдел позвоночника большинства птиц негибок. В нём насчитывается 3—10 позвонков[9]. Крестцовый отдел у птиц формируется сложный крестец, который состоит из последнего грудного позвонка, поясничных, крестцовых и нескольких хвостовых позвонков. В общей сложности количество позвонков сложного крестца варьирует от 10 до 23. Хвостовой отдел позвоночника состоит из примерно шести подвижных позвонков переднего отдела и примерно шести позвонков заднего отдела, слитых в пигостиль (копчиковую кость), к боковым поверхностям которого веером прикрепляются основания рулевых перьев. Таким образом пигостиль поддерживает рулевые перья. По другим данным, количество позвонков хвостового отдела варьирует от 4 до 9[10]. По сравнению с рептилиями, хвостовой отдел у птиц намного меньше, так как крупный хвост не требуется для баланса с маленькой головой вокруг центра тяжести. У не летающих бескилевых (Ratitae), а также у некоторых летающих тинамуобразных (Tinamiformes) задние хвостовые позвонки не срастаются, остаются свободными и пигостиль не образуют[11][12].
Позвоночник млекопитающих[править | править код]
Характерные черты в строении позвоночного столба млекопитающих: плоские поверхности позвонков (платицельные позвонки), между которыми располагаются хрящевые диски; условное расчленение позвоночника на пять отделов — шейный, грудной, поясничный, крестцовый и хвостовой (крестца нет лишь у современных китообразных[13]); постоянное число шейных позвонков — 7 (как исключение, оно равно 6 у ламантина, а у некоторых ленивцев число шейных позвонков варьирует: у ленивца Гоффмана — от 5 до 6, у трёхпалых ленивцев — от 8 до 10[14])[15]. Грудной отдел позвоночника у млекопитающих чаще всего состоит из 12—15, поясничный — из 2—9, крестцовый — из 1—9 позвонков; сильнее всего варьирует число хвостовых позвонков: от 3 у гиббоновых до 49 у длиннохвостого ящера. К передним грудным позвонкам причленяются рёбра, соединённые с грудиной и образующие вместе с ней грудную клетку.
Позвоночник человека[править | править код]
Позвоночник человека cостоит из 32—33 позвонков, последовательно соединённых друг с другом в вертикальном положении. Позвоночный столб выполняет функцию опоры, защиты спинного мозга и участвует в движениях туловища и головы[16]. Независимо от принадлежности к какому-либо отделу позвоночного столба, все позвонки, за исключением первого и второго шейных, имеют общий план строения. В позвонке различают тело и дугу. Тело позвонка (лат. corpus vertebrae) обращено вперёд и выполняет опорную функцию. Дуга позвонка (лат. arcus vertebrae) соединяется сзади с телом с помощью ножек дуг позвонка (лат. pediculli arcus vertebrae). Между телом и дугой располагается позвоночное отверстие (лат. foramen vertebrale). В совокупности все позвоночные отверстия образуют позвоночный канал (лат. canalis vertebralis), где находится спинной мозг. От дуги позвонка отходят отростки: сзади в сагиттальной плоскости остистый отросток (лат. processus spinalis), направо и налево от дуги — поперечные отростки (лат. processus transversus), вверх и вниз от дуги — верхние и нижний суставные отростки (лат. processus articulares superiores et inferiores). Основания суставных отростков ограничены верхними и нижними позвоночными вырезками (лат. incisurae vertebrales superiores et inferiores), которые при соединении соседних позвонков образуют межпозвоночные отверстия (лат. foramina intervertebralia). Через эти отверстия проходят кровеносные сосуды и спинномозговые нервы.
Различают 5 отделов позвоночника:
- Шейный отдел (7 позвонков, C1—C7);
- Грудной отдел (12 позвонков, Th1—Th12);
- Поясничный отдел (5 позвонков, L1—L5);
- Крестцовый отдел (5 позвонков, сросшихся в одну крестцовую кость или крестец);
- Копчиковый отдел (3-4 позвонков).
Есть 2 вида изгиба позвоночника: лордоз и кифоз. Лордоз — это те части позвоночника, которые выгнуты вентрально (вперед) — шейный и поясничный. Кифоз — это те части позвоночника, которые выгнуты дорсально (назад) — грудной и крестцовый.
Соединение позвоночного столба с черепом[править | править код]
| Суставы | Суставные поверхности | Виды сустава | Оси движения | Вид движения в суставе |
|---|---|---|---|---|
| Атланто-затылочный (парный) articulation atlantooccipitalis | Мыщелок затылочной кости, верхняя суставная ямка атланта | Эллипсовидный, двуосный, комбинированный | Фронтальная, саггитальная | Кивательные движения, боковые наклоны головы |
| Срединный атланто-осевой articulation atlantoaxialis mediana | Ямка зуба (атланта), зуб осевого позвонка, поперечная связка атланта | Цилиндрический, одноостный | Вертикальная | Вращательные движения, повороты головы |
| Латеральный атланто-осевой (парный) articulation atlantoaxialis lateralis | Нижняя суставная ямка атланта, верхняя суставная поверхность осевого позвонка | Плоский, комбинированный | Многоосный, малоподвижный | Вращательные движения, повороты головы |
Патология[править | править код]
- Кифоз
- Лордоз
- Ретролистез
- Сколиоз
Примечания[править | править код]
- ↑ В. М. Шимкевич. Позвоночный столб // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ Жизнь животных. Том 4. Часть первая. (Рыбы) / Общая редакция члена-корреспондента АН СССР профессора Л. А. Зенкевича. — М.: Просвещение, 1971. — 656 с.
- ↑ 1 2 Жизнь животных. Том 5. (Земноводные. Пресмыкающиеся). Общая редакция члена-корреспондента АН СССР профессора Л. А. Зенкевича. — Москва: Просвещение, 1969. — 488 с.
- ↑ Шульпин Л. М. Орнитология. — Ленинград: Издание Ленинградского Государственного Университета, 1940. — 557 с.
- ↑ Константинов В. М., Шаталова С. П. Сравнительная анатомия позвоночных животных. — М.: Академия, 2005. — 304 с. — ISBN 5-7695-1770-0.
- ↑ Гуртовой Н. Н., Дзержинский Ф. Я. Практическая зоотомия позвоночных. Птицы. Млекопитающие.. — М.: Высшая школа, 1992. — 416 с. — ISBN 5-06-002207-2.
- ↑ Коблик Е. А. Разнообразие птиц (по материалам экспозиции Зоологического музея МГУ). — М.: Издательство МГУ, 2001. — Т. 1. — С. 15—17. — 384 с. — ISBN 5-211-04072-4.
- ↑ Дзержинский Ф. Я., Васильев Б. Д., Малахов В. В. Зоология позвоночных. — М.: Академия, 2013. — 464 с. — ISBN 978-5-7965-7971-4.
- ↑ Кузнецов Б. А., Чернов А. З., Катонова Л. Н. Курс зоологии. — 4-е, перераб. и доп. — М.: Агропромиздат, 1989. — 392 с.
- ↑ Lovette I. J., Fitzpatrick J. W. Handbook of Bird Biology. — John Wiley & Sons, 2016. — 736 p. — ISBN 0-300-05746-6.
- ↑ Богданович И. А. Происхождение и эволюционно-морфологическая характеристика аппарата наземной локомоции птиц // Вестник зоологии. — 2014. — Вып. 31.
- ↑ Bellairs A.d’A., Jenkin C.R. The sceleton of the birds (англ.) // Biology and comparative physiology of birds. — New York, London: Academic Press, 1960. — Vol. I. — P. 241–300.
- ↑ The Emergence of Whales: Evolutionary Patterns in the Origin of Cetacea / Ed. by J. G. M. Thewissen. — New York: Plenum Press, 1998. — xii + 479 p. — (Advances in Vertebrate Paleobiology). — ISBN 0-306-45853-5. — P. 44, 47.
- ↑ Hautier L., Weisbecker V., Sánchez-Villagra M. R. e. a. Skeletal development in sloths and the evolution of mammalian vertebral patterning // Proc. Nat. Acad. Sci. USA, 2010, 107 (44). — P. 18903—18908. — doi:10.1073/pnas.1010335107.
- ↑ Дзержинский, Васильев, Малахов, 2014, с. 375, 377.
- ↑ Крылова Н. В., Искренко И. А. Анатомия скелета. Анатомия человека в схемах и рисунках. Атлас-пособие. — М.: Издательство Российского университета дружбы народов, 2005. — 84 с. — ISBN 5-209-01687-0.
См. также[править | править код]
- Позвоночно-двигательный сегмент
- Изменения скелета человека в результате перехода к прямохождению
Литература[править | править код]
- Позвоночник // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- М. Р. Сапин. «Анатомия человека». — Учебник (в двух томах). — Том I. — Москва: «ГЭОТАР-Медиа», 2013. — 528 с. — ISBN 978-5-9704-2594-7.
Ссылки[править | править код]
- Скелет и соединения костей. Позвоночный столб. Сайт «Атлас анатомии человека» // anatomcom.ru
Источник
Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
Медиально, по направлению к хорде, из склеротомов начинает пролиферировать мезенхимная ткань, которая затем покрывает хорду со всех сторон . Из этой области формируется закладка тела позвонка (corpus vertebrae). При этом располагающиеся рядом зачатки тел позвонков разделяются между собой упомянутыми закладками межпозвонковых пластинок.
Через середину закладок тел позвонков и межпозвонковых пластинок проходит спинная хорда, которая в области позвонковых тел со временем полностью дегенерирует, а в межпозвонковых пластинках от нее сохраняется рудимент в виде малого очага мукоидной ткани (nucleus pulposus — мякотного ядра).
По обеим сторонам медуллярной трубки из сгущенной краниальной половины склеротома в дорсальном направлении движется поток мезенхимной ткани, давая начало образованию закладок дуги позвонков (arcus vertebrae), которые впоследствии (приблизительно на четвертом месяце развития) замыкаются дорсально, по средней линии; в связи с этим, развивающийся мозг оказывается заключенным в сгущенную мезенхиму позвоночной закладки.
Из дуги позвонка затем вырастает остистый отросток (processus spinosus) и поперечный отросток (processus transversi). Наконец, из мезенхимы склеротомной закладки позвонков в вентролатеральном направлении вырастают мезенхимные тяжи, представляющие собой закладки реберных отростков (processus costales), то есть будущих ребер.
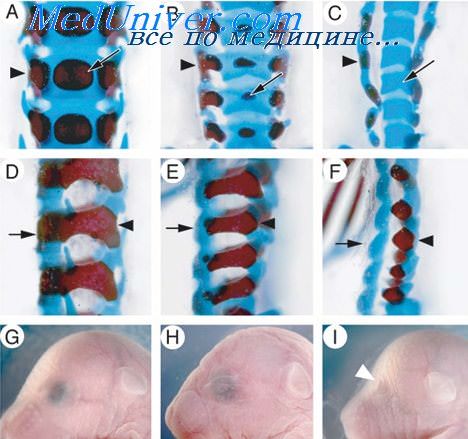
Сначала эта закладка позвонка представлена сгущенной мезенхимной бластемой склеротома. В течение седьмой недели из нее развивается хрящ, а позвонки приобретают плотную консистенцию с более точными контурами своей будущей формы. Наконец, начиная с десятой недели, наступает процесс хондрогенного окостенения (остеофикации). который исходит из нескольких центров окостенения.
Один из этих центров появляется в хрящевом теле позвонка (лишь в редких случаях наблюдается возникновение двух таких центров), а в каждой дуге позвонка по его обеим сторонам образуется по одному центру. Таким образом, позвонки возникают в результате окостенения, начинающегося из трех первичных центров; при этом сначала возникают три самостоятельные (вернее связанные только хрящем) косточки, которые лишь позднее, через несколько лет после рождения, сливаются в единый костный позвонок.
При окостенении сначала происходит энхондральная остеофикация, к которой позже, начиная от перихондра, присоединяется также перихондральныи вид окостенения. На данной стадии развития верхние и нижние поверхности тел позвонков еще покрыты гиалиновой хрящевой пластинкой, окостеневающей приблизительно к семнадцати годам и окончательно присоединяющейся к телу позвонков в среднем лишь на двадцатом году жизни.
Тело первого шейного позвонка, атланта (atlas), теряет связь с дугами и срастается с телом второго шейного позвонка (epistropheus), превращаясь при этом в его зубовидный отросток (dens epistrophei). Обе дуги первого шейного позвонка вентрально и дорсально соединяются, благодаря чему атлант приобретает форму кольца.
У крестцовых и копчиковых позвонков реберные отростки, идущие латерально, редуцированы, причем они особенно недоразвиты у копчиковых позвонков, у которых являются рудиментарными уже с самого начала. В крестцовой области тела позвонков в период полового созревания вторично срастаются в единую кость — крестец (os sacrum), причем окостенение захватывает также и межпозвонковые пластинки. Однако окончательное костное соединение крестцовых позвонков заканчивается приблизительно лишь на двадцать пятом году жизни. Боковые отделы крестцовой кости возникают в результате соединения рудиментарных зачатков крестцовых ребер.
Копчиковые позвонки также могут вторично срастаться, образуя более или менее единую копчиковую кость (os coccygis). На наружной поверхности тела в коже копчиковой области имеется умеренно углубленная ямка, копчиковая ямка (fovea coccygea), которая соответствует месту, где произошла дегенерация последних копчиковых позвонков и остатка хвоста.
— Также рекомендуем «Позвоночный столб плода. Развитие ребер у эмбриона»
Оглавление темы «Развитие половых органов и скелета плода»:
1. Формирование влагалища. Опущение половых желез
2. Образование оболочек яичка. Формирование семявыносящего протока
3. Формирование наружных половых органов. Развитие мужских половых органов
4. Формирование наружных женских половых органов. Аномалии женских половых органов
5. Добавочные половые железы. Развитие скелета и мышц плода
6. Этапы развития скелета эмбриона. Осевой скелет плода
7. Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
8. Позвоночный столб плода. Развитие ребер у эмбриона
9. Череп плода. Формирование черепа эмбриона
10. Примордиальпый череп плода. Развитие основания черепа эмбриона
Источник
Сколиозом называют распространенную патологию позвоночника,
при которой наблюдается разной степени выраженности его искривление в боковой
плоскости, что называют сколиотической дугой. Чаще всего он начинает формироваться
именно у детей в раннем или подростковом возрасте, тем самым создавая
предпосылки для развития ряда осложнений. К счастью, детский позвоночник довольно
пластичен, что позволяет при своевременном обнаружении признаков сколиоза принять
меры и исправить ситуацию вплоть до полного излечения.
Практически 30% заболеваний позвоночника у детей приходится на сколиоз.

Причины
Сколиоз у детей в основном начинает формироваться в период между 5 и 14 годами, а особенно в возрасте 4—6 лет и 10—14 лет, так как именно в это время наблюдается активный рост ребенка. Поскольку позвоночник остается довольно пластичным неправильное распределение нагрузки на него, а также ряд других факторов провоцирует отклонение отдельных позвонков от основной оси в ту или иную сторону, тем самым формируя сколиотическую дугу. Это может происходить только в одном отделе позвоночника, например, в пояснично-крестцовом, или одновременно в нескольких.
Также выделяют врожденную форму заболевания. В таких случаях
деформация позвоночного столба обусловлена нарушениями развития и наличием
сращений ребер, позвонков между собой, присутствием добавочных позвонков и пр. Но
подобное встречается значительно реже, чем приобретенный сколиоз.

При отсутствии врожденных деформаций причинами развития
сколиоза у детей могут выступать:
- несоблюдение осанки при сидении за столом,
работе за компьютером или ходьбе; - неравномерное распределение нагрузки на
позвоночник (ношение рюкзака на одном плече, тяжелых сумок, пакетов); - преждевременное начало занятиями тяжелыми видами
спорта; - слабость мышечного корсета, обусловленная ведением
малоподвижного образа жизни; - травмы позвоночника, включая компрессионные
переломы, тяжелые ушибы, переломы костей таза, значительно реже нижних
конечностей; - несбалансированное питание, не обеспечивающее поступление
должного количества витаминов и минералов в растущий организм ребенка; - заболевания позвоночника, в том числе рахит, ДЦП
и пр.
Сколиоз чаще диагностируется у девочек, хотя медицина пока не может предоставить убедительных объяснений, почему мальчики реже страдают от него.
Предпосылками для развития заболевания являются:
- лишний вес;
- неврологические патологии (нейрофиброматоз,
спастический паралич, полиомиелит, сирингомиелия); - незаращение дуг позвонков;
- сакрализация или люмбализация.
Но в действительности точно установить, что именно послужило
причиной развития сколиоза, удается не всегда.

Виды
Уже ясно, что сколиоз у детей может быть врожденным или приобретенным. Для более подробного описания патологии пользуются более точной классификацией форм заболевания на основании периода его возникновения:
- инфантильный (младенческий) – обнаруживается у
детей младше 3 лет; - ювенильный – развивается в 3—10 лет;
- подростковый – возникает в пубертатный период,
т. е. в 10—17 лет.
Все эти формы болезни хорошо поддаются лечению, чего нельзя
сказать про взрослый сколиоз. Поэтому очень важно вовремя диагностировать
патологию и направить максимальное количество усилий на ее устранение, пока не
стало поздно.
При взрослом сколиозе, диагностируемом у людей старше 17 лет, особенно запущенном, добиться абсолютного выздоровления практически невозможно даже с помощью хирургического вмешательства.
Также различают следующие виды сколиоза у детей в
зависимости от характера искривления:
- С-образный – позвоночник выгнут в левую или правую сторону с образованием 1 дуги;
- S-образный – одновременно формируются 2 разнонаправленные сколиотические дуги в двух разных отделах позвоночника, например, в пояснично-крестцовом и грудном;
- Z-образный – самая тяжелая форма сколиоза, при которой образуется сразу же 3 сколиотические дуги.

Степени сколиоза у детей
Сколиоз любого из вышеперечисленных видов развивается
постепенно. На основании этого выделяют 4 степени его развития. Определение, на
какой стадии развития находится болезнь, очень важно для разработки наиболее правильной
стратегии ее лечения.
Для оценки степени искривления позвоночника с помощью
специальных методик измеряется угол деформации. Первоначально можно с
достаточной точностью определить степень сколиоза по визуальным признакам, но
после этого обязательно требуется подтверждение с помощью инструментальных
методов диагностики сколиоза.

Сколиоз 1 степени у детей
Эта степень диагностируется при возникновении первых признаков деформации позвоночника, т. е. она является начальной и наиболее легкой стадией развития сколиоза. В таких случаях угол искривления позвоночного столба не превышает 10°. Тем не менее именно сколиоз 1 степени проще всего поддается лечению консервативными методами (без операции). Поэтому важно чтобы родители самостоятельно смогли своевременно заметить первые признаки развития сколиоза и обратиться к врачу на этом этапе.
В подобных ситуациях нарушение симметрии тела практически
незаметно. Но заподозрить искривление позвоночника можно по:
- отличиям в положении лопаток и плеч;
- незначительному перекосу таза;
- слабо выраженной сутулости и приближению лопаток
к позвоночнику.
Оценку этих параметров осуществляют, когда ребенок стоит
ровно и спокойно. При этом для 1 степени сколиоза у детей нехарактерно наличие
каких-либо болей, повышенной утомляемости или других нарушений. Но изменения
при 1-й степени сколиоза настолько незначительны, что диагностировать их часто
удается только с помощью рентгена.

Сколиоз 2 степени у детей
Если деформация хребта на начальной стадии развития не была
диагностирована, патология прогрессирует, а угол искривления позвоночного
столба увеличивается до 11—25°. Именно на этом этапе заболевание
диагностируется чаще всего, поскольку изменения заметны не только, когда
ребенок стоит, но и когда он лежит.
Если изначально сколиоз С-образный, то при второй степени уже
прослеживается образование компенсаторной дуги, т. е. позвоночник приобретает S-образный изгиб. Поскольку нагрузка на него
распределяется неравномерно, в месте изначального искривления образуется
реберный горб и мышечный валик, а также усиливаются визуальные признаки
деформации:
- асимметричное положение плеч заметно даже в
одежде; - сутулость усугубляется;
- наблюдается ротация позвонков вокруг собственной
оси.
Именно детский сколиоз 2-й степени диагностируется примерно в 80% случаев.

Сколиоз 3 степени у детей
Такая деформация позвоночника считается уже серьезной,
поскольку угол искривления достигает 26—50°. Это сопровождается сильными
нарушениями осанки, яркими признаками асимметрии лопаток, плеч, а также таза,
причем эти признаки просматриваются как в стоячем или лежачем положении, так и
когда ребенок сидит.
На 3-й стадии сколиоза уже:
- начинает деформироваться грудная клетка;
- увеличивается реберный горб;
- суставы серьезно смещаются;
- возникают выраженные боли;
- ребра западают;
- мышцы передней брюшной стенки ослабевают.
Все это создает предпосылки для смещения внутренних органов
с естественных положений и, следовательно, возникновению нарушений разной
степени тяжести в их работе.

Сколиоз 4 степени у детей
4 степень – самая тяжелая стадия искривления позвоночника, в
результате чего он теряет способность обеспечивать надежную опору телу, ведь
угол искривления превышает 50°. Выраженные сколиотические дуги приводят к сильным
деформациям в других костях, растяжению одних мышц спины и спазмированию
других.
4 степень сколиоза у детей приводит к возникновению тяжелых
нарушений в работе внутренних органов, ущемляются спинномозговые корешки, что
может приводить к возникновению неврологических расстройств разной степени
выраженности. Также при такой сильной деформации позвоночника существует серьезный
риск возникновения травм спинного мозга.
Симптомы
Как проявляется сколиоз у ребенка, напрямую зависит от
локализации сколиотической дуги, выраженности кривизны, причин развития
заболевания и возраста ребенка. У каждого больного при одинаковом диагнозе
могут наблюдаться разные симптомы. Для сколиоза у детей характерно:
- появление признаков асимметрии, нарушений
осанки, сутулости; - опущение головы, что уже присутствует при 1 и 2
степени сколиоза; - периодическое возникновение болевых ощущений,
причем изначально они обычно локализованы в области шеи, плеч, поясницы
(зачастую возникает при прогрессировании искривления до 3-й степени, хотя может
проявляться и раньше); - нарушение дыхания с эпизодами одышки, способной
появляться даже при небольших нагрузках; - учащение сердцебиения;
- повышенная утомляемость;
- нарушение координации движений;
- рассеянностью;
- головные боли;
- нарушения сна;
- ухудшение общего состояния.
Боли разной интенсивности могут присутствовать даже на самых ранних стадиях развития сколиоза у детей.
Нередко при сколиозе ущемляются спинномозговые корешки, что
приводит к нарушениям иннервации внутренних органов, а впоследствии и к
органическим изменениям. Какие именно из них будут страдать, зависит от
локализации сколиотической дуги. В целом заболевание может провоцировать
нарушения функционирования бронхов, легких, печени, половых органов,
поджелудочной железы и пр.

Сколиоз у детей опасен еще и возникновением психологических
проблем, так как при появлении эстетического недостатка у ребенка отношение сверстников
к нему резко меняется. Это может вылиться в длительные депрессии, замкнутость,
резкое снижение самооценки и трудности в общении.
Возможные последствия
Сколиоз чреват не только появлением выраженного эстетического недостатка, но и серьезными осложнениями, которые способны сильно снижать качество жизни и иногда даже провоцировать развитие угрожающих жизни состояний. Среди вероятных последствий тяжелых деформаций позвоночника у детей:
- формирование заметного горба;
- неправильное развитие костей и скелетных мышц;
- мышечная дистрофия;
- нарушения работы сердца, легких, органов ЖКТ и
почек.
Диагностика
Чаще всего признаки сколиоза у детей обнаруживаются на профилактических
осмотрах, поскольку даже очень заботливому и внимательному родителю не всегда
удается заметить начальные проявления деформации позвоночного столба у ребенка.
Врач оценивает положение позвоночника, лопаток и таза следующими способами:
- Ребенок размещается на кушетке лицом вниз и
кладет руки вдоль туловища. Врач пальпирует позвоночник с легким нажимом,
определяя положение позвонков. - Ребенок стоит спиной к специалисту и
наклоняется, согнув спину дугой и опустив руки. Врач оценивает положение
лопаток и позвоночника в таком положении тела. Также он обращает внимание, не
выпирают ли ребра в той или иной стороны тела.

Если в ходе визуального осмотра у доктора закрались
подозрения на наличие искривления позвоночника, он назначает рентген
позвоночник в прямой оси. Этого простого и доступного для каждого исследования
зачастую достаточно для точного диагностирования сколиоза и определения степени
его развития.
Лечение сколиоза без операции в клинке
Если у ребенка диагностирован сколиоз, лечение начинают
немедленно. Но оно может осуществляться консервативными методами, т. е. безоперационным
путем, только при деформациях менее 40°. В остальных случаях и тем более при
сколиозе 4-й степени показано хирургическое лечение сколиоза.
Итак, если заболевание диагностировано на ранних стадиях развития и еще возможно восстановить нормальную ось позвоночника без прямого вмешательства в него, больному назначается комплексная терапия. Ее характер напрямую зависит от степени сколиоза и самочувствия ребенка. В целом консервативное лечение сколиоза может включать:
- ЛФК;
- мануальную терапию;
- массаж;
- физиотерапию;
- ношение ортопедического корсета;
- кинезиотейпирование.
При 1 и 2 степени сколиоза (чаще всего наблюдается у детей до 5 лет) зачастую достаточно только ЛФК, массаж и мануальной терапии. Но остальные методы также могут применяться с целью повышения эффективности лечения. В более сложных случаях медики обязательно рекомендуют задействовать все возможные способы выравнивания оси позвоночника. В противном случае деформация будет прогрессировать и рано или поздно приведет к тяжелым осложнениям, сильнейшим болям и возникновению острой необходимости в проведении операции.
Сколиоз в подростковом возрасте значительно сложнее поддается лечению, чем в более ранний период. Это обусловлено уже не такой податливостью позвоночника, как у более младших детей. Причем зачастую у подростков диагностируется 2—3 степень искривления позвоночника, что сопровождается более выраженными изменениями его оси и требует решительных действий для устранения патологии.
ЛФК (Лечебная физкультура)
Лечебной физкультуре отводится большая роль в исправлении
деформации позвоночника. Для каждого пациента комплекс упражнений
разрабатывается индивидуально на основании локализации, стадии, вида сколиоза. Также
во внимание обязательно принимается возраст ребенка и уровень его физического
развития.

Заниматься ЛФК требуется регулярно. Первые занятия проводятся
под руководством специалиста и только впоследствии, когда и ребенок, и его
родители полностью освоят правильную методику выполнения каждого упражнения,
разрешается заниматься дома самостоятельно.
Регулярные занятия лечебной физкультурой способствуют
укреплению мышечного корсета, что позволяет создать надежную опору позвоночнику
и уменьшить вероятность его дальнейшего искривления. Также правильно
подобранные упражнения позволяют уменьшить болевые ощущения и добиться увеличения
возможной амплитуды движений.
Мануальная терапия
Огромная роль в лечение сколиоза у детей отводится
мануальной терапии. Именно этот метод позволяет непосредственно воздействовать
на позвоночник, нормализуя положение позвонков и высвобождая ущемленные
спинномозговые корешки. Но подобные манипуляции требуют высокого уровня квалификации
от мануального терапевта, поэтому доверять здоровье ребенка можно только
опытному специалисту.
Дополнительно мануальная терапия дает возможность устранить
функциональные блоки и нормализовать тонус мышц спины. Т
