Почему нельзя сидеть после компрессионного перелома позвоночника

Компрессионный перелом позвоночника у взрослого или ребенка представляет собой тяжелую травму, спровоцированную воздействием большой силы тяжести или серьезных длительных нагрузок. Чтобы процесс восстановления проходил быстрее, важно соблюдать режим и условия реабилитации, которые определяет лечащий врач.
Причины и ограничения
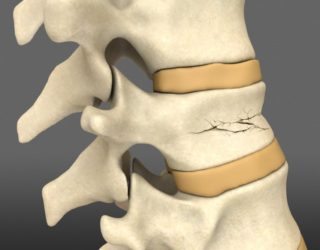
Не осложненный компрессионный перелом позвоночника не затрагивает спинной мозг, поэтому менее опасен
Перелом позвонков в шейном, грудном или поясничном отделе возникает при одновременном сжатии и сгибании позвоночного столба. При травмах такого типа нередко повреждаются мягкие ткани, окружающие их нервы и сосуды. Причиной перелома могут стать падение с высоты, авария или другое происшествие, повлекшее многочисленные травмы, нетипичные физические нагрузки, занятия экстремальными видами спорта, а также остеопороз, провоцирующий истончение костей. Травму принято делить на три степени. При первой высота позвонка снижается менее, чем наполовину, при второй и третьей она уменьшается наполовину и более, чем на 50% соответственно.
Компрессионные повреждения также разделяются по степеням тяжести. В случае неосложненного перелома, не затронувшего спинной мозг, пациенты жалуются на незначительные боли и онемение конечностей. Если речь идет о серьезной травме, полученной в результате удара или падения, пациенту требуется немедленная госпитализация. До приезда скорой помощи пострадавшего запрещается перемещать, разрешать ему вставать, садиться или передвигаться, поскольку это может спровоцировать усугубление травмы. Транспортируют пациента в больницу обязательно в положении лежа на жесткой поверхности, чтобы избежать смещения костных осколков.
Самыми серьезными считаются переломы шейных позвонков, представляющие угрозу для жизни. На втором месте по степени тяжести находятся травмы 1 и 2 поясничного позвонков, а также 11 и 12 в грудном отделе.
Как проходит реабилитация

Двигательная активность после перелома нарабатывается постепенно
Такие травмы поддаются коррекции хирургическим способом либо безоперационными консервативными методиками. Если показания к операции отсутствуют, на период лечения пациенту назначают постельный режим с фиксацией поврежденного отдела позвоночника, прием анальгетиков, ношение корсета и ряд других вспомогательных процедур. Когда поврежденные позвонки будут восстановлены, а гипс снят, пациенту разрешают постепенно начинать передвигаться.
В этот период он пробует садиться, лежать на боку, затем подниматься и ходить. Реабилитационные процедуры необходимы для восстановления мышечного корсета, который сильно ослабевает за время нахождения без движения. Курс лечения подбирают индивидуально с учетом возраста пациента, специфики перелома и потенциальных осложнений. Он включает в себя физиотерапию, массаж и ЛФК, специальную диету и прием витаминов.
Матрас и поза для сна
Вставать после перелома позвоночника разрешено через несколько месяцев — зависит от состояния пациента
В течение нескольких недель после получения травмы пациент должен находиться в положении лежа, ему запрещено сидеть – соблюдается строгий постельный режим. Лежать на кровати необходимо в правильной позе, следя за положением тела. Обычно пациенты проводят большую часть времени на спине, им нельзя менять позу и переворачиваться на бок или на живот. При компрессионном переломе позвоночника можно лежать на боку только спустя несколько месяцев после травмы, точный срок зависит от степени тяжести перелома. Для фиксации позвоночного столба в нужном положении используют специальные ортопедические матрасы и другие приспособления, например, валики для зоны шеи и поясницы. Врачи рекомендуют выбирать для пациентов с переломами жесткие матрасы с натуральными или синтетическими наполнителями.
Хороший эффект дает ношение специализированного корсета, при помощи которого можно ускорить срастание поврежденных позвонков и надежно зафиксировать их в одном положении на нужный срок. Корсеты лучше заказывать индивидуально, чтобы изделие в полной мере соответствовало пропорциям тела пациента.
Садиться после любого компрессионного перелома позвоночника в корсете чаще всего разрешают спустя 3-6 месяцев.
Физиотерапия, массаж и ЛФК

Магнитотерапия для реабилитации после перелома
ЛФК является неотъемлемой частью реабилитации каждого пациента после перелома позвоночного столба. Упражнения нужно делать, начиная с четвертого дня после получения травмы, если пострадавший находится в сознании. На первом этапе назначают комплекс, направленный на сохранение функциональности мышц, поскольку пациент еще ограничен в движениях. Он включает в себя активные упражнения для развития дыхания, мышц и суставов малой и средней групп. Все они выполняются в положении лежа не более 15 минут в день.
На втором этапе, когда человек может долго спать уже не только на спине, назначают более сложный комплекс для стимуляции кровообращения в поврежденных зонах. В него входят упражнения, улучшающие процессы регенерации, укрепляющие мышцы плеч и корпуса, а также тазовую зону. Продолжительность такого комплекса увеличивается до 20 минут, пациенту разрешают переворачиваться на живот и предоставляют большую свободу действий.
На третьем этапе добавляют упражнения, направленные на улучшение координации и разработку конечностей, этот период является переходным, после него пациенту можно выполнять упражнения в вертикальном положении.
Четвертый этап проводится вплоть до выписки пациента и включает упражнения в положении стоя. Они помогают укрепить мышцы и осанку, а также улучшить навык ходьбы.

Первые упражнения после перелома позвоночника направлены на увеличение подвижности
В перечень противопоказаний к ЛФК входит:
- повышенная температура тела;
- особо тяжелые состояния или обострения хронических патологий;
- интоксикация;
- кровотечения различного характера;
- сильные боли во время выполнения упражнений.
Физиотерапевтические методы назначаются в комплексе и подбираются индивидуально. Чаще всего в список методик включают магнитную и лазерную терапию, электрофорез, воздействие токами различной частоты, баротерапию, водолечение и плавание, а также микроволновую терапию. Массаж помогает заметно ускорить процесс восстановления, его можно начинать со второго этапа, поскольку обычно в это время снимают гипс. Во время массажа пациент может лежать на животе или сидеть. Процедура помогает улучшить общее состояние здоровья, нормализовать работу мышечного корсета и улучшить подвижность суставов.
На всех этапах восстановления запрещается выполнение сложных упражнений, пациентам нельзя висеть на турнике и растягивать позвоночник другими способами. Помимо этого врачи не рекомендуют ходить в баню и сауну, а также летать на самолете.
Диета

Диета после перелома позвоночника с кальцием и витамином Д
При переломах позвоночного столба заметное влияние на процесс восстановления оказывает диета. В ее основу входят продукты с высоким содержанием кремния, кальция и магния, способствующие формированию костной ткани. С учетом этих требований в рацион нужно включать вареную рыбу, орехи, хурму, репу, маслины, цветную капусту, зелень и редис. Из напитков диетологи рекомендуют морсы на основе черной смородины.
Помимо продуктов нужно обязательно принимать витаминный комплекс с повышенным содержанием витаминов группы В и фолиевой кислотой. Витамины и правильные продукты помогают быстро восстановить поврежденные участки и способствуют ускорению реабилитации.
Сроки восстановления

При тяжелых переломах на реабилитацию может уйти более 2 лет
Сроки восстановления после компрессионного перелома позвоночника зависят от степени травмы, сопутствующих осложнений, наличия дополнительных заболеваний и возраста конкретного пациента.
Существует три реабилитационные группы, разделяющиеся с учетом тяжести повреждения.
- В первую группу входят пациенты, перенесшие минимальную травму, например, ушиб или сотрясение, при которой не была нарушена работа спинного мозга. Сроки в этом случае составляют от 3-4 недель до 6-8 месяцев.
- Вторая группа включает пациентов с травмой средней и высокой степени тяжести в области нижнего грудного или поясничного отдела. Срок восстановления составит от 10 месяцев до 1 года.
- В третью группу входят пациенты, перенесшие травму средней или тяжелой степени в зоне шейного или верхнего грудного отдела позвоночника. При тяжелых повреждениях полное восстановление функций позвоночного столба занимает не менее 1,5-2 лет.
Если пострадавший чувствует себя лучше и может вставать, он пробует подниматься и ходить в туалет самостоятельно. Полноценно ходить и бегать при стандартном компрессионном переломе позвоночника пациент сможет только на завершающих этапах реабилитации.
Плавать в бассейне после получения травмы можно на четвертом этапе при отсутствии противопоказаний. Плавание при любом компрессионном переломе позвоночника дает хороший общеукрепляющий эффект.
Источник
Анна Новикова
20.04.2016
Содержание страницы
Перелом — нарушение целостности костной структуры. Компрессионный перелом позвоночника — травма, сопровождающаяся сдавлением тела позвонка в результате воздействия внешних сил сгибания и сжатия. Костные структуры растрескиваются и как бы «сдавливаются», преимущественно в передних отделах, позвонок при этом приобретает клиновидную форму.
Компрессионный перелом позвоночника — механизм травмы
В момент травмы возникает защитная реакция тела — сокращаются мышцы пресса и сгибателей грудной клетки. Единовременно с этим происходит наклон вперед пояса верхних конечностей. Формируется высокое давление, точкой приложения которого являются передние отделы тел позвонков.
Главная особенность компрессионного перелома — стабильность неврологических и механических повреждений (при легкой степени тяжести). Компрессии подвержены нижнегрудной и верхнепоясничный отделы.
Причины
- Самая распространенная причина перелома с компрессией — травма, главными особенностями которой являются высокая, резкая нагрузка по вертикальной оси и наклон позвоночника кпереди. Подобный механизм обычно реализуется при прыжке или падении с высоты с приземлением на ноги; в момент автомобильной аварии.
- В числе основополагающей причины перелома без значительного физического воздействия извне находится «слабость» костных структур, например, при остеопорозных изменениях. Остеопороз вызывает нарушение обменных процессов в кости, значительно повышая её хрупкость и ломкость. Снижение прочности костной структуры приводит к невозможности адекватного противостояния высоким нагрузкам. В результате перелом позвонка может возникнуть при банальном наклоне туловища вперед.
- Поэтому почти сорок процентов женщин к возрасту 80 лет имеют перелом хотя бы одного позвонка. Причиной является выраженные остеопорозные изменения костей вследствие перераспределения гормонального фона в климактерический период и в постменопаузу.
- Метастазы. Метастатическое поражение позвоночника ведет к разрушению костной структуры и увеличению риска появления последствий от компрессии.
- Любые другие заболевания, сопровождающиеся увеличением хрупкости скелета — дисплазии, нарушения обменных процессов, аутоиммунные патологии.
- Компрессионный перелом позвоночника у детей формируется при падении на спину с незначительной высоты или же на горизонтальной ровной поверхности.
Классификация и степени
По месторасположению:
- перелом шейных позвонков;
- компрессионный перелом грудного отдела позвоночника;
- компрессионный отдел поясничного отдела позвоночника;
- единичные переломы позвонков крестца практически невозможны — травма этого отдела часто сопровождается повреждением нескольких позвонков;
- вышесказанное можно употребить и по отношению к копчиковому отделу.
По объему повреждения:
- изолированные: перелом тела одного позвонка;
- множественные: страдает два и более позвонка (они могут располагаться рядом или в разных отделах);
- с повреждением спинного мозга или без такового.
Классификация по снижению высоты тела позвонка (по степени тяжести):
- I – меньше, чем на одну третью;
- II – менее, чем на одну вторую;
- III – снижение высоты тела больше, чем на 50%.
Также различают:
— непроникающие переломы. В этом случае сдавление не сопровождается повреждением межпозвонковых дисков. Сохранена целостность замыкательных пластинок (окаймляющих тело позвонка со стороны дисков хрящевых поверхностей).
В таких условиях процессы восстановления протекают гораздо быстрее благодаря фиксирующим тело позвонка зонам.
— проникающие переломы. Сдавление тела позвонка сопровождается переломом одной или обеих хрящевых пластинок и повреждением диска (обычно вышележащего). Травма сопровождается смещением позвонка, носящим вторичный характер, усилением деформации в его передних отделах и в будущем — увеличением формирующегося кифоза (горба). Может потребоваться хирургическое вмешательство по типу частичного удаления тела поврежденного позвонка с последующей фиксацией травмированного участка.
Классификация по F. Denis (используется в клинике):
- A – c травмой обеих хрящевых пластинок;
- B – с травмой вышележащей замыкательной пластинки;
- C – c травмой нижележащей пластинки;
- D – перелом, охватывающий исключительно передние отделы.
Симптомы
Главный симптом компрессионного перелома — острая, интенсивная боль в момент травмы. Если травмированы грудной, шейный отделы, может возникнуть затруднение дыхания.
По происшествии некоторого времени отмечается боль в спине, в месте локализации повреждения. Иногда ощущения могут иррадиировать в живот или иную зону.
Болевой синдром снижается в горизонтальном положении, усиливается при попытке передвигаться или в положении стоя. Отмечается напряжение мышц спины, особенно в поврежденной области, затруднение при повороте, наклоне.
Пациент может предъявлять дополнительные жалобы на рвоту, тошноту, головокружение, сильную головную боль. В зависимости от места повреждения возможны двигательные, чувствительные нарушения (например, онемение верхних и нижних конечностей).
Если перелом спровоцирован не травмой, а хрупкостью костной структуры (остеопороз), болевой синдром нарастает постепенно. Поначалу пациент не обращает на нее никакого внимания — к специалисту обращаются уже при развитии серьезных неврологических нарушений.
Оказание первой помощи
Если вы заподозрили компрессионный перелом — срочно вызывайте скорую медицинскую помощь.
Ваши действия до приезда врачебного персонала:
- больного уложить на жесткую и ровную поверхность (можно использовать любые подручные средства, например, доски);
- если ничего подходящего нет, можно использовать мягкие носилки, но в этом случае пациент укладывается на живот (под грудную клетку кладут валик, подушку);
- подозрение на компрессионный перелом шейного позвонка — постараться максимально зафиксировать шейный отдел;
- подозрение на перелом грудного или поясничного позвонка — подложить под поврежденное место валик.
Диагноз
Компрессионный перелом позвоночника — это диагноз трех специалистов: рентгенолога, травматолога и невролога.
Начало любой диагностики — сбор анамнеза и осмотр пациента. Врач устанавливает причину, поэтому необходимо как можно подробнее сообщить о травмах, случившихся в последнее время, которые могут выступить в качестве возможной причины перелома.
При внешнем осмотре определяется локальная болезненность в месте повреждения, невролог определяется с наличием неврологической симптоматики. Тщательное исследование на этом этапе позволяет заподозрить возможный уровень перелома с точностью до нескольких позвонков.
Инструментальные методы обследования:
- рентгенография поврежденного отдела (обычно в двух проекциях) позволяет локализовать поражение;
- для более детального исследования травмированного позвонка возможно назначение компьютерной томографии;
- КТ-миелография необходима для оценки наличия и степени повреждения спинномозговых структур;
- МРТ — не только максимально оценивает степень повреждения, состояние хрящевых пластинок позвонка, но и степень травмирования нервных структур, окружающих мягких тканей;
- денситометрия — выполняется у женщин старше пятидесяти при наличии компрессионного перелома для детальной диагностики остеопороза.
Лечение
Лечебные мероприятия состоят из трех пунктов:
- устранение боли;
- фиксация поврежденного отдела;
- ограничение физической активности.
Для ликвидации болей рекомендуют противовоспалительные нестероидные средства (ацеклофенак, нимесулид, кетопрофен). Из медикаментов на этапе восстановления подключают препараты, позволяющие ускорить репарацию тканей (хондроитины, препараты кальция и так далее).
Активность сводится к минимуму: никаких серьезных нагрузок на позвоночник, подъема тяжестей, длительного пребывания в положении стоя и сидя. В горизонтальном положении — только жесткая, ровная поверхность. Для лиц старше 50 (особенно женского пола) — рекомендован длительный постельный режим в связи с наличием остеопорозных изменений и удлиненными во времени регенеративными процессами.
Фиксацию проводят ортопедическими корсетами. Корсет при компрессионном переломе позвоночника позволяет частично разгрузить пораженный отдел и способствует реализации благоприятных условий для восстановления структуры позвонка.
Средние сроки полного заживления — около 3-4 месяцев. Рентгенологический контроль проводится ежемесячно.
Физиопроцедуры назначают через 1,5-2 месяца от начала лечения. Восстановление после компрессионного перелома позвоночника происходит через шесть месяцев.
Какие бывают операции и когда они назначаются
Процедуры, сопровождающиеся минимальной инвазией при переломе позвонка — это кифопластика и вертебропластика. К ним прибегают в отсутствие повреждения нервных структур.
Вертебропластика: введение в тело поврежденного позвонка особого цементирующего вещества, позволяющего укрепить структуру кости и предотвратить дальнейшие осложнения (особенно важно при травме хрящевой пластинки).
Кифопластика: помогает частично восстановить высоту тела позвонка. Через прокол в позвонок вводятся особые камеры, которые затем надуваются и фиксируются специальным веществом.
Серьезная хирургическая операция показана при нестабильности позвоночного столба (редко) или неврологических проявлениях, свидетельствующих о повреждении спинного мозга. Обычно это резекция (частичное удаление) костных структур с последующей фиксацией при помощи имплантов.
Любое оперативное вмешательство несет за собой риски. Для данного случая это:
- неврологические осложнения;
- кифотическая деформация;
- сегментарная нестабильность (приводит к ускорению дегенеративных изменений в позвоночнике).
Лечение у детей
Компрессионный перелом позвоночника у детей имеет свои особенности. Наиболее частая его локализация — это среднегрудной отдел. На втором месте — поясничный, затем верхне- и нижнегрудной. Завершает список шейный отдел (2% от всех случаев). Обычно единовременно травмируется несколько соседних позвонков, иногда между двумя сломанными позвонками наличествует 1-2 целых.
Три четверти больных среди детской категории имеет повреждение 3-5 позвонков. К сожалению, диагностика затруднена, и большинство детей (65%) не проходит должного обследования в день травмы.
Для детских переломов патогномонично повреждение обеих хрящевых пластинок (у взрослых такого варианта перелома практически не встречается).
В связи с этим лечение компрессионного перелома у детей имеет свои особенности.
Среди консервативных методик используют:
- одномоментную репозицию (восстановление прежнего положения костных структур) с последующим применением корсета из гипса;
- постепенную репозицию;
- функциональную методику.
Последняя на сегодняшний момент применяется наиболее часто. Её суть — в разгрузочном вытяжении позвоночника. Благодаря функциональной методике стало возможным предупредить дальнейшую деформацию поврежденного участка. Использующаяся в дополнение к ней лечебная гимнастика укрепляет мышцы и способствует формированию мышечного корсета.
Что касается первых двух способов, длительное ношение корсетов имеет свои недостатки:
- негигиеничность (нет возможности заменить изделие на новое до конца срока ношения);
- фиксация вместе с поврежденным участком целостных костных структур — результатом является ограничение движение, гипотрофия мышц, риск развития остеопорозных изменений, необходимость последующей длительной реабилитации.
Функциональная методика
Данный способ подразделяют на два этапа: стационарный, требующий госпитализации больного, и амбулаторный. Первая ступень включает в себя (помимо вытяжения) физиопроцедуры, массаж, ЛФК.
Рекомендуется проводить раннюю активизацию пациентов из-за негативного влияния постельного режима на структуру костной ткани. При сохранении длительной иммобилизации в течение месяца значительно повышается риск развития вторичного остеопороза. Поэтому после проведения необходимых процедур маленького пациента переводят на ношение корсета, при этом увеличивается интенсивность лечебной гимнастики.
Что касается амбулаторного этапа — он включает в себя ношение корсета, физиопроцедуры. Особое место занимает ЛФК после компрессионного перелома позвоночника для соответствующего периода. Оптимальный режим нагрузки, правильное питание, позволяет значительно сократить сроки реабилитации.
Реабилитационные мероприятия
Реабилитация после компрессионного перелома позвоночника обязательна. Она необходима для восстановления функциональных свойств позвоночного столба – гибкости и подвижности, а также хотя бы частичного устранения кифотического искривления.
Общие принципы:
- Раз в шесть месяцев (до двух лет восстановительного периода) необходимо выполнение физиопроцедур. Обычно используют электрофорез, парафин. Редко: радиотерапия. Полезно сочетать физиолечение с массажем.
- Запрещено сидячее положение (во избежание ненужных нагрузок на позвоночник) – в среднем от 4-х до 6-и месяцев после травмы. Продолжительность данного периода определяет лечащий врач. Разрешается стоять на коленях (с использованием мягкой подкладки).
- Для сна – только ортопедические матрацы. По назначению врача под шею можно подкладывать жесткий валик.
- Часто после лечения специалисты рекомендуют продолжить ношение корсета, с заменой жесткого изделия на более легкий вариант.
Массаж проводится на разных этапах восстановления и необходим для улучшения кровообращения и метаболических процессов в пораженной зоне. Кроме того, пассивыне движения рук массажиста стимулируют нервные центры и снижают рефлекторную возбудимость.
Применяются такие виды, как рефлекторный, классический и точечный массаж.
Процедура выполняется плавно, без рывков. Продолжительность сеанса – 15 минут два раза в день. Методика усложняется по мере продвижения лечения – во втором периоде главной целью становится восстановление функциональности позвоночного столба. Поэтому спокойные, мягкие движения сменяются на растирание, выжимание, разминание.
ЛФК
Упражнения после компрессионного перелома позвоночника назначаются по истечению острого периода. Весь процесс должен находиться под строгим наблюдением специалиста, движения должны исключать рывки, иметь небольшую амплитуду, быть крайне осторожными, в противном случае возможно обострение заболевания.
ЛФК после компрессионного перелома позвоночника состоит из дыхательной гимнастики, сочетаемой с элементарными упражнениями. По мере восстановления постепенно расширяется разминаемая область: упражнения добавляются на всевозможные группы мышц. Бездействие мышц не только приводит к их гипотрофии, но и частично выключает из работы микроциркуляцию, что поддерживает воспалительный процесс и способствует хронизации боли.
- Первый этап (2 недели, по 15 минут в день) – дыхательные упражнения вкупе с максимальным объемом движений рук, прогибание позвоночника с использованием конечностей.
- Второй этап (месяц, по 25 минут ежедневно) – повороты на живот, наклоны и повороты туловища, возможно приподнимание ног.
- Третий этап (3 недели, до 45 минут) – прибавляют упражнения в позе стоя на коленях.
- Четвертый этап – после постепенной адаптации умеренная ходьба, тренировка мышц ног.
ЛФК продолжается весь реабилитационный период, даже после выписки из стационара.
Source: glavvrach.com
Источник
