После укола в позвоночник

Спинальная анестезия в позвоночник – сложная процедура, которую должен проводить врач, имеющий соответствующие навыки. Иногда возникают осложнения, среди которых – сильная боль в спине. Наиболее распространенная причина – сопутствующие заболевания, которые не были учтены перед анестезией.
Причины и продолжительность болевых ощущений
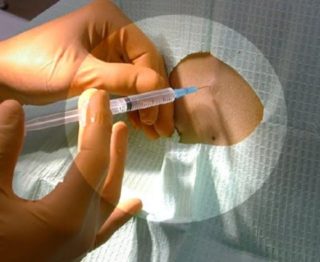
Проведение спинальной анестезии требует от врача большой точности и мастерства
Действие спинного наркоза обусловлено введением длинной тонкой иглы в позвоночник, после чего лекарство выпускают в субарахноидальное пространство. Появление боли вполне объяснимо, так как укол предполагает нарушение целостности кожного покрова и внутренних структур. Дискомфорт присутствует на протяжении 1-2 дней. Ощущается ноющая боль постоянного характера. Может появиться гематома в области инъекции препарата. При этом болевой синдром ощущается до полного рассасывания подкожного кровоизлияния.
Если болит спина после спинальной анестезии и не проходит через несколько дней, рассматривают следующие причины:
- Присоединение инфекции. Редко обезболивание в спину вызывает инфицирование тканей. Как правило, риск возрастает, если катетер на теле присутствует более 4 суток. Кроме болевого синдрома возникает слабость, нарушение сердечного ритма, головокружение, повышается потоотделение. При отсутствии лечения присоединяется абсцесс или гнойный эпидурит.
- Развитие болезни позвоночного столба. К таковым относят межпозвоночную грыжу, другие новообразования в пояснице, которые можно задеть во время введения иглы, вызвав тем самым затяжную боль. Также неправильный прокол возможен при искривлении столба, например, при сколиозе.
- Идиопатическая боль. Если после спинальной анестезии болит поясница, дискомфорт может быть обусловлен эмоциональным переживанием, тревожностью. Как правило, это наблюдается у женщин с нестабильной психической системой.
- Врачебные ошибки. Это может быть неверно выбранное место для прокола, повреждение сосуда, нервного отростка или позвоночной связки. Травма сосудов чаще диагностируется у лиц, которые принимают лекарства, улучшающие кровообращение. После повреждения связки возникает отек, легкая тканевая деформация.
Если болит спина после укола анестезии в позвоночник на протяжении недели или дольше, это указывает на осложнения.
При наличии проблем с позвоночником на момент родовой деятельности (грыжи, сколиоза, артроза или др.), возникшую после спинальной анестезии боль нужно лечить специфическими методами.
Как справиться с симптомом

Повышение температуры тела и боль в спине свидетельствует о воспалительном процессе в месте укола
Если болит позвоночник после спинальной анестезии и самостоятельно симптом исчезает спустя два-три дня, это нормальное явление, которое не требует специфической терапии. Организм самостоятельно поборол симптом, а осложнения отсутствуют.
Когда постпункционная боль длится долго, организм дал сбой и необходимо проведение лечебных мероприятий. В первую очередь проводится диагностика причины симптома, после выявления которой врач может определить метод терапии.
При наличии следующих симптомов нужно срочно посетить врача:
- повышение температуры тела;
- воспалительные симптомы в области пункции;
- боль не купируется анальгетиками и НПВС, постепенно увеличивается в интенсивности;
- нарушение чувствительности кожных покровов в области ниже введения иглы.
Назначают прохождение рентгенологического исследования, магнитно-резонансной или компьютерной томографии. Для выявления признаков воспалительного процесса проводится лабораторная диагностика (анализы крови и мочи).

Снижать температуру можно противовоспалительными свечами
Если боль слегка выражена и не нарушена трудоспособность, обезболивающие препараты не назначают. При выраженном дискомфорте можно принимать болеутоляющие средства, например, из группы нестероидных противовоспалительных, анальгетиков, кортикоидов, наркотических при сильной боли, не купируемой другими медикаментами.
При наличии признаков воспалительного процесса или раздражении назначают антибактериальные препараты. Если присутствует абсцесс или серьезное нагноение тканей в области инъекции, требуется хирургическое вмешательство.
Нужно соблюдать правильное питание в послеоперационный период, особенно если у женщины имеется лишний вес, который дает дополнительную нагрузку на поясничный отдел. Рекомендуется выполнять физические упражнения, которые укрепляют мышечный корсет спины. Можно пропить витамины для повышения иммунной защиты организма.
В домашних условиях при отсутствии признаков воспалительного процесса можно приготавливать составы для наложения согревающих компрессов. Если присутствует инфекция в области проведения пункции, такая процедура запрещена. В противном случае общее состояние ухудшится.
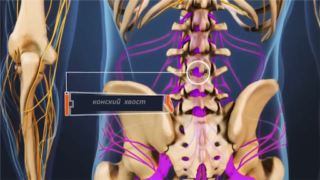
При сильном отеке может возникнуть синдром конского хвоста — ущемление нервных корешков
При доказанном синдроме конского хвоста терапию назначают строго в индивидуальном порядке. Лечение проходит в стационарных условиях под наблюдением врача.
Могут потребоваться дополнительные методы:
- остеопатия, позволяющая улучшить двигательную активность сегментов, которые болят после спинальной анестезии;
- мануальная терапия, которая снижает интенсивность болевых ощущений, расширяет диапазон движений, улучшает работу внутренних органов, связок, суставов позвоночника.
Хорошим терапевтическим эффектом обладают физиотерапевтические процедуры, проводимые в стационаре. Это может быть лазеротерапия, которая оказывает мягкое действие на позвоночник, стимулирует микроколебания в тканях спины. При этом восстанавливаются поврежденные структуры, ускоряется кровоток в пораженной области, усиливается приток кислорода.
Можно проводить сеансы магнитотерапии. Лечебная процедура укрепляет местный и общий иммунитет, положительно влияет на организм в целом. Во время воздействия магнитных полей усиливается кровообращение и доставка питательных веществ к травмированному отделу, ускоряется восстановление поврежденных тканей.
Если своевременно начать лечение патологической боли, возникшей после пункции, можно надеяться на благоприятный прогноз. В противном случае дискомфорт может перейти в хронический.
Как избежать осложнений
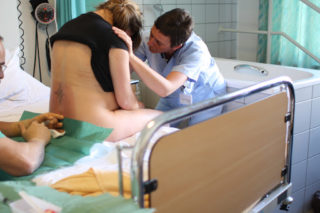
Обеззараживание места укола снижает риск воспаления
Перед запланированной операцией кесарева сечения и введением анестезии врач должен изучить медицинскую карту пациентки, историю болезней, присутствующих у женщины, течение анестезий, которые были проведены ранее. Проводятся лабораторные исследования на выявление признаков воспалительных патологий.
В день кесарева сечения женщина переодевается в медицинский халат, надевает специальные чулки, которые предотвращают образование тромбов в нижних конечностях. На операционном столе прикрепляют датчики для измерения артериального давления, пульса, содержания в крови кислорода.
Перед проведением операции кесарева сечения вводят спинальную анестезию. Укол ставят в положении сидя или лежа на боку. Перед инъекцией кожный покров обрабатывают дезинфицирующим раствором. Для введения анестетика используют тонкую иглу, во время продвижения которой ощущается небольшое покалывание в конечности.
Когда врач ставит инъекцию, нужно соблюдать полную неподвижность, что позволит избежать случайного попадания состава в другие структуры и развития осложнений. После того как выпустили анестетик, иглу осторожно вытаскивают. Продолжительность спинальной анестезии – не более 5 минут.
Боль в спине после обезболивания в позвоночник может быть физиологической и патологической. Терпеть дискомфорт не стоит, нужно сразу обращаться к врачу и проходить комплексную диагностику.
Источник
Прекрасной альтернативой общему наркозу является спинальная анестезия. Этот метод обезболивания позволяет избавить пациентов от неприятных последствий общего наркоза. Часто врачи прибегают к нему при проведении гинекологических операций, оперативных вмешательств на ногах, во время кесарева сечения. Боль в спине после спинальной анестезии не редкость, но она может быть вызвана разными факторами.
Причины
После спинальной анестезии боль — это привычный симптом, который может развиваться на фоне многих факторов. Подписывая согласие на операцию с таким обезболиванием, пациент должен отдавать себе отчет, что существуют определенные риски. Среди основных причин болей в спине после спинального введения наркоза можно назвать следующие:
- Раздражающее воздействие на мягкие ткани, так как игла вводится глубоко. Болевые ощущения на фоне этого фактора беспокоят не продолжительное время и проходят без врачебной помощи.

- Образовавшаяся гематома и спазмирование мышц не являются опасными симптомами, но спровоцировать болевые ощущения могут.
- Чаще всего боль беспокоит пациентов с межпозвоночной грыжей.
- Раздражающее воздействие препарата для анестезии на нервные корешки.
- Редко, но спровоцировать такую симптоматику после спинальной анестезии может проникновение инфекции в место укола. Пациента в таком случае беспокоит также повышенная температура тела, слабость и воспалительный процесс. Чаще всего это происходит по причине невыполнения правил асептики медицинскими работниками.
- Психологический настрой. Самовнушением можно спровоцировать болевой синдром.
Спинальная анестезия должна выполняться профессионалом, поэтому выполнение процедуры не опытным специалистом обернется для больного в лучшем случае болевым синдромом.
к содержанию ↑
Как долго может быть?
Если боль после спинальной анестезии вызвана травматическим поражением тканей, то она исчезает самостоятельно через несколько дней. Нормально, если она будет беспокоить на протяжении недели. Все зависит от особенностей организма и наличия сопутствующих патологий позвоночника.
Отклонением от нормы можно считать болевой синдром, который не проходит длительное время и в дополнение сопровождается подъемом температуры, развитием воспалительного процесса в месте укола.
к содержанию ↑
При каких симптомах срочно к врачу?
Если после спинальной анестезии беспокоит боль, но она не ярко выражена и с каждым днем становится слабее, то переживать не стоит, все это в пределах нормы. Но бывают ситуации, когда необходимо срочно обращаться к врачу. К таковым можно отнести:
- Подъем температуры.
- Развитие воспаления на месте введения иглы.
- Болевой синдром не утихает, а становится все интенсивнее.
- Появились неприятные ощущения ниже места введения препарата.
- Нарушена чувствительность конечностей.
Чем быстрее пациент обратится к врачу при появлении такой симптоматики, тем быстрее получится устранить ее.
к содержанию ↑
Как снять болевые ощущения?
Что делать, если болит спина после спинальной анестезии? Купировать боль можно, если подойти к проблеме комплексно. Для скорейшего устранения болевого синдрома необходимо:
- Приложить теплый компресс, но при условии, что нет воспалительного процесса и других противопоказаний.

- Для уменьшения интенсивности боли можно принять Ибупрофен или Нурофен.
- Если причиной боли стали спазмированные мышцы, то рекомендуется принимать миорелаксанты.
- Когда болевой синдром развивается на фоне межпозвоночной грыжи, то не обойтись без курса НПВС.
- Гематому, а вместе с ней и боль, можно устранить наружными гелями и мазями: Арнигель, Синяк Off. В дополнение можно нарисовать сетку с помощью йода.
- Болевые ощущения, усиливающиеся из-за развивающегося воспалительного процесса, невозможно устранить без курса антибактериальных препаратов.
- Боль сильной интенсивности можно убрать только новокаиновой блокадой, но укол должен ставить профессионал, чтобы не усугубить ситуацию.
- Быстрее справиться с последствиями спинальной анестезии можно при помощи физиотерапевтических процедур. Среди них лечение лазером позволяет ускорить процесс восстановления в тканях, усилить приток крови к больному участку. Магнитотерапия укрепляет иммунную систему, ускоряет регенерацию тканей. Грязевые аппликации согревают больной участок и ускоряют проникновение лекарственных веществ вглубь пораженных тканей.

В период восстановления после спинальной анестезии важно соблюдать покой и не нагружать позвоночный столб.
к содержанию ↑
Вывод
Спинальная анестезия позволяет провести хирургические манипуляции без общего наркоза, но надо знать, что и эта процедура может привести к нежелательным последствиям. Внимательное отношение к своему здоровью не позволит развиться серьезным осложнениям.
Источник
24 Сентябрь 2019
31005
Блокада позвоночника – инъекция анестетика в строго определенные точки, расположенные вдоль позвоночного столба. Зачастую она не является методом лечения имеющегося заболевания и не оказывает никакого терапевтического действия, но способна быстро облегчить вызываемые им боли. Хотя существуют и лечебные блокады, подразумевающие введение кортикостероидов.
Выполнение процедуры осуществляется исключительно в медицинских учреждениях нейрохирургического или травматологического профиля квалифицированным медперсоналом. Ни одна медсестра или врач, не прошедшие специальную подготовку, не имеют права проводить блокаду позвоночника, так как это чревато серьезными осложнениями и потерей возможности двигаться.
С «SL Клиника» вам больше не нужно искать, где сделать блокаду спину. Обращаясь к нам, вам не придется долго ожидать очереди, чтобы купировать сильный приступ боли. Высококвалифицированные специалисты « SL Клиника » без промедления произведут все необходимые манипуляции с точным соблюдением всех тонкостей техники блокадных инъекций. Цена блокады позвоночника указана в прайсе и стабильно остается доступной для широкого круга лиц.

Механизм действия
При возникновении патологических изменений в позвоночнике спинномозговые нервы защемляются, что провоцирует возникновение выраженных болей. В зависимости от того, какой нерв защемлен, боль может иррадиировать в шею, плечи, ягодицы, бедра и т. д. Если она становится нестерпимой, единственным способом помочь человеку является проведение блокады.
Благодаря направленному введению анестетика происходит временное блокирование проведения импульсов по нервным волокнам. Это приводит к устранению или как минимум существенному уменьшению интенсивности боли в течение пары минут. Поэтому больной может практически сразу же вернуться к брошенным делам и полноценно двигаться.
При правильном выполнении манипуляции отсутствуют негативные последствия, что позволяет повторять ее столько раз, сколько это требуется. Дополнительным преимуществом является присутствие во вводимом растворе, кроме анестетика, противовоспалительных веществ. Они способствуют скорейшему устранению воспалительного процесса в пораженном сегменте позвоночника и повышают эффективность проводимой консервативной терапии.

Процедура проводится исключительно в условиях полной стерильности (обычно в операционной или перевязочной). Это крайне важно, поскольку при проникновении вирусов или бактерий в спинной мозг могут развиваться опасные для жизни осложнения: менингит, энцефалит, миелит.
В первые несколько суток после манипуляции могут присутствовать нежелательные последствия в виде онемения части тела. Это не требует коррекции и самостоятельно проходит за несколько дней.
Показания
Медицинские исследования доказывают, что любые острые боли в спине, особенно пояснице и крестце, должны быть быстро купированы. В противном случае они могут спровоцировать развитие психологических нарушений, что ухудшит эффективность проводимого лечения.
Также при длительном течении заболевания в коре головного мозга может формироваться стойкий очаг возбуждения. Любое добавочное раздражение может вызывать его активизацию и развитие нового приступа. В таких ситуациях очень сложно добиться улучшения состояния пациента консервативными методами. Поэтому значительно лучше не допустить образования очага возбуждения в коре головного мозга. Если обычные средства не помогают устранить болевой синдром, применяется блокада позвоночника.
Метод предназначен для купирования болей, спровоцированных:
- межпозвоночными грыжами;
- протрузией межпозвонковых дисков;
- миозитом;
- радикулитом;
- невритом;
- болезнью Бехтерева;
- остеохондрозом;
- спондилоартрозом;
- межреберной невралгией;
- невралгия тройничного нерва;
- невралгией спинных нервов.
Делать блокадный укол стоит не чаще 4 раз в год. Хотя в определенных случаях больным назначается курс таких инъекций, состоящий из 10 и более процедур. Между ними делают перерыв 2-3 дня.

Также метод часто применяется в целях диагностики ряда заболеваний. Эффективность блокады при болевом синдроме указывает на неврологические причины его возникновения. В противном случае следует искать другой источник боли.
Виды
Существует достаточно много видов блокад. В зависимости от характера наблюдающейся клинической картины растворы лекарств могут вводиться в мягкие ткани, определенные биологически активные точки, сухожилия, в область прохождения нервных волокон или их сплетений. Их можно выполнять в любой части спины, но только врач может подобрать нужный тип обезболивания. Например, точечные инъекции в область позвонков С1-С7 шейного отдела позвоночника способна устранить боли во всей спине.
- Шейная. Лекарственное средство вводится в области позвонков шейного отдела позвоночника. Она дает возможность полностью ликвидировать боль в шее, руках и голове, а также во всем позвоночнике.
- Грудная. Подразумевает инъекции раствора лекарственных средств на уровне грудного отдела позвоночника, что помогает обезболить руки, грудь и мышцы туловища, а также внутренние органы.
- Торако-люмбальная. Способствует ликвидации болезненных ощущений в нижней части спины, ногах и устраняет дискомфорт в кишечнике.
- Поясничная – обезболивает поясничную область. Может назначаться неврологом или вертебрологом в диагностических целях.
- Копчиковая – призвана устранить боль в пояснично-крестцовом отделе позвоночника.
Различают лечебные, лидокаиновые и новокаиновые блокады. Первые подразумевают введение, кроме анестетиков, дополнительно растворов кортикостероидов, обладающих выраженными противовоспалительными свойствами. Они считаются довольно результативным методом лечения болевого синдрома и прочих проявлений неврологических нарушений, так как воздействуют также на причины возникновения боли – воспалительный процесс.
Лечебные блокады обеспечивают низкий риск развития нежелательных эффектов от введенных препаратов, поскольку их действующие вещества сразу же проникают в очаг поражения и лишь после этого в малых дозах всасываются в общий кровоток.
Новокаиновые и лидокаиновые блокады заключаются во введении обезболивающего вещества в зону максимальной болезненности, так называемые, триггерные точки. Они эффективны при болях, возникающих при повышении тонуса мышц спины, перегруженности суставов, корешковом синдроме. При этом лидокаиновые блокады могут использоваться только для снятия болевого синдрома, тогда как новокаиновые назначаются и в диагностических целях.
Также существуют разные методики введения лекарственных средств. Различают перидуральные, межреберные и паравертебральные блокады.
Эпидуральная блокада поясничного отдела позвоночника
При болях в пояснице и необходимости проведения хирургического вмешательства на нижней части тела наиболее эффективным признано введение анестетиков в эпидуральное пространство поясничного отдела позвоночника на границе с крестцом. Именно в этой области обычно локализуются боли при поражении нервных корешков поясничного отдела.

Суть процедуры состоит в следующем:
- пациент ложится на живот или бок;
- кожные покровы обрабатываются антисептическим раствором;
- выполняется местное обезболивание в области позвонков L1–L5;
- определяются анатомические ориентиры и точно вводится игла между позвонками L3–L4 или L4–L5 (при этом она проходит сквозь кожу, подкожно-жировую клетчатку, надостистую, межостистую и желтую связку);
- осторожно преодолевается сопротивление границы эпидурального пространства;
- медленно вводится раствор;
- извлекается иглу и накладывается стерильная повязка.
Для предупреждения скачка артериального давления перед блокадой пациенту могут вводить кофеин, а людям, страдающим от гипотензии – эфедрин. Терапевтический эффект развивается сразу же после инъекции и сохраняется длительное время. Но этого зачастую полностью достаточно для того, чтобы разорвать цепь болевых импульсов, предотвратить формирование очага возбуждения в коре головного мозга и нормализовать состояние больного.
Паравертебральная
В последнее время чаще всего выполняется паравертебральная блокада пояснично крестцовый отдел для устранения болевого синдрома. При ней введение раствора лекарственных средств осуществляется в отдельное ответвление нерва в области паравертебральной линии, проходящей на уровне поперечных позвоночных отростков без влияния на спинной мозг. Это приводит к обезболиванию конкретной части тела или внутреннего органа, чего обычно достаточно для устранения узко локализованной боли или проведения диагностики.

В свою очередь паравертебральные блокады делятся на 4 вида на основании глубины воздействия:
- тканевые – препарат вводится в мягкие ткани около пораженного сегмента позвоночника;
- рецепторные – анестетик вводится в точки расположения рецепторов, отвечающих за болевые импульсы;
- проводниковые – инъекция осуществляется вблизи нервного корешка, ответственного за проведение болевых импульсов;
- ганглионарные – целью блокады становятся нервные узлы.
Паравертебральную блокаду делают из положения больного лежа на животе. Путем пальпации врач определяет место максимально выраженной болезненности, которое зачастую находится в проекции пострадавшего нерва. Кожные покровы протирают раствором антисептика и вводят с помощью тонкой иглы внутрикожно новокаин до образования эффекта «лимонной корки».
Другую иглу вводят на расстоянии 3–4 см от линии остистых отростков на уровне нужного межпозвоночного промежутка. По мере ее продвижения вглубь мелкими порциями впрыскивают раствор новокаина вплоть до того, как она упрется в поперечный отросток. После этого меняют направление движения иглы, чтобы обойти позвонок вверх или вниз. Так погружают ее еще на 2 см и вводят запланированное количество раствора. Таким образом, общая глубина введения иглы составляет около 5–6 см.

Если присутствуют острые боли в пояснично-крестцовом отделе без четкой локализации прибегают к одно- или двусторонним блокадам с использованием смеси новокаина и кортикостероида (чаще гидрокортизона) в область спинальных канатиков через 3 или 6 паравертебральные точки. Дозу гидрокортизона рассчитывают индивидуально, основываясь на состоянии больного, выраженности и расположении болей.
После блокады пациенту рекомендуется оставаться в лежачем положении и желательно не двигаться активно не менее 2 часов. Лежать стоит на здоровом боку. Допускается использование в это время гаджетов или других развлекательных средств.
Блокада при межреберной невралгии
Целью процедуры является доставка лекарственных средств в межреберье в области прохождения пораженного нерва. Различают:
- парастернальные;
- передние;
- задние;
- боковые.
Уровень введения препарата определяется на основании расположения травмы или очага заболевания.
При выполнении процедуры больной должен лечь на здоровый бок. После антисептической обработки кожных покровов проводится внутрикожная инфильтрация тонкой иглой. В это же место вводят более толстую иглу строго перпендикулярно нижнему краю ребра, а потом под углом, погружаясь в мягкие ткани под ним. При выполнении манипуляции на задних частях ребер регулярно контролируют целостность сосудов, проводя контрольную аспирацию.
Препараты для выполнения блокады позвоночника
Часто применяются многокомпонентные составы, основой которых все же выступают известные анестетики – лидокаин и новокаин. Они блокируют передачу нервных импульсов за счет ингибирования натриевых канальцев.
Также в состав растворов для проведения блокадных инъекций могут входить:
- кортикостероиды – мощные противовоспалительные средства, доставка которых непосредственно в очаг воспаления содействует быстрому устранению отечности и выраженного воспалительного процесса;
- витамины группы В – способствуют нормализации передачи нервных импульсов;
- хондропротекторы – необходимы для активного насыщения хрящевой ткани, восстановления ее эластичности и прочности.
Технология проведения блокады шейного отдела позвоночника
При необходимости устранить болевой синдром в шейном отделе позвоночника пациента усаживают и просят наклонить голову вперед. Медицинский работник обеззараживает кожные покровы, а выполняющий процедуру врач находит воспаленный позвонок и вводит иглу в двух сантиметрах от него на 3–3,5 см вглубь с одной и другой стороны от позвоночника.

Технология выполнения блокады грудного отдела позвоночника
Процедура проводится в положении лежа на животе. В центральной части грудного отдела врач находит многораздельную мышцу и отросток позвонка. После дезинфекции кожных покровов осуществляется введение иглы в 2-х см от центральной линии позвоночного канала на глубину до 3,5 см.

Технология проведения блокады поясничного и пояснично-крестцового отдела позвоночника
Больной ложится на живот. Кожа обрабатывается антисептическим раствором. Врач находит отросток позвонка в области локализации болевых ощущений и вводит иглу в 2–3 см от центральной линии позвоночника обязательно под прямым углом. Препарат вводится после погружения иглы на 3–4 см. Обычно инъекции делают по обеим сторонам позвоночника.
При необходимости обезболить крестцовый отдел пациенту необходимо лечь на бок и подтянуть колени к груди. Это обеспечивает увеличение промежутков между отростками позвонков и повышает удобство проведения манипуляции.

Противопоказания к процедуре
Блокада спины даже при сильных болях не может быть сделана при:
- нарушениях свертываемости крови, в частности, при гемофилии или приеме пациентом антикоагулянтов;
- инфекционном заболевании;
- миастении;
- синдроме слабости синусового угла;
- тяжелых сердечно-сосудистых заболеваниях;
- выраженной брадикардии, артериальной гипотонии;
- нарушении процессов кроветворения;
- аллергии на новокаин или лидокаин;
- эпилепсии;
- повышенном тонусе сосудов;
- беременности и лактации;
- серьезных заболеваниях почек;
- печеночной недостаточности;
- психических нарушениях.
Также процедура не выполняется больным, находящимся в бессознательном состоянии. Даже если ранее у пациента не наблюдалось аллергической реакции на применяемые препараты, непосредственно перед блокадой проводятся аллергопробы для определения чувствительности к ним. С этой целью кожу слегка царапают скарификатором и наносят на этот участок каплю препарата. При отсутствии покраснения, отечности и других признаков аллергии допускаются блокадные инъекции с его использованием.
Возможные осложнения
Подавляющее большинство осложнений блокады спины вызваны нарушением техники ее проведения. Поэтому их легко избежать, обращаясь к высококвалифицированным специалистам, досконально владеющим методикой проведения процедуры. Блокадная инъекция сопряжена со следующими рисками:
- прокол твердой оболочки спинного мозга, что чревато проникновением раствора лекарственных средств в паутинную сетку, снижением внутричерепного давления и появлением сильных головных болей;
- травмирование кровеносного сосуда и введение анестетика в него, что может привести к онемению части тела, образованию гематомы;
- присоединение инфекции возможно при несоблюдении стерильности во время процедуры, что сопровождается покраснением, болезненностью пораженного участка мягких тканей, а иногда и нагноением;
- временные неврологические нарушения наблюдаются при повреждении нервного волокна, риск 0.1%.
Блокада позвоночника в SL Клиника
В SL Клиника»блокады выполняются прошедшими полную подготовку медицинскими работниками, что гарантирует абсолютно точное соблюдение техники манипуляции и отсутствие развития осложнений. У нас вы можете сделать блокаду любого типа. Врач в индивидуальном порядке подберет наиболее эффективный метод устранения болевого синдрома. каждой процедуры указана в прайсе.
Цены
Стоимость блокады от 1000 до 5000 руб и зависит от:
— Стоимости лекарств, которые мы вводим;
— Клиники где будет проведена блокада.
— Количества блокад.
— Вида блокады (паравертебральная, эпидуральная и т.д.)
Цена включает в себя:
— Лекарственный препарат;
— Шприцы с иглой.
— Клиника в которой будет проведена блокада;
— Вид введения блокады (паравертебрально,эпидурально и т.д.)
— Количества сеансов блокад;
— Наблюдение и консультация на период реабилитации.
Также мы предлагаем вам не только бороться с проявлениями имеющегося заболевания, но и с ним самим. Квалифицированные вертебрологи-хирурги и врачи других специальностей смогут досконально разобраться в причинах возникновения болей и подобрать оптимальную тактику лечения.

Диагностика в «SL Клиника» осуществляется на современном оборудовании последних поколений, что позволяет обнаружить малейшие отклонения от нормы и эффективно воздействовать на них силами консервативной терапии. При ее неэффективности или в запущенных случаях мы можем предложить вам быстрое проведение хирургического лечения имеющихся заболеваний посредством новейших методов, отличающихся малой инвазивностью и высоким уровнем безопасности. У нас вы не найдете очередей, халатного и невнимательного отношения к пациентам. Мы искренне заботимся о вашем здоровье и готовы вместе с вами пройти долгий путь к здоровью позвоночника. Запишитесь на прием к нужному специалисту сейчас, звоните по телефону.
Источник
