Поставили диагноз спондилез позвоночника что это такое
Спондилез встречается довольно часто. Болезнь сопровождается дегенеративными и дистрофическими изменениями позвоночника. Пострадать может как один, так и несколько его отделов. При заболевании разрушаются позвоночные диски, которые представлены эластичными тканями. Это приводит к сужению щелей между позвонками, в результате чего суставы начинают тереться друг о друга. Такая патология становится причиной острой боли.
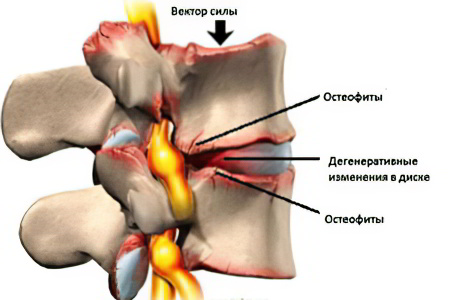
Организм запускает компенсаторный механизм в попытке уменьшить трение. Поэтому на поверхности позвонков формируются шипы. Они называются остеофитами. Эти наросты оказывают давление на нервные волокна, что способствует усилению болевых ощущений.
Спондилез – это хроническое заболевание, которое часто поражает пожилых людей.
Содержание:
- Спондилез — что это такое?
- Причины спондилеза
- Классификация
- Стадии спондилеза
- Симптомы при спондилезе различных отделов
- Чем опасно заболевание?
- Диагностика спондилеза
- Лечение спондилеза
- Профилактические меры
Спондилез — что это такое?
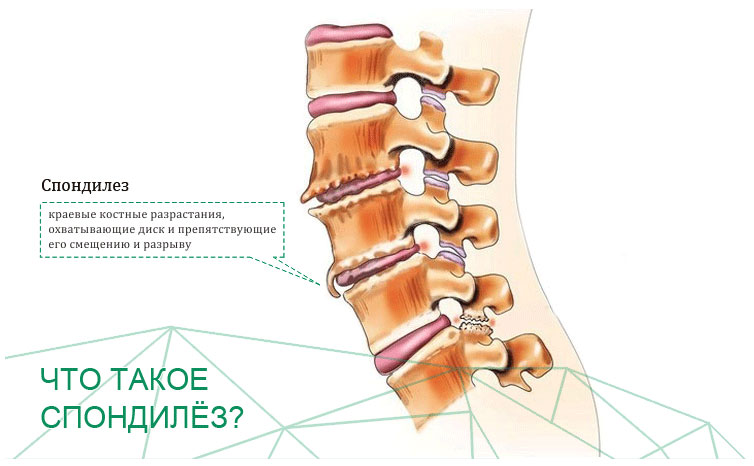
Спондилез – это хроническое заболевание опорно-двигательного аппарата, характеризующееся дегенеративно-дистрофическими изменениями позвоночного столба. В патологический процесс могут вовлекаться любые его отделы, но чаще всего страдает пояснично-крестцовая зона. На начальных стадиях развития болезни симптомы напоминают остеохондроз, поэтому человек не спешит за медицинской помощью. По мере прогрессирования патологии, она дает о себе знать все сильнее. Особенно ярко выражены будут неврологические нарушения в том случае, когда спондилез поражает шейный отдел позвоночника.
Причины спондилеза
На ранних стадиях развития болезни ее симптомы отсутствуют. Характерная неврологическая симптоматика появляется гораздо позже, когда в патологический процесс вовлекаются нервные волокна.
Причины, которые способны привести к развитию спондилеза:
Нарушения в обменных процессах.
Возрастные изменения в организме.
Чрезмерная нагрузка на позвоночник, которая приводит к стойким спазмам.
Длительные статические нагрузки на позвоночник.
Гиподинамия.
Инфекции.
Наследственная предрасположенность.
Опухолевые новообразования.
Классификация
В зависимости от места сосредоточения патологического процесса, различают следующие виды спондилеза:
Шейный спондилез.
Спондилез грудного отдела.
Спондилез пояснично-крестцового отдела.
Симптомы заболевания будут различаться, в зависимости от того, какой отдел подвергся поражению.
Стадии спондилеза
Спондилез все время прогрессирует.
С течением времени он пройдет 3 стадии своего развития:
Первая стадия. В теле позвонка формируются небольшие отростки, которые не выходят за его пределы. Поэтому симптомы болезни человека не беспокоят.
Вторая стадия. Остеофиты продолжают свой рост, что становится причиной ограничения подвижности позвоночника. Человек начинает испытывать ноющие боли. Они набирают силу при физической нагрузке, при воздействии на организм холода или сквозняка.
Третья стадия. Позвонки срастаются друг с другом, что становится причиной полной неподвижности позвоночника. Человек страдает от сильных болей, у него повышается мышечный тонус. Уровень мочевой кислоты в мышцах достигает критических отметок. По мере прогрессирования заболевания, самочувствие человека ухудшается.
Чаще всего болезнь поражает от 1-2-3 позвонок в шейном или в поясничном отделе. Реже страдает грудной отдел.
Симптомы при спондилезе различных отделов
Симптомы спондилеза могут быть как едва заметными, так и весьма интенсивными. Болезнь имеет хроническое течение и при отсутствии лечения приводит к тому, что человек становится инвалидом.
Шейный отдел
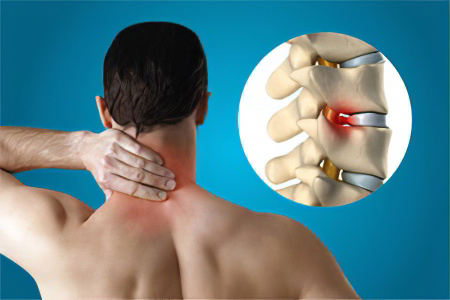
Спондилез шейного отдела позвоночника диагностируется часто, что обусловлено запросами современной жизни. Многие люди трудятся в интеллектуальной сфере, которая вынуждает их длительное время находиться в статическом положении.
К основным симптомам спондилеза шейного отдела позвоночника относят:
Периодические боли. Они отдают в кисти, в пальцы, в руку, в плечо.
Скованность в шейном и плечевом отделе позвоночника. Возникает она в утренние часы.
Онемение в области поражения.
Слабость в руках, пальцах и кистях.
Головные боли с иррадиацией в затылок.
Нарушение равновесия.
Трудности с проглатыванием пищи.
Грудной отдел позвоночника
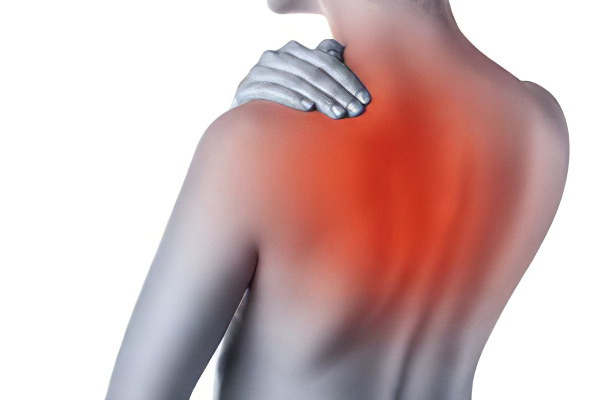
Грудной отдел позвоночника спондилез поражает реже, но в данном случае болезнь будет приводить к выраженным симптомам, среди которых:
Боль в спине, в ее верхней и в нижней части.
Боль при наклоне и выпрямлении туловища.
Скованность в спине в утренние часы.
Особенностью болезненных ощущений является то, что возникают они с одной стороны туловища, слева или справа. Во время пальпации пораженных участков, боль будет сосредотачиваться вдоль позвоночника, а также с передней стороны грудной клетки.
Поясничный отдел позвоночника
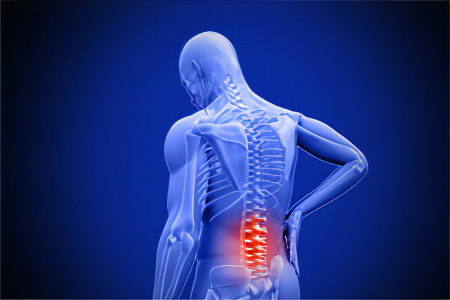
При поражении поясничного отдела страдает чаще всего 4 и 5 позвонок. Боль может быть сосредоточена как с одной, так и с обеих сторон.
К основным симптомам патологии относят:
Боль, которая появляется и пропадает время от времени.
Скованность в поясничном отделе в утренние часы.
Боль, которая становится слабее после физических нагрузок.
Онемение в области поясницы.
Ишиалгия.
Нарушение походки.
Чувство покалывания в нижней части спины, в ногах и в стопах.
Нарушения в работе кишечника и мочевого пузыря. Функции этих органов страдают редко, чаще всего такое происходит при сдавлении конского хвоста.
При наклоне вперед, боль проходит. У человека может развиваться перемежающаяся хромота, но она будет ложной, так как боль при ней пропадает, когда он сгибает спину «калачиком».
Защемление нервных окончаний и радикулит развивается в том случае, когда спондилез поясничного отдела позвоночника сочетается с остеохондрозом.
Чем опасно заболевание?
На ранней стадии развития спондилеза какие-либо патологические симптомы отсутствуют. Однако без проводимого лечения болезнь будет прогрессировать. Шейный спондилез приводит к тому, что нарушается кровоток в позвоночных артериях, из-за чего больной может терять сознание, либо его будут преследовать панические атаки.
В дальнейшем спондилез может приводить к утрате моторных навыков, к ухудшению подвижности. Человек может стать инвалидом, так как определенный участок позвоночника просто будет иммобилизован.
Диагностика спондилеза

Диагностика спондилеза на ранних стадиях его развития представляет определенные трудности. Заболевание развивается постепенно, а боли, которые оно вызывает можно спутать с болями при остеохондрозе.
Поэтому врач должен уточнить у пациента следующие вопросы:
Как давно у человека возникли болезненные ощущения.
Что предшествует появлению болей.
Куда иррадиирует боль.
Какие факторы способствуют усилению болезненных ощущений.
После проведенного опроса врач оценивает объем движений, которые доступны больному. Он просит его повернуть голову в разные стороны, поднять ее вверх, опустить вниз. Следующим шагом является оценка чувствительности, выявление патологических рефлексов, определение мышечной силы и способности сохранять равновесие.
Выявить признаки развивающегося спондилеза можно с помощью рентгенографии. На снимке будут обнаружены остеофиты.
При подозрении на миелопатию показано прохождение таких инструментальных методов обследования, как:
МРТ. Методика дает информацию о повреждении нервных стволов.
КТ. Этот метод является более информативным, чем рентгенография.
Электромиография и исследование нервной проводимости. Для оценки проводимости нервов, к коже больного крепят электроды, через которые подаются электрические импульсы различной частоты. Это позволяет оценить проводимость нервных волокон, а именно, скорость и силу передаваемых сигналов. ЭМГ требует местного обезболивания, так как для проведения исследования в мышцу вводят игольчатый электрод. После этого оценивают электрический потенциал мышцы. Чаще всего ЭИГ и исследование нервной проводимости проводят в комплексе.
Лечение спондилеза
Дегенеративные процессы, которые запускаются у больного спондилезом, являются необратимыми.
Лечение заболевания, независимо от его разновидности, преследует следующие цели:
Устранение воспалительной реакции, купирование болей.
Снятие спазма с мышц.
Улучшение питания диска за счет нормализации кровообращения.
Регулирование обменных процессов.
Замедление скорости разрушения элементов позвоночника.
К наиболее эффективным лекарственным средствам относят:
Диклофенак.
Ибупрофен.
Напроксен.
Целекоксиб.
Эторикоксиб.
НПВС можно использовать не всем больным со спондилезом. Препарат не назначают пациентам с тяжелыми поражениями сердца, с патологией печени и почек, с бронхиальной астмой, гипертонией, язвой желудка и 12-перстной кишки.
Миорелаксанты. Эти препараты позволяют снять спазмы с мышц, устранить судороги и болезненные сокращения с них. Они оказывают на мышечные волокна расслабляющий эффект.
Пациентам со спондилезом назначают Диазепам. Однако его прием сопряжен с развитием седативного эффекта, у человека усиливается сонливость, может появиться головокружение. Не следует использовать этот препарат, если человек принимает спиртные напитки, либо собирается водить автомобиль. Лечение должно продолжаться не более 10 дней.
Поливитамины. Они представляют собой комплексы полезных веществ, которые позволяют укрепить ткани, улучшить подвижность суставов и повысить иммунитет в целом.
Препараты, которые могут быть использованы в лечении спондилеза:
Кокарнит. Больному назначают по 1-2 ампулы в сутки. Курс продолжается 10 дней. Повторно пройти его можно будет только через полгода.
ВИТАБС артро. В день принимают по 2 таблетки, запивая их достаточным количеством воды.
Флексиново. Препарат принимают курсом, который может продолжаться около 3 месяцев. Больному назначают по 1 капсуле в утреннее и вечернее время.
Нормализация микроциркуляции. Эти препараты назначают для того, чтобы не допустить формирования тромбов, так как они способствуют нормализации кровообращения за счет расширения сосудов.
Препараты, которые могут быть назначены пациентам со спондилезом:
Бетагистин. Принимают препарат по 1-2 таблетки 2 раза в сутки.
Агапурин. Принимают препарат по 2 драже 3 раза в сутки. Курс должен продолжаться 7 дней.
Хондропротекторы. Хондропротекторы чаще всего назначают в том случае, когда у больного диагностируют спондилез шейного отдела. Эти препараты позволяют восстанавливать хрящевую ткань, улучшать метаболические процессы и устранять боль. Добиться улучшения самочувствия можно уже через 14-21 день после начала терапии.
Препараты, которые назначают пациентам со спондилезом:
Алфлутоп. Больному каждый день ставят инъекции лекарственного средства (10 мг). Курс лечения должен составлять 20 суток.
Румалон. Пациенту препараты вводят внутримышечно (2 мл) каждые 3 суток. Курс состоит из 15 уколов. Как вариант, доза может быть уменьшена до 1 мл. Интервал во времени сохраняют, но курс увеличивают до 25 инъекций.
Артрадол. Курс может состоять из 25-35 инъекций по 100 мг. Ставят их с перерывом в один день. Дозу могут увеличивать до 200 мг, но делают это после того, как будет поставлено четыре первых укола.
Антидепрессанты. Если человек страдает от сильнейших болей, то ему может быть показан прием антидепрессантов. Назначить их может только врач и на непродолжительный срок. Дозу подбирает доктор в индивидуальном порядке.
Антидепрессанты оказывают влияние на ЦНС, поэтому боль становится менее интенсивной. Их прием приводит к седативному эффекту, к улучшению качества сна и нормализации психических функций.
Препараты, которые могут быть назначены пациенту со спондилезом:
Амитриптилин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Дулоксетин. Дозировка составляет 60 мг, принимают препарат 1 раз в день.
Доксепин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Паравертебральные. Постановка паравертебральных блокад позволяет избавиться от болей, устранить мышечный спазм. Их назначают только в том случае, человек страдает от сильных болезненных ощущений, купировать которые другими лекарственными средствами невозможно.
Блокады выполняют с применением Лидокаина или Новокаина 0,5-1%. Инъекции вводят в мышцы, окружающие позвоночник. Доза может составлять до 60 мл. Больной во время процедуры должен оставаться в неподвижном состоянии.
Вазоактивные средства. Их использование позволяет расширить сосуды, за счет чего улучшается питание пораженных тканей.
При спондилезе вазоактивные препараты назначают в форме инъекции:
Ксантинола никотинат концентрацией 15%. Дозировка составляет 2-4 мл. Препарат вводят внутримышечно.
Никотиновая кислота концентрацией 1%. Ее назначают на срок до 10 дней. Чтобы во время терапии не пострадала печень, необходимо включать в рацион продукты, которые являются источником метионина, например, творог.
Аскорбиновая кислота концентрацией 5%. Препарат вводят по 1 мл каждый день. Также ее можно принимать в таблетированной форме. Максимальная суточная доза составляет 500 мг.
Препараты для восстановления тканей. Их назначают с целью ускорения регенеративных процессов, а также для профилактики формирования тромбов в сосудах.
Препараты, которые могут быть использованы для лечения спондилеза:
Контрактубекс. Его используют в форме геля, который наносят на поясничную область в 0,5-1 см каждый день. Лечение должно продолжаться не дольше месяца.
Экстракт алоэ. Препарат наносят на пораженный участок в количестве 1 мл и растирают. Лечебный курс не должен продолжаться более 20 дней.
Хирургическое лечение
Показания к оперативному вмешательству пациентам со спондилезом:
У больного защемлен нервный ствол.
Имеется компрессия спинного мозга.
Есть реальный риск поражения нервной системы.
Боль невозможно устранить другими способами.
Нужно понимать, что операция не позволит добиться выздоровления. Она направлена на то, чтобы приостановить патологический процесс разрушения тканей позвоночника и устранить боль.
Хирургическое вмешательство может быть следующих видов:
Передняя дискэктомия. Она показана в том случае, когда деформированный диск оказывает давление на нервные волокна.
Цервикальная ламинэктомия. В ходе ее проведения хирург удаляет костные разрастания, которые оказывают давление на спинной мозг.
Протезирование межпозвоночного диска. В ходе ее проведения собственный диск пациента заменяют искусственным. Эта методика является инновационной, поэтому нет данных относительно ее эффективности во отдаленном периоде времени.
Физиотерапевтические методы лечения поясничного спондилеза

Физиотерапевтическое лечение позволяет уменьшить боль, улучшить проводимость нервных волокон, ускорить метаболические процессы в организме, нормализовать кровообращение.
Процедуры, которые показаны пациентам со спондилезом:
Лечение ультразвуком.
Электрофорез с новокаином.
Лечение диадинамическими токами.
Выполнение ЛФК.
Тибетская медицина
Методы тибетской медицины, которые используют в лечении спондилеза:
Иглорефлексотерапия.
Точечный массаж и обычный массаж
Моксотерапия.
Магнитно-вакуумная терапия.
Стоун-терапия.
Введение стероидов в триггерные точки
Введение стероидов в триггерные точки, в эпидуральное пространство и в суставы позволяет избавиться от боли, вызванной спондилезом.
Заслуженый врач Украины, врач-невропатолог «Медицинского центра Берсенева» Берсенев Владимир Андреевич рассказывает о таких заболеваниях позвоночника, как спондилез и спондилоартроз:
Профилактические меры
Лучшей профилактикой спондилеза является ведение активного образа жизни. Каждый день нужно выполнять утреннюю гимнастику, несколько раз в неделю следует тренироваться дома, либо в спортивном зале.
Если человек с силу профессиональных обязанностей вынужден долгое время сидеть, то нужно периодически делать разминку. Важно следить за осанкой.
Значение имеет рацион. Питаться нужно правильно. Каждый день организм должен получать витамины и минеральные вещества из продуктов.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
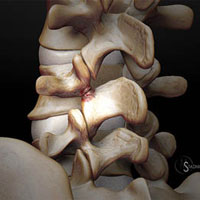
Термин деформирующий спондилез имеет латинские корни (spondyl означает позвоночник, а osis — нарушения) и термин отражает наличие проблем в позвоночнике. В настоящее время этим термином обозначают дегенеративные изменения в суставах позвоночника (остеоартроз или остеоартрит) и также, как и остеохондроз, спондилез является инволюционным процессом в позвоночнике. По мере старения организма происходит изнашивание структур позвоночника, особенно суставов, связок,межпозвонковых дисков.
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
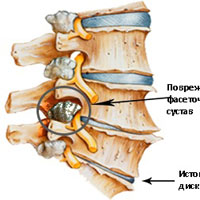
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Источник
