Пробы при заболеваниях позвоночника
1. Определение болезненности по ходу остистых отростков позвоночника и в паравертебральных точках.
2. Симптом Зацепина — болезненность при надавливании у места прикрепления к позвонкам X—XII ребер в связи с воспалительным процессом в реберно-позвонковых сочленениях.
3. Проба Верещаковского — для выявления напряжения мышц живота и спины. Больной стоит спиной к врачу, врач кладет кисти рук ладонями вниз на гребни подвздошных костей и, постепенно надавливая, пытается углубиться в промежуток между реберным краем и гребешком подвздошной кости. При наличии воспалительного процесса в прямых мышцах спины, кисти наталкиваются на резкое сопротивление мышц живота и спины.
4. Симптом Форестъе — для определения формы осанки. Больной стоит спиной к стенке, прикасаясь к ней пятками, туловищем, головой. В норме к стенке должны прикасаться пятки, лопатки, затылок. У больных анкилозирующим спондилоартритом и болезнью Форестье вследствие развития кифоза не будет соприкосновения в какой-либо точке.
5. Определение подвижности в шейном отделе позвоночника. От СVII отмеряют вверх 8 см и делают отметку. Затем просят больного максимально наклонить голову вниз и снова измеряют это расстояние. У здоровых лиц оно увеличивается на 3 см. При поражении шейного отдела позвоночника это расстояние увеличивается незначительно или вообще не меняется. У больных с анкилозирующим спондилоартритом, с короткой шеей проба не информативна.
6. Проба подбородок — грудина: здоровый человек свободно дотрагивается подбородком до грудины. При поражении шейного отдела позвоночника остается расстояние между подбородком и грудиной при максимальном наклоне головы вперед.
7. Проба Отта — для определения подвижности в грудном отделе позвоночника. От Суц вниз отмеряют 30 см и делают отметку. Затем расстояние между указанными точками измеряют повторно при максимальном наклоне обследуемого вперед. У здоровых людей это расстояние увеличивается на 4—5 см, а у больных анкилозирующим спондилитом практически не изменяется.
8. Определение ограничения дыхательных экскурсий грудной клетки — для выявления патологического процесса в реберно-позвоночных суставах. Измерение производится сантиметровой лентой на уровне IV ребра. В норме разница окружности грудной клетки между максимальным вдохом и выдохом составляет 6—8 см. При развитии анкилоза реберно-позвоночных суставов эта разница уменьшается до 1-2 см. При наличии эмфиземы легких проба не информативна.
9. Проба Шобера — для выявления ограничения подвижности в поясничном отделе позвоночника. От Ly откладывают вверх 10 см и делают отметку. При максимальном наклоне вперед у здоровых лиц это расстояние увеличивается на 4—5 см, а при поражении поясничного отдела позвоночника практически не меняется.
10. Проба Томайера — для оценки общей подвижности позвоночника. Определяется путем измерения в сантиметрах расстояния от III пальца вытянутых рук до пола при максимальном наклоне вперед. Это расстояние в норме равно «0» и увеличивается при ограничении сгибания позвоночника.
11. Позвоночный индекс (ПИ). Для его определения складываются величины (в см): расстояние подбородок — яремная вырезка грудины при максимальном отклонении головы назад, проба Отта, проба Шобера, дыхательная экскурсия грудной клетки. Из полученной суммы вычитают показатель пробы Томайера (в см). Величина ПИ в норме составляет в среднем 27—30 см (индивидуально) и оценивается в динамике. Снижение ПИ свидетельствует о прогрессировании ограничения подвижности позвоночника.
Симптомы для выявления сакроилеита
1. Симптом Кушелевского (I): больной лежит на спине на твердом основании. Врач кладет руки на гребни подвздошных костей спереди и резко надавливает на них. При наличии воспалительных изменений в КПС возникает боль в области крестца.
2. Симптом Кушелевского (II): больной лежит на боку, врач кладет руки на область подвздошной кости и рывком надавливает на нее. Больной при этом ощущает боль в области крестца.
3. Симптом Кушелевского (III): больной лежит на спине, одна нога согнута в коленном суставе и отведена в сторону. Врач одной рукой упирается на этот коленный сустав, а другой рукой надавливает на противоположную подвздошную кость. Больной при этом ощущает боль в области КПС. Затем проверяется наличие болезненности в области другого КПС.
4. Симптом Макарова (I) — характеризуется возникновением боли при поколачивании диагностическим молоточком в области КПС.
5. Симптом Макарова (II): больной лежит на спине, врач обхватывает его ноги выше ГСС, заставляя расслабить мышцы ног, а затем рывком раздвигает и сближает ноги. Появляются боли в крестцово-подвздошной области.
В.И. Мазуров
Опубликовал Константин Моканов
Источник
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
1. Определение болезненности по ходу остистых отростков
позвоночника и в паравертебральных точках.
2. Симптом Зацепина — болезненность при надавливании у места
прикрепления к позвонкам X-XII ребер в связи с воспалительным процессом в
реберно-позвонковых сочленениях.
3. Проба Верещаковского. Больной стоит спиной к врачу, врач
кладет кисти рук ладонями вниз на гребни подвздошных костей и, постепенно
надавливая, пытается углубиться в промежуток между реберным краем и гребешком
подвздошной кости. При наличии воспалительного процесса в прямых мышцах спины
кисти наталкиваются на резкое сопротивление мышц живота и спины.
4. Симптом Форестье. Больной стоит спиной к стенке, прикасаясь
к ней пятками, туловищем, головой. В норме к стене должны прикасаться пятки,
лопатки, затылок. У больных анкилозирующим спондилоартритом, болезнью Форестье
не будет соприкосновения в какой-либо точке из-за развития кифоза. Если затылок
не касается стены, можно измерить это расстояние, а затем наблюдать в динамике
за изменением осанки.
5. Определение подвижности в шейном отделе позвоночника. От C
VII отмеряют вверх 8 см и делают отметку. Затем просят больного максимально
наклонить голову вниз и снова измеряют это расстояние. У здоровых лиц оно
увеличивается на 3 см. При поражении шейного отдела позвоночника это расстояние
увеличивается незначительно или вообще не меняется. У больных анкилозирующим
спондилоартритом с короткой шеей проба не информативна.
6. Проба подбородок — грудина. Здоровый человек свободно
дотрагивается подбородком до грудины. При поражении шейного отдела позвоночника
остается расстояние между подбородком и грудиной при максимальном наклоне головы
вперед.
7. Проба Отта. От C VII отмеряют вниз 30 см и делают отметку.
Затем расстояние между указанными точками измеряют повторно при максимальном
наклоне обследуемого вперед. У здоровых людей это расстояние увеличивается на 4
— 5 см, а у больных анкилозирующим спондилоартритом практически не меняется.
8. Определение ограничения дыхательных экскурсий грудной клетки.
Измерение производят на уровне IV ребра сантиметровой лентой. В норме разница
окружности грудной клетки между максимальным вдохом и выдохом составляет 6 — 8
см. При развитии анкилоза реберно-позвонковых суставов эта разница уменьшается
до 1 — 2 см. При наличии эмфиземы легких проба не информативна.
9. Проба Шобера. От LV отмеряют вверх 10 см и делают отметку.
При максимальном наклоне вперед у здоровых лиц это расстояние увеличивается на 4
— 5 см, а при поражении поясничного отдела позвоночника практически не меняется.
10. Проба Томайера. Проводится для оценки общей подвижности
позвоночника. Определяется путем измерения в сантиметрах расстояния от III
пальца вытянутых рук до пола при максимальном наклоне вперед. Это расстояние в
норме равно 0 и увеличивается при ограничении сгибания позвоночника.
11. Позвоночный индекс. Для его определения складывают величины
(в см): расстояние подбородок — яремная вырезка грудины при максимальном
отклонении головы назад, проба Отта, проба Шобера, дыхательная экскурсия грудной
клетки. Из полученной суммы вычитают показатель пробы Томайера (в см). Величина
позвоночного индекса в норме составляет в среднем 27-30 см и оценивается в
динамике. Снижение позвоночного индекса свидетельствует о прогрессировании
ограничения подвижности позвоночника.
Симптомы для выявления сакроилеита
1. Симптом Кушелевского I. Больной лежит на спине на твердом основании. Врач
кладет руки на гребни подвздошных костей спереди и резко надавливает на них. При
наличии воспалительных изменений в крестцово-подвздошных суставах возникает боль
в области крестца.
2. Симптом Кушелевского II. Больной лежит на боку, врач кладет руки на область
подвздошной кости и рывком надавливает на нее. При наличии воспалительных
изменений в крестцово-подвздошных суставах возникает боль в области крестца.
3. Симптом Кушелевского III. Больной лежит на спине, одна нога согнута в
коленном суставе и отведена в сторону. Врач одной рукой опирается на этот
коленный сустав, а другой — надавливает на противоположную подвздошную кость.
При наличии воспалительных изменений в крестцово-подвздошного сустава в нем
возникает боль. Аналогично проверяют другой крестцово-подвздошный сустав.
4. Симптом Макарова I. При поколачивании диагностическим молоточком в области
крестцово-подвздошного сустава, в нем возникает боль.
5. Симптом Макарова II. Больной лежит на спине, врач обхватывает его ноги выше
голеностопных суставов, заставляя расслабить мышцы ног, а затем рывком
раздвигает и сближает ноги. При наличии сакроилеита появляются боли в
крестцово-подвздошной области.
Клиническая ревматология (руководство для практических врачей)/Под ред.
члена-корреспондента РАМН профессора В. И. Мазурова. — СПб.: ООО «Издательство
Фолиант», 2001. — 416 с.
Источник
1. Определение болезненности по ходу остистых отростков позвоночника и в паравертебральных точках.
2. Симптом Зацепина — болезненность при надавливании у места прикрепления к позвонкам X-XII ребер в связи с воспалительным процессом в реберно-позвонковых сочленениях.
3. Проба Верещаковского. Больной стоит спиной к врачу, врач кладет кисти рук ладонями вниз на гребни подвздошных костей и, постепенно надавливая, пытается углубиться в промежуток между реберным краем и гребешком подвздошной кости. При наличии воспалительного процесса в прямых мышцах спины кисти наталкиваются на резкое сопротивление мышц живота и спины.
4. Симптом Форестье. Больной стоит спиной к стенке, прикасаясь к ней пятками, туловищем, головой. В норме к стене должны прикасаться пятки, лопатки, затылок. У больных анкилозирующим спондилоартритом, болезнью Форестье не будет соприкосновения в какой-либо точке из-за развития кифоза. Если затылок не касается стены, можно измерить это расстояние, а затем наблюдать в динамике за изменением осанки.
5. Определение подвижности в шейном отделе позвоночника. От C VII отмеряют вверх 8 см и делают отметку. Затем просят больного максимально наклонить голову вниз и снова измеряют это расстояние. У здоровых лиц оно увеличивается на 3 см. При поражении шейного отдела позвоночника это расстояние увеличивается незначительно или вообще не меняется. У больных анкилозирующим спондилоартритом с короткой шеей проба не информативна.
6. Проба подбородок — грудина. Здоровый человек свободно дотрагивается подбородком до грудины. При поражении шейного отдела позвоночника остается расстояние между подбородком и грудиной при максимальном наклоне головы вперед.
7. Проба Отта. От C VII отмеряют вниз 30 см и делают отметку. Затем расстояние между указанными точками измеряют повторно при максимальном наклоне обследуемого вперед. У здоровых людей это расстояние увеличивается на 4 — 5 см, а у больных анкилозирующим спондилоартритом практически не меняется.
8. Определение ограничения дыхательных экскурсий грудной клетки. Измерение производят на уровне IV ребра сантиметровой лентой. В норме разница окружности грудной клетки между максимальным вдохом и выдохом составляет 6 — 8 см. При развитии анкилоза реберно-позвонковых суставов эта разница уменьшается до 1 — 2 см. При наличии эмфиземы легких проба не информативна.
9. Проба Шобера. От LV отмеряют вверх 10 см и делают отметку. При максимальном наклоне вперед у здоровых лиц это расстояние увеличивается на 4 — 5 см, а при поражении поясничного отдела позвоночника практически не меняется.
10. Проба Томайера. Проводится для оценки общей подвижности позвоночника. Определяется путем измерения в сантиметрах расстояния от III пальца вытянутых рук до пола при максимальном наклоне вперед. Это расстояние в норме равно 0 и увеличивается при ограничении сгибания позвоночника.
11. Позвоночный индекс. Для его определения складывают величины (в см): расстояние подбородок — яремная вырезка грудины при максимальном отклонении головы назад, проба Отта, проба Шобера, дыхательная экскурсия грудной клетки. Из полученной суммы вычитают показатель пробы Томайера (в см). Величина позвоночного индекса в норме составляет в среднем 27-30 см и оценивается в динамике. Снижение позвоночного индекса свидетельствует о прогрессировании ограничения подвижности позвоночника.
Симптомы для выявления сакроилеита
1. Симптом Кушелевского I. Больной лежит на спине на твердом основании. Врач кладет руки на гребни подвздошных костей спереди и резко надавливает на них. При наличии воспалительных изменений в крестцово-подвздошных суставах возникает боль в области крестца.
2. Симптом Кушелевского II. Больной лежит на боку, врач кладет руки на область подвздошной кости и рывком надавливает на нее. При наличии воспалительных изменений в крестцово-подвздошных суставах возникает боль в области крестца.
3. Симптом Кушелевского III. Больной лежит на спине, одна нога согнута в коленном суставе и отведена в сторону. Врач одной рукой опирается на этот коленный сустав, а другой — надавливает на противоположную подвздошную кость. При наличии воспалительных изменений в крестцово-подвздошного сустава в нем возникает боль. Аналогично проверяют другой крестцово-подвздошный сустав.
4. Симптом Макарова I. При поколачивании диагностическим молоточком в области крестцово-подвздошного сустава, в нем возникает боль.
5. Симптом Макарова II. Больной лежит на спине, врач обхватывает его ноги выше голеностопных суставов, заставляя расслабить мышцы ног, а затем рывком раздвигает и сближает ноги. При наличии сакроилеита появляются боли в крестцово-подвздошной области.
Клиническая ревматология (руководство для практических врачей)/Под ред. члена-корреспондента РАМН профессора В. И. Мазурова. — СПб.: ООО «Издательство Фолиант», 2001. — 416 с.
Источник
Специалистам / Практика / Практика (статья)
Статья |
7-07-2019, 14:08
|
 Диагностика позвоночникаПозвоночник (Columna vertebralis) состоит из позвонков и межпозвоночных дисков, переднезадняя асимметрия тел которых обуславливает физиологические изгибы – шейный и поясничный лордоз, грудной и крестцовый кифоз. Равномерное распределение силы гравитации на запирательную пластинку и наружное фиброзно-хрящевое кольцо позвонков обеспечивает центральное пульпозное ядро межпозвоночных дисков.
Диагностика позвоночникаПозвоночник (Columna vertebralis) состоит из позвонков и межпозвоночных дисков, переднезадняя асимметрия тел которых обуславливает физиологические изгибы – шейный и поясничный лордоз, грудной и крестцовый кифоз. Равномерное распределение силы гравитации на запирательную пластинку и наружное фиброзно-хрящевое кольцо позвонков обеспечивает центральное пульпозное ядро межпозвоночных дисков.
Сгибание и разгибание позвоночника в сагиттальной плоскости возможно во всех его отделах, но наиболее свободно эти движения выполняются в атлантозатылочном суставе (Articulatio atlantooccipitalis), а более ограничено – в шейном и поясничных отделах. Боковые сгибания возможны в атлантозатылочном суставе, поясничном и шейном отделах. Ротация (вращение вокруг оси) – атланто-осевое сочленение, а также в грудном отделе позвоночника (нужно отметить, что степень ротации зависит от формы апофизеальных (синовиальных) суставов).
Перед обследованием позвоночника пациента нужно раздеть. В первую очередь врач осматривает пациента со стороны спины, при этом оценивая состояние областей анатомической локализации позвоночника. Затем проводится осмотр отделов позвоночника. Особое внимание нужно обращать на осанку пациента (рисунок 1). При этом могут определяться увеличенные изгибы позвоночника (кифоза и лордоза) и боковые искривления (сколиоз).
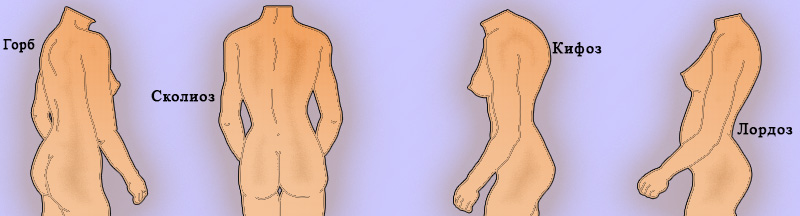
Рисунок 1. Деформация позвоночника
Сколиоз легко выявляется при осмотре пациента со спины, особенно при наклоне вперед. Также хорошо выявляются и локальные искривления позвоночника (горб), что может быть обусловлено компрессионным переломом позвонков (при разного рода травмах, инфекционной (туберкулез) или опухолевой патологии).
Для оценки объема движений в каждом отделе и определения локальной болезненности позвоночника применяют пальпацию.
При обследовании шейного отдела пациент должен находится в сидячем положении. Во время осмотра врач должен выявлять возможные искривления в этом отделе, после чего провести пальпацию остистых отростков шейных позвонков. Бывают случаи, когда в надключичной ямке выявляется добавочное шейное ребро (часто обуславливает синдром верхней апертуры грудной клетки), косвенным признаком которого является отсутствие пульса лучевой артерии при оттягивании руки больного вниз – проба Адсона. Затем оценивается объем пассивных и активных движений шейного отдела. Для этого врач располагается сбоку от пациента и просит его прижать подбородок к груди – оценка сгибания (норма – 45°), — потом максимально запрокинуть голову назад – оценка разгибания (норма – до 45°). Оценка бокового сгибания (норма – до 45°) врач располагается сзади или спереди от пациента и просит максимально наклонить голову в стороны. Оценка ротации (вращения) шейного отдела позвоночника (норма – примерно 80°) проводится в положении пациента стоя: сначала пациент смотрит (оглядываясь) назад на пятки через левое плечо, потом через правое (рисунок 2). Важно отметить, что во время выполнения таких движений у пациента может возникать боль, причем не только в шее, но и в руках.
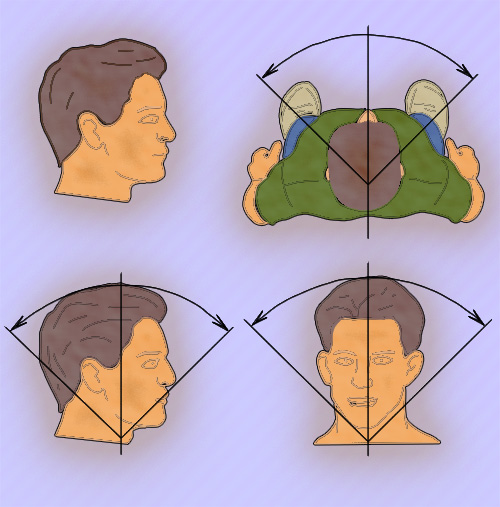
Рисунок 2. Оценка движений в шейном отделе позвоночника
Также для оценки подвижности шейного отдела позвоночника применяют пробу Спурлинга – врач осторожно надавливает руками на голову пациента (пациент в положении сидя) (рисунок 3). В случае усиления боли или возникновении парастезии в верхних конечностях, следует подозревать поражение фасеточных суставов или ущемление корешков в межпозвоночном отверстии.
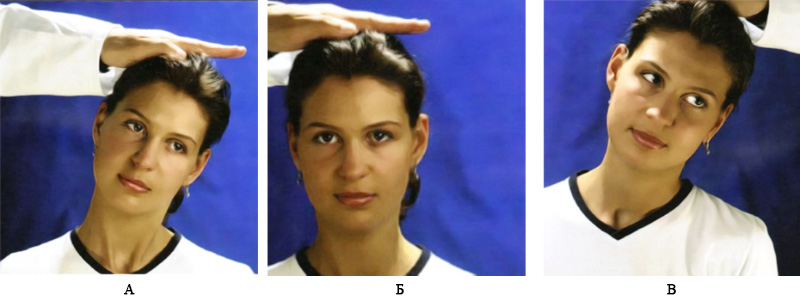
Рисунок 3. Проба Cпурлинга
Врач должен проявлять особую осторожность при обследовании шейного отдела у пациентов с ревматоидным артритом и синдромом Дауна.
После проведения пробы Спурлинга пациента просят в положении сидя скрестить руки на груди и повернуть туловище сначала в одну, потом в другую сторону. В этом случае объем движений врачу удобно оценивать сверху.
Подвижность реберно-позвоночных суставов оценивается путем оценки величины дыхательной экскурсии грудной клетки (в норме показатель экскурсии – 5 сантиметров). При хронической обструктивной болезни легких и болезни Бехтерева (анкилозирующий спондилоартрит – Ankylosing Spondylitis) показатель экскурсии грудной клетки снижается до 1-2 см.
Для обнаружения болезненных зон проводят пальпацию остистых отростков позвонков (при этом позвоночник должен быть слегка согнутым).
Поясничный отдел позвоночника также осматривается, пальпируется (остистые отростки) и оценивается объем его движений. Оценка степени сгибания позвоночника подразумевает проведение пробы Томайера (измерение расстояния от кончиков пальцев рук пациента до пола при максимальном наклоне туловища вперед, колени при этом прямые; норма – 0-5 см). В согнутом состоянии позвоночник образует плавную дугу. Если при сгибании остается поясничный лордоз, это признак ограничения подвижности позвоночника в поясничном отделе.
Для более точной оценки подвижности позвоночника в поясничном отделе применяют тест Шобера: пациент находится в положении стоя, на уровне остистого отростка L5 и на 10 см выше отмечают две точки и измеряют расстояние между ними; при максимальном наклоне туловища вперед проводят повторное измерение расстояния между этими точками (рисунок 4). В норме расстояние между точками при наклоне туловища увеличивается примерно на 4 сантиметра, при патологии – значительно меньше (например, при болезни Бехтерева).
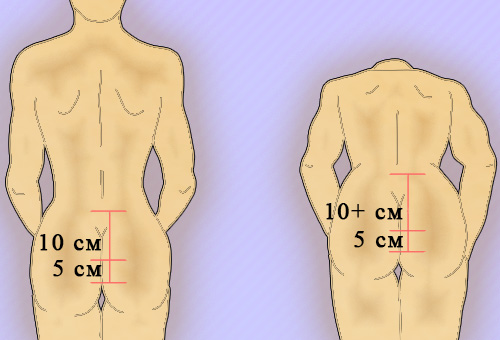
Рисунок 4. Тест Шобера
Стабилизировав таз руками, пациента просят прогнуться назад – разгибание; потом выполнить боковые наклоны туловища – боковое сгибание. При этом врач оценивает амплитуду движений (рисунок 5).
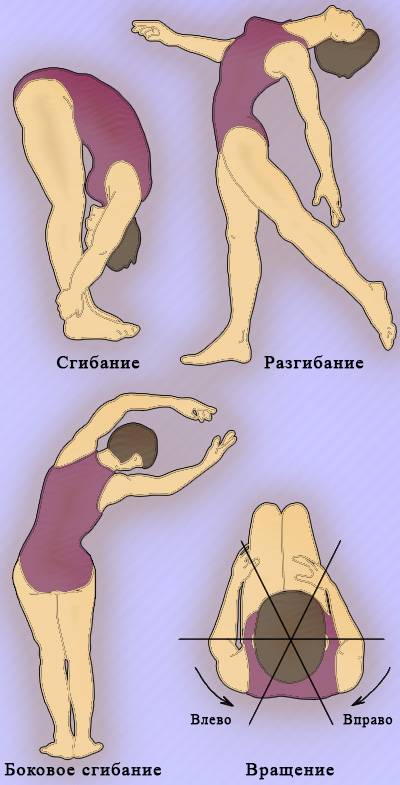
Рисунок 5. Оценка подвижности грудного и поясничного отделов позвоночника
Сакроилеит (воспаление крестцово-подвздошных суставов) характеризуется появлением локальной боли при пальпировании кожных ямок в области поясницы (ossae lumbales laterales – «ямочки Венеры» или «боковые поясничные вдавления»).
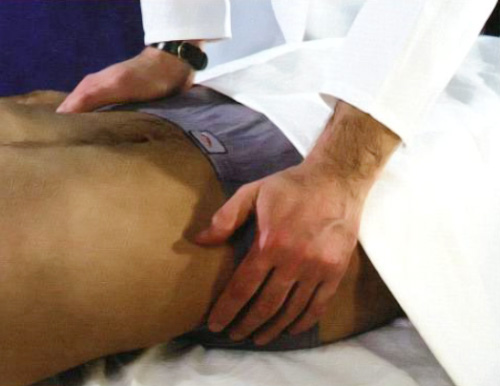
Есть и другие диагностические признаки, позволяющие определять поражение крестцово-подвздошных сочленений, таких как симптомы Кушелевского. Для этого используют специальные приемы Кушелевского. Первый прием: пациент занимает положение лежа на спине, врач размещает руки на гребнях подвздошных костей и резко на них надавливает (рисунок 6). При саркоилеите у пациента возникает боль в крестцовой области.

Рисунок 6. Первый прием Кушелевского
Второй прием Кушелевского: пациент в положении лежа на боку, врач располагает руки в области подвздошной кости с противоположной стороны и резко надавливает. В случае появления боли в крестцовой области симптом Кушелевского считается положительным. Третий прием Кушелевского: пациент в положении лежа на спине, одна нога выпрямлена, другая – согнута в коленном суставе и немного отведена в сторону. Врач одной рукой опирается на коленный сустав согнутой ноги, другой рукой оказывает давление на подвздошную кость с противоположной стороны (рисунок 7). В случае воспаления крестцово-подвздошных сочленений у пациента появляется боль.
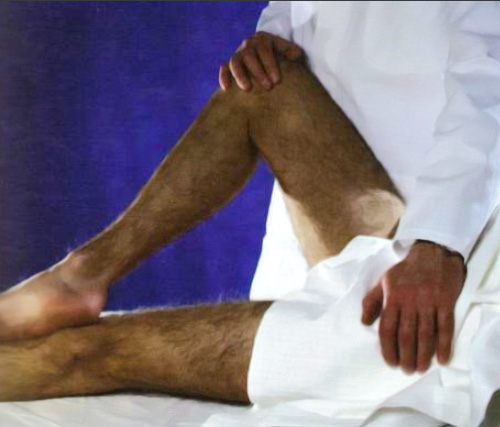
Рисунок 7. Третий прием Кушелевского
Боли, вызванные патологией нервных корешков, как правило, усиливаются при натяжении. Для определения этой патологии часто применяют прием Ласега (Lasegue), первая фаза которого подразумевает сгибание прямой ноги в тазобедренном суставе (пациента находится в положении лежа на спине; при пояснично-крестцовом радикулите у пациента в области поясницы, на задней поверхности бедра и голени возникает боль, которая усиливается при тыльном сгибании стопы). Вторая фаза приема Ласега: при выполнении действий, описанных в первой фазе, пациенту сгибают ногу в коленном суставе, при этом боль стихает, что делает возможным дальнейшее поднятие ноги (рисунок 8).
Рисунок 8. Прием Ласега
После этого пациент ложится на живот и сгибает ногу в коленном суставе. Таким образом определяется симптом натяжения бедренного нерва. Если при этом появляется боль на передней поверхности бедра, это указывает на патологию нервных корешков L2-L4 – симптом Мацкевича. В некоторых случаях у пациента при попытке разгибания тазобедренного сустава может возникать усиление боли – положительный симптом Вассермана (рисунок 9).
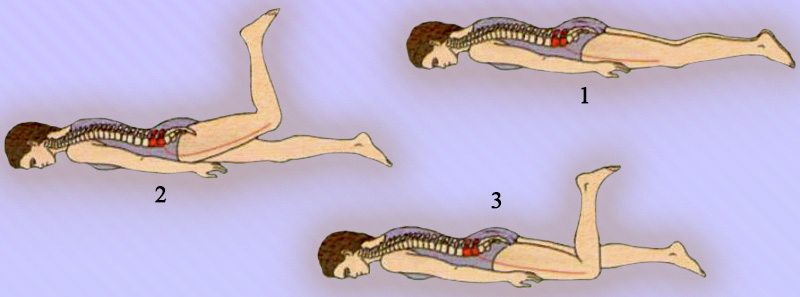
Рисунок 9. Приемы натяжения бедренного нерва
Источник
