Противоспаечная терапия после операции на позвоночнике
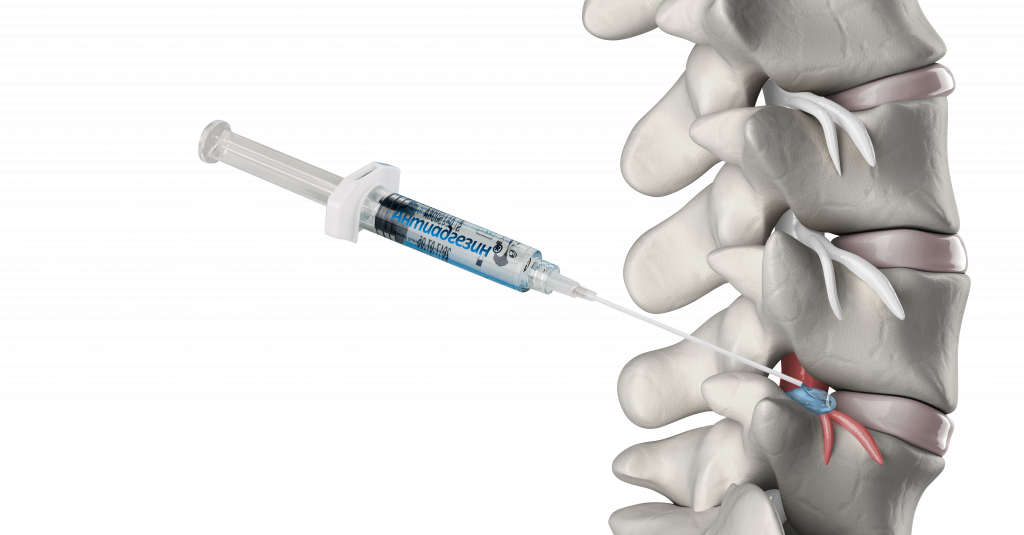
Актуальность. Рубцово-спаечный эпидурит (РСЭ) в нейрохирургической практике на сегодняшний день остается широко распространенным явлением. Количество рецидивов болевого корешкового синдрома после удаления грыж межпозвонковых дисков (МПД) на поясничном уровне не сокращается и достигает 5 — 20%. Анализ этой тяжелой категории больных показал, что около 1/3 рецидивов связаны с повторной секвестрацией элементов пульпозного ядра, а у оставшихся 2/3 больных корешковые боли возникали за счет формирования грубого рубцово-спаечного процесса в зоне проведенной операции, получившего название рубцово-спаечного эпидурита (РСЭ) или эпидурального фиброза [ЭФ] (частота встречаемости РСЭ в структуре прочих причин так называемого «синдрома неудачно проведенной операции» [failed back surgery syndrome] достигает 8 — 70%).
Дефиниция. Послеоперационный РСЭ — полиэтиологичный и мультифакторный патологический процесс, в результате которого в послеоперационном периоде формируется ЭФ вокруг дурального мешка и сосудисто-нервных образований позвоночного канала.
Патогенез. Причины чрезмерного образования соединительной (фиброзной) ткани в эпидуральном пространстве после оперативного вмешательства до конца еще не изучены. Считается, что основной причиной развития послеоперационного РСЭ является взаимодействие компонентов разрушенного МПД, обладающих антигенной природой, с иммунной системой, которая запускает механизмы антиген-зависимой реакции, приводящей к развитию рубцово-спаечного процесса (на фоне хронического воспаления в нервных корешках, оболочках спинного мозга, эпидуральной клетчатке). Немаловажное значение имеет и локальное расстройство крово- и ликворообращения, которое приводит к нарушению питания и накоплению продуктов распада. Все это в комплексе и обуславливает развитие хронического воспаления и замещение органоспецифических компонентов фиброзной тканью. [!!!!] Остается дискуссионным вопрос о связи между выраженностью ЭФ и методом дискэктомии.
Клиника. Для раннего послеоперационного периода не характерно наличие болевого синдрома, обусловленного развитием ЭФ, и лишь через 2 — 18 месяцев после проведенной дискэктомии отмечается ухудшение качества жизни пациентов вследствие стойкого болевого синдрома, обусловленного фиброзными изменениями в эпидуральном пространстве. Наиболее распространенной жалобой больного с [компрессионным] РСЭ (осложнившимся стенозом позвоночного канала поясничной локализации), является хронически-ремиттирующая боль в пояснице разной степени выраженности, которая чаще носит непостоянный характер (у многих больных продолжительность болевого синдрома к моменту поступления в стационар составляет более 3 месяцев), с иррадиацией в одну или обе ноги, при этом часто больные отмечают ощущение прохождения электрического тока по ноге [нейропатический компонент боли] (следует помнить, что послеоперационный РСЭ зачастую является одной из предпосылок формирования стенозирующего процесса позвоночного и/или корешкового(ых) каналов). Боли преимущественно постурального характера, сопровождающиеся дизестезиями и парастезиями (иногда с дерматомным распространением), чувством жара или холода. У некоторых больных отмечаются молниеносные стреляющие боли в ногах, преходящая кратковременная слабость в них. Со временем присоединяется синдром односторонней или двусторонней перемежающейся хромоты. Постоянно определяется ограничение подвижности позвоночника, особенно в утренние часы. Больные не могут спать в положении лежа на животе. Рефлекторно-миотонические реакции при рубцово-спаечном процессе обычно слабо выражены, грубые нарушения сухожильных рефлексов отсутствуют, симптом Ласега слабоположительный или отрицательный. Однако определяются симптомы повышенной чувствительности пораженных корешков: симптом «звонка», симптом «кашлевого толчка». Асимметричные гипотрофии мышц, гипорефлексия, гипестезия полирадикулярного или псевдополиневритического типа появляются через несколько лет от начала заболевания. При локальном РСЭ с компрессией корешка наблюдается монорадикулярный синдром, который трудно отличить от такового при латеральной грыже диска. В поздней стадии заболевания изредка отмечается недержание мочи и кала при физическом напряжении.
Диагностика. Для верификации послеоперационного РСЭ основными диагностическими методами являются: [1] клинико-неврологическое обследование, включающие анамнестические данные и местный статус, и [2] нейровизуализационные методы. Наиболее востребованным и информативным методом визуализации служит магнитно-резонансная томография (МРТ), результативность которой увеличивается при использовании контраста (препараты Магневист, Gd-DTPA), что позволяет достоверно отличить послеоперационный РСЭ от рецидива грыжи МПД (по следующим критериям: рубцовая ткань контрастируется через 6 — 10 минут, а грыжа МПД — через 30 — 45 минут, к тому же интенсивность контрастирования намного меньше по сравнению с рубцовой тканью). Не менее информативны [3] электрофизиологические методы исследования (соматосенсорные вызванные потенциалы, электронейромиография, тепловидение). Благодаря последним работам удалось определить некоторые иммунологические параметры, являющиеся факторами риска развития РСЭ у пациентов. К ним относятся высокие концентрации интерлейкина-1, ФНО (фактора некроза опухоли), повышенное содержание ТФР (трансформирующего фактора роста) и сывороточных IgM и IgА, наличие IgM и IgА, сенсибилизации к хондроитинсульфату
Лечение. Несмотря на довольно большое количество методов лечения ЭФ после микродискэктомий, большинство авторов отмечают присущую им всем недостаточную клиническую эффективность (ЭФ — это неблагоприятное осложнение, трудно поддающееся как консервативным, так и хирургическим способам лечения). В общей схеме лечения в качестве базиса необходимо использовать общие принципы терапии вертеброгенной патологии, включающие комплексность и этапность лечебных воздействий, их патогенетическую направленность, щадящий характер, учет индивидуальных особенностей пациента (нестероидные противовоспалительные средства, эпидуральное введение глюкокортикостероидов [хороший краткосрочный эффект, но без стойкого длительного эффекта], физиотерапевтическое лечение [амплипульс, магнитотерапия, электрофорез с карипазимом] и др.). По мнению ряда авторов, наибольшего успеха можно добиться при подведении лекарственных средств непосредственно к патологическому очагу. Существует методика чрескожного или эпидурального адгезиолизиса, которая представляет собой механическое устранение рубцово-спаечной ткани в эпидуральном пространстве с последующим введением лекарственных средств. Данная техника позволяет добиться более выраженного и стойкого устранения болевого синдрома.
Отсутствие эффекта консервативной терапии заставляет прибегать к повторным оперативным вмешательствам, целью которых является разделение спаек и сращений, декомпрессия спинного мозга и нервных корешков. Существуют различные методики — от малоинвазивных с использованием лазера, видеоассистенции и эпидуроскопов до расширенной ламинэктомии в сочетании с фасетэктомией.
Обратите внимание! Тактика послеоперационных реабилитационных мероприятий должна быть выработана еще до операции. Как показывает опыт, неправильный выбор хирургом операционного доступа, способа и объема хирургического вмешательства и, главное, методов профилактики РСЭ является главной причиной неудовлетворительных результатов операции. Также условием успешного реабилитационного процесса является проведение дифференциальной диагностики между РСЭ и рецидивом грыжи МПД.
Профилактика. Существующие методы профилактики ЭФ являются недостаточно изученными. Ряд авторов указывают на то, что достижение снижения частоты развития послеоперационного РСЭ при малоинвазивных вмешательствах возможно при применении гелевых материалов и изолирующих мембран, различных методиках операции с сохранением желтой связки, интраоперационном орошении нервных образований стероидными и нестероидными противовоспалительными препаратами. В последние несколько лет появились публикации о профилактике ЭФ следующим образом: пораженный корешок и дуральный мешок в зоне хирургической травмы окутывают жиром, инъецированным раствором метилпреднизолона.
Литература:
статья «Профилактика и лечение послеоперационного рубцово-спаечного эпидурита» Д.М. Завьялов, А.В. Перетечиков; ФГКУ «1469-й Военно-морской клинический госпиталь» МО России, Североморск, Россия (журнал «Вопросы нейрохирургии» №6, 2016) [читать];
статья «Современные представления об эпидуральном фиброзе (обзор литературы)» Животенко А.П., Сороковиков В.А., Кошкарёва З.В., Негреева М.Б., Потапов В.Э., Горбунов А.В.; ФГБНУ «Иркутский научный центр хирургии и травматологии»; Иркутская государственная медицинская академия последипломного образования — филиал ФГБОУ «Российская медицинская академия непрерывного профессионального образования» Минздрава России (журнал «Acta biomedica scientifica», №6, 2017) [читать];
статья «Механизмы развития эпидурального фиброза и методы профилактики (обзор литературы)» Назаров А.С., Орлов А.Ю.; РНХИ им. проф. А.Л. Поленова — филиал НМИЦ им. В.А. Алмазова, Санкт-Петербург (Российский нейрохирургический журнал им. проф. А.Л. Поленова, №1, 2018) [читать];
статья «Послеоперационный рубцово-спаечный эпидурит (обзор литературы)» К.Ц. Эрдынеев, В.А. Сороковиков, С.Н. Ларионов; Научный центр реконструктивной и восстановительной хирургии СО РАМН (Иркутск); Иркутский государственный институт усовершенствования врачей; Иркутская областная детская клиническая больница (журнал «Бюллетень ВСНЦ СО РАМН» №1, 2011) [читать];
статья «Использование ЭНМГ-показателей для выбора тактики лечения больных с послеоперационным рубцово-спаечным эпидуритом» Е.Г. Ипполитова, О.В. Скляренко; ГУ НЦ реконструктивной и восстановительной хирургии ВСНЦ СО РАМН, Иркутск (журнал «Бюллетень ВСНЦ СО РАМН» №4, 2008) [читать];
статья «Иммунологические параметры ликвора при формировании эпидурального фиброза в поясничном отделе позвоночника» П.Г. Грузин, В.А. Сороковиков; ГУЗ «Иркутская государственная областная детская клиническая больница; Научный центр реконструктивной и восстановительной хирургии СО РАМН (Иркутск); ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» Минздравсоцразвития РФ (журнал «Бюллетень ВСНЦ СО РАМН» №4, 2012) [читать];
статья «Клиника, дифференциальная диагностика и патогенез развития компрессионного рубцово-спаечного эпидурита в послеоперационном периоде после удаления грыжи дисков поясничного отдела позвоночника» Кардаш А.М., Черновский В.И., Васильев С.В., Козинский А.В., Васильева Е.Л.; Донецкий национальный медицинский университет им. М. Горького; Донецкое областное клиническое территориально-медицинское объединение (Международный неврологический журнал, №2, 2011) [читать]
Источник
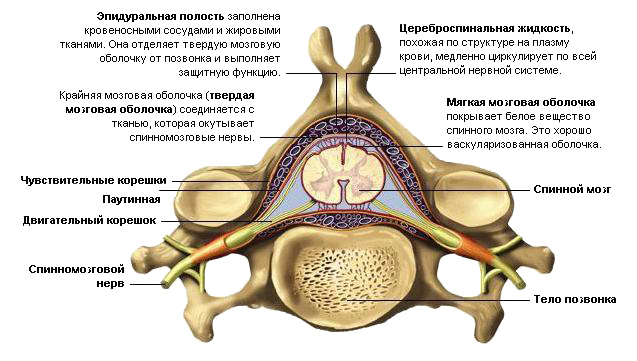
Грыжа межпозвоночного диска, сужение (стеноз) спинномозгового канала или другая патология позвоночника приводят к сдавлению (компрессии) нервного корешка, идущего от спинного мозга, что вызывает болевой синдром, неврологические нарушения (мышечную слабость, чувствительные расстройства) и является причиной обращения к врачу.
Хирургия позвоночника
В ряде случаев требуется хирургическое лечение – декомпрессия позвоночного канала и удаление грыжи диска, чтобы восстановить кровоснабжение спинномозговых корешков и избавить пациента от боли.
Во время операции хирург старается максимально освободить от сдавления нервные корешки, рассекая при этом рядом расположенные мягкие ткани. В ответ на хирургические манипуляции развивается воспалительная реакция, приводящая к образованию спаек — рубцовых сращений между твёрдой мозговой оболочкой и окружающими тканями.
Образовавшиеся спайки сужают просвет спинномозгового канала, сдавливают и/или смещают нервные корешки, нарушая их кровоснабжение и вызывая стойкий болевой синдром в спине и/или ногах в послеоперационном периоде. При этом анатомическая причина такой боли, чаще всего, не выявляется.
Болевой синдром, нередко с неврологическими нарушениями, после успешного (с анатомической точки зрения) хирургического вмешательства на позвоночнике, называют синдромом неудачно оперированного позвоночника (Failed Back Surgery Syndrome — FBSS).
До 40% хирургических вмешательств на позвоночнике сопровождается развитием синдрома неудачно-оперированного позвоночника, для которого характерно:
- хроническая боль в спине, носящая постоянный характер, плохо купируемая медикаментами, иррадиирующая в ноги;
- чувство мурашек, покалывания, снижением чувствительности или онемением в конечности,
- нарушение сна;
- развитие депрессии.
Было отмечено, что выраженность и распространенность боли при синдроме неудачно оперированного позвоночника напрямую зависит от количества и степени вовлеченности корешков в рубцово-спаечный процесс.
Как правило симптомы, связанные с перидуральным фиброзом (образованием спаек), возникают через несколько недель после операции, после периода снижения болевого синдрома.
Сохранение болевого синдрома в спине или ногах после дискэктомии или ламинэктомии (операции по поводу дегенеративно-дистрофических заболеваний позвоночника) часто приводит к инвалидности или хронической зависимости от обезболивающих препаратов.
В зависимости от выраженности спаечного процесса и степени вовлечённости нервных корешков в рубцово-спаечные сращения при синдроме неудачно оперированного позвоночника может потребоваться повторное хирургическое вмешательство для рассечения образовавшихся соединительно-тканных тяжей (до 20 % случаев).
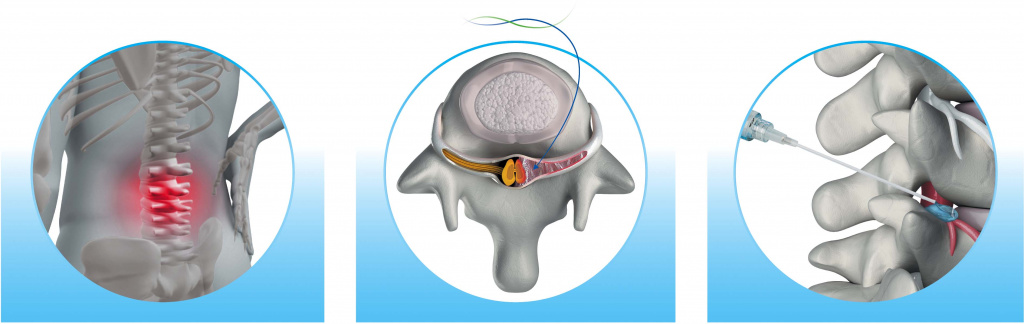
Ликвидировать спайки можно только методом их хирургического рассечения! Однако спайки могут образовываться вновь, если не принять меры по их профилактике
Можно ли предотвратить развитие спаек после хирургического вмешательства на позвоночнике?
Из-за высокой частоты развития перидурального фиброза (спаек) после операций на позвоночнике в течение последних десятилетий активно ведутся поиски возможностей профилактики этого осложнения. Было предложено большое количество методов, но наиболее эффективным оказалось нанесение во время операции на твердую мозговую оболочку и нервные корешки противоспаечного барьера, препятствующего слипанию повреждённых тканей и последующему их сращению.
Доказано, что применение противоспаечных барьеров позволяет снизить частоту развития фиброза в эпидуральном пространстве спинного мозга в послеоперационном периоде, уменьшить вероятность развития болевого синдрома после хирургического лечения позвоночника и улучшить качество жизни пациентов1.
Использование гелевых форм противоспаечных барьеров, по сравнению с мембранами, на сегодняшний день является наиболее оптимальным для спинальной хирургии, поскольку материалы в виде геля позволяют полностью покрыть все желаемые анатомические поверхности в операционной ране, обладают адгезивными свойствами и модифицированной конгруэнтностью.
Противоспаечный барьер Антиадгезин оптимально подходит для операций на позвоночнике по форме выпуска (гель) и составу (в составе 2 взаимодополняющих компонента), предотвращая развитие боли после хирургического вмешательства.
- Антиадгезин за счёт гелевой формы может покрывать и обволакивать сложные анатомические образования (нервные корешки и оболочки спинного мозга), проникать в любые полости.
- Карбоксиметилцеллюлоза в составе геля создаёт тонкую биодеградируемую плёнку на анатомических структурах в месте нанесения, что предотвращает слипание повреждённых поверхностей и защищает их от вовлечения в спаечный процесс.
- Гиалуроновая кислота в составе геля увлажняет ткани и способствует ускорению процесса регенерации (заживления).
- После выполнения своей функции гель Антиадгезин® рассасывается (биодеградирует).
Применение геля Антиадгезин на область корешков спинного мозга при операциях на позвоночнике уменьшает риск развития спаечного процесса более чем в 2 раза (оценка по данным МРТ), а также увеличивает удовлетворенность пациентов проведенным лечением2.

- Источники:
- Liu H. et al. Prevention effect of medical self-crosslinking sodium hyaluronate gel on epidural scar adhesion after laminectomy // Asian Pasific J Trop Med (2014) 501-504.
- Clinical trial report of Guardix-Sol. A clinical study to evaluate the efficacy and safety of Guardix-Sol for prevention of adhesion following spinal surgery, Bioraine, 2006, 63 p.
- Швец В.В., Колесов С.В. с соавт. Противоспаечный гель «Аниадгезин» при дегенеративно-дистрофических заболеваниях поясничного отдела позвоночника. // Хирургия позвоночника. 2018 г., Т15, №2, С. 39 – 50.
Источник
Восстановительные мероприятия после оперативного вмешательства на позвоночнике начинаются сразу. Программа реабилитации подбирается только индивидуально: с учетом вида и сложности проведенных хирургических манипуляций, веса и возраста пациента, сопутствующих заболеваний в анамнезе. При тщательном соблюдении всех врачебных рекомендаций и назначений прооперированный человек динамичными темпами идет на поправку и по окончании послеоперационного лечения возвращается к полноценной жизни.
Если использована стабилизация поясничного отдела, то реабилитация становится еще более актуальной и может начинаться раньше, чем в случаях когда металлоконуструкция не применяется.
Однако при неточном соблюдении прописанной доктором реабилитационной программы или полном отсутствии крайне необходимого специального лечебного и физического режима риск развития тех или иных осложнений многократно увеличивается, а восстановление движется очень медленными темпами и не наступает в установленные сроки.
Уважаемые пациенты, поскольку послеоперационная терапия играет не менее значимую роль в лечении позвоночника, чем сама операция, мы посвящаем данную статью главным вопросам реабилитации после спинальной хирургии. Нижеизложенный материал носит ознакомительный характер! Вы должны понимать, что разработкой реабилитационных и оздоровительных мероприятий, их корректировкой, продлением или отменой должен заниматься сугубо специалист, который лично знаком с вашим клиническим случаем.
Цели реабилитации после операции на позвоночнике
Оперативные вмешательства на одном из наиважнейших отделов опорно-двигательного аппарата назначаются в самых крайних случаях: если консервативная терапия не помогает или не имеет терапевтической значимости, а также при наличии угрозы повреждения спинного мозга, риска поражения нервных окончаний и связанных с этим осложнений. То есть операция в таких ситуациях является жизненно необходимой мерой.
К хирургии чаще всего прибегают при диагностировании грыжи позвоночника и при других последствиях остеохондроза, переломах и различных травмах. Кстати, примерно в 50% случаев протрузии и грыжи возникают на межпозвонковых уровнях поясничного отдела, поэтому именно на данном участке больше всего проводят хирургическое лечение. Это может быть микродискэктомия, эндоскопическая операция, какой-нибудь вид нуклеопластики, например, лазерная или холодноплазменная вапоризация, радиочастотная пластика пульпозного ядра и пр.
Шрамы после операции на поясничном отделе.
Зачастую специалисты в ходе определенного оперативного процесса используют специальные металлические фиксаторы. Операции с металлоконструкцией предусматривают надежную стабилизацию прооперированного отдела. Иногда вживляют искусственные имплантаты, если тот или иной биологический элемент невозможно восстановить. Преимущественно замене подлежат межпозвоночные диски на шейном отделе, менее распространены вмешательства по удалению дисков с последующей имплантацией на остальных сегментах позвоночной оси. Бывают и операции, когда позвонки грудного отдела, разрушившиеся на фоне остеопороза, травмы или опухоли, наполняют костным цементом.
То есть, как вы понимаете, существует множество разновидностей оперативной помощи, и после каждой из них, даже самой малоинвазивной, человек обязательно должен получить качественную и полноценную реабилитацию. В противном случае – осложнения (паралич, инфекция и пр.), инвалидность, возможно даже смертельный исход. От того, какая реабилитация у вас будет, напрямую зависит окончательный результат вашего физического восстановления. В целом восстановительный период после пройденного вмешательства на позвоночнике при спондилолистезе или любом другом заболевании предусматривает следующие цели:
- надежную профилактику всех возможных послеоперационных осложнений;
- предупреждение ранних и отдаленных рецидивов той же патологии;
- ликвидацию болезненных явлений и отеков;
- возвращение навыков самообслуживания;
- корректное и продуктивное восстановление функций прооперированного отдела;
- укрепление и повышение выносливости связочно-мышечной системы;
- обучение правильным позам, корректировку осанки и походки;
- нормализацию работы всего опорно-двигательного аппарата;
- полноценное или максимально возможное восстановление утраченного качества жизни.
Важно понимать, что основополагающую роль играет физическая реабилитация в полном объеме, включающая для каждого отдельного пациента ЛФК и определенный набор физиотерапевтических процедур. Важно понимать, что вам может быть оказана на первоклассном уровне высокотехнологичная оперативная помощь, но если вслед за ней не последует комплексная физическая реабилитация, то на благополучный исход такого лечения можно и не рассчитывать.
Методы восстановления после операции на позвоночнике
Итак, как мы ранее сказали, реабилитация начинается незамедлительно, хоть после операции по удалению грыжи позвоночника поясничного отдела, хоть после применения любой другой технологии. Акцентируем, манипуляции с использованием металлоконструкций на шейном отделе и прочих участках позвоночника наиболее травматичные, требуют более продолжительной иммобилизации пациента и длительных сроков на выздоровление.
Гиперэкстензия — укрепление поясничного отдела.
Еще один момент, многие процедуры выполняются по причине защемления нервных окончаний, после декомпрессии им еще нужно восстановиться, поэтому неврологическая симптоматика непродолжительный период может сохраняться. Следует понимать, что нервные ткани долгое время в течение болезни подвергались давлению и теперь, после устранения повреждающего фактора, воспаленным корешкам, которые освободили, потребуется некоторое время, чтобы прийти в норму. Кроме того, болевой синдром на начальных этапах – это естественная физиологическая реакция организма, связанная с интраоперационной травматизацией мягких тканей.
Далее предлагаем ознакомиться с существующими методами реабилитационного пособия, предлагаемого пациенту, который перенес операцию на хребте. Они позволят облегчить и заметно ускорить восстановительный процесс.
Медикаментозное лечение
После пройденного вмешательства всем без исключения назначается курс антибиотикотерапии, который позволит не допустить появление инфекционно-гнойного очага в позвоночных и околопозвоночных структурах. Вместе с антибиотиками пациенту рекомендуются противовоспалительные и обезболивающие лекарства, снимающие отечность, воспаления и боль в месте производимых манипуляций. Для предупреждения тромбообразования назначаются препараты с антикоагулянтными свойствами. Дополнительно могут прописать витаминно-минеральный комплекс и препараты для укрепления костно-хрящевых структур, например, медикаменты на основе кальция, глюкозамина и хондроитина.
Лечебная физкультура
Пациенту рекомендуется комплекс лечебной гимнастики, индивидуально подобранный хирургом совместно с реабилитологом. Данные меры направлены на профилактику застойных явлений, корректную разработку и тренировку мышц спины, шеи, брюшного пояса, нижних и верхних конечностей. Помимо обычных физических занятий, также используются специальные тренажеры для механотерапии.
Инструктирует и наблюдает за правильностью выполнения восстановительной физкультуры высококвалифицированный специалист по ЛФК. Начинаются занятия в стационаре, после выписки вам необходимо будет продолжить заниматься в реабилитационном отделении клиники, в специализированном центре по ортопедическому профилю или дома. Последний вариант – крайне нежелателен, так как любая неточность в движениях чревата серьезным повреждением прооперированной части спины.
Физическую нагрузку в раннем периоде дают минимальную, при этом сначала, если операция была сложной, врач-реабилитолог может помогать своими руками делать движения различными частями тела, например, повороты головой, сгибания-разгибания ног и т. д. По мере улучшения состояния пациент будет выполнять поставленные задачи самостоятельно, конечно, под пристальным контролем инструктора. Нагрузки увеличивают постепенно и с предельной осторожностью, не допуская усиления боли.
Упражнения в первое время делаются в кровати – в положении лежа на спине и животе. Несколько позже, если врач посчитает нужным, включаются задачи, которые выполнять нужно будет стоя или на четвереньках. Сидеть примерно 2 недели или более не разрешается в большинстве случаев. Наклоны туловища запрещены до полного восстановления. На поздних этапах показано посещение бассейна, так как плавание как нельзя лучше помогает окрепнуть позвоночнику самым щадящим образом. После завершения реабилитационного курса лечебная гимнастика выполняется регулярно на протяжении всей жизни.
Важно! Лечебная физкультура – одна из наиболее эффективных методик физического восстановления, отвечающая за нормализацию тонуса и эластичности мышц, обменных процессов и кровообращения, развитие гибкости и подвижности костно-мышечного каркаса, стабилизацию деятельности внутренних органов и систем. В целом все это позволит быстро вернуть трудоспособность и миновать опасные последствия.
Физиотерапия после хирургии
Физиотерапия – еще одна главная и неотъемлемая часть реабилитационной программы, которая базируется на:
- электромиостимуляции;
- ионофорезе;
- тепло- и магнитотерапии;
- диадинамотерапии;
- лазеролечении;
- нейростимуляции.
Во время процедуры.
Преимуществами всех вышеперечисленных тактик являются локальное избирательное воздействие и способность производить лечебное действие на глубокие ткани. Данные способы оказывают иммуностимулирующий, противовоспалительный, противоболевой эффект. Кроме того, физиолечение активизирует местное кровообращение, лимфоотток и метаболизм, оптимизируя доставку кислорода и важных питательный веществ к проблемным тканям, благодаря чему прооперированная зона быстрее восстанавливается, а операционная рана заживает в короткие сроки. В середине или конце реабилитации назначаются сеансы массажа, мануальной терапии, акупунктуры.
Ортопедические корсеты
Ношение фиксирующих ортопедических корсетов – важное требование для пациентов, перенесших операционную процедуру на позвоночнике. Их применение обеспечит успешную реабилитацию за счет разгрузки и защиты слабого отдела от возможных повреждений в момент физической активности. Но носить иммобилизационные приспособления нужно строго по установленному врачом времени (не дольше), обычно 3-6 часов в сутки, так как слишком продолжительное обездвиживание конкретной области может спровоцировать мышечную атрофию. Продолжительность применения корсетов у всех людей разная, все зависит от тяжести проведенного хирургического сеанса. После серьезных вмешательств, возможно, потребуется использовать такое изделие минимум 6 месяцев, а после несложных операций – в среднем 1-2 месяца.
Пример корсета.
Реабилитация после удаления выпячивания
Потихоньку вставать и ходить после удаления грыжи, как показывают отзывы, разрешается достаточно рано, зачастую уже на следующие сутки. Что касается основных реабилитационных мер, о них мы уже рассказали, рекомендовать же режим физической активности, медикаментозное и физиотерапевтическое обеспечение должен исключительно лечащий врач. Единой схемы постоперационного лечения, одинаково подходящей всем, не существует. Сколько времени, а именно конкретно дней, продлится дальнейшее восстановление, решает тоже специалист, основываясь на клинические данные и индивидуальные критерии подопечного. Поэтому со своей стороны мы лишь можем озвучить основные ограничения в момент реабилитации, которые безукоризненно должен соблюдать пациент, которому удалили межпозвонковую грыжу.
На послеоперационных этапах строго запрещается:
- сидеть, ограничений по сидению придерживаются минимум 3 недели, в отдельных случаях 6 недель;
- долго задерживаться в положении сидя, когда будет разрешено сидеть;
- ходить, сутулясь или прогибая спину;
- поднимать тяжести, весом более 3 кг;
- наклоняться, вращать корпусом, делать резкие повороты туловища;
- бегать, прыгать, совершать махи ногами, подтягиваться;
- форсировать интенсивность и длительность любого вида тренировки из ЛФК;
- самовольно отменять упражнения или вводить новые;
- заниматься, если возник болевой синдром или неприятные ощущения усилились (нужно срочно поставить врача в известность!)
- садиться за руль автомобиля, этот запрет снимается только доктором.
Выпячивание подлежащее хирургическому удалению.
Когда удаляют полностью диск, нередко в освобожденную межпозвонковую полость помещают имплантат, скрепив позвонковую пару стабилизирующей системой. В позвоночник вставлены титановые болты для прочной фиксации поперечного стабилизатора, который в свою очередь будет отвечать за правильное положение относительно хребтовой оси смежных костных тел. Вкручивание болтов осуществляется через дужку в тела позвонков. Современная металлоконструкция обычно представлена динамическими болтами, что позволяет сохранить подвижность прооперированного уровня, максимально приближенную к норме.
Пример такой операции на рентгене.
Однако таким пациентам, скорее всего, понадобится около недели провести в кровати. Затем нужно будет под наблюдением методиста-реабилитолога очень усердно трудиться, безукоризненно выполняя все, что он говорит. Тогда адаптация к вживленному имплантату пройдет успешно, и вы постепенно вернетесь к полноценной активности, даже сможете заниматься спортом.
Где пройти восстановление
Итак, вам выполнили операцию на спине, вы прошли раннее стационарное лечение, и вас выписали. Кстати после некоторых оперативных вмешательств, в частности после несложной миниинвазивной процедуры, из больницы отпускают достаточно рано, иногда даже в тот же день, когда была оказана основная хирургическая помощь. При выписке каждый пациент получает главные рекомендации от врача. Можно посещать поликлинические процедуры и занятия ЛФК по месту жительства, хотя они в отечественных медучреждениях предоставляются на уровне ниже среднего, поэтому прогноз на благополучный исход – 50/50. В связи с этим лучше оформиться в хороший реабилитационный центр, что обеспечит вам более грамотное, а, следовательно, быстрое и неосложненное негативными явлениями восстановление. Потом нужно будет посетить санаторий, примерно через 4-6 месяцев после операции, в дальнейшем лечиться в санаторно-курортных условиях необходимо в идеале 2 раза в год, в крайнем случае – 1 раз в год.
Помните, что некомпетентные манипуляции с позвоночником могут стоить вам слишком дорого и могут привести к инвалидизации, зачастую к необратимой утрате двигательного потенциала не только спины, но и ног или рук. Хотим предупредить, что сегодня слишком многие частные клиники на территории России стали специализироваться на методиках Бубновского, причем недостаточно профессионально. Поэтому мы не советовали бы вам не рисковать своим здоровьем, обращаясь в подобные центры, тем более что такая тактика после вмешательства на позвоночном столбе – это не ваш вариант. Так куда же отправиться, чтобы и по цене было не накладно, и получить по-настоящему высокоспециализированную медпомощь?
Повсеместно славятся клинические заведения Чехии, хоть хирургической направленности, хоть реабилитационного профиля. Все медучреждения Чехии, будь-то стационар или санаторий, оснащены современным высокотехнологичным оборудованием самых передовых моделей, укомплектованы только отборным медперсоналом с высокой квалификационной степенью и богатым практическим опытом. Уровень оказываемых услуг – от хирургии до реабилитации – здесь ничем не хуже, чем в Израиле или Германии. При этом цены на лечебные программы в Чехии на порядок ниже от израильского или немецкого медсервиса, примерно в 2-2,5 раза. Возьмите себе на заметку, это – единственное европейское государство, которое идеально подходит нашим медицинским туристам. В Чешской Республике лечат по всем мировым стандартам и стоимость вполне адекватная.
Cрок реабилитации после операции на позвоночнике
Градация основных этапов и сроки достижения тех или иных восстановительных задач могут быть различными. Попробуем все же примерно сориентировать, сколько длится реабилитация после распространенных операций на позвоночнике.
- Какой срок ориентировочно занимает период восстановления после дискэктомии, выполненной посредством микроскопа или эндоскопа? После обоих вмешательств, при которых межпозвонковый диск сохранялся, он примерно одинаковый – в среднем 2-2,5 месяца.
- После процедуры спондилодеза, когда выполняется трансплантация костного фрагмента и транспедикулярная фиксация, потребуется восстанавливаться от 3-х и более месяцев. Подробная реабилитация расписана на очень многих ресурсах. Но учтите, что данная техника хирургии подразумевает сложнейшее вмешательство, после которого восстанавливающие мероприятия должны пройти безупречно под тщательным врачебным контролем, а не под руководством интернет-советов!
- Если была сделана вертебропластика, отзывы свидетельствуют, что дальнейший курс специальной послеоперационной терапии обычно составляет 2 месяца. Но даже такой щадящий и быстродействующий операционный процесс, выполняемый при компрессионных переломах, может потребовать продления оздоровительных сроков, особенно у пожилых людей.
- После процедур вапоризации диска лазером или холодной плазмой для
