Разрыв связок позвоночника крестцовый отдел

Разрыв связок позвоночника сам по себе практически никогда не возникает. Обычно такая патология связана все же с наличием травм, типа вывихов и переломов. Механизм появления разрыва сходен с тем, как происходит растяжение. Место локализации в силу анатомических особенностей позвоночника чаще всего располагается в районе шеи и поясницы.
Связки – это прочные и плотные участки соединительной ткани, которые помогают ограничивать амплитуду движений, а также соединяют кости между собой. В позвоночнике находится несколько групп связок, и прежде всего нужно упомянуть о передней продольной и задней продольной связке (это длинные образования). Также имеется группа коротких связок, куда входят желтые, межостистые, межпоперечные, надкостистая и выйная связки.
Симптоматика разрывов связок позвоночника
Что касается симптомов, то они следующие. Прежде всего, это болевой синдром. Он может быть как слабым, так и ярко выраженным, все зависит от степени повреждения. Также в зависимости от места поражения боль может локализоваться в разных местах (шея, поясница, туловище).
Если повреждена область шеи, то, помимо боли, здесь чувствуется напряженность мышц и тугоподвижность. Человеку трудно наклонять голову в сторону. В редких случаях ощущаются тошнота, рвота и головокружения.
Если страдает грудной отдел, то боль, скованность и напряжение будут локализованы в районе спины. При кашле также может появиться дискомфорт. На осмотре часто выявляется сколиоз, а также проблемы с наклоном в одну из сторон.
Когда травмированы связки на уровне поясницы, то боль может появляться не только в этой области, но и отдаваться в ягодицы и в заднюю часть бедра. А кроме этого, в отдельных случаях пациенту становится сложно наклоняться и поднимать ноги.
Степени патологии
Специалисты выделяют три степени повреждения связок. Первая ставится тогда, когда произошел разрыв или отрыв некоторых волокон. Вторая подразумевает частичный разрыв связки, а третья, соответственно, ставится, когда связка полностью разорвана.
Также существует несколько степеней напряжения. Первая связана с физическими нагрузками и возникающей после них болью. Вторая — боль появляется непосредственно при физической нагрузке и после нее, но не влияет на работу. Третья степень схожа со второй, но здесь уже человек жалуется на дискомфорт в процессе выполнения работы. При четвертой степени напряжения человека мучают постоянные боли, которые мешают ему вести привычный образ жизни.
Диагностика и лечение разрывов связок позвоночника
Диагностируется подобное повреждение при обращении к хирургу или травматологу. Иногда разрыв виден при наружном осмотре за счет гематомы и опухоли в месте разрыва. Специалисты обязательно уточнят диагноз и исключат перелом с помощью рентгена. Далее необходимо УЗИ связок, иногда – МРТ.
В качестве первой помощи при разрыве связок позвоночника на область травмы накладывается холод.
После осмотра т постановки точного диагноза врач может назначить консервативное или хирургическое лечение. В первом случае человеку важно обеспечить покой, а также держать охлаждающий компресс некоторое время (обычно это несколько часов) на области повреждения. В то же время врач вводит обезболивающее (эта процедура может повторяться в дальнейшем), а после пациента укладывают на твердую поверхность (поза может варьироваться в зависимости от локализации травмы). Все нагрузки следует максимально снизить. На область поражения накладывается давящая повязка, например, корсет. Также в списке рекомендаций здесь может оказаться фитотерапия, внутривенное введение медикаментов (обычно это анальгетики) и прием нестероидных противовоспалительных средств. Далее идут лечебная физкультура и некоторые другие реабилитационные мероприятия.
Операция нужна обычно только в том случае, если выявляется полный разрыв сухожилия. В таком случае хирург сшивает порванные связки.
При любом разрыве связок, как правило, дается благоприятный прогноз. Главное — вовремя обратиться к специалисту, чтобы получить адекватное лечение. Если же отложить лечение надолго, то у пациента в дальнейшем могут появиться симптомы, схожие с люмбаго или остеохондрозом, он будет испытывать трудности с разгибанием и сгибанием.
Источник

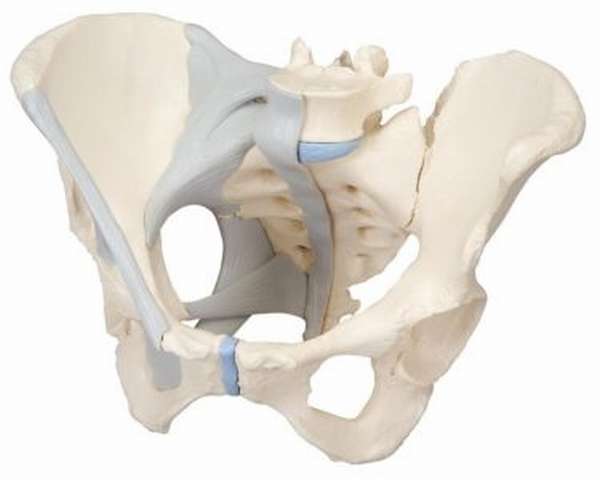
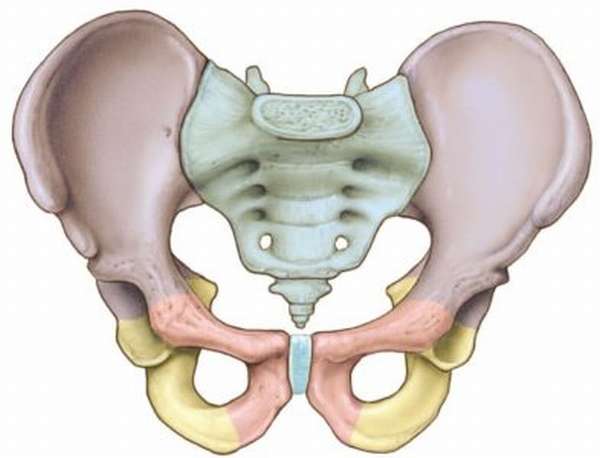
Опорно-двигательная система человека сложный многоуровневый механизм, в котором задействованы разные структуры: кости, мышцы, связки, сухожилия. Проблемы и нарушения в любом из элементов структуры приводят к болям, снижению комфорта, ограничению свободного движения. Основой системы служит позвоночный столб. Верхние отделы позвоночника более подвижны. Позвонки в них связанны между собой дисками, мышечной тканью, связками, сухожилиями. Для обеспечения дополнительной прочности в копчиковом, крестцовом отделах позвонки срастаются, образуя цельные элементы, в которых важную роль играют крестцово-бугорная и другие связки подвздошной области.
Анатомия
В крестцовой области выполняется соединение с ногами, так называемый пояс нижних конечностей. Соединение позвоночника с подвздошными костями выполняется связками крестцово-подвздошного сустава. Благодаря ему возможно поддержание человеческого тела в вертикальном положении. Эта сцепка малоподвижна, достаточно крепка, чтобы выдерживать высокие физические нагрузки.
Функции удержания костных элементов в физиологическом положении выполняют:
- подвздошно-люмбальная связка: крепится к пятому поясничному позвонку и подвздошному гребню, укрепляет сустав,
- межкостные КПС: крепкие и длинные, выполняют фиксацию костей, обеспечивают ось вращения, место расположения от крестца до бугристости подвздошной кости,
- дорсальные КПС включают в себя задние длинные и короткие элементы связок,
- вентральные или передние, в комплексе с дорсальными КПС позволяют совершать вращательные движения, укрепляют физиологическое соединение.
Соединение костей таза с крестцовым отделом позвоночного столба выполняют связки:
- крестцово-бугорная (КБС),
- крестцово-остистая (КОС).
Обе одной стороной крепятся к крестцу. КБС другим концом прикреплена к седалищному бугру (на что также указывает ее название), КОС, более короткая, другой стороной крепится к подвздошной кости. Ограничивают большое и малое седалищные отверстия, по которым проходят нервные и сосудистые пучки, выходящие из малого таза. Иннервация суставной капсулы возможна благодаря ветвям сплетений, происходит в поясничном и крестцовом отделах позвоночника.
В кровоснабжении участвуют артерии:
- поясничная,
- подвздошно-поясничная,
- наружная крестцовая.
Отток крови выполняют венозные сосуды с одноименными названиями.
Причины болевых ощущений
Воспалительный процесс, затрагивающий крестцово-подвздошный сустав (КПС) в медицинской терминологии называется сакроилеитом. Он характеризуется болями различной интенсивности в нижних отделах позвоночного столба. К сожалению, этот процесс не проявление отдельного заболевания, он является лишь симптомом, развивающимся на фоне других, более серьезных патологий организма.

Провоцирующие факторы можно разделить на:
- механические, включающие в себя последствия травм, ушибов,
- инфекционные поражения нервных волокон и следствие действия токсинов,
- метаболические нарушения в организме, возможны при неправильном образе жизни (алкоголизм, наркомания и т.п.), также могут возникать по причине тяжелых заболеваний, ведущих к нарушению обмена веществ (сахарный диабет, болезни желез внутренней секреции, аутоиммунные заболевания),
- дегенеративные процессы, в этой области проявляются обызвествлением связочного аппарата – лигаментозом,
- воспалительные процессы органов, расположенных в малом тазу (болезни прямой кишки, гинекологические проблемы у женщин, урологические заболевания мужчин),
- невралгии волокон и их структур, ответвлений, расположенных в пояснично-крестцовом отделе (в патологическом процессе могут страдать передние крестцово-подвздошные, другие элементы суставного аппарата),
- заболевания позвоночника, приводящие к изменению плотности позвонков, дегенеративные заболевания межпозвоночных дисков, грыжи, остеохондроз,
- анкилозирующие спондилоартриты, к ним относят заболевания, разрушающие ткань межпозвоночных дисков, возможно поражение других суставов, выполняющих осевые функции,
- ревматологические болезни.
Боли в области крестца врачи называют сакродинией. При ее возникновении требуется обращение к медикам, это необходимо для определения области локализации воспалительного процесса. Также важно определить, задета ли межкостная, дорсальная крестцово-подвздошная связка или поражены другие элементы КПС. Вовремя не диагностированное заболевание ведет к ограничению подвижности позвоночника, в дальнейшем, возможна инвалидизация пациента.
Симптомы

При травмах, растяжениях связок крестцово-подвздошного сустава пострадавший ощущает боль, более интенсивную при обширном повреждении мягких тканей, переломах, нарастающую в движении из-за трения отдельных частей поверхностей сустава, пострадавших в результате травматического повреждения. Видимыми симптомами выступают покраснения, отеки, гематомы. Результатом непрямого повреждения КПС могут быть нарушения органов малого таза, брюшной и грудной полости, переломы костей (тазовых, бедренных, больших берцовых).
При поражении связок крестцово-подвздошного и других элементов сустава в результате инфекционных процессов, токсического воздействия продуктами жизнедеятельности и распада патогенов, вызвавших заболевание, клиническая картина мультисимптомна.
Процесс быстро распространяется, воспаляется суставная сумка, происходит изменение структуры хрящевой ткани, отложение нитей фибрина, раздражение нервных окончаний продуктами распада. Боль, которую ощущает пациент, усиливается при пальпации или попытке двигать нижними конечностями. Результатом интоксикации также становится повышение температуры тела больного. Возникают абсцессы.
Картина заболевания может меняться в зависимости от патогенного агента, вызвавшего заболевание.
Методы диагностики
При поступлении пациента в медицинское учреждение врач приемного отделения проводит опрос. Сбор анамнеза необходим для установления этиологии заболевания, определения психического здоровья обратившегося для исключения психологических нарушений.

Врачу важно знать, как давно заболел человек, имеется ли дискомфорт при мочеиспускании, затруднения, болезненность во время дефекации, сексуальная дисфункция, проблемы гинекологического или урологического характера, боли в области грудной клетки. Визуальный осмотр и пальпация помогают уточнить локализацию болезни.
Диагностировать боль в подвздошно-поясничной и других связках возможно при пассивном движении сустава. При проведении такого теста мышцы не напряжены либо находятся в минимальном тонусе. Для определения боли в крестцово-бугорной связке доктор сгибает колено пациента под углом 90 градусов и доводит коленную чашку к одноименному с согнутой ногой плечу больного. Данный тест позволяет исключить воспаление в мышцах, идентифицировать заболевания суставов. В случае нарушений в КБС ощущается боль, распространяющаяся по задней поверхности бедра. Проведение всего комплекса связочных тестов необходимо, чтобы уточнить, какая из структур КПС поражена, возможно, одновременное повреждение нескольких связок подвздошного сустава.
Для инструментальной диагностики используется рентгенография. Проведение этого исследования является обязательным для пациентов с сакроилеитом.
Лечение
Грамотное лечение возможно только после постановки диагноза. Определяющим фактором в направлении консервативной терапии, назначении хирургических процедур служит причина, вызвавшая боли в крестце, связках поясницы, повлекшая за собой сбой в работе связочного аппарата.
Переломы тазовых костей, сопровождающиеся нарушением КПС, ее элементов, передней, дорсальных крестцово-подвздошных связок, требуют госпитализации, длительного стационарного лечения.
После определения инфекционной природы болезни назначается специфическая антибиотикотерапия. Дополнительно оказывают симптоматическую медикаментозную помощь, по показаниям возможно применение различных фармакологических групп препаратов (анальгетики, антигистаминные, противовоспалительные и др.). Применяется введение препаратов в полость сустава, суставной сумки.
Рекомендован постельный режим либо режим строгого ограничения физических нагрузок, ношение бандажа, применяется мануальная терапия.
В случаях абсцессов рекомендовано проведение хирургических вмешательств (вскрытие, очищение гнойников в ягодичной области). По показаниям применяется инструментальная стабилизация осколков костей, выполняется костная трансплантация.
Источник
Острое растяжение мышц и связок поясничного и пояснично-крестцового отделов позвоночника.
Растяжение мышц и связок нижнего отдела спины — одна из наиболее распространенных причин обращения. Причем среди пациентов встречаются, как молодые люди 20 лет, так более старшего возраста. Как нетрудно догадаться, мужчины обращаются чаще мужчины, в основном из-за большего объема выполняемой ими физической работы.
Почему именно поясница?
В силу анатомических особенностей поясничный и пояснично-крестцовый отделы наиболее уязвимы для растяжений и микротравм. Именно к этим отделам спины прикладываются значительные осевые, ротационные, горизонтальные и сгибающие силы. А значит и нагрузка на данный отдел максимальная!
Симптомы?
Обычно пациенты с таким видом травм жалуются в основном на боль, появившуюся после определенного рода деятельности, на скованность, усиление боли при движении, кашле. Однако, возможно ситуация, когда имеется временная задержка всех этих симптомов. Боль практически непрерывна и частично ослабевает в состоянии покоя. Движение туловищем ограничено практически во всех направлениях, но особенно уменьшено разгибание и наклонов в сторону, противоположную травме. При выраженном спазме любое движение в теле или в ногах вызывает сильную боль . Через 3-5 дней, по мере улучшения состояния, появляется возможность более активных движений. Обычно к этому моменту пациенты и попадают к врачу.
Из-за чего происходит растяжение и защемления?
Все эти «силы» вы прекрасно знаете:
- подьем тяжести в полусогнутом положениии,
- домашняя уборка в режиме «аврал»,
- перемещение тяжелой мебели, холодильников, диванов,
- перекопка земли, работа ручной газонокосилкой и т. д.
Однако, часто приступ вызывает недоумение – «я не выполнял тяжелую физическую работу, я обычный офисный работник, почему ЭТО со мной случилось?».
Вы удивитесь, но растяжение может произойти при интенсивном чиханье, резком повороте, попытке удержаться в метро или автобусе при резком неожиданном движении тела, может произойти кратковременное резкое усиленное сокращение мышц и связок нижнего отдела спины.
Основная часть нагрузки в этом случае приходится на пояснично-крестцовый отдел, состоящий из подвижной поясничной части и практически неподвижного крестца. Наиболее часто при этом страдают мышцы позвоночника, связки, а также возможно повреждение суставный капсул с небольшими подвывихами, которые слишком малы, чтобы их выявить рентгенологически.
Как уберечься?
Описанные выше повреждения в принципе возможны у любого человека, но существует несколько предрасполагающих факторов, увеличивающих риск данных повреждений. К таким фаторам относятся:
- ожирение,
- слабый тонус мышц живота,
- выраженная сутулость или грудной кифоз,
- сон на животе на высокой подушке,
- поднятие или перемещение тяжестей в полусогнутом положении.
В зону риска также входят женщины, носящие высокие каблуки или период беременности.
К кому обратиться?
При резкой или ноющей боли в пояснице самым разумным шагом будет записаться к врачу невролога или мануальному терапевту. Специалист сможет точно определить область повреждения и быстро снять острый болевой синдром. Для полного излечения может понадобиться 2-3 сеанса.
Источник

ТОП 10:
Болъ в пояснице приблизительно в 80-90 % случаев обусловлена повреждениями мышц и связок пояс-нично-крестцовой области, которые возникают при подъеме тяжестей, падениях, резких движениях. Если боль появляется остро и связана с конкретной травмой, то употребляют термин «разрыв» (связок, мышц), тогда как при постоянной боли, обусловленной стереотипными повторяющимися микротравмами, используют термин «растяжение».
Повреждение околопозвоночных мышц и связок приводит к рефлекторному мышечному спазму, который может быть связан с триггерными точками. Боль носит тупой и ноющий характер, иногда иррадиирует в ягодицу или бедро. Как правило, заболевание разрешается самостоятельно в течение 1-2 нед. Лечение симптоматическое — покой и анальгетики внутрь.
Крестцово-подвздошный сустав особенно уязвим при ротационном механизме травмы. Острое или хроническое повреждение может привести к растяжению связок или подвывиху сустава. Боль, источником которой служит этот сустав, распространяется по задней поверхности подвздошной области и иррадиирует в бедро и по задней его поверхности до колена. Болезненность при пальпации и сдавлении сустава позволяет подтвердить диагноз. Внутрисуставная инъекция раствора местного анестетика носит диагностический характер и иногда может давать лечебный эффект. Боль существенно облегчается инъекцией в сустав местных анестетиков, как с диагностической целью, так и с лечебной. Польза внутрисуставного введения кортикостероидов не доказана.
ДЕГЕНЕРАТИВНЫЕ ИЗМЕНЕНИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ
На межпозвонковые диски приходится не менее трети осевой нагрузки на позвоночник. Центральная часть диска состоит из эластичного вещества и называется студенистым ядром (nucleus pulposus). С возрастом и после травм студенистое ядро постепенно замещается фиброзной тканью и теряет свою эластичность. Студенистое ядро окружено фиброзным кольцом, которое истончается сзади, а сверху и снизу покрыто хрящевыми пластинками. Боль при дегенерации диска может быть обусловлена двумя механизмами: 1) выпячиванием или выпадением студенистого ядра в заднем направлении; 2) уменьшением высоты диска, в результате чего компенсаторно образуются костные разрастания (остеофиты) на краях тел смежных позвонков. Чаще всего подвергаются дегенерации межпозвонковые диски в поясничном отделе, потому что именно этот отдел позвоночника является самым подвижным, а толщина задней продольной связки минимальна на уровне LII-LV.
Грыжа диска
Дегенеративные изменения и ослабление фиброзного кольца и задней продольной связки приводят к смещению студенистого ядра в заднем направлении, т. е. в позвоночный канал. Выделяют такие формы грыжи диска, как выбухание, выпячивание и выпадение диска. Как правило, клиническая симптоматика развивается в результате форсированного сгибания. В подавляющем большинстве случаев (90 %) грыжи диска локализуются на уровне LV-S1 (85 %), LIV-LV и LIII-LIV. Чаще всего возникает заднелатеральная грыжа диска, которая приводит к сдавлению корешков спинномозговых нервов, что вызывает боль в пояснице, иррадиирую-щую в соответствующий дерматом (радикулопа-тия). Иногда для обозначения этого болевого синдрома используют термин «ишиас», потому что при сдавлении корешков нижних поясничных спинномозговых нервов боль распространяется вдоль седалищного нерва. Если вещество диска выходит за пределы фиброзного кольца и задней продольной связки, то его свободные фрагменты (секвестры) вклиниваются в позвоночный канал или в межпозвонковое отверстие. Кроме того, боль может быть обусловлена высвобождением гликопротеидов из дегенерированных дисков. Реже диск или секвестр смещаются в заднемедиальном направлении, что вызывает сдавление конского хвоста в дуральном мешке, проявляющееся болью с обеих сторон, задержкой мочи, а иногда и недержанием кала.
Как правило, боль возникает при поднятии тяжестей. К провоцирующим факторам, которые обостряют боль, относятся наклоны, поднятие тяжестей, длительное пребывание в положении сидя, повышенное внутрибрюшное давление (например, при чихании, кашле, натуживании). Обычно боли ослабевают в положении лежа. Онемение и мышечная слабость свидетельствуют о радикулопатии (табл. 18-18). Выпячивание диска через заднюю продольную связку может вызывать боль в пояснице, иррадиирующую в тазобедренный сустав и ягодицу. Симптомы натяжения позволяют выявить сдавление нервного корешка. Например, подъем выпрямленной ноги на стороне поражения вызывает в таких случаях боль. Для оценки динамики необходимо отметить угол сгибания в тазобедренном суставе, при достижении которого возникла боль. Тыльное сгибание стопы приводит к дополнительному натяжению ветвей пояснично-крестцового сплетения и усиливает боль. Боль при подъеме ноги на непораженной стороне является даже более достоверным симптомом сдавления нерва.
Рентгенографию поясничного отдела позвоночника проводят в переднезадней, боковой и косой проекции. У пожилых пациентов показана изотопная сцинтиграфия костей для исключения злокачественной опухоли. Хотя наиболее чувствительной методикой для диагностики грыжи диска является MPT, костные структуры лучше визуа-лизируются с помощью KT. Рентгенологические данные необходимо соотносить с клинической картиной, потому что изменения при KT u MPT выявляются у 30-40 % здоровых людей, не имеющих симптомов грыжи диска. Компьютерная томография с применением миелографии — наиболее чувствительная методика для выявления сдавления нерва.
ТАБЛИЦА 18-18. Радикулопатии позвонкового диска
| Локализация грыжи диска | |||
| LIII-LIV(нерв L4) | LIV-LV (нерв L5) | LV-SI (нерв S1) | |
| Иррадиация боли | Переднелатеральная поверхность бедра, переднемедиальная поверхность голени до голеностопного сустава | Латеральная поверхность бедра, переднелатеральная поверхность голени, медиальная поверхность тыла стопы, особенно между первым и вторым пальцами | Ягодица, задняя поверхность бедра, заднелатеральная поверхность голени, латеральная поверхность тыла и подошвы стопы, особенно между четвертым и пятым пальцами |
| Мышечные нарушения | Затруднены движения четырехглавой мышцы бедра | Затруднено тыльное сгибание стопы | Затруднено подошвенное сгибание стопы |
| Ослабленный рефлекс | Коленный | Нет | Голеностопный |
Как правило, заболевание завершается выздоровлением не позже чем через 2 мес. У 75 % больных, даже при радикулопатии, удается устранить боль консервативными нехирургическими методами. Выделяют следующие цели лечения: 1) облегчение боли; 2) реабилитация и восстановление трудоспособности; 3) улучшение общей физической формы. При острой боли показаны полный постельный режим в течение 3 дней и анальгетики. Соблюдение постельного режима приводит к стиханию обострения. Высокоэффективными являются нестероидные противовоспалительные препараты. При сильной боли показан короткий курс лечения опиоидами. После стихания обострения больному следует назначить восстановительное лечение и лечебную гимнастику. Полезна физиотерапия, включая местное применение тепла и холода, массаж. При рефрактерной боли показаны введение кортикостероидов в эпидуральное пространство pi хирургическое вмешательство. Если показания к операции определены правильно, то ламинэктомия ускоряет выздоровление и снижает риск рецидива.
Если боль сохраняется дольше 3 месяцев, то ее расценивают как хроническую, что требует мульти-дисциплинарного подхода. Очень важным компонентом в реабилитации становится физиотерапия. Могут быть эффективны нестероидные противовоспалительные препараты и антидепрессанты. Поддерживающие пояса не рекомендуются, потому что они ослабляют околопозвонковые мышцы.
Источник
