Реабилитация при болезнях позвоночника

На сегодня снижением физической активности или, по-научному, гиподинамией, страдает каждый пятый человек. Со временем неправильный образ жизни оказывает негативный удар по здоровью человека, в частности, по опорно-двигательной системе.
Далее пациента могут мучить боли в спине, образовавшиеся на фоне дегенеративно-дистрофического заболевания – остеохондроза. Данная патология лечится весьма затруднительно и в будущем может проявиться опять. Чтобы не случилось рецидива, медиками рекомендуется реабилитация при остеохондрозе. Как она проводится?

Осмотр позвоночника специалистом
Что такое остеохондроз?
Это не смертельное, но довольно серьезное заболевание, сопровождающееся регулярными болями в шейном, грудном или поясничном отделе позвоночника. Для патологии характерен прогресс, который грозит инвалидностью.

Часто встречающиеся дегенеративно-дистрофические заболевания позвоночника
Понятие «остеохондроз» — очень собирательное, оно включает в себя дегенеративные изменения дистрофического характера в глубоких мышцах спины, связках и межпозвоночных дисках. Хребет, являющийся главной опорой человеческого организма, основой нервной и мышечной системы, постепенно утрачивает свои функции.
Таким образом, пациент ощущает боль в области шеи, между лопатками, пояснице, также непрятные ощущения могут отдавать в плечо, руку, верхнюю часть бедра. При дальнейшей динамике остеохондроза подключаются другие симптомы, такие как онемение конечностей, регулярные мигрени, нарушение функции внутренних органов на фоне снижения иннервации спинномозговых сегментов.

Болью в спине страдает каждый пятый человек
Межпозвоночные диски, утрачивая амортизационную функцию, начинают «проседать» и смещаться, ущемляя нервные корешки. Это начальная стадия грыжи. Далее, в результате неравномерной нагрузки на организм или травмы происходит разрыв фиброзного кольца, который сопровождается болью.
Таким образом, и развивается межпозвоночная грыжа, считающаяся одним из серьезных заболеваний позвоночника. Это все можно избежать, если обратиться к специалисту на стадии остеохондроза, своевременно пройти курс лечения и обязательно – реабилитацию.
Какие мероприятия входят в программу по восстановления позвоночника?
Проводится реабилитация после операции по поводу остеохондроза, а также снятия острой боли. Многие пациенты считают, что основной этап – это лечение, а восстановление – это второстепенное, поэтому проводить его можно в домашних условиях. На самом деле это не так, подробнее о лечении остеохондроза позвоночника.
Рекомендуется восстановление позвоночника проводить в санатории или в специализированных реабилитационных центрах. Если у пациента нет такой возможности, то специалист назначает ряд ежедневных процедур, которые выполняются на базе поликлиники.

Дегенеративно-дистрофические нарушения в хребте
Стандартные методы реабилитации при остеохондрозе – это массаж, лечебная гимнастика, вытяжение и физ. процедуры.
Восстановительные лечебно-профилактические мероприятия способствуют:
- укреплению мышечного корсета;
- повышению эластичности дисков;
- снятию ограничения подвижности;
- устранению асимметрии и искривления осанки;
- аккуратному восстановлению глубоких мышц.
Важно! Медицинская реабилитация остеохондроза должна повторяться раз в 6-12 месяцев (если есть необходимость, то раньше). В противном случае заболевание может вновь «проснуться» и вызвать более тяжелые осложнения, лечение которых возможно только оперативным путем.
Массаж
При остеохондрозе возникает спазм поверхностных и глубоких мышц спины, приводящий к неправильному фиксированию позвонков. Повышение тонуса мышечных волокон является одной из причин возникновения боли. Правильный массаж способен устранить патологических спазм, в результате чего восстанавливается подвижности позвонков.

Проведение профессионального массажа – путь к здоровой спине
Также с помощью ручного воздействия на спину можно добиться положительных эффектов:
- Улучшения кровоснабжения и иннервации позвоночника, спинномозговых нервов и корешков. Таким образом, тормозится развитие патологии. Кроме того, восстанавливается функция внутренних органов (головной мозг, сердце, легкие, почки и т.п.), которые страдали от недостаточного кровообращения.
- Оттока лимфы из мягких тканей спины. Снижается отечность, устраняются воспалительные процессы.
- Остеохондрозу подвержены люди, страдающие слабостью мышц спины. Массаж восстанавливает подвижность и силу в атрофированных мышечных волокнах. Это способствует укреплению мышечного каркаса и предупреждает патологическую подвижность позвоночных тел в будущем.
Умелое выполнение массажа, особенно в начальной стадии заболевания, значительно улучшит общее состояние пациента. Такие негативные симптомы, как болезненность, нарушение подвижности и чувствительности станут менее выраженными либо исчезнут вовсе.
Чаще всего при остеохондрозе назначается именно классический массаж. Первые несколько сеансов проводятся в легком режиме, а в последующем – практикуются силовые и в то же время терпимые для пациента воздействия.
Интересно знать! Профессиональные спортсмены имеют хорошо тренированные, но перегруженные мышцы, в том числе и спины. Перенапряженные мышечные волокна препятствуют поступлению крови к позвонкам и соединительной ткани. Таким образом, реабилитация спортсменов с остеохондрозом позвоночника проходит несколько иначе. Например, массаж делается намного жестче, чем обычным пациентам.
Процедура массажа состоит из нескольких этапов. Вначале проводится поглаживание и растирание поверхностных тканей. На это отводится около десяти минут.
Далее применяются более существенные приемы, состоящие из выжимания, глубокого разминания, вибраций, постукиваний и ударений. Рекомендуемая длительность ручного воздействия – сорок минут.

Как правильно провести массаж. Наглядные схемы.
Важно! Реабилитация больных с остеохондрозом позвоночника должна проходить абсолютно безболезненно. Если во время массажа пациент ощущает боль, то он должен обязательно сообщить об этом специалисту!
Процедуру следует проводить в специализированном, хорошо освещенном кабинете, оснащенным массажным столом, умывальником, ширмой и т.п.
Массажные движения должны быть мягкими, направлены по ходу лимфатических и кровеносных сосудов. Растирание начинают с воротниковой области и шеи, постепенно опускаясь к пояснице и тазу. Если присутствует асимметрическое поражение, то массируют сначала здоровую сторону, а затем – больную.
Лечебная физкультура и гимнастика
Основной принцип лечения и профилактики остеохондроза с помощью ЛФК заключается в укреплении мышц спины.
Для этого практически всегда назначаются лечебно-гимнастические упражнения, являющиеся по своей сути физиологичными, следовательно, пациент может (при необходимости) самостоятельно регулировать силу и интенсивность. Таким образом, исключается переутомление, растяжение мышц и другие травмы, нежелательные при остеохондрозе.

Лечебная физкультура
Помните! Лечебная физкультура и гимнастика (особенно первые занятия) проводится только под контролем тренера! Самостоятельно подобранные упражнения могут привести к усугублению патологического процесса!
Основные принципы, которые обязательно учитываются во время упражнений:
- движения проводить плавно, без резких толчков и мышечных перенапряжений;
- при выполнении упражнений не должно возникать болевых ощущений, в противном случае сообщить тренеру и временно отказаться от выполнения данного упражнения;
- напряжение мышцы обязательно должно чередоваться с расслаблением;
- следите за дыханием: вдох при напряжении и выдох при расслаблении.
Лечебная гимнастика, на усмотрение лечащего врача, может быть назначена на этапе медикаментозной терапии, направленной на устранение болевого синдрома. Как правило, это очень простые движения. Когда обострение купировано, пациенту назначаются сложные упражнения и именно они предупреждают возвращение болезни.
Интересно знать! Многие больные интересуются у специалиста, как долго проводить лечебную гимнастику? Рекомендуется делать ее ежедневно на протяжении всей жизни. Ведь выполнение гимнастики – это борьба с гиподинамией, а гиподинамия, как уже было сказано в начале – основная причина развития дегенеративно-дистрофических патологий.
Основные лечебно-гимнастические упражнения:
- Стать ровно, руки на пояс, ноги на ширине плеч. Повороты головой. Вначале выполнять медленно и очень плавно, в левом направлении, а потом – в правом. Далее голову запрокиньте вниз, стараясь подбородком достать груди. Затем запрокиньте назад, направляя затылок к спине. Голову можно надавливать рукой, чтобы оказать сопротивление, тем самым улучшить напряжение в мышцах шеи.
- Сядьте на стул, подбородок слегка приподнимите. Головой сделайте упражнение, будто пишите цифру «0», затем «1», «2» и так далее до 10. Такую тренировку можно проводить несколько раз в день, чтобы расслабить мышцы шеи и снять напряжение в спине.
- Стать прямо, спину держать ровно. Далее принять сутулую позицию – плечи постараться как можно ближе привести друг к другу, подбородок опустить вниз. В таком положении зафиксироваться на десять секунд. Затем плечи развести, спину выровнять, постараться, чтобы лопатки коснулись друг дружки. Голову при этом запрокинуть назад, затылком постараться достать спины.
- В этой же позиции, выровнявшись, работаем плечами. Вначале поднимаем одно, потом его опускаем, то же делаем со вторым. Затем поднимаем два. Также можно сделать круговые движения в одну сторону, потом в другую. При этом можно задействовать лопатки – сводить и разводить их.
- Наклоны вниз. Ноги на ширине плеч, колени не сгибать. Сначала постараться коснуться пальчиками пола. По мере частоты выполнения данного упражнения растяжка будет увеличиваться, поэтому в дальнейшем до пола достаем ладонями и упираемся ими. Голову притягиваем к коленям, насколько это возможно.
- Принимаем позицию на четвереньках. Упражнение на баланс. Правую руку и левую ногу отводим в сторону. В данном положении находимся десять секунд. Затем принимаем стартовую позицию. Далее отводим в сторону левую руку и правую ногу. Также балансируем десять секунд. Упражнение выполнить пятнадцать раз.

Простые упражнения от боли в спине
Это наиболее распространенные упражнения, которые назначаются многим пациентам, так как они практически не имеют противопоказаний.
Но, как правило, специалистами назначается еще несколько движений, затрагивающие именно тот отдел позвоночника, в котором диагностирован остеохондроз (подробнее об этом смотрите видео в этой статье). Пятнадцать минут ежедневных упражнений позволит привести в порядок спину и забыть о болях в хребте.
Вытяжение позвоночника
Скелетное вытяжение может быть сухим, которое осуществляется под весом тела человека, лежащего в наклонной плоскости, а также подводным, в этом случае тракция проводится в условиях водной среды (бассейне). Оба метода имеют свои преимущества и широко используются при реабилитации.
Сухое вытяжение – это старый метод, применяемый при различных патологиях хребта, в том числе при остеохондрозе (средняя цена одного сеанса – 1300-1600 рублей).

Сухое вытяжение позвоночника
Суть аппаратной тракции заключается в том, что кратковременная или длительная тяга, воздействующая на хребет, устраняет мышечный спазм путем возвращения позвонков в естественное положение и выравнивания патологических изгибов позвоночника.
Тянущая сила не должна превышать 10% от массы тела, в противном случае пациент будет ощущать дискомфорт и даже может произойти травматизация. В настоящее время изобретены компьютеризированные аппараты, «работающие» с больными по той программе, которую задал специалист.
Такой метод является безопасным при остеохондрозе и в то же время этого вполне достаточно для достижения стойкого эффекта. Так, за одну процедуру тело человека вытягивается на один сантиметр, а при выраженных искривлениях – на три-четыре. А вот подводное вытяжение в медицине практикуется относительно недавно. Оно бывает вертикальным и горизонтальным, первое – используется чаще.
Успешность лечения в том, что теплая вода полностью расслабляет мышечные волокна, а за счет небольшой нагрузки на спину увеличивается расстояние между двумя соседними позвонками, что способствует улучшению кровообращения и трофики в межпозвоночных дисках. Средняя цена за одну процедуру – 1300-1700 рублей.
Бассейн для вертикального вытяжения используется достаточно глубокий – около 2-2,5 метров, чтобы тело человека полностью (не включая головы) в него поместилось. Больного перед погружением закрепляют ремнями к специальной стойке, для повышения эффективности иногда крепят грузик к ногам.

Вертикальное скелетное вытяжение
Горизонтальное подводное вытяжение проводят в неглубоких ваннах (смотрите фото). Тело пациента фиксируют к щитку, который устанавливают под определенным углом (чем ниже угол, тем больше нагружается хребет).

Горизонтальное скелетное вытяжение
Вытяжение проводится двумя способами: непрерывным, то есть тяга воздействует на хребет во время всей процедуры и переменным – поочередно проводится тракция и релаксация. Второй вариант считается более эффективным.
Физиотерапия
Целью физиотерапии при остеохондрозе является стимулирование регенеративных процессов в организме и снятие болевого синдрома. Физиопроцедуры считаются эффективным, но второстепенным методом лечения. Для них характерно очаговое воздействие на пораженные ткани, не оказывая негативного влияния при этом на соседние участки и организм в целом.

Аппаратное лечение
Таблица «Физ реабилитация при остеохондрозе».
| Метод | Краткое описание |
| Электротерапия | Это наиболее простой и доступный метод лечения позвоночника. Электротерапия включает в себя франклинизацию, низкочастотную, высокочастотную и импульсную терапию. Инструкция по использованию аппарата должна четко придерживаться медицинскими работниками, так как прибор подключается к электросети. Цель лечения – нормализация кровообращения, снятие мышечного напряжения, стимулирование трофических процессов и устранение болевого синдрома. |
| Амлипульс | На очаг поражения аппарат «Амплипульс» воздействует модулированными синусоидальными токами. С помощью данного метода физиотерапии можно достичь ряда лечебных эффектов: снижения боли, активации работы сосудодвигательного центра, улучшения трофики тканей, нейростимулирующего действия. |
| Магнитотерапия | Это метод альтернативной медицины, основанный на воздействии магнитного поля на человеческий организм. Под влиянием поля в клетках происходят определенные физико-химические реакции, которые стимулируют вещественный обмен в пораженном участке, расширяют кровеносные сосуды, снимают воспалительные процессы и спазмы, блокируют нервные рецепторы (благодаря этому снижается чувствительность и ослабляется боль). |
| Ударно-волновая терапия | Лечение заключается в воздействии регулируемыми инфразвуковыми ударными волнами, которые направляются точечно, при этом не повреждаются близлежащие участки. Механический упор ударной волны улучшает микроциркуляцию и процессы трофики на клеточном уровне в мышечных волокнах, хрящевых и костных тканях. Ударно-волновое лечение стимулирует выработку клеток соединительной ткани – фибробластов. |
Все методы реабилитации позвоночника назначаются в совокупности. Взаимодополнение лечебных мероприятий ускорит процесс выздоровления. Врач, на свое усмотрение, может назначить повторный курс спустя несколько недель или месяцев. Пациенту важно прислушиваться к рекомендациям, находить время на свое здоровье и полностью следовать предписаниям специалиста.
Источник
Реабилитация —это комплекс мероприятий, направленных на полное или частичное восстановление утраченных в результате заболевания функций или компенсация ограничений, вызванных затяжным хроническим процессом. Реабилитация нужна для предотвращения рецидива процесса, то есть в неё заложена профилактика. В реабилитационные мероприятия при заболеваниях позвоночника включают лечебную физическую гимнастику (ЛФК), массаж, вытяжение, физиотерапевтическое воздействие, и, конечно же, медикаментозную коррекцию патологических проявлений заболевания, то есть всё многообразие известных медицине лечебных средств и методик.
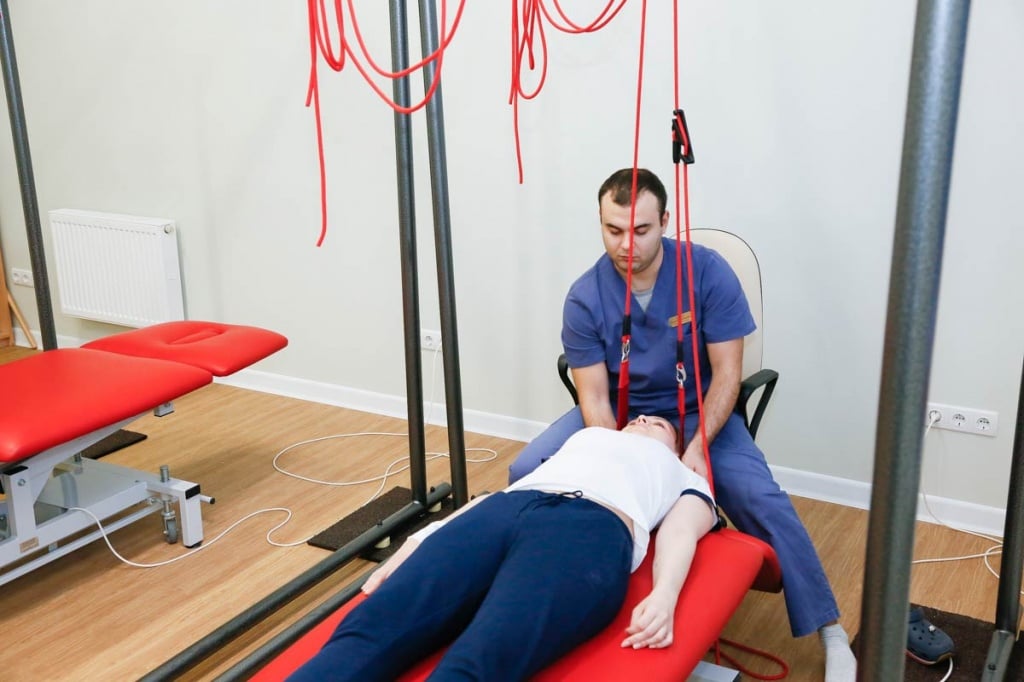
Когда начинать реабилитацию?
Правильная реабилитация при заболеваниях позвоночника должна начинаться, как только миновала угроза жизни. В принципе, при заболеваниях позвоночника, как правило, считается, что таковой угрозы нет. Но мы забываем, что от спинного мозга отходят нервы к абсолютно всем органам и системам, а когда и органы изношены, и от спинного мозга поступают не совсем адекватные нервные импульсы, не позволяющие органу правильно работать и задающие извращённый ритм органной жизнедеятельности, то впору опасаться за жизнь.
При дегенеративных, деструктивных и других заболеваниях позвоночного столба реабилитация должна начинаться сразу после регрессии острого процесса, как только снимается воспаление и отёк тканей, проявляющийся ярким болевым синдромом. Почему так рано? Задержка формирует дополнительное ограничение функциональных возможностей уже от бездеятельности.
Вспомните, как дрожат ноги и пропадает ощущение твёрдости почвы после нескольких дней лежания в постели с острым радикулитом, боли почти нет, а разогнуться сложно. Позвоночник становится как несмазанный механизм, а всего-то полежал пару дней почти без движений.
Реабилитация проводится на этапе стационарного лечения и после выписки — амбулаторно, она непрерывна и преемственна, то есть на пути следования пациента от обострения до полного выздоровления каждый занимающийся им доктор должен чётко представлять, что с пациентом происходило до встречи с ним. Каждый врач, участвующий в ведении пациента должен обязательно информировать своих коллег, принимающих больного, что было сделано и почему, а также о перспективах реабилитационной стратегии.
Что должны учитывать при проведении реабилитации?
Реабилитационные мероприятия направлены на причину заболевания. Заболевания позвоночника, как правило, имеют хроническое течение с периодами обострений и временами благополучия. Поэтому реабилитация требуется на любом этапе развития процесса: после лечения обострения, во время затишья для предотвращения рецидива или восстановления объёма движений.

Изменения в позвоночном столбе основаны на раннем старении межпозвонковых дисков, недостаточном кровоснабжении костной ткани, быстром стирании минимальных гиалиновых хрящей и постоянной, но незаметной, микротравме. Микротравма преследует позвоночник в транспорте при попадании в дорожные неровности и резком торможении, скачках лифтовой кабины, резких поворотах туловища, вынужденном положении на неудобном офисном стуле и даже во время сна на «неправильном» матрасе. А также влияет постоянное давление на позвоночник избыточного веса и недостаточная физическая активность, не позволяющая создать хороший мышечный каркас.
При определённых усилиях можно поддерживать оптимальный вес тела, постоянно заниматься физкультурой, но преодолеть старение позвоночника невозможно. Если нельзя сохранить позвоночник молодым со всей полнотой его функций, то существуют возможности восстановления и поддержания оптимального объёма движений, что также поможет избежать периодов обострения боли в спине.
На первом этапе, необходимо уменьшить боль. Для этого необходимо проконсультироваться у врача, начать медикаментозное лечение, ограничить движения, создать максимальный охранный режим — это обеспечит постепенное затихание воспаления, отека и уменьшение «ущемления» межпозвонковой грыжей нервного корешка. Затем приступают к максимально возможной ликвидации причины страдания, к примеру, лечению межпозвоночной грыжи, и формированию мышечного корсета, хорошо поддерживающего позвоночник.
Далее проводятся мероприятия по укреплению связочного аппарата позвоночного столба, что ограничит избыточные движения (вращения, сгибание) позвонков и усилит репаративные процессы. Необходимо учитывать и механизм возникновения боли в спине. Поэтому не всякую деформацию позвоночника требуется усиленно выправлять, стараясь вернуть юношескую прямоту спине. Отчасти деформация позвоночника — это компенсаторная реакция околопозвоночных мышц, берущих на себя часть его нагрузки и как бы защищающих позвонки.
На каждом этапе используют определённые методики и оборудование в сочетании с лекарственным воздействием. Применение нестероидных противовоспалительных препаратов помогает уменьшить реактивное воспаление окружающих тканей, десенсибилизирующие — противоаллергические средства снимут избыточную атаку собственной иммунной системы на свои нездоровые ткани. Для ликвидации отёчности тканей требуется применение препаратов, нормализующих кровообращение и отток лимфы, а также предотвращающих образование микротромбов в венозной системе.
Подбираются процедуры и мероприятия строго индивидуально, с учётом не только главного патологического процесса, вызвавшего боль в спине, но и организма вообще, сопутствующих болезней и индивидуальных физиологических особенностей. Кроме того, конечная цель реабилитации должна учитывать и социальную составляющую, к примеру, у работающего и пенсионера разная степень физической активности и несовпадающие жизненные задачи.

Кто осуществляет реабилитацию?
Каждый больной — индивидуальность со своими особенностями и их сочетанием. Ему требуется собственная программа реабилитации, учитывающая только его анатомо-физиологические возможности, патологические состояния, сопутствующие заболевания, реакцию организма на процедуры и сочетание их с лекарствами.
Качественная реабилитация — дело не одного специалиста, а мультидисциплинарной бригады. Во время стандартного лечения у больного есть лечащий врач, определяющий главный вектор диагностики и терапии, и этого достаточно. Реабилитацию осуществляет и невролог, и нейрохирург, и ортопед-травматолог, и физиотерапевт, и врач лечебной физкультуры, и массажист, и психолог, а ещё при повышении давления необходимы консультации терапевта, при сопутствующих заболеваниях сердца — кардиолога, эндокринолога — при сахарном диабете и не только.
Всей мультидисциплинарной врачебной командой управляет специалист по медицинской реабилитации, для качественной восстановительной терапии в необходимом объёме владеющий всеми перечисленными специальностями, но особенно хорошо именно реабилитацией вертеброневрологической патологии. И такой специалист Юсуповской больницы будет рядом с Вами возвращать Вас к активной и полноценной жизни.
Автор

Инструктор по лечебной физкультуре
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре

Логопед-дефектолог

Врач-невролог, к.м.н.

Врач-невролог, к.м.н.
Цены на реабилитацию при заболеваниях позвоночника
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
