Рефлюкс эзофагит и позвоночника
Содержание:
Рефлюкс-эзофагитом называют воспаление слизистой нижнего отдела пищевода, возникающее из-за частых и длительных обратных забросов в него агрессивного содержимого желудка. Он является одной из стадий заболевания, именуемого гастроэзофагеальной рефлюксной болезнью. По данным беспристрастной статистики 2% взрослых имеют рефлюкс-эзофагит, который чаще (в 2 раза) выявляется у мужчин.
Содержимое желудка состоит из пищи, слизи, желудочных пищеварительных ферментов, соляной кислоты, а иногда еще из желчных кислот и/или панкреатического сока. Процесс его заброса (гастроэзофагеальный рефлюкс) в пищевод может происходить и у совершенно здорового человека. Но за сутки наблюдается не более двух эпизодов рефлюкса (продолжительностью до пяти минут) и случается он чаще в дневное время (обычно после еды). Большинство из них даже никак не ощущается.
Для предотвращения более частых обратных забросов в нормальном организме существуют определенные механизмы защиты. К ним относятся:
- достаточный тонус сфинктеров (верхнего и нижнего) пищевода – мышечных образований, немного напоминающих клапаны, отграничивающих пищевод от глотки и желудка;
- адекватное пищеводное самоочищение (нейтрализация попавшей в него рефлюксной жидкости);
- целостность и прочность пищеводной слизистой (ее нормальный кровоток, достаточная выработка железами пищевода слизи, бикарбонатов и простагландинов, адекватное обновление клеток слизистой и др.);
- быстрая эвакуация проникшего желудочного содержимого;
- контроль кислотообразования желудка.
Причины болезни
К возникновению рефлюкс-эзофагита могут приводить любые факторы, снижающие или полностью устраняющие эффективность перечисленных защитных механизмов. Ими могут оказаться:
- курение;
- избыток веса;
- чрезмерные физические нагрузки (особенно на брюшной пресс), включая подъем тяжелой ноши;
- диетические погрешности (жирные, острые, кислые блюда);
- переедание на ночь;
- злоупотребление алкоголем;
- эмоциональное перенапряжение;
- тесная одежда (бандажи, корсеты и др.);
- повреждение пищеводных сфинктеров при хирургическом вмешательстве или бужировании;
- грыжа пищеводного отверстия диафрагмы (через слишком широкое диафрагмальное отверстие в грудную полость перемещается часть желудка);
- продолжительный прием некоторых медикаментозных средств (антагонисты кальция, противовоспалительные препараты, нитраты, отдельные антибиотики, теофиллин, антидепрессанты, хинидин, седативные, адреноблокаторы, гормоны, наркотики и др.);
- беременность;
- упорные запоры;
- склеродермия;
- аномалии формирования нервно-мышечного аппарата (у детей).
Сначала соляная кислота, активные желудочные ферменты (пепсин), желчные кислоты, лизолецитин просто раздражают пищеводную слизистую, вызывая клинические проявления болезни. Затем начинается воспалительный процесс. В случае массивного и продолжительного контакта слизистой с рефлюктатом развиваются эрозии, которые постепенно трансформируются в язвы. Эти дефекты, в свою очередь, могут быть причиной рубцовых деформаций (стриктур) и кровотечений. Кроме того, длительное неконтролируемое воспаление может спровоцировать сначала предраковые изменения (пищевод Барретта), а затем и злокачественное перерождение (аденокарциному).
Классификация заболевания
Рефлюкс-эзофагит бывает:
- неэрозивным (при эндоскопическом осмотре наблюдаются лишь покраснение и отек);
- эрозивным (выявляются эрозивные поражения разной протяженности).
При обнаружении эрозивного эзофагита эндоскописты нередко указывают его степень (она варьирует от A до D или от I до V) . Она определяется количеством и площадью дефектов слизистой, наличием осложнений (стриктур, язв, укороченного пищевода, пищевода Барретта).
Симптомы рефлюкс-эзофагита
Рефлюкс-эзофагит может протекать совсем скрыто, а может досаждать больному множеством клинических проявлений. При этом его симптомы подразделяются на:
- пищеводные;
- внепищеводные.
Пищеводные симптомы нередко провоцируются перееданием, поздним ужином, диетическими погрешностями, алкогольными или газированными напитками, психоэмоциональными волнениями или физическими перегрузками. Они возникают при принятии телом горизонтального положения, посреди ночи или при наклонах и подъеме тяжелых вещей. К таким пищеводным симптомам относятся:
- изжога (у 75% пациентов);
- избыточное слюноотделение (иногда пациенты по утрам обнаруживают мокрое пятно на наволочке);
- тошнота;
- отрыжка пищей, кислым или горьким;
- рвота;
- отвратительный привкус в ротовой полости по утрам (горький или кислый);
- расстройства глотания (из-за спастических сокращений пищевода);
- боль в процессе глотания;
- жгучие боли за грудиной и в подложечной (эпигастральной) зоне, которые могут передаваться в шею, межлопаточную область, левую часть грудной клетки (иногда их путают с сердечными болями, с приступами стенокардии и даже инфарктом миокарда).
Перечисленные пищеводные симптомы являются классическими. Иногда их достаточно, чтобы заподозрить воспаление пищевода и/или его двигательные расстройства и порекомендовать надлежащее обследование. Внепищеводные симптомы гораздо сложнее связать с рефлюкс-эзофагитом. Такие пациенты зачастую обходят многих специалистов и подвергаются всевозможным исследованиям, прежде чем выясняется истинная причина их недуга. Этими симптомами являются:
- охриплость голоса;
- чувство кома или длительный дискомфорт в горле;
- поражение голосовых связок (язвы, гранулемы);
- продолжительный кашель без мокроты;
- повреждение эмали зубов;
- удушье;
- воспаление десен;
- папилломатоз гортани;
- боли, локализующиеся в нижней челюсти;
- периодические расстройства сердечного ритма;
- боли в шее;
- зловонный запах из ротовой полости.
Диагностика заболевания
При наличии упомянутой симптоматики пациент непременно должен быть обследован, так как выраженность клинических проявлений не всегда соответствует тяжести повреждения слизистой. Поэтому даже банальная изжога может быть грозным симптомом. И лишь данные выполненных диагностических процедур предоставляют доктору необходимую для эффективного лечения информацию.
- фиброэзофагогастродуоденоскопия (высокоинформативный осмотр при помощи эндоскопического аппарата позволяет увидеть состояние пищеводной слизистой, оценить наличие отечности, покраснения, эрозий, язв, сужений, рубцов, расстройств моторики, определить степень воспалительного процесса, особыми биопсийными щипцами можно взять биоптаты из всех измененных участков) – базовой метод исследования;
- хромоэзофагоскопия (вводимые в ходе фиброэзофагогастродуоденоскопии в пищевод красители: индигокармин, раствор Люголя, толуидиновый синий, метиленовый синий обнаруживают зоны предраковых изменений, из которых прицельно производят забор кусочков слизистой для тщательного микроскопического анализа их структуры);
- морфологическая оценка (анализ слизистой под микроскопом исключает злокачественное перерождение и устанавливает признаки рефлюкс-эзофагита: воспалительные клетки в слизистой, ее отек, микрокровоизлияния и др.);
- рентгенологическое исследование с контрастом – взвесью бария (выявляет воспалительные изменения, язвы, сужения, больного исследуют как в вертикальном, так и в горизонтальном положении, это помогает верифицировать гастроэзофагеальные и дуоденогастральные рефлюксы, диафрагмальные грыжи, прекрасно переносится пациентами);
- суточная внутрипищеводная рН-метрия (суточное исследование определяет кислотность пищевода и оценивает количество, продолжительность рефлюксов, информативно при атипичной симптоматике);
- внутрипищеводная манометрия (метод подтверждает снижение тонуса пищеводных сфинктеров, образование диафрагмальной грыжи, уменьшение выраженности движений пищеводной стенки, но он малодоступен);
- желудочно-пищеводная сцинтиграфия (радиоизотопное исследование верифицирует расстройства моторной и эвакуаторной способности пищевода).
Лечение рефлюкс-эзофагита
При обнаружении той или иной степени рефлюкс-эзофагита пациентам могут быть рекомендованы следующие лечебные мероприятия:
- коррекция стиля жизни;
- диетотерапия;
- фармакотерапия;
- оперативное лечение.
Подавляющее большинство пациентов лечат амбулаторно. В госпитализации нуждаются лишь те больные рефлюкс-эзофагитом, у которых выявлено осложненное течение, у которых все назначаемые амбулаторно методы не возымели нужного эффекта или которым необходимо эндоскопическое или оперативное лечение.
Коррекция стиля жизни
Любой грамотный специалист знакомит своего пациента с этими простыми, но абсолютно необходимыми рекомендациями. Большинство из них следует выполнять не только в период активного лечения, но и после его завершения. Они должны стать новым стилем жизни больного. Иначе все проявления недуга через какое-то время снова возвратятся.
Обычно доктора рекомендуют:
- отказаться от курения и чрезмерного увлечения горячительными напитками;
- нормализовать свой вес (если он повышен);
- поднять головной конец своей кровати на 10 или 15 сантиметров (лишние подушки не исправят ситуацию, а лишь увеличат внутрибрюшное давление и, соответственно, усугубят рефлюкс);
- не лежать на протяжении трех часов непосредственно после еды;
- прекратить ношение давящих корсетов, бандажей, тугих ремней, резинок и поясов на протяжении ближайших двух часов после еды;
- исключить на это же время все нагрузки на брюшной пресс (включая домашние дела, спортивные занятия, наклоны, йогу и др.);
- не поднимать тяжести массой более 8 кг (хотя бы в течение двух часов после еды);
- привести в норму свой стул;
- продумать замену или откорректировать дозировки всех препаратов, негативно воздействующих на тонус нижнего пищеводного сфинктера или раздражающих пищеводную слизистую (простагландины, адреноблокаторы, пролонгированные нитраты, доксициклин, прогестины, нитриты, антагонисты кальция, леводопа, бензодиазепины и др.).
Для выполнения последнего пожелания может потребоваться консультация профильных врачей-специалистов, назначивших эти лекарства.
Лечебное питание
Для повышения эффекта от фармакотерапии пациентам предписывают щадящую лечебную диету. Для ее осуществления в повседневном питании больным необходимо:
- не переедать (рекомендуется регулярно кушать 4 раза за день, малыми порциями);
- прекратить есть непосредственно перед сном (промежуток от ужина до отхода ко сну должен достигать двух часов);
- исключить из своего рациона все острые, горячие и излишне холодные блюда, которые способны повредить чувствительную пищеводную слизистую;
- ограничить или полностью убрать из питания все напитки и блюда, понижающие тонус пищеводного сфинктера (газированные напитки, кофе, цитрусовые, мяту, шоколад, чеснок, какао, зеленый лук, томаты, жирное мясо, красную рыбу, утка, гусь, жирное молоко, перец, сливки, жареные блюда, маргарин, желтки яиц, сливочное масло и др.).
Крайне желательно, чтобы и после наступления прочной ремиссии пациенты не забывали о правильном для них питании. Ведь нарушение изложенных принципов может послужить толчком к возобновлению клинических и эндоскопических проявлений рефлюкс-эзофагита.
Лекарственная терапия (фармакотерапия)
Грамотное лечение подтвержденного рефлюкс-эзофагита подразумевает две терапевтические стратегии. Первая начинается с наиболее мощных медикаментозных средств, затем интенсивность лекарственного воздействия снижают (ее доктора называют step-down). Вторая стратегия сначала рекомендует лекарства с минимальной эффективностью с дальнейшим наращиванием фармакологического воздействия. Большинство докторов применяют в своей практике первую из них.
Основой современного лечения считают антисекреторные (секретолитики) препараты, понижающие желудочную секрецию. Уменьшение кислотности желудочного рефлюктата снижает его пагубное воздействие на нежную пищеводную слизистую. К секретолитикам относят:
- ингибиторы протоновой помпы – наиболее эффективные и мощные медикаментозные средства (лансопразол, рабепразол, пантопразол, омепразол, эзомепразол, декслансопразол);
- Н2 (гистаминовые) – блокаторы (низатидин, роксатидин, фамотидин, циметидин, ранитидин) – менее активны, к ним иногда развивается устойчивость;
- М-холинолитики (метацин, платифиллин и др.), но эти лекарства могут одновременно снижать давление пищеводных сфинктеров.
Продолжительность курса антисекреторных лекарственных препаратов основывается на степени развившегося рефлюкс-эзофагита, наличии эрозий и предраковых трансформаций. Ее определяет доктор. Минимальный курс длится около месяца, максимальный может занимать не один год. Иногда лечение вынуждены проводить пожизненно.
В случае обнаружения эрозивных форм эзофагита в схему назначенного лечения включают прокинетики. Эти медикаментозные препараты налаживают моторику. К ним относятся:
Если в содержимом рефлюктата присутствует желчь, то иногда лечение дополняют препаратами урсодезоксихолевой кислоты (урдокса, урсосан, урсодекс, урсофальк и др.), которые советуют употреблять на ночь.
Мягкими препаратами являются всевозможные антациды и алгинаты. Они нейтрализуют вредоносную соляную кислоту, инактивируют пепсины, адсорбируют лизолецитин, желчные кислоты. Но их воздействие краткосрочно и зачастую недостаточно. Поэтому сейчас их советуют использовать в качестве вспомогательных симптоматических средств. Антацидами являются ренни, риопан, фосфалюгель, миланта, альмагель, гастал, релцер, маалокс, рутацид и др. Алгинаты (топалкан, гевискон, топаал и др.) формируют пену, защищающую пищеводную слизистую во время гастроэзофагеального рефлюкса.
С целью повышения устойчивости пищеводной слизистой в ряде случаев врачи могут порекомендовать мизопростол, сукральфат или отвар льняного семени.
В случае эрозивного эзофагита в конце курсового лечения обязательно выполняют контрольное эндоскопическое обследование. Ведь клиническое улучшение и полное исчезновение симптомов далеко не во всех случаях свидетельствуют об истинной положительной динамике процесса. А сохраняющиеся эрозии или язвы в любой неподходящий момент могут стать источником кровотечения.
Хирургическое лечение
При отсутствии эффекта от описанных безоперационных методик и частых рецидивах рефлюкс-эзофагита сначала больному могут посоветовать эндоскопическое лечение. Оно заключается в прошивании нижнего из пищеводных сфинктеров или во введении в него разных полимерных веществ, способствующих нормализации его барьерной функции. При выявлении предраковых трансформаций слизистой возможны фотодинамическая или лазерная деструкция, термодеструкция, электрокоагуляция, локальная эндоскопическая резекция этих измененных участков слизистой. Но не все методики еще широко применяются.
Показаниями к радикальным оперативным вмешательствами считают:
- сохранение симптоматики и эндоскопических проявлений эзофагита при условии адекватного медикаментозного лечения в течение полугода;
- развитие осложнений (повторяющиеся кровотечения, сужения и др.);
- пищевод Барретта с установленной тяжелой дисплазией;
- частые пневмонии, развивающиеся из-за аспирации желудочного кислого содержимого;
- сочетание рефлюкс-эзофагита с не поддающейся адекватному лечению бронхиальной астмой;
- личное желание пациента.
Во всех этих ситуациях хирурги проводят фундопликацию (нижний участок пищевода низводят на 2-3 сантиметра в брюшную полость, из желудочной стенки формируют своеобразную манжетку в месте его соединения с пищеводом и подшивают ее к диафрагме, ушивают излишне широкое отверстие в диафрагме, а манжету перемещают в средостение). Доступ может быть традиционным (когда разрезаются живот или грудная клетка) или лапароскопическим (все нужные манипуляции осуществляют через малые отверстия – проколы, через которые в полость живота вводят нужные эндоскопические инструменты). Лапароскопическая операция считается предпочтительной, так как она быстрее проводится, менее травматична, имеет меньше неприятных осложнений и косметических дефектов, пациенты ее легче переносят и скорее восстанавливаются в послеоперационный период.
Профилактика рефлюкс-эзофагита
С целью снижения числа рецидивов рефлюкс-эзофагита и его дальнейшего прогрессирования необходимо бороться со всеми факторами, способствующими его появлению. Пациенты должны неукоснительно соблюдать диету, бороться с излишками веса, пристрастием к табаку и алкогольсодержащим напиткам, менять режим отдыха и труда, правильно выбирать предметы одежды, избегать излишних нагрузок на свой брюшной пресс, ограничить прием некоторых лекарств.
При подтвержденных предраковых изменениях банальная изжога может служить сигналом к необходимости безотлагательного визита к своему врачу и своевременному обследованию. В случае пищевода Барретта эндоскопический осмотр с взятием биоптатов необходимо осуществлять ежегодно и даже чаще (если присутствует тяжелая дисплазия, установленная под микроскопом как минимум двумя специалистами-морфологами).
Прогноз заболевания
Рефлюкс-эзофагит имеет, как правило, благоприятный прогноз для трудоспособности и жизни. Если нет осложнений, то он не сокращает ее продолжительность. Но при неадекватном лечении и несоблюдении данных докторами рекомендаций возможны новые рецидивы эзофагита и его прогрессирование.
Источник
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Рефлюкс эзофагит — это хроническое заболевание, характеризующиеся патологическим забросом содержимого желудка в пищевод.
По данным многочисленных исследований проводимых в Европе, США, России, распространённость данного заболевания среди взрослого населения составляет 40-60%, причём за последние годы отмечается значительный рост данного показателя.
Хочется отметить, что у нас ещё не осознали в полной мере опасность рефлюкс — эзофагита и за медицинской помощью обращаются, когда уже развиваются осложнения.
Анатомия и физиология пищевода и желудка
 Чтобы понять, как развивается рефлюкс — эзофагит обратимся к строению желудочно-кишечного тракта. Пищевод это полый орган, находящийся позади трахеи. Длина его, как правило, составляет 23-24 см. — у женщин и 25-30 – у мужчин.
Чтобы понять, как развивается рефлюкс — эзофагит обратимся к строению желудочно-кишечного тракта. Пищевод это полый орган, находящийся позади трахеи. Длина его, как правило, составляет 23-24 см. — у женщин и 25-30 – у мужчин.
Пищевод состоит из нескольких слоёв: слизистая оболочка, мышечная оболочка и наружная оболочка. Основная функция пищевода это продвижение комка пищи к желудку. Слизистая оболочка образует 7-10 продольных складок, которые помогают продвижению пищи к желудку.
Так же в пищеводе есть множество желез секретирующих слизистую жидкость. Эта жидкость не только помогает продвижению пищи в сторону желудка, но и защищает пищевод от повреждений.
Мышечный слой: служит для ускорения движения пищевого комка по пищеводу. Мышцы пищевода образуют 2 сфинктера (клапана) верхний и нижний. Нижний клапан находится на границе между желудком и пищеводом. Когда человек не кушает сфинктер закрыт. При проглатывании же пищи сфинктер открывается, пропуская пищу в желудок.
Очень важна правильная работа сфинктера, так как нарушение её ведёт к рефлюксной болезни.
При попадании пищи в желудок вырабатывает желудочный сок. В его состав входят различные ферменты, соляная кислота, которые участвуют в переваривании пищи. Переработке пищи также помогает движения желудка (перистальтика).
В норме, в результате перистальтики желудка, у человека бывает 20-30 физиологических рефлюксов (забросов содержимого желудка в пищевод), но никакого дискомфорта (симптомов, о которых поговорим ниже) человек не ощущает. Так как рефлюкс сам по себе не болезнь. Болезнь наступает только тогда, когда защитные механизмы пищевода нарушаются.
Так какие же защитные механизмы придумала природа? Первый защитный барьер пищевода это его слизистая. Она защищает пищевод от механических повреждений при прохождении пищи (особенно когда пища плохо пережевана), и соляной кислоты попадающей в пищевод при физиологических рефлюксах.
Второй защитный механизм это нижний сфинктер пищевода, который не даёт желудочному содержимому слишком часто попадать в пищевод.
Третий защитный барьер — хорошее кровоснабжение пищевода, которое позволяет быстро восстанавливать слизистую пищевода в случае повреждения. Все эти механизмы защищают пищевод.
Причины рефлюкс эзофагита
 Основная причина развития рефлюксной болезни это нарушение работы нижнего пищеводного сфинктера, снижение его мышечного тонуса. Нижний пищеводный сфинктер остаётся всё время открытым или частично открытым, что позволяет содержимому желудка свободно попадать в пищевод. Причины этого нарушения:
Основная причина развития рефлюксной болезни это нарушение работы нижнего пищеводного сфинктера, снижение его мышечного тонуса. Нижний пищеводный сфинктер остаётся всё время открытым или частично открытым, что позволяет содержимому желудка свободно попадать в пищевод. Причины этого нарушения:
- нервные перегрузки
- химические или пищевые факторы
- повышение давления в брюшной полости
Ещё одной причиной развития рефлюксной болезни, может быть грыжа пищеводного отверстия диафрагмы. Через расширенное пищеводное отверстие диафрагмы (грыжа), при повышении внутрибрюшного давления (например, подъём тяжести), часть желудка и его содержимое проникает в грудную полость.
Предрасполагающие факторы развития рефлюксной болезни:
1. вынужденное положение тела с наклоном вперёд
2. избыточная масса тела
3. курение, употребление алкоголя
4. употребление специй, кофе, шоколада
5. беременность
6. приём некоторых препаратов, таких как нитроглицерин, метопролол
7. язвенная болезнь желудка и 12 перстной кишки
В принципе, любой фактор может привести к забросу желудочного содержимого в пищевод. Иногда достаточно просто наклониться, и возникает дискомфорт.
Подробнее о гастрите, язвенной болезни желудка и язве двенадцатиперстной кишки читайте в статье:
Язва желудка, Язва двенадцатиперстной кишки, Гастрит
Симптомы рефлюкс эзофагита
 Самым частым симптомом является изжога — ощущение жжения в области верхней части пищевода. Изжога появляется после еды, особенно после таких продуктов как: кофе, алкоголь, специи, жирная пища, горячая пища. Появляется при наклоне вперёд или в горизонтальном положении.
Самым частым симптомом является изжога — ощущение жжения в области верхней части пищевода. Изжога появляется после еды, особенно после таких продуктов как: кофе, алкоголь, специи, жирная пища, горячая пища. Появляется при наклоне вперёд или в горизонтальном положении.
- Отрыжка воздухом или, кислым содержимым — является вторым по частоте симптомом проявления болезни.
- Ощущение затруднения при глотания и прохождения пищи (дисфагия). Боль при прохождении пищи по пищеводу, чаще наблюдается при выраженном воспалении слизистой пищевода. Нужно отметить, что бывают и внепищеводные проявления (маски).
- «Легочная маска» — на фоне рефлюкса эзофагита развивается бронхообструкция (закупорка бронхов вязким секретом) и проявляется она хроническим (продолжающимся долгое время) кашлем. Кашель появляется чаше всего в ночное время. Механизм появления бронхообструкции состоит в микроаспирации (попаданию небольших частиц) из пищевода в бронхи. В настоящее время рефлюкс эзофагит рассматривается как триггер (запускающий механизм) бронхиальной астмы. Присутствие рефлюксной болезни часто объясняет ночные приступы при бронхиальной астме.
- «Кардиальная маска» проявляется за грудинными болями похожими на стенокардию (боль в сердце). В отличие от стенокардии боли при «кардиальной маске» рефлюкс эзофагита появляются после переедания, употребление кислой, острой пищи.
- «Отоларингологическая маска» — проявляется развитием ринита (воспаление слизистой носа), фарингита (воспаление слизистой глотки). Появления ринита и фарингита объясняется частым контактом кислого содержимого желудка, которое опять-таки посредством рефлюкса попадает в гортань.
- «Стоматологическая маска» — появляется из-за заброса кислоты из пищевода в полость рта. Кислота разрушает эмаль зубов тем самым предоставляя все условия для развития кариеса.
Самое неприятное, что пациенты даже не подозревают о том, что рефлюксная болезнь может так маскироваться. Подчас больные лечат совсем другие заболевания, которые упомянуты выше. Но естественно лечение не даёт результатов. Без помощи врача вам не справиться. Поэтому при появлении выше описанных симптомов, настоятельно рекомендуется, обратится к врачу терапевту или гастрологу.
Течение рефлюкс-эзофагита
Сама болезнь длится годами. Без соответствующего лечения проявления заболевания со временем усиливаются.
Хочется отметить, что данное заболевание успешно лечится, но после прекращения лечения довольно часто происходит рецедивы (возвращение симптомов заболевания), особенно если пациент не меняет образ жизни.
Подробную информацию об иных причинах изжоги читайте в статье:
Изжога
Диагностика рефлюкс эзофагита
 Диагностика всегда начинается с беседы с врачом. Во время беседы врач выявит жалобы заболевания их тяжесть, продолжительность. Спросит о возможных сопутствующих заболеванию факторах. Особенно тщательно осведомится о продуктах питания, которые вы, чаще всего употребляете. После этого врач вас осмотрит.
Диагностика всегда начинается с беседы с врачом. Во время беседы врач выявит жалобы заболевания их тяжесть, продолжительность. Спросит о возможных сопутствующих заболеванию факторах. Особенно тщательно осведомится о продуктах питания, которые вы, чаще всего употребляете. После этого врач вас осмотрит.
Осмотр ротовой полости
Врач попросит открыть рот и показать язык. При рефлюкс эзофагите язык обложен белым налётом.
Пальпация живота (прощупывание):
Производится для исключения панкреатита, гастрита, холецистита.
После обследования врач назначает инструментальные обследования.
 ФЭГДС (фиброэзофагогастродуоденоскопия) — основной метод исследования при рефлюкс эзофагите. Это исследование проводится с помощью оптоволоконного зонда с камерой на конце. Этот зонд, вводят через рот, перемещая камеру в нужный участок пищеварительного отдела.
ФЭГДС (фиброэзофагогастродуоденоскопия) — основной метод исследования при рефлюкс эзофагите. Это исследование проводится с помощью оптоволоконного зонда с камерой на конце. Этот зонд, вводят через рот, перемещая камеру в нужный участок пищеварительного отдела.
В данном случае исследуется пищевод и частично желудок. Изображение проецируется на монитор компьютера, и врач функционалист видит слизистую пищевода. При рефлюкс эзофагите слизистая красного цвета (гиперемирована), также можно обнаружить и сам рефлюкс (заброс содержимого желудка в пищевод). Некоторые пациенты боятся делать эту процедуру, объясняя это тем, что она крайне неприятна. На самом деле сама процедура вызывает лишь легкий дискомфорт и тем более длится она совсем не долго. Без ФГДС нельзя с уверенностью сказать есть ли рефлюкс эзофагит или нет. Так же с помощью этого обследования можно взять биопсию (кусочек ткани из пищевода) в случае надобности.
Рентгеновское исследование с использованием контраста. В качестве контраста используют Барий. Это жидкость белого цвета похожая на молоко. По вкусу напоминает мел. Эта жидкость абсолютно не токсична, не всасывается в кишечнике, зато хорошо видна на рентгеновском снимке (белого цвета). Для этой процедуры Вас попросят выпить стакан Бариевой смеси и лечь на спину. В этом положении Вам сделают рентген снимок, где будет виден патологический заброс бария из желудка в пищевод.
Суточная РН метрия: исследование позволяющее определить суточное повышение кислотности (понижение pН) в пищеводе. В норме РН в пищеводе всегда должен быть больше 4 (то есть более щелочной) при частом попадании содержимого желудка (особенно соляной кислоты) в пищевод, pH снижается и становится кислым.
Соответственно по суточному колебанию pН можно судить о частоте рефлюкса (чаще рефлюкс — ниже pН). Чем чаше рефлюкс в течение суток, тем сильнее проявляются симптомы заболевания (тяжелей форма).
Эзофагоманометрия: исследование позволяющее оценить работу (сократительную способность) нижнего пищеводного сфинктера. Для этого вводятся через рот или нос специальные катетеры, которые измеряют давление внутри просвета пищевода. Давление в нижнем пищеводном сфинктере при отсутствии патологии составляет 6-25 мм рт. ст.
При патологии давление снижается (расслабление сфинктера) и происходят рефлюксы.
При присутствии «масок» назначают консультации специалистов и другие анализы, чтобы исключить другие заболевания.
ЭКГ (электрокардиограмма) – осуществляется, чтобы исключить заболевания сердца (стенокардия)
Рентгенография грудной клетки – для исключения легочных заболеваний (бронхит)
Консультации стоматолога и отоларинголога при наличии «стоматологических и отоларингологических масок».
Лечение рефлюкс эзофагита

Лечение всегда нужно начинать с устранения возможных причин: бросать курить, избавляться от избыточной массы тела, избегать стрессов. Чаще всего нужно корректировать диету.
Без коррекции диеты эффект от медикаментозного лечения будет минимальный. Диету нужно держать всё время особенно строго соблюдать её во время присутствия симптомов заболевания.
Режим питания образ жизни больного с рефлюкс эзофагитом
1. Режим дня должен быть построен так, чтобы исключить нервные перегрузки на работе или дома.
2. Сон. Немаловажно хорошо высыпаться (если есть возможность по 7-8 часов в день). Причём желательно спать на небольшой подушке, чтобы голова была выше тела на 25-30 градусов. Такое положение необходимо, чтобы снизить число рефлюксов ночью.
3. Режим питания нужно составить таким образом, чтобы приём пищи происходил не реже, чем 4-5 раз в день и небольшими порциями. Немаловажно чтобы вечером пища принималась не позже, чем за 2-4 часа до сна.
Во время еды стараться не переедать и кушать медленно (центр насыщения активируется на 20 минуте после начала еды), поэтому, если человек ест быстро, ему кажется, что он ещё голоден, продолжая приём пищи, хотя это уже не нужно.
После еды нельзя находиться в положении лежа или сидя. Рекомендуется после еды прогулка пешком, которая позволяет пище быстрее усваиваться и скорее перемещаться из желудка в кишечник.
4. Не рекомендуется носить обтягивающую живот одежду – она увеличивает внутрибрюшное давление
5. Стараться не поднимать тяжести, а также меньше напрягать мышцы брюшного пресса
6. Исключить приём препаратов, которые снижают тонус нижнего пищеводного сфинктера (нитраты, в-блокаторы, эуфилин, седативные, снотворные и другие).
Диета при рефлюкс эзофагите
 Начнём с продуктов, которые не рекомендуется употреблять при рефлюкс эзофагите
Начнём с продуктов, которые не рекомендуется употреблять при рефлюкс эзофагите
При рефлюкс эзофагите следует исключить:
- Алкоголь (повышает кислотность желудочного сока, тем самым увеличивая его агрессивность, и к тому же ещё сильней расслабляет нижний эзофагальный сфинктер)
- Газированные напитки (попадая в желудок газы раздражают слизистую желудка вызывая увеличение секреции соляной кислоты)
- Кофе и крепкий чай
- Шоколад (вызывает расслабление нижнего эзофагального сфинктера)
- Острые приправы
- Грибы
- Бобовые (фасоль горошек) – увеличивают внутрибрюшное давление приводя к увеличению количества рефлюксов
- Маринады, копчёности
- Любые консервы
- Жирные продукты
- Кислые соки
- Капуста (свежая и квашенная)
- Чёрный хлеб
- Майонез, кетчуп
- Чипсы и продукты такого рода
- Жевательная резинка
- Фастфуды (гамбургеры, картофель фри, хот-доги и так далее)
- Жареные мясо, рыба, овощи
В острый период не рекомендуется употреблять свежие овощи и фрукты. Также нужно исключить любые продукты, от которых у вас появляется изжога.
Продукты, которые можно использовать в пищу при рефлюкс эзофагите:
- Молоко и сметана с низкой жирностью
- Свежие куриные или перепелиные яйца варёные всмятку
- Обезжиренный протёртый творог
- Сухарики или размоченный белый хлеб
- Всевозможные каши, варённые на воде
- Паровые котлеты из телятины
- Печёные не кислые яблоки
- Запеченные в духовке овощи
- Из вареных овощей также можно делать различные салаты или рагу
- Вареная и печеная рыба не жирных сортов
- Конечно, это далеко не весь список возможных блюд.
Медикаментозное лечение рефлюкс эзофагита
 Вылечить диетой рефлюкс эзофагит можно только в лёгкой форме. В остальных случаях требуется также и медикаментозное лечение.
Вылечить диетой рефлюкс эзофагит можно только в лёгкой форме. В остальных случаях требуется также и медикаментозное лечение.
Существует несколько групп препаратов назначаемых при рефлюксной болезни.
1. Прокинетики – препараты, которые увеличивают тонус нижнего эзофагального сфинктера. Действующее вещество называется домпиридон, он входит в состав таких препаратов как (мотилиум, мотилак). Или другое действующее вещество итоприд (генатон).
- Мотилиум — взрослым по 20 мг. (2 таблетки) 3 раза в сутки, за 20-30 минут до еды, когда присутствуют симптомы и ночью, то и перед сном.
2. Антациды – препараты снижающие кислотность посредством её нейтрализации.
Типичным представителем данной группы является Алмагель.
- Алмагель — 5-10 мг. (1-2 мерные ложечки) 3-4 раза в день за 10-15 минут до еды.
В случае сильных болей после приёма пищи рекомендуют Алмагель А, так как он помимо нейтрализации кислоты еще и боль снимает. Длительность лечения препаратом Алмагель А не дольше 7 дней, после чего переходят на обычный Алмагель.
3. Антисекреторные препараты – препараты снижающие кислотность посредством подавления её образования.
- Омепразол – по 20- 40 мг (1-2 капсулы в сутки), запивая капсулу небольшим количеством воды. Капсулу нельзя разжевывать.
- Фамотидин 20 мг. 2 раза в сутки.
Длительность лечения и количество препаратов зависит от тяжести болезни. В среднем лечение производится как минимум 2 группами препаратов (Мотилиум + Алмагель, Мотилиум + Омепразол). Длительность лечения 4-6 недель. В тяжелых случаях назначается 3 группы препаратов в течение более чем 6 недель.
Осложнения рефлюкс эзофагита
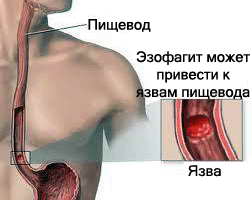
 Язва пищевода – возникает при продолжительном и частом рефлюксе.Часто язва осложняется кровотечением, в этом случае требуется эндоскопическая операция (через рот вводят трубку в пищевод и с помощью специального коагулятора прижигают кровоточащий сосуд)
Язва пищевода – возникает при продолжительном и частом рефлюксе.Часто язва осложняется кровотечением, в этом случае требуется эндоскопическая операция (через рот вводят трубку в пищевод и с помощью специального коагулятора прижигают кровоточащий сосуд)
Стеноз (сужение просвета) пищевода – из-за хронического воспаления пищевода его стенки утолщаются и появляется стеноз. Жалобы: боль при глотании, а также чувство комка в горле (пище плохо проходит через пищевод). Лечение хирургическое и довольно
