Шейное ребро шейного отдела позвоночника

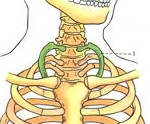
Шейное ребро – это врожденная аномалия, при которой выявляется одно или несколько добавочных ребер, отходящих от нижних шейных позвонков (обычно – VII). Часто протекает бессимптомно. Как правило, впервые манифестирует у взрослых пациентов, может проявляться болями, нарушениями чувствительности, отеком, цианозом, похолоданием конечности и другими симптомами, обусловленными расстройствами кровоснабжения и иннервации на стороне поражения. Диагностируется на основании жалоб, данных внешнего осмотра и результатов рентгенографии. Лечение – физиотерапия, покой, новокаиновые блокады. При неэффективности показана оперативная резекция дополнительного ребра.
Общие сведения
Шейное ребро (цервикальное ребро) – достаточно распространенный порок развития. Обнаруживается у 0,5% населения и у 6% пациентов с вертеброгенными заболеваниями, чаще диагностируется у женщин (по различным данным, в 70-85% случаев). Первое описание данной патологии было составлено французским анатомом Шеде в 1740 году. Самым известным классическим исследованием в этой сфере является монография российского анатома В. Л. Грубера.
Добавочные ребра могут быть одиночными или множественными, располагаться с одной либо с двух сторон. Почти у 85% пациентов определяется двухстороннее поражение. Степень развития цервикальных ребер существенно варьируется – от рудиментов, незначительно выступающих за пределы поперечного отростка, до сформированных костных структур, соединяющихся с грудиной либо I ребром. Клинические проявления, вызванные компрессией подключичной артерии и нервного сплетения, выявляются примерно у 10% от общего числа больных, обычно впервые возникают после достижения совершеннолетия.
Шейное ребро
Причины
Причиной возникновения аномалии является нарушение процессов внутриутробного развития. Вначале из склеротомной мезенхимы формируется 29 пар зачатков ребер. В последующем 12 пар ребер, которые отходят от I-XII грудных позвонков, продолжают развиваться, а остальные постепенно редуцируются. При нарушении обратного развития появляются добавочные ребра. Редукция зачатков происходит сверху вниз, поэтому в клинической практике обычно наблюдаются дополнительные ребра, отходящие от VII, реже – от VI и V шейных позвонков. Факторы, провоцирующие дизонтогенез, точно не установлены.
Патогенез
Достаточно крупное цервикальное ребро меняет взаимоотношения между анатомическими структурами шеи. Клиническое значение имеет влияние рудимента на расположение плечевого сплетения и подключичной артерии. При наличии не полностью сформированного ребра или фиброзного тяжа сосуд и нервное сплетение смещаются кпереди, при более выраженной аномалии располагаются над дополнительной костной структурой. Иногда изменяются точки фиксации передней и средней лестничных мышц – они прикрепляются не в области I ребра, а к шейному или к обоим ребрам. В зоне поражения могут выявляться множественные фиброзные тяжи.
Все перечисленное создает благоприятные условия для сдавливания сосудисто-нервного пучка. При физической активности, особенно связанной с изменением положения зоны плечевого пояса (например, при оттягивании руки книзу), дополнительное ребро давит на сосуд либо нервы, возникает компрессионный синдром. На основании наблюдений установлено, что полностью сформированные ребра чаще провоцируют сосудистые расстройства, частично сформированные становятся причиной неврологических нарушений. Обычно оба компонента сочетаются между собой в различных пропорциях.
Классификация
В травматологии и ортопедии выделяют истинные и ложные, полные и неполные цервикальные ребра. Истинное ребро сочленяется с поперечным отростком соответствующего позвонка обычным суставом, ложное фиксируется к отростку синостозом либо синдесмозом. Полное ребро по своему внешнему виду напоминает обычное ребро, прикрепляется к грудине или I ребру. Неполное представляет собой рудиментарный фрагмент, конец которого ни к чему не прикреплен или соединен с I ребром посредством фиброзного тяжа. Классификация Грубера составлена с учетом степени развития костных структур, включает в себя четыре типа шейных ребер:
- I – имеется небольшой рудимент, длина которого не превышает длины поперечного отростка.
- II – ребро длиннее поперечного отростка, но короче костной части I ребра.
- III – выявляется несколько недоразвитое рудиментарное ребро, фиксированное соединительнотканным тяжом к I ребру либо (реже) к грудине.
- IV – определяется полноценная костная структура, напоминающая обычное ребро, сочленяющаяся непосредственно с грудиной.
Симптомы шейного ребра
При отсутствии компрессионного синдрома жалоб нет. Иногда выявляется деформация над ключицей, при пальпации определяется плотное опухолевидное образование. Множественные цервикальные ребра проявляются типичным внешним видом, включающим утолщенную шею в форме конуса и опущенные плечи, которые выглядят, как продолжение шеи. Нередко отмечается асимметрия надплечий, являющаяся следствием неравномерного развития дополнительных ребер либо односторонним поражением.
Наиболее распространенной жалобой при сдавлении сосудисто-нервного пучка считается болевой синдром, возникающий либо усиливающийся после физической нагрузки, при движениях шеи и головы, подъеме руки, опускании надплечья. Зона болезненности обычно соответствует области иннервации локтевого нерва, иногда отмечается распространение боли на проксимальную часть конечности, надплечье, голову. Болевой синдром часто сочетается со снижением, повышением или отсутствием чувствительности в зонах иннервации лучевого и локтевого нервов. Вовлечение срединного нерва наблюдается редко. Могут выявляться похолодание, повышенная потливость и бледность конечности, обусловленные нарушением вегетативной регуляции сосудистого тонуса.
При сдавлении подключичной артерии больные отмечают существенные ограничения при выполнении определенных движений, например, подъеме тяжестей, вождении автомобиля и т. д. При внешнем осмотре обнаруживается отечность и синюшность конечности, пульс на лучевой артерии ослаблен или не определяется. Подъем подбородка и поворот головы в больную сторону на вдохе сопровождается ослаблением пульсовой волны и снижением давления на пораженной руке. У ряда пациентов выявляется синдром лестничной мышцы.
Осложнения
В тяжелых случаях развиваются трофические расстройства, возможна гангрена конечности. Из-за сдавления артериального ствола в его стенке возникают изменения, увеличивающие риск образования тромбов и формирования аневризмы подключичной артерии. При несвоевременном проведении операции могут отмечаться остаточные расстройства чувствительности. Патология обуславливает ограничение физической активности, невозможность заниматься определенными видами деятельности, что может стать причиной вынужденной смены профессии.
Диагностика
Постановка диагноза обычно не вызывает затруднений, осуществляется травматологом-ортопедом. Оценка степени компрессии артериального ствола и нервов плечевого сплетения, определение оптимальной тактики лечения производятся неврологом и сосудистым хирургом. План обследования включает следующие объективные и инструментальные методики:
- Опрос, осмотр. Врач уточняет время появления и динамику развития симптомов (при их наличии). При осмотре нередко обнаруживается деформация надплечья, при пальпации может определяться одно либо несколько ребер. При сдавлении сосуда и нервов наблюдаются неврологические расстройства, нарушения кровообращения. Выполняются специальные пробы, при которых больной занимает положение, сужающее пространство между ребрами и ключицей. При наличии цервикального ребра результатом проб становятся симптомы, свидетельствующие о преходящем нарушении кровоснабжения конечности.
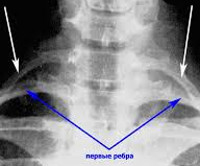
- Спондилография. Назначают рентгенологическое исследование нижних шейных и верхних грудных позвонков, области надплечья. На снимках видны дополнительные ребра различной длины, нередко напоминающие увеличенные поперечные отростки. Оценивается отношение добавочных ребер к грудине и I ребру, определяется наличие или отсутствие костных разрастаний. На основании рентгенографии ШОП производится дифференцировка шейных ребер от экзостозов, неоплазий близлежащих костных структур.
- Ангиография. Возможно проведение традиционного рентгеноконтрастного исследования или МР-ангиографии подключичной артерии. В ходе диагностической процедуры устанавливаются особенности расположения сосуда, степень его сужения. При наличии аневризмы просматривается веретенообразное расширение дистальных отделов артерии.
Дифференциальную диагностику цервикальных ребер осуществляют с радикуломиелопатией, остеохондрозом шейного отдела позвоночника, невралгией, туннельным синдромом, болями при грыже межпозвонкового диска, новообразованиями плечевого нервного сплетения. При подозрении на неоплазию пациента направляют на консультацию к онкологу.

Рентгенография ШОП. Множественные шейные ребра.
Лечение шейных ребер
Лечебная тактика определяется имеющейся симптоматикой. При отсутствии проявлений лечение не требуется. Несмотря на то, что раннее удаление добавочного ребра обеспечивает лучший эффект в отдаленном периоде по сравнению с операцией, проведенной на стадии развернутых клинических изменений, профилактическую резекцию не выполняют из-за низкой вероятности появления симптомов и высокой травматичности вмешательства.
Больным с синдромом лестничной мышцы показана консервативная терапия. Пораженной зоне обеспечивают покой путем наложения воротника Шанца и иммобилизации руки мягкой повязкой. Применяют сосудорасширяющие препараты, лекарственный электрофорез с лидазой и обезболивающими средствами, производят новокаиновые блокады. Рекомендуют воздерживаться от нагрузок, провоцирующих возникновение или усиление симптомов.
При выраженном компрессионном синдроме эффект консервативной терапии сомнительный. При прогрессировании заболевания и длительном отказе от радикального лечения могут развиться необратимые дегенеративные изменения в тканях нервного сплетения, стенке артерии. Рекомендуется резекция ребра или иссечение мышечных структур. оперативное вмешательство выполняется с использованием одной из следующих методик:
- Резекция ребра передним доступом. Выполняется в положении больного на спине через горизонтальный разрез в надключичной области (разрез Воскресенского). Поверхностно расположенные мышцы рассекают, сосуды перевязывают, нервы и подключичную артерию выделяют и отводят в сторону. Шейное ребро удаляют по частям, используя кусачки Люэра.
- Резекция ребра задним доступом. Производится в положении пациента на животе с использованием паравертебрального доступа (способ Кимбаровского). Включает расслоение мышц и резекцию поперечных отростков шейных позвонков. После получения доступа к рудиментарному ребру его удерживают костодержателем, выделяют из мягких тканей и удаляют.
- Резекция передней лестничной мышцы. Осуществляется из переднего надключичного доступа. Предусматривает отсечение мышцы у точки прикрепления и удаление ее нижней части. Спайки между нервами и артерией рассекают, в промежуток укладывают фрагменты жировой ткани для предотвращения рубцевания. Полное ребро частично резецируют вместе с другими образованиями (например, фиброзными тяжами), сдавливающими сосудисто-нервный пучок.
При IV типе патологии резекцию иногда осуществляют через углообразный разрез, горизонтальная часть которого проходит параллельно ключице, а вертикальная располагается в области края дельтовидной мышцы. Основные этапы хирургического вмешательства те же, что и при использовании переднего доступа. В послеоперационном периоде во всех случаях проводят иммобилизацию, применяют антибиотики и обезболивающие средства, назначают массаж, физиотерапевтические процедуры, ЛФК.
Прогноз и профилактика
При нерезко выраженной симптоматике, адекватном консервативном лечении и соблюдении режима физических нагрузок отмечается уменьшение или исчезновение клинических проявлений. При развернутой клинической картине прогноз определяется выраженностью дегенеративных изменений нервов и стенки подключичной артерии. Своевременное проведение операции позволяет ликвидировать компрессию, полностью восстановить кровоснабжение, устранить неврологические нарушения. При дегенерации нервного сплетения и изменении сосудистой стенки могут наблюдаться остаточные явления (слабость конечности, расстройства чувствительности и пр.). Профилактические меры не разработаны из-за врожденного характера патологии и отсутствия точных данных о причинах ее развития.
Источник
Шейные ребра – это рудимент, которые может сохраняться у человека в процессе его внутриутробного развития. Изначально, при формировании костного скелета эмбриона у него присутствует 29 пар реберных дуг. Постепенно, в процессе внутриутробного развития лишние ребра отмирают и атрофируются. К моменту рождения у плода остается 12 пар реберных дуг с полностью сформировавшейся грудной клеткой.
Добавочное шейное ребро может располагаться в области седьмого или восьмого шейного позвонка. Оно не обладает костной структурой. Формируют его фиброзные хрящевые ткани. В случае, если происходит компрессия нервного волокна, дополнительные шейные ребра удаляются хирургическим путем. Если патологического влияния не оказывается, то пациент может жить с этим рудиментом до конца жизни.
В подростковом возрасте дополнительные ребра в шейном отделе могут провоцировать искривление позвоночного столба. Их крепление к телам позвонков осуществляется путем жесткой фиксации. При расправлении легочной ткани и повышении физической нагрузки на опорно-двигательный аппарат добавочное ребро может привести к развитию сколиоза.
Дополнительные ребра шейного отдела позвоночника у пожилых людей приводят к опущению линии плеч, развитию горбика в области шестого и седьмого позвонков. Это существенно ухудшается кровоснабжение церебрального и коронарного бассейнов. Могут развиваться сосудистые патологии в виде ишемической болезни сердца и нарушения кровоснабжения структур головного мозга (инсульт или транзиторное).
При обнаружении добавочного рудиментарного ребра всегда ставится вопрос о его сохранении или устранении. Врач вертебролог сопоставляет данные рентгенографического и МРТ обследования с общим самочувствием пациента, наличие неврологических клинических симптомов и т.д. Самостоятельно принять решение о необходимости удаления этого рудимента пациент принят не может. Если структура не оказывает негативного воздействия, то операцию никто делать не будет.
Очень важно проводить периодическую профилактику с целью адаптации к существованию с данным рудиментом. Между первым и добавочным ребром нет мышечной ткани. Рудимент не прикреплен с помощью связочного и сухожильного аппарата. Он может свободно смещаться, что чаще всего наблюдается при различных травмах. Смещение рудиментарного фиброзного ребра практически всегда приводит к защемлению нервного волокна и развитию болевого синдрома. Известны случаи отрыва хрящевой ткани и её свободного «хождения» рядом с шейным отделом позвоночника.
От этого страдают кровеносные церебральные сосуды, корешковые нервы, мягкие ткани. Необходимо своевременно предпринимать меры к тому, чтобы зафиксировать дополнительное ребро и не давать ему свободно смещаться, защемляя корешковые нервы.
Если у вас присутствует подобная врожденная патология, то можете получить бесплатную консультацию врача вертебролога в нашей клинике мануальной терапии. Доктор проведёт осмотр, изучит рентгенографические и МРТ снимки. Затем он даст индивидуальные рекомендации по провидению лечения и профилактики случаев компрессии корешковых нервов и окружающих мягких тканей.
Причины появления шейных ребер у человека
Синдром шейного ребра – это врождённая патология, при которой на этапе эмбрионального развития не происходит полная дифференциация зачаточной ткани. В результате сохраняются рудиментарные шейные ребра у человека после рождения. Выявить их можно только с помощью специального обследования. В ряде случаев рентгенографический снимок данные рудименты не показывает, поскольку они обладают несколько иной структурой, чем кости.
При подозрении на синдром шейного ребра в младенческом возрасте назначается МРТ обследование. Затем, по его результатам и скорости развития позвоночного столба врач принимает решение о необходимости хирургического вмешательства.
Будущая мама должна знать о том, какие причины могут спровоцировать появление шейного ребра у её будущего ребенка. Потенциальные факторы риска:
- недостаток фолиевой кислоты в период зачатия и вынашивания ребенка;
- употребление алкогольных напитков и курение (в том числе и пассивное) будущей матерью;
- железодефицитная анемия;
- значительные физические нагрузки на организм;
- работа в экологические неблагоприятной обстановке;
- прием некоторых лекарственных средств, негативно влияющих на формирование костной ткани будущего плода;
- вирусные респираторные заболевания в период беременности и употребление парацетамола и некоторых нестероидных противовоспалительных препаратов с целью снизить высокую температуру тела;
- негативная наследственность.
Сразу же после рождения добавочное ребро может никак не проявляться. Однако в ходе последующего развития младенца можно заподозрить присутствие патологии. Рудимент начинает некрасиво выпирать в области шеи, пальпация этого места становится неприятной для малыша, начинается деформация позвоночного столба или грудной клетки. Такие дети часто болеют простудными заболеваниями и имеют низкий уровень иммунитета.
Степени шейных ребер
Шейные ребра С7 и С8 – это всегда патология. А вот насколько она опасна для здоровья человека, зависит от степени разрастания фиброзной ткани и её подвижности. В ряде случаев рудименты никак не проявляются. Пациент может даже не подозревать, что они у него присутствуют. Увидеть их наличие можно с помощью специального оборудования.
Шейные ребра 1-ой степени обладают незначительным размером и редко вызывают патологические изменения в окружающих их мягких тканях. При проведении обследования видно, что шейные ребра 1-ой степени не превышают по размеру длину остистого отростка. В результате этого они не оказывают компрессионного давления на сухожилия, мышцы, связки и нервное волокно. Лечения не требуют. Для улучшения состояния позвоночного столба рекомендуется проводить профилактические сеансы остеопатии с целью усиления диффузного питания межпозвоночных хрящевых дисков и делать специальную гимнастику.
Диагноз присутствия шейных ребер С7 2-ой степени устанавливается в том случае, если они по своей длине превышают размеры остистых отростков расположенных рядом позвонков. При этом состоянии пациенту рекомендуется проходить регулярное обследование у вертебролога. Если фиброзная ткань рудимента начнет затруднять диффузное питание межпозвоночного диска или будет оказывать давление на мягкие ткани, то потребуется консервативная коррекция с применением методов мануальной терапии.
При третьей степени патологии рудиментарное ребро соединяется с грудиной и оказывает существенное влияние на строение грудной клетки, положение ключиц, состояние межпозвоночных дисков и т.д. При появлении клинических симптомов компрессии проводится хирургическая операция по удалению рудиментов.
Кальцинация дополнительных ребер и их жесткое крепление к грудине – это четвертая степень патологи. Она является безусловным показанием для хирургической операции по удалению.
Лишнее шейное ребро слева и справа
Лишнее шейное ребро может быть односторонним или располагаться симметрично с обоих сторон. В случае двусторонней патологии прогноз более положительный, поскольку при одностороннем расположении рудимента у пациента всегда формируется боковое искривление позвоночного столба в виде грудного сколиоза. Вторичная деформация грудной клетки может привести к неполному развитию легочной, бронхиальной и сердечной ткани в процессе внутриутробного развития.
Шейное ребро слева приводит к нарушению кровоснабжения тканей головного мозга. Извитость хода задней позвоночной артерии возникает в результате деформации позвоночного столба. Шейное ребро справа деформируется в первую очередь грудную клетку. Может выявляться вторичная дислокация сердца, аорты, пищевода, щитовидной железы. Часто в пожилом возрасте эта патология становится причиной развития дисфагии и образования диафрагмальной грыжи.
Диагностировать лишнее ребро слева или справа можно только с помощью МРТ обследования. На рентгенографическом снимке это рудимент проявляется только в том случае, если он подвергается процессу оседания на его поверхности солей кальция и фосфора. Кальцинация может происходить по причине недостаточного кровоснабжения или после перенесенного асептического воспаления.
Помимо подразделения на одностороннюю и двустороннюю патологию, проводится следующая классификация:
- истинные и ложные рудименты (в первом случае это полноценные образования плотной структуры, пальпирующиеся через кожу);
- полные и неполные (первые соединяются эпителиальным лоскутом с первым грудным ребром);
- фиксированные и скользящие.
В зависимости от типа и структуры рудимента врач может порекомендовать проводить профилактическое лечение с использованием методов мануальной терапии или удалить лишние ребра с целью предупреждения травмы нервного волокна.
Какие симптомы дают рудименты шейных ребер?
Давайте разберемся в вопросе о том, какие клинические симптомы могут возникать у пациентов. Рудименты шейных ребер могут провоцировать недостаточность в малом и большом круге кровообращения. При близком расположении к нервно-сосудистому пучку высока вероятность систематического оказания давления. Это негативно сказывается на общем самочувствии человека.
Клинические симптомы могут проявляться в виде:
- припухлости и деформации того места, где расположен рудимент;
- нарушение чувствительности в верхних конечностях;
- появление мышечной слабости в руках (она может постепенно нарастать);
- парестезии и ощущение ползающих мурашек в области шеи, ключиц и верхних конечностей;
- атрофическое поражение мышц верхних конечностей, развитие плексита и плегита;
- если сдавливается подключичная артерия, то существенно ослабевает наполненность пульсовой волны в области лучевой кости;
- формирование кривошеи и искривление грудного отдела позвоночника;
- аритмия за счет нарушения положения водителя ритма;
- одышка и ощущение нехватки воздуха.
При появлении подобных клинических симптомов необходимо обратиться на прием к врачу и провести комплексное обследование. По его результатам будет принято решение о хирургическом вмешательстве или проведении консервативного лечения.
Как лечить рудиментарные ребра шейного отдела?
Перед тем, как лечить рудиментарные ребра шейного отдела, нужно выявить их патологическое влияние на расположенные рядом мягкие ткани. Если патологического воздействия не оказывается, то врачи выбирают выжидательную тактику. Пациент регулярно проходит обследования. При появлении негативных признаков компрессии проводится консервативное восстановительное лечение.
Его основная цель – фиксация рудиментарного ребра таким образом, чтобы оно не оказывало давления на расположенные рядом ткани.
В нашей клинике мануальной терапии для этого используется комплексный подход. Врач разрабатывает индивидуальный курс лечебной гимнастики, который в сочетании с массажем и остеопатией дает положительный результат. Также может использоваться рефлексотерапия, лазерное воздействие, кинезиотерапия, физиотерапия и многие другие методики.
При отсутствии положительного эффекта от проводимого консервативного лечения может потребоваться хирургическая операция.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
