Стволовые клетки и грыжа позвоночника
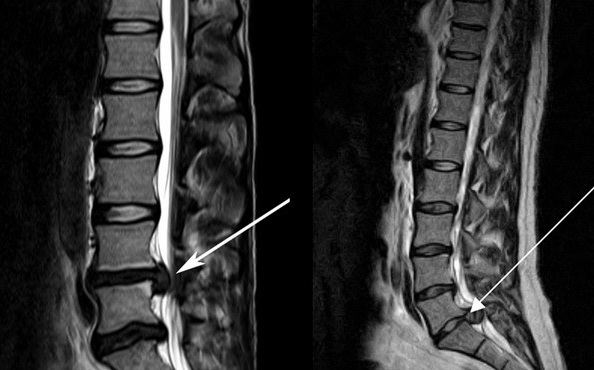
Русский Медицинский Сервер / Лечение стволовыми клетками / Лечение межпозвонковой грыжи стволовыми клетками
Межпозвонковой грыжей страдают приблизительно четверть всего населения планеты. Данная болезнь затрагивает именно те амортизаторы, которые призваны обеспечить подвижность позвоночному столбу и его защиту от многочисленных нагрузок.
Несмотря на предусмотренную природой огромную устойчивость дисков к внутридисковому давлению, с течением времени в сухожильном кольце возникают различные трещины, вызывающие боль местного характера. В дальнейшем содержимое межпозвонкового дефектного диска постепенно медленно проникает в трещины, что в свою очередь сопровождается воспалительным процессом и образованием небольших выпячиваний. Возникает такое явление, как межпозвоночная грыжа, с болью стреляющего, ноющего или распирающего характера.
Грыжа межпозвонкового диска – это смещение или выход межпозвоночного поврежденного диска, с разрывом специфического фиброзного кольца, за пределы своих границ. При разрыве фиброзного кольца диска возникает грыжа, которая выпячивается назад и в сторону, давит при этом на нервный корешок в месте его выхода из структуры спинномозгового канала, вызывая воспаление и отек тканей. Ущемленный нервный корешок посылает при этом в мозг болевой импульс, который проецируется мозгом в ногу. Поскольку та часть нерва, которая находится вне места патологического давления грыжи, со временем перестает функционировать, за счет нарушения трофики, это приводит к значительному снижению чувствительности в области ноги и появлению слабости. Межпозвоночная грыжа развивается вследствие изменения нормального обмена веществ в межпозвонковых дисках. Поскольку все участки позвоночника функционально связаны с различными внутренними конкретными органами, то при патологии возникают многочисленные нарушения в биохимических процессах. При этом разные механические и физические нагрузки на позвоночник, только способствуют дальнейшему образованию грыжи. Чаще всего встречаются межпозвоночные грыжи поясничного отдела, реже бывают грыжи шейного отдела, и совсем редко наблюдаются грыжи грудного позвоночного отдела.
Клиническая картина межпозвоночной грыжи
Практически у всех пациентов основным симптомом грыжи являются локальные боли, которые усиливаются при физической нагрузке или неудобном положении тела. Часто боль возникает в сочетании с подъемом тяжести или при наклоне с поворотом. Боль возникает в проекции пораженного участка, чаще всего это пояснично-крестцовая область (люмбалгия). Могут присоединиться боли с иррадиацией в ягодицу и ногу, по стороне поражения. Боли в ноге и спине усиливаются при кашле, физической нагрузке, ходьбе и могут быть настолько интенсивными, что пациенту необходим постельный режим. Некоторое облегчение приносит положение лежа, при котором ноги находятся в приподнятом положении. Бывают покалывание и онемение в области иннервации нервных корешков, пораженных заболеванием, слабость в нижних конечностях и нарушение чувствительности. Могут возникать нарушения со стороны органов малого таза – онемение в области гениталий, нарушения потенции, мочеиспускания, дефекации. При дегенеративных изменениях в шейном отделе, отмечаются боли с иррадиацией в руку и плечо, онемение пальцев рук, повышения АД, головокружения, периодические головные боли, мушки в глазах. При грыже грудного отдела наблюдаются постоянные боли в области грудного отдела при нагрузке в вынужденной позе.
Наиболее показательной методикой для диагностики межпозвонковой грыжи, сегодня является МРТ.
В лечении межпозвонковых грыж различают два главных направления – консервативное и оперативное. Консервативные методы в свою очередь делятся на двигательные, мануальные и физиотерапевтические. Методики двигательные призваны наиболее активно преобразовать пациентом свой мышечный торс, при этом стимулируя правильную работу иммунной системы. Это область тяжелых физических упражнений, выполняемых пациентом которые могут привести к резкому ухудшению состояния, при внезапном сдавливании нервных пучков новым грыжевым выхождением. В таком случае показано оперативное вмешательство. Методики мануальные направлены на уменьшение мышечной нагрузки на диск и снятие мышечного напряжения. Они приносят временное облегчение, однако не способны повлиять на ликвидацию поврежденного диска и устранить патологический процесс, который ведет к грыжеобразованию. Методики физиотерапевтические включают в себя огромное количество способов: рефлексотерапия, массаж, электромагнитная терапия, ультразвук, лечебная физкультура, вытяжение.
Медикаментозное лечение направлено на снятие болевого синдрома и патологических воспалительных процессов, а также на восстановление хрящевой ткани межпозвонковых дисков. Применяются различные болеутоляющие, противовоспалительные нестероидные средства, препараты, снимающие мышечные спазмы.
Оперативное вмешательство направлено удаление разрушенного диска и создание условия для сращения двух прилегающих позвонков. Применяется только в той ситуации, когда межпозвонковая грыжа провоцирует нарушение нормального функционирования внутренних органов или вызывает частичный либо полный паралич конечности.
Все данные методики направлены только на устранение следствия, но никоим образом не оказывают никакого влияния на устранение причин болезни. Единственным эффективным современным методом излечения данной болезни, направленным на устранение причин возникновения межпозвонковой грыжи, сегодня является клеточная терапия.
Лечение межпозвонковой грыжи аутологичными клетками
Терапия аутологичными клетками основана на уникальной способности стволовых собственных клеток, значительным образом влиять на восстановление нормального обмена веществ в тканях позвоночника и межпозвоночного диска. Благодаря своей способности проникать в пораженные участки и заменять больные и разрушенный клетки и ткани здоровыми, аутологичные клетки полностью снимают воспалительные процессы и болевой синдром, снимая воспаление и отек в месте выхода корешка нерва из спинномозгового канала. Применение клеточной терапии восстанавливает нормальное поступление и правильное восприятие в межпозвоночном диске всех питательных веществ.
Результаты
Полностью нормализуется содержание микроэлементов, воды и аминокислот в пульпозном ядре и фиброзном кольце, что в свою очередь восстанавливает их эластичность и самым положительным образом сказывается на амортизирующей функции межпозвонкового диска. Восстанавливается нормальное состояние всех внутренних структур, которые связаны с пораженной областью позвоночника. Полностью восстанавливается и активизируется работа иммунной системы, участвующей в утилизации омертвевших и разрушенных тканей. Восстанавливаются гармоничные внутрисистемные взаимоотношений и правильные взаимосвязи образований позвоночника.
Происходит коррекция всей внутренней необходимой среды организма, которая оказывает огромное влияние на локальный и общий обмен веществ и восполняет дефицит необходимых полезных веществ.
Рекомендуется начать лечение остеохондроза, как можно раньше, ведь именно данное заболевание приводит к такому тяжелому осложнению, как межпозвонковая грыжа.
+7 (925) 50 254 50 –
Лечение стволовыми клетками в России и за рубежом
ЗАПРОС в КЛИНИКУ
Источник
Русский Медицинский Сервер / Лечение стволовыми клетками / Лечение остеохондроза стволовыми клетками
Остеохондроз –дегенеративно-дистрофические процессы в хрящах суставов и костной ткани, которая к ним прилегает.
Термин «остеохондроз» является собирательным, сегодня под ним понимают только дегенеративно-дистрофические изменения, проходящие в позвоночнике. Развиваться остеохондроз может собственно говоря, в любом суставе организма, однако чаще всего изменения поражают межпозвоночные диски.
Первые симптомы остеохондроза, чаще всего возникают в возрасте после 30 лет, в период наибольших нагрузок на позвоночник. Механизм развития остеохондроза сегодня достаточно изучен. Межпозвонковый диск состоит из трех различных частей – фиброзного кольца, пульпозного ядра и пиалиновых пластинок. С помощью фиброзного кольца, притягивающего тела смежных позвонков, обеспечивается их плотное соединение между собой в функциональную единую систему – двигательно-позвоночный сегмент. Пульпозное ядро обеспечивает эластичность дисков, с возрастом оно уплотняется, количество жидкости в нем уменьшается, оно становиться менее эластичным, что является одной из весомых предпосылок развития остеохондроза. У человека в процессе взросления сосудистое русло в межпозвоночных дисках редуцируется, поэтому возникает дисфункция их питания. Именно данным фактом объясняется сложность восстановления полной функциональности межпозвоночных дисков после высоких нагрузок и травм. Такая неполноценность питательного рациона только лишь усугубляет дегенеративные процессы. Изменяется форма и консистенция хряща, он теряет свою прочность и эластичность. Также на работе дисков отрицательно сказываются такие факторы, как несимметричная и нерациональная работа позвоночных мышц, то есть при неправильных позах, постоянном ношении на плече сумок и т.д. Патологические процессы также может стимулировать плоскостопие и ожирение.
Остеохондроз опасен такими осложнениями, как кифоз, протрузия, радикулит, грыжа диска.
Факторы, влияющие на развитие остеохондроза
Причины, которые вызывают в межпозвонковых дисках патологические дегенеративные изменения, на сегодняшний день до конца не изучены. Развитию заболевания в той или иной степени способствуют разнообразные травмы спины, динамические и статические перегрузки, постоянная вибрация.
Выделяют ряд основных неблагоприятных факторов, для развития остеохондроза: генетическая (наследственная) предрасположенность; возрастные изменения; различные травмы; инфекции, нарушения метаболизма, интоксикации; неправильное питание и избыточный вес; разнообразные искривления позвоночника, патологическое нарушениеосанки, плоскостопие; различные перегрузки позвоночника, длительное применение неудобных поз; работа, которая связана с постоянным подъемом тяжестей; малоподвижный, сидячий образ жизни; постоянные стрессы, курение, нервные перенапряжения; прекращение постоянных спортивных тренировок.
При остеохондрозе позвоночника страдают не только межпозвоночные диски, но также и гиалиновые хрящи поверхности тела позвонков, которые примыкают к межпозвонковым дискам. Возникают нарушения в мелких суставах позвоночника, и происходят изменения в позвонках – костных образованиях. Костеобразующий процесс в позвонках перестраивается и начинает формироваться дополнительная костная ткань. Это известное всем «отложение солей», которое способно ограничить подвижность позвоночника, однако играет значительную роль в формировании дополнительной защиты, укрепляя тем самым позвоночник человека. Остеохондроз позвоночника подразделяется на несколько видов — поясничный, грудной и шейный, в зависимости от того, какая часть позвоночника поражена.
Клиническая картина остеохондроза
Страдающие остеохондрозом пациенты предъявляют жалобы на ноющие, постоянные боли в спине, с присоединяющимся чувством ломоты и онемения в конечностях. Боли усиливаются при физической нагрузке, резких движениях, чихании, кашле, поднятии тяжести. Объем движений значительно уменьшается, могут наблюдаться мышечные спазмы. При шейном остеохондрозе отмечаются боли в шее, руках, головные боли, может развиться синдром позвоночной артерии, то есть появление шума в голове, мелькание пятен перед глазами, головокружение в сочетании с пульсирующей сильной головной болью. Грудной остеохондроз характеризуется болью в груди, болевыми явлениями в области сердца или различных других внутренних органах. При поясничном остеохондрозе наблюдаются боли в пояснице, иррадиирущие в крестцовую область, нижние конечности и малый таз. Довольно часто наблюдается поражение нервных корешков, слабость в мышцах, стреляющая боль, снижение рефлексов, нарушение чувствительности пораженной области.
Для лечения остеохондроза применяются методы консервативной терапии, направленные на устранение болевых проявлений и предупреждение возникновения и прогрессирования различных дистрофических и дегенеративных изменений в различных позвоночных структурах. Лечение остеохондроза довольно длительное, и в большинстве случаев, продолжается от одного до трех месяцев. Консервативное лечение проводится комплексно и включает в себя физиотерапию, легкую лечебную физкультуру, методики вытяжения, мануальную терапию, применение массажа, рефлексотерапию и адекватную медикаментозную терапию. По специальных показаниям или при неэффективности консервативного лечения проводятся оперативные мероприятия, которые зависят от клинических проявлений и уровня поражения болезнью. Однако ни консервативные, ни оперативные методы лечения, не могут устранить причины дегенеративно-дистрофических нарушений и восстановить поврежденные суставные ткани.
Лечение остеохондроза стволовыми клетками
Сегодня существует только единственный, максимально эффективный способ лечения остеохондроза – клеточная терапия. Терапия собственными стволовыми клетками основана на уникальной возможности аутологичных клеток оказывать максимальное влияние на метаболические процессы в межпозвоночных дисках и позвоночнике. С помощью клеточной терапии полностью восстанавливается адекватное восприятие и нормальное поступление в межпозвонковые диски питательных веществ. Содержание аминокислот, воды и микроэлементов нормализуется, что положительным образом сказывается на амортизационной функции дисков. Состояние фиброзных колец и пульпозных ядер позвоночника также восстанавливается. Полностью нормализуется работа всех многочисленных гиалиновых хрящей, которые находятся на поверхности тела позвонков. Восстанавливается нормальная работа области мелких позвоночных суставов, дополнительная костная ткань более не разрастается.
Применение стволовых собственных клеток, позволяет укрепить мышечный корсет, эффективно поддерживающий позвоночник, устранить боли, снять отеки и воспаление. Такой эффект, наступает благодаря способности аутологичных клеток проникать в пораженные участки и заменять собой разрушенные и пораженные клетки и ткани позвоночника и межпозвонковых дисков. Благодаря данной уникальной способности, пульпозное (желеобразное) ядро диска восстанавливает свою эластичность и внутридисковые перемещения ядра с его высыханием больше не происходят. Диск больше не теряет влагу, не делается более хрупким и уязвимым.
Результаты
В результате клеточной терапии у пациентов полностью восстанавливается обмен веществ, исчезают боли, восстанавливается полный объем движений в пораженных областях.
+7 (925) 50 254 50 –
Лечение стволовыми клетками в России и за рубежом
ЗАПРОС в КЛИНИКУ
Источник
Известно, что единственным радикальным способом лечения грыжи межпозвонкового диска является оперативное вмешательство, и удаление этого грыжевого дефекта. Современные малоинвазивные операции мало напоминают оперативное лечение конца прошлого века. Пациент может прийти в стационар, прооперироваться под местным наркозом, и даже вечером этого дня, или следующим утром уйти домой уже без грыжи, и на своих ногах.
Полный стеноз.
Грыжевой дефект невозможно растворить, рассосать, уменьшить в размерах каким-либо консервативным способом. Однако паллиативное лечение межпозвонковых грыж без операции до сих пор является очень популярным, поскольку отечественные пациенты не хотят сразу оперироваться, и пробуют любые способы лечения грыж без операции. Новым и перспективным методом лечения является плазмолифтинг при грыжах позвоночника.
Несмотря на то, что при всех без исключения методах лечения без операции грыжевое выпячивание сохраняется, консервативные способы лечения позволяют уменьшить или ликвидировать боль, и увеличить объем движений в спине. Но вот в отношении протрузий, то есть выпячивания межпозвонковых дисков при сохранении их целостности, современная медицина может предложить новый консервативный способ лечения, который позволяет, если не избежать превращения протрузии в грыжу, то, по крайней мере, этот процесс. А если пациент начнёт дополнительно заниматься лечебной гимнастикой, плаванием, нормализует массу тела, научиться правильно и дозированно поднимать тяжести, — то протрузия в грыжу может и не превратиться. Что же это за метод? Это плазмолифтинг, или PRP-терапия.
Что это за метод, кому он показан, как его нужно правильно проводить? Все эти вопросы будут тщательно разобраны. В заключение статьи, в помощь пациентам будут предложены вопросы. Эти вопросы следует задать тому лечащему врачу, который назначил плазмолифтинг, или непосредственно медицинскому персоналу перед проведением первой процедуры. Если пациент не получит ответа на эти вопросы, то это будет говорить о том, что плазмолифтинг проводится качественно и со знанием дела. Если же они будут озадачены этими вопросами, либо поставлены в тупик, то это будет говорить о том, что частный медицинский центр, в котором пациенту планируется это инновационное лечение, просто зарабатывает деньги, и лучше туда не обращаться за помощью.
Принцип действия плазмолифтинга и отличие его от лекарств
У плазмолифтинга есть второе название, PRP — терапия, или «platelet rich plasma». В переводе на русский язык это «плазма, обогащенная тромбоцитами», или клетками крови, отвечающими за процессы свертывания. Многие пациенты путают буквы, и вместо PRP они ищут в поисковике RPR. Такая аббревиатура тоже имеется, но это уже анализ крови, который называется «тест быстрых плазменных реагинов», и чаще всего он применяется при диагностике сифилиса. Поэтому при наборе будьте внимательны к последовательности букв.
Этот метод является действительно эффективным, и плазмолифтинг в настоящее время изучается в разных странах. Опубликовано более 9000 статей по применению собственной обогащенной аутоплазмы в самых различных отраслях медицины: от стоматологии и спортивной медицины до косметологии и нейрохирургии.
Что же такое плазмолифтинг? Это использование собственных тромбоцитов и собственной плазмы крови пациента, введенные внутрисуставно. Оказывается, тромбоциты занимаются не только свёртываемостью крови. Они вырабатывают особые вещества, которые очищают рану, и активизируют фибробласты. Это клетки, вырабатывающие эластин и коллаген, то есть составные части хряща.
Поэтому если собственную плазму пациента обогатить его собственными тромбоцитами, и увеличить их количество в 4 и более раз, то увеличивается и количество биологически активных веществ, или факторов роста, которые содержат тромбоциты. Вот некоторые из этих факторов:
- инсулиноподобный фактор, который занимается ростом, дифференцировкой и миграции клеток;
- тромбоцитарный фактор роста — определяет регенерацию и время выживания клеток;
- трансформирующий фактор — снижает выраженность воспаления, стимулирует синтез коллагена и предотвращает клеточный апоптоз;
- сосудистый фактор — улучшает кровоснабжение;
- фактор роста фибробластов — улучшает качество соединительной ткани и стимулирует рост кровеносных сосудов.
Также известны и другие тромбоцитарные факторы роста. Почему помогает плазмолифтинг при протрузиях?
Эффективность плазмолифтинга при осложнениях остеохондроза
В лечении дискогенных осложнений остеохондроза важно, что многие тромбоцитарные факторы стимулируют продукцию хрящевого матрикса, и образование коллагена 1 типа. Сам по себе, будучи разрушенным при образовании грыжи, хрящ восстановиться уже не может. Но все-таки, пока межпозвонковый диск ещё не разорвался, и наружные, циркулярные слои диска сдерживают давление центральных областей, — с помощью плазмолифтинга можно увеличить эластичность и прочность наружных слоев диска. А это означает, что риск разрыва диска и образования грыжи будет меньше, и можно в идеале остановить развитие дискогенных осложнений на стадии протрузии. Поэтому профилактика образования грыжи – вот главное показание к PRP – терапии при остеохондрозе.
После проведения сеансов улучшается не только синтез коллагена. Тромбоцитарные факторы стимулируют кровообращение, разрешают мышечный спазм, тормозят разрушение хряща, улучшают питательные качества синовиальной жидкости. Все это приводит к устранению болевого синдрома и увеличению объема движений спине. В отличие от многих консервативных способов лечения, доказано, что при правильно проведенном сеансе плазмолифтинга существует выраженный хондропротективный эффект. Хондроциты улучшают свою функцию, экспрессируются гены, которые отвечают за синтез компонентов хрящевой ткани.
Плазмолифтинг позитивно влияет на мезенхимальные стволовые клетки, которые происходят из субхондральных участков костей, или синовиальной оболочки. Они становятся более активными, способными к пролиферации, миграции и адгезии. В результате сеансов терапии обогащённой плазмой, хрящ становится более эластичным и способным выдерживать значительные нагрузки.
Показания и противопоказания
Как уже понятно, показаниями к сеансам плазмолифтинга при межпозвонковом остеохондрозе является наличие протрузии, но отсутствие грыжевого выпячивания. Грыжу не имеет смысла делать «упругой и эластичной», она будет точно так же давить на окружающие структуры.
Поэтому главное показание при осложненном остеохондрозе — это профилактика образования грыжи, и наличие протрузии.
Мы не будем описывать показания к плазмолифтингу в других отраслях медицины, скажем только, что наиболее часто он применяется при патологии связок, сухожилий и мышц, при наличии артритов и артрозов. И вообще, наибольшее число показаний — это патология опорно-двигательного аппарата.
Очень важно знать противопоказания. Некоторые частные клиники «закрывают на них глаза», и заявляют, что это «инновационный метод», не имеющий противопоказаний. Конечно, это не так. Абсолютными противопоказаниями, при которых ни в коем случае нельзя проводить сеансы плазмолифтинга, это:
- злокачественное новообразование;
- аутоиммунные болезни, такие как ревматоидный артрит, системная красная волчанка, синдром Шегрена, системная склеродермия и другие;
- тромбоцитопения и нарушение свертываемости крови;
- наследственные тромбоцитопатии;
- клинические признаки анемии и низкий уровень гемоглобина (менее 90 г/л);
- непереносимость цитрата натрия. Это вещество добавляется в пробирку с кровью при приготовлении плазмы и предупреждает ее свертываемость;
- различные врожденные и приобретенные иммунодефициты;
- сепсис;
- эпилепсия и психические заболевания.
Относительными противопоказаниями, то есть такими, когда можно проводить сеансы плазмолифтинга, но нужно немного подождать, считаются острые инфекционные заболевания, в том числе банальный насморк, лихорадка, прием антикоагулянтов и препаратов, уменьшающих свертываемость крови, герпесвирусная инфекция, беременность.
Этапы проведения сеанса RPR — терапии
Кто предупрежден, тот вооружен. Пациенту желательно хотя бы ы общих чертах знать, как нужно правильно проводить сеансы плазмолифтинга. Доверяй, но проверяй. Итак, начинается все с процедуры подготовки пациента.
Подготовка пациента
Самое главное — получить качественную плазму крови и активные тромбоциты. Желательно за 2 недели до первого сеанса и до забора плазмы крови прекратить курить, употреблять спиртные напитки, отменить при возможности те лекарства, которые уменьшают свертываемость крови (главным образом это сердечный аспирин), который применяется в маленьких дозировках.
Пациенту желательно прекратить принимать лекарства из группы нестероидных противовоспалительных препаратов, например Мовалис и Кетонал, Диклофенак и Нимесулид.
Пациенту желательно за 2 недели до первой процедуры начать питаться полноценно, со включением в рацион источников витаминов группы B и аскорбиновой кислоты. Это цельнозерновые каши, смородина, жимолость, квашеная капуста. Желательно нормализовать режим дня и хорошо высыпаться. Перед тем, как пациент придёт на первый сеанс плазмолифтинга, необходимо взять рутинные анализы кровь на гепатиты B и C, на сифилис и на ВИЧ-инфекцию. Для определения противопоказаний необходимо исследовать данные клинического анализа крови на наличие анемии, тромбоцитопении, высокого СОЭ и так далее.
Приготовление плазмы
Из локтевой вены пациента забирается не более 50 миллилитров крови. Она помещается в пробирку с цитратом натрия, а затем — в лабораторную центрифугу. Целью центрифугирования будет разделение крови на форменные элементы и плазму, а затем, с помощью особых режимов, плазма обогащается собственными тромбоцитами пациента. В результате обогащения в микролитре должно быть не менее 1 миллиона тромбоцитов, что примерно в 3-5 раз превышает обычную концентрацию их в крови.
Крайне важно правильно центрифугировать. С помощью регулирования скорости вращения одни клетки осаждаются, а другие остаются взвешенными. Первое центрифугирование должно происходить в течение 10 минут со скоростью 1800 оборотов в минуту. После этого цельная кровь разделяется на плазму и клеточный состав. Затем необходимо обогатить плазму тромбоцитами, и для этого проводят второе центрифугирование, со скоростью не менее 3400 оборотов в минуту, также в течение 10 минут. Поскольку плазмолифтинг – это новый метод, то единых стандартов и протоколов приготовления обогащенной плазмы пока нет.
Тонкости техники
Согласно международным исследованиям, можно получить несколько видов плазм. С 2011 года существует классификация обогащенной плазмы, которая подразделяется на четыре различных типа, в зависимости не только от количества тромбоцитов, но также и от количества попавших в плазму белых кровяных телец, или лейкоцитов, а также в зависимости от наличия или отсутствия активации полученной плазмы.
Так, для лечения пациентов с воспалительными заболеваниями опорно-двигательного аппарата наиболее целесообразным считается применение активированной плазмы с помощью хлорида кальция, наименьшим возможным количеством лейкоцитов, и пятикратным увеличением концентрации тромбоцитов по сравнению с нормальной кровью.
Выполнение инъекций
Самое главное, что должно быть во время выполнения инъекции обогащенной плазмы — это проникновение ее непосредственно в полость межпозвонкового сустава. Поскольку нужно попасть точно в сустав, необходимо специальный навык, опыт, очень тонкая игла, и контроль УЗИ. Перед тем, как ввести обогащенную плазму, проводят местную анестезию, и поэтому процедура проводится обычно безболезненно.
Обычно хватает 20 минут, чтобы выполнить одну инъекцию. В некоторых случаях после процедуры может незначительно усилиться боль, но затем она исчезает. Во время курса плазмолифтинга не рекомендуется проведение массажа, физиопроцедур, горячих ванн, посещение саун, спортивные занятия, физические нагрузки, курение и прием алкоголя.
Стандартная схема лечения — 5 отдельных процедур, интервал между процедурами 4-5 дней, до недели, в течение года проводится два таких курса. Каковы же преимущества и недостатки плазмолифтинга?
Инъекция.
Преимущества и недостатки, осложнения
Преимущества говорят о значительной безопасности этого метода лечения для пациентов. Это полная совместимость вводимого вещества и пациента, поскольку, все, что вводится человеку, забрано у него самого. Соответственно, нет риска заразить пациента ВИЧ-инфекцией или вирусными гепатитами через кровь. Сеанс плазмолифтинга обладает пролонгированным влиянием, и не требует ежедневных повторов.
Собственные компоненты крови, в отличие от нестероидных противовоспалительных средств, не вредят слизистой желудочно-кишечного тракта. Наконец, нет никакой аллергии, и нет вредного системного действия.
Несмотря на все плюсы, метод является инвазивным, иглу необходимо подвести как можно ближе к пораженному межпозвонковому диску. По сути дела, если чуть-чуть изменить действующий фактор, и не вводить тромбоциты, а использовать лазерный светодиод, то мы уже получаем современное малоинвазивное нейрохирургическое вмешательство.
Существует определенная опасность инфицирования медицинского персонала, хотя пациента этот недостаток обычно не волнует. В том случае, если у пациента есть патология крови, тромбоцитопения и тромбоцитопатия, геморрагический синдром, — то этот метод применять нельзя.
Нет оптимальных данных по концентрации тромбоцитов, современные рандомизированные исследования пока не смогли показать точную корреляцию между клиническими эффектами и концентрацией тромбоцитов. Также существуют сложности приготовления плазмы, при которых в готовый материал для инъекций могут попадать эритроциты. Они равнозначны кровоизлиянию в полость сустава, вызывают индукцию воспаления и усиление боли. Также требуется соблюдение параметров двухэтапного центрифугирования, и выдерживание временных и скоростных режимов. Если уменьшать время и скорость при центрифугировании, то в надосадочном слое, который собирается для второго этапа, будет много лейкоцитов и эритроцитов, что ухудшит результат.
Наиболее частым осложнением можно считать возникновение болевого синдрома, когда пациенту вводится активированная плазма, а в ней находится большое количество высвобожденных тромбоцитарных факторов роста. Боль в пораженном позвонке может длиться до нескольких дней. Помогает снять боль лечебно-охранительный режим, ношение корсета. Применяются компрессы, отвлекающие и охлаждающие мази, и короткий прием нестероидных противовоспалительных средств.
Также, к сожалению, нельзя исключить местный абсцесс мягких тканей, инфильтрат, связанные с нарушением процедуры введения материала. Также может быть возникновение гематомы, которые, впрочем, быстро рассасываются и недолго беспокоят пациента.
Стоимость
С одной стороны, себестоимость процедуры является невысокой, поскольку единственное, что нужно — это центрифуга, аппарат УЗИ, и недорогой инструментарий. «Узкое место» — это наличие врача, который умеет быстро и безошибочно выполнять укол в область межпозвонкового диска. Также это довольно модная и востребованная методика, и цена может быть достаточно высокой.
В среднем, стоимость одного сеанса в Москве начинается от 4000 рублей, и вполне может достигать верхней отметки в 9000 руб. При этом высокая стоимость вовсе не гарантирует, что будут соблюдаться все правила приготовления плазмы и подготовки пациента. Обычно цена зависит от конкуренции, потока пациентов в клинику, сервиса, аренды или собственности помещений, месторасположения клиники.
В крупных городах России цены ниже, но не всегда:
- Саратов, в АртроМедЦентре: 2350 рублей за сеанс;
- Волгоград, центр «Сфера»: сеанс плазмотерапии – 2500 рублей;
- Краснодар, цены в клинике «Еввро LPS»: 4000 рублей за сеанс.
Выводы, или как определить шарлатанов
Поскольку стоимость процедуры плазмолифтинга достаточно дорогая, то существует большое количество любителей получить эти деньги от пациентов «просто так». Поэтому, если врач назначил эти сеансы, то пациент должен сделать определенные выводы, стоит ли доверять этому врачу и этой клинике. В том случае, если:
- никакой подготовки пациента не требуется, и у пациента не берут соответствующие анализы перед плазмолифтингом;
- специалист не может ответить, на каком режиме будет центрифугироваться плазма, сколько оборотов в минуту будет вращаться центрифуга, и какая будет длительность центрифугирования;
- специалист не знает о четырёх типах готовый плазмы;
- будет сказано, что инъекция будут проводиться глубоко в мышцы, то есть паравертебрально, —
то тогда не имеет смысла платить деньги, поскольку сотрудники просто не имеют базовых знаний и не владеют методикой проведения процедуры. Значительно проще сделать лечебную паравертебральную блокаду, и она обойдется, как минимум, втрое дешевле.
Приготовление.
В заключение следует сказать, что если у пациента все-таки есть грыжа и протрузия, или множественное поражение дисков, то ему необходимо в первую очередь проконсультироваться у нейрохирурга и узнать, можно ли ликвидировать грыжевые дефекты с помощью современного оперативного вмешательства.
В странах с более высоким уровнем развития медицины, таких как Германия, Великобритания и даже Чехия, выполнить операцию и удалить грыжу вряд ли будет более сложно, чем провести курс плазмолифтинга. На высоком уровне, и с хорошими результатами эти операции выполняются не только в странах Западной Европы, но и в бывших республиках Варшавского договора, например в Чехии. Причем стоимость операции ниже, чем в США или Израиле, а качество выполнения находится на мировом уровне.
Источник
