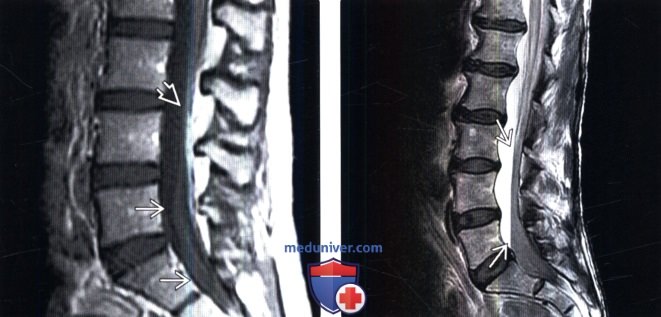
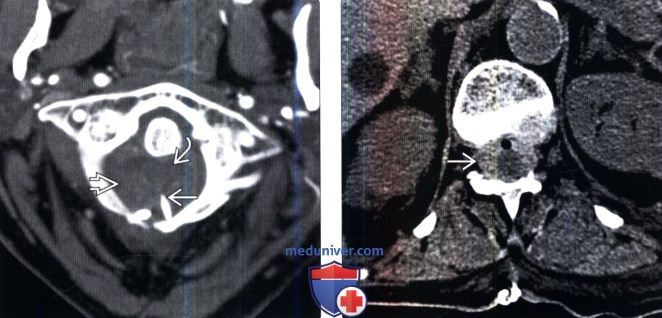
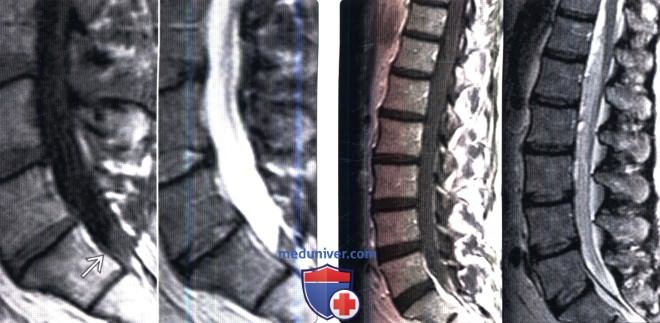
Субарахноидальное кровоизлияние при травме позвоночника
Субарахноидальное кровоизлияние травматическое (СКТ) — скопление крови под паутинной оболочкой головного мозга, наиболее частая форма внутричерепных кровоизлияний при черепно-мозговой травме.
Субарахноидальное кровоизлияние травматическое может быть обусловлено как непосредственным повреждением сосудов, расположенных в подпаутинном пространстве (пиальных артерий и вен), так и тяжелыми вазомоторными нарушениями, сопровождающими течение ЧМТ. Обычно развитие СКТ сопровождает ушибы головного мозга. Поэтому выявление крови в ЦСЖ у больных с ЧМТ рассматривают как один из признаков повреждения мозгового вещества.
Современные представления о патогенезе субарахноидального кровоизлияния включают следующие механизмы очищения ЦСЖ:
- выведение излившейся крови с оттекающей ЦСЖ за пределы субарахноидального пространства;
- фиксация элементов крови в защитно-трофической системе мягкой мозговой оболочки.
Присутствие крови в субарахноидальном пространстве сопровождается частичным ее распадом с образованием ее дериватов, обладающих токсичными свойствами (оксигемоглобин, билирубин, серотонин, кинины и др.). Продукты распада крови имеют преимущественно вазотропное действие и в сочетании с другими факторами (механическим, нейрогенным) могут вызывать развитие спазма мозговых сосудов, нарушения мозгового кровообращения, усугубляющих течение основного процесса. Формирование сгустков крови в субарахноидальном пространстве, полная или частичная блокада арахноидальных грануляций форменными элементами крови способствуют нарастающим нарушениям ликвороциркуляции и процессов санации ЦСЖ.
Патоморфологические изменения, связанные с наличием излившейся крови в субарахноидальном пространстве, зависят от сроков с момента травмы и от массивности СКТ. Реактивные изменения в мягких мозговых оболочках наблюдаются уже через 1-4 час. в виде нарастающей полиморфноклеточной реакции, достигающей максимума на 3-й сут. К 8-10-м сут. обнаруживаются признаки организации кровоизлияний и явления фиброза мягких мозговых оболочек. В более позднем периоде последствия СКТ проявляются в развитии пролиферативных процессов в оболочках головного мозга и связанных с ними осложнений.
Клиническая картина при субарахноидальном кровоизлиянии.
Характерно сочетание общемозговой, менингеальной и очаговой неврологической симптоматики. Помимо нарушений сознания у всех больных отмечаются интенсивные головные боли, часто дополняемые головокружением, тошнотой, рвотой. Общемозговая симптоматика нередко сопровождается психопатологическими симптомами в виде психомоторного возбуждения, дезориентировки и спутанности сознания. Менингеальные симптомы (светобоязнь, болезненное ограничение движений глазных яблок, ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.) выявляются у большинства больных; их выраженность во многом зависит от массивности СКТ. Менингеальные симптомы обычно нарастают на протяжении первых нескольких сут. после травмы. Регресс менингеальной симптоматики наступает в более поздние сроки по сравнению с санацией ЦСЖ — на 14-21-е сут. при благоприятном течении ЧМТ. Степень выраженности очаговой неврологической симптоматики на фоне СКТ может быть различной. Так, при локализованных субарахноидальных кровоизлияниях очаговая неврологическая симптоматика может проявляться легкой недостаточностью VII и XII черепных нервов по центральному типу, анизорефлексией, мягкой пирамидной симптоматикой. При массивных СКТ очаговая неврологическая симптоматика может носить четкий и стойкий характер, при этом ее выраженность зависит от обширности и локализации повреждения мозга. Течение СКТ часто сопровождается вегетативными нарушениями, проявляющимися в изменении периферической и центральной гемодинамики, терморегуляции и др. У большинства бальных отмечается повышение температуры в течении 7-14 сут, что является результатом раздражения гипоталамического центра терморегуляции и мозговых оболочек излившейся и распадающейся кровью.
Клиническая диагностика субарахноидального кровоизлияния.
Решающей в постановке и уточнении диагноза является люмбальная пункция. Присутствие крови в ЦСЖ подтверждает факт СКТ (разумеется, при исключении путевой крови). В настоящее время доступна прямая неинвазивная диагностика СКТ при использовании КТ. Признаком СКТ является повышение плотности в области базальных цистерн, цистерн моста, сильвиевой щели и субарахноидальных пространств. При этом примесь крови в ЦСЖ на КТ выявляется в том случае, если ее концентрация является достаточно высокой для повышения коэффициента абсорбции ЦСЖ.
Количество эритроцитов в ЦСЖ может колебаться от нескольких сотен до 1-3 и более млн в 1 мкл. Минимальное количество крови, доступное визуальному определению, составляет 500-700 эритроцитов в 1 мкл. В зависимости от количества эритроцитов в ЦСЖ условно различают следующие степени массивности СКТ: легкая — не более 10 тыс. эритроцитов в 1 мкл ЦСЖ; средняя — от 10 до 100 тыс. в 1 мкл; тяжелая — более 100 тыс. в 1 мкл. Массивность СКТ проявляется в определенной зависимости от степени тяжести ушибов головного мозга. СКТ обусловливает ксантохромию ЦСЖ, достигающую наибольшей интенсивности на 3-5-е сут. Исчезновение ксантохромии отмечается в пределах 1-3 нед. после ЧМТ.
Реакция со стороны мозговых оболочек на излившуюся кровь проявляется появлением плеоцитоза в ЦСЖ. Выраженность его разнообразна и связана с различной реактивностью мозговых оболочек.
Лечебные мероприятия при субарахноидальном кровоизлиянии.
Основная их цель — остановка кровотечения, коррекция осложнений СКТ, интенсивная санация ЦСЖ, а также профилактика гнойных осложнений. Наиболее важны в лечении СКТ мероприятия, направленные на санацию ЦСЖ. В настоящее время одним из основных методов очищения остаются периодически проводимые люмбальные пункции с выведением больших количеств измененной ЦСЖ. При этом санация ликворных путей наблюдается в сроки 7-14 сут. после начатого лечения, Учитывая отрицательные последствия присутствия крови и продуктов ее распада в субарахноидальном пространстве, нельзя довольствоваться самопроизвольной санацией ЦСЖ, которая наступает в течение 2-3 нед. К этому времени у большинства пострадавших уже развиваются стойкие патоморфологические нарушения. Активную санацию нужно проводить в течение первых 3 суток. Максимально быстрое очищение ликворных пространств может быть достигнуто при использовании интенсивных методов очищения ЦСЖ. В их основе лежит использование постоянного дренирования ликворных пространств с постоянным контролируемым выведением ЦСЖ или ее замещением (дренирование субарахноидального пространства с установкой постоянного люмбального дренажа; дренирование ликворных пространств на разных уровнях с их промыванием ликворозамещающими растворами; местное промывание ликворных пространств и ран мозга с использованием аспирационно-промывного метода). Применение методов интенсивной санации осуществляется в зависимости от выраженности клинической картины и показателей массивности СКТ. Методы интенсивной санации являются эффективным средством очищения ликворной системы в кратчайшие сроки после ЧМТ. Они являются компонентами комплекса консервативных и хирургических мероприятий, проводимых в лечении ЧМТ, осложненной субарахноидальным кровоизлиянием. Использование методов интенсивной санации в значительной степени облегчает течение острого периода СКТ и снижает количество осложнений в отдаленном периоде ЧМТ. Противопоказанием является неисключенное или неустраненное травматическое сдавление головного мозга (риск развития нижнестволового вклинения).
Источник
Лучевая диагностика субарахноидального кровоизлияния позвоночникаа) Терминология: 1. Сокращения: 2. Определения: б) Визуализация: 1. Общие характеристики: 2. КТ при субарахноидальном кровоизлияния: 3. МРТ при субарахноидальном кровоизлияния: 4. Ангиография: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика субарахноидального кровоизлияния: 1. Эпидуральная гематома: 2. Субдуральная гематома: 3. Интрамедуллярное паренхиматозное кровоизлияние:
г) Патология: 1. Общие характеристики: 2. Стадирование, степени и классификация субарахноидального кровоизлияния:
д) Клинические особенности: 1. Клиническая картина субарахноидального кровоизлияния: 2. Демография: е) Диагностическая памятка. Следует учесть: ж) Список использованной литературы: — Также рекомендуем «МРТ при спонтанной эпидуральной гематоме позвоночника» Редактор: Искандер Милевски. Дата публикации: 6.9.2019 |
Источник