Тамоксифен при метастазах в позвоночнике
Выбор гормонов для лечения метастазов рака молочной железы
В большинстве случаев обследования больных с локализованными опухолями врач приходит к выводу, что болезнь носит преимущественно системный характер, и метастазы разовьются позже. Обнаружение многочисленных метастазов, часто спустя годы после проведения мастэктомии, а также в течение многолетнего наблюдения за больными подтверждает этот вывод.
По данным классических исследований Бринкли и Хейбитл, общая выживаемость больных раком молочной железы через 25 лет после лечения составляет только 20%. Даже среди пациенток, которым мастэктомия была сделана своевременно («ранние» операбельные случаи), выживаемость составляет лишь 30%.
Обычно появление метастазов приводит к смертельному исходу в пределах трех лет, хотя в случаях, когда лечение оказывается эффективным, пациентки могут жить дольше. Вероятность метастазирования опухоли сильно зависит от степени вовлечения подмышечных лимфатических узлов в патологический процесс, что определяется при гистологическом анализе образцов, взятых во время операции.
Существует взаимосвязь между количеством пораженных подмышечных лимфатических узлов и вероятностью распространения метастазов.
Со времени проведения первой операции терапевтической овариэктомии, проведенной Битсоном в 1896 г., стало очевидно, что при изменении гормонального статуса организма в случаях распространенного опухолевого процесса, по крайней мере для одной трети пациенток достигается симптоматический эффект.
Использовались различные методы: удаление яичников или их облучение (иногда называемое «создание искусственной менопаузы»), лечение эстрогенами, антиэстрогенами и антагонистами гонадотропин-рилизинг-гормона (например, гозерелином). Этот гормон регулирует секрецию лютеинизирующего гормона (LHRH).
Также применяли анаболические стероиды, глюкокортикоиды и прогестерон, проводили удаление надпочечников или гипофиза и назначали ингибиторы ароматазы (анастрозол или летрозол).
Стандартный подход основан на менструальном статусе пациентки. Для большинства больных с метастазирующими опухолями в пременопаузе и перименопаузе используется хирургическое удаление яичников или их облучение. Однако с появлением антагонистов гонадотропин-рилизинг-гормона эти процедуры стали применять реже.

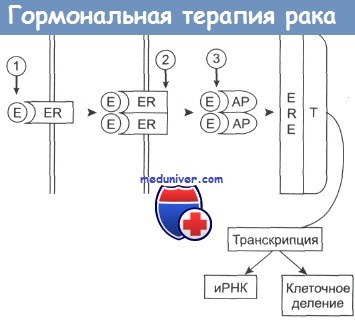
Эстроген (Е) связывается с рецептором (ER), который димеризуется.
Комплекс приобретает активность (АР) и присоединяется к эстроген-зависимым структурам (ERE) клеточного ядра.
Происходит активация таких белков, участвующих в транскрипции (Т), как РНК-полимераза II, что приводит к синтезу белка и делению клетки.
Гозерелин вызывает снижение уровня эстрогенов в плазме крови (1); фульвестран (2) предотвращает процесс димеризации рецептора и его активацию; тамоксифен (3) связывается с активным комплексом, подавляя его способность инициировать транскрипцию.
Антагонисты обеспечивают стойкое снижение уровня эстрогенов и вызывают у пациентки состояние менопаузы, которое длится в продолжении примерно двух месяцев с начала применения гозерелина. Препарат назначается ежемесячно в виде внутримышечных инъекций. Вместе с тем в качестве альтернативы снова стал популярным такой хирургический метод, как лапароскопическое удаление яичников.
Это достаточно безопасная и несложная операция, после которой пациентка на одну ночь остается в стационаре. Следует отметить, что перед операцией больные проходят тщательный отбор по критерию гормональной чувствительности опухоли, и тем, для кого не предполагается проявление лечебного эффекта, операция не проводится.
Для пациенток с опухолью в постменопаузе широко применяется тамоксифен, поскольку он практически не проявляет побочных эффектов. Препарат действует как антиэстроген, но, вероятно, оказывает и прямой цитотоксический эффект. В течение почти 20 лет тамоксифен использовался в качестве стандартного препарата адъювантной терапии.
Тамоксифен назначается перорально в ежедневной стандартной дозе 20 мг. Он обладает медленным кумулятивным действием. Побочные эффекты редки, однако могут наблюдаться приливы, тошнота, гиперкальциемия, тромбоцитопения, удержание жидкости и расстройство менструального цикла. После приема препарата большинство пациенток прибавляют 1-2 фунта в весе и некоторые отмечают ухудшение состояния кожи, волос и ногтей.
Гораздо более существенный эффект получен при назначении гормонотерапии пациенткам с гормонально зависимыми опухолями, в то время как при лечении гормонально независимых опухолей благоприятный эффект наблюдался лишь в редких случаях. Прогноз в случаях гормонально зависимых и независимых опухолей отличается. Для больных с гормонально-зависимыми опухолями характерен более длительный безрецидивный период и большая выживаемость.
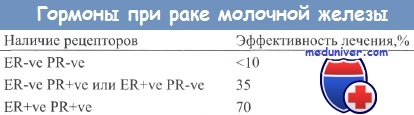
Совместное определение показателей ER и PR обеспечивает более точный прогноз в отношении чувствительности опухоли к гормонотерапии, чем это оказывается возможным при оперировании только показателем ER. Больные с PR-положительными опухолями также характеризуются более длительным безболезненным периодом.
На эффективность гормонотерапии сильно влияет характер распространения метастазов. Костные метастазы проявляют некоторую чувствительность к гормонам, хотя после лечения пациентки живут в среднем около 12-15 месяцев. Тем не менее некоторые больные с гормоночувствительными опухолями и с костными метастазами живут дольше, иногда несколько лет.
В большинстве случаев, при рецидиве опухоли, развившейся в пременопаузе, применяется гозерин (или его аналоги) или лапароскопическая овариэктомия (или облучение яичников). Эти меры эффективны для гормонально чувствительных опухолей. При опухолях в периоде постменопаузы обычно назначают тамоксифен, если пациентки раньше не получали этот препарат в качестве средства адъювантной терапии.
В любом случае можно ожидать, что выживаемость больных составит по крайней мере 30%. Экзогенные гормоны назначают до тех пор, пока не наступит эффект. В дальнейшем гормональную терапию продолжают только тем пациенткам, у которых проявился эффект первичного лечения. Предложены новые противоопухолевые препараты, относящиеся к группе ингибиторов ароматазы.
К числу их относится анастрозол, который блокирует биосинтез предшественников эстрогенов и их последующие превращения в тканях. Анастрозол действует при пероральном применении. Он хорошо переносится больными, так же как и другие родственные соединения, благодаря чему эти препараты быстро заняли место тамоксифена, который оказался неэффективным в лечении пациенток с гормонозависимыми опухолями, развивающимися в период постменопаузы. Рекомендуемая ежедневная доза препарата составляет 1 мг.
Если после первичного лечения возникает рецидив, то назначают другие препараты, например анаболические стероиды, прогестогены и глюкокортикоиды. Анаболические стероиды более эффективны у пациенток с опухолями, развившимися в постменопаузе, и, по-видимому, их особенно необходимо применять в случаях обнаружения костных метастазов.
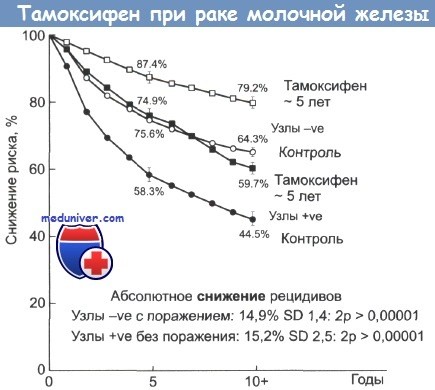
Абсолютное снижение риска возникновения рецидивов рака молочной железы при приеме тамоксифена.
Светлые значки — пациентки без признаков поражения лимфатических узлов; затемненные значки — пациентки с признаками поражения лимфоузлов.
Благоприятный эффект достигается примерно у 20% пациенток, однако недостатком применения стероидов является вирилизация. Удобным для применения является нандролон деканоат (Deca-Durabolin), который назначается в виде внутримышечных инъекций в дозе 50-100 мг каждые 3-4 недели. Если гормонотерапия раньше давала положительные результаты, то можно применять прогестогены. Наиболее часто используется ацетат медроксипрогестерона (МРА, Provera), который обычно назначают перорально в дозе 100 мг три раза в день.
Однако его применение ограничено из-за развития побочного эффекта — прибавления в весе. Такой же эффективностью обладает другое производное прогестерона — мегестрол-ацетат (Megace).
Широко обсуждается вопрос выбора метода лечения первого рецидива опухоли. Следует в этом случае использовать гормональный метод или же химиотерапию с использованием цитотостатиков? Если принимать во внимание количественные показатели, то выбирать надо между гормонотерапией (эффективна в 30% случаев) и комбинационной химиотерапией (эффективность которой в два раза выше). Однако это упрощенное решение вопроса, ответить на который на самом деле сложно.
Реакция опухоли на гормоны обычно носит более продолжительный характер, и у пациентки наблюдаются минимальные токсические проявления. При химиотерапии развивается более кратковременный эффект, который сопровождается токсическими и психологическими осложнениями. Большинство клиницистов в Великобритании в качестве средства первичного лечения предпочитают использовать гормональную терапию. Выбор облегчается все более широким применением метода анализа состояния рецепторов эстрогенов: гормональная терапия должна проводиться только среди пациенток с ER-положительными опухолями. Недавно предложен препарат фульвестрант (Faslodex), подавляющий функции рецепторов эстрогенов. Он может применяться у пациенток с гормоноустойчивыми опухолями, которые развились в постменопаузе. Одним из основных преимуществ этого препарата, по сравнению с агонистом эстрогенов, тамоксифеном, является отсутствие побочных эффектов. Он также не опустошает пул эстрогенов в женском организме, что происходит при применении ингибиторов ароматазы.
— Также рекомендуем «Химиотерапия метастазов рака молочной железы»
Оглавление темы «Рак молочной железы»:
- Лечение рано выявленного рака молочной железы
- Лечение распространенного (запущенного) рака молочной железы
- Осложнения операции и лучевой терапии рака молочной железы
- Препараты для гормональной терапии рака молочной железы и их эффективность
- Препараты для химиотерапии рака молочной железы и их эффективность
- Выбор гормонов для лечения метастазов рака молочной железы
- Химиотерапия метастазов рака молочной железы
- Лучевая терапия метастазов рака молочной железы
- Прогноз лечения рака молочной железы
- Рак молочной железы у мужчин — лечение, прогноз
Источник
- Медицина
- Отменить
I. Гормонозависимыми являются опухоли со следующими характеристиками:
ER+ PR+ Her2(new)+++ ER+ PR- Her2(new)+++ ER+ PR+ Her2(new)- , где ER — Эстроген, гормон первой половины цикла и PR — Прогестерон, гормон второй половины цикла.
Похоже, что а) конфигурация ER- PR + на практике не встречается и б) если в организме становится мало эстрогенов, то автоматически исчезает и прогестерон. Вроде бы это логично, так как если нет цикла, то нет и гормона второй половины цикла 🙂 Поэтому воздействие гормонотерапии направлено только на эстроген, а не на прогестерон.
Her2(new)+++ означает гиперэкспрессию белка, который стимулирует опухоль к особенно активному росту. Her2(new) — = Her2(new) + и оба эти значения говорят об отсутствии гиперэкспрессии белка. Her2(new)++ говорит о неопределенности наличия гиперэкспрессии белка и в данном случае требуется уточнение, путем проведения FISH — анализа, с дальнейшим отнесением либо к Her2(new)+++, либо к Her2(new)+.
II. При гормонозависимых опухолях задачей гормонотерапии является снижение воздействия эстрогенов на рецепторы опухоли. Это достигается двумя способами.
1. Блокирование рецепторов опухоли к эстрогенам достигается с помощью Тамоксифена. Этот метод не ведет к уменьшению количества эстрогенов, потере кальция и остеопорозу.
2. Снижение количества эстрогенов в организме. Для этого применяются Ингибиторы ароматазы (Фемара, Летрозол, Аримидекс и. т.п.), которые, блокируя ароматазу, снижают количество эстрогенов, конвертируемых из подкожной жировой клетчатки и надпочечников.
Ингибиторы назначают только в случае подтвержденной менопаузы, или после проведения курса Золадекса, который выключает функцию яичников.
Снижение количества эстрогенов ведет к вымыванию кальция из костей, уменьшению костной массы, остеопорозу и, в дальнейшем, к довольно фатальным последствиям 🙁
Кроме того, в англоязычном интернете бытует мнение, что при HER2(new)+++ тамоксифен неэффективен и, в данном случае, при пременопаузе, следует сначала назначать Золадекс и, затем, Ингибиторы. Таким образом, все больше женщин принимают ингибиторы ароматазы и рискуют получить фатальный остеопороз.
III. Краткий перечень рекомендаций по профилактике остеопороза, которые были обнаружены мною в сети, получены при реальном общении с российскими и американскими врачами, а также выстраданы посредством личного опыта:)
1. Зомета. Традиционно ее применяют при метастатическом раке для борьбы с костными метастазами. В последнее время в Америке и Германии ее начали применять в адъювантном режиме на ранних стадиях, с целью профилактики развития метастазов. Кроме того, в результате ее применения укрепляется костная ткань и снижается риск остеопороза. Имеет серьезные побочные эффекты. В Америке в адъювантном режиме Зомету капают один раз в 6 месяцев, а в Германии — раз в месяц в течение года. В России данный метод пока вроде бы не применяется.
2. Препараты кальция. Кальций Д3 и Кальцемин эдванс. Моя гинеколог с какой-то конференции по остеопорозу привезла утверждение, что по последним научным данным для лучшего усвоения кальция, его препараты (так же как и содержащие кальций продукты) следует принимать вечером, а утренний прием кальция бесполезен. Однако в сети существует мнение, что кальций в любом случае одинаково плохо усваивается, и, кроме того, эти препараты несут какой-то риск для сердечной мышцы. Кто прав — непонятно.
3. Творог. На американских ресурсах предостерегают от его чрезмерного употребления (особенно жирного) в связи с повышением риска рецидива из-за высокого содержания в твороге животного белка и животного жира.
4. Чернослив. На форуме сайта breastcancer.org обсуждается загадочный феномен. Какой-то врач, наблюдая за своими пациентами, заметил, что те из них, которые регулярно употребляют в пищу чернослив, имеют гораздо менее выраженные потери костной массы в менопаузе. Затем американцами было проведено исследование, которое подтвердило данный вывод. Что именно, содержащееся в черносливе, способствует накоплению костной массы, на данный момент непонятно, однако замечено, что не все виды слив обладают этим действием, а только те, из которых делают сухофрукты. И, чтобы не ошибиться, с данной целью следует употреблять именно чернослив-сухофрукт, а не свежие ягоды. Причем исследователями даже разработана схема употребления чернослива:). Следует начинать прием с 1-2 ягод в день, постепенно доводить ежедневное употребление до 10 ягод и продолжать это дело бесконечно :). Интересно, что чернослив, по сравнению с курагой и изюмом, обладает более низким гликемическим индексом , вроде бы безопасен с точки зрения увеличения количества эстрогенов и, соответственно, провоцирования рецидивов. По-моему, так очень симпатично-оптимистичная теория. Я уже закупила кило чернослива. (Остается только надеяться, что эта публикация не была проплачена индийской черносливовой мафией 🙂
5. Физические упражнения. С тем, что практически любые физические упражнения способствуют профилактике остеопороза, а также снижают риск рецидива, согласны абсолютно все. Особенно полезными для костно-мышечной системы считаются занятия с отягощениями, что, в ситуации РМЖ, является тонким и спорным вопросом. На основании собственного опыта могу сказать, что плавание практически не уменьшает боль в костях и суставах, ходьба — довольно эффективна в процессе, но утром следующего дня по-прежнему больно начинать движение. Самым эффективным (по моим субъективным ощущениям), на сегодняшний день для меня являются занятия на велотренажере, которые я провожу, не выходя за пределы пульса 100-110. Тренировка выглядит так: 10 минут — просто кручу педали, не выходя за пределы пульса. 10 минут — кручу и провожу растяжку плечевого пояса в различных направлениях. 10 минут — кручу педали + упражнения с очень легкими (0.5 — 1 кг) гантелями (бицепс, трицепс и дельта). 10 минут — снова легкая растяжка и просто работа ногами. Затем, растяжка ног, стоя на полу и, в положении лежа на на спине, бицепс, трицепс, грудная мышца с гантелями 1-2 кг и с последующей растяжкой. И после такой трени утром у меня практически ничего не болит :))) При этом, надо отметить, что я начинала применять данный комплекс упражнений очень-очень осторожно и постепенно наращивая нагрузку. Начинала с 5-10 минут на тренажере, с пульсом 90-100, без всяких отягощений и с обязательным использованием эластичного рукава для предотвращения лимфатического отека.
6. Хатха- Йога. Как недоучившийся йогатичер 🙂 могу сказать, что — Позы стоя совершенно однозначно ведут к укреплению костной системы и практически не имеют противопоказаний, если не фиксировать позу слишком долго. Выходить из позы следует сразу после появления ощущения любого мало-мальского дискомфорта. — Осторожные наклоны, прогибы и скручивания улучшают кровообращение в районе позвоночника и, скорее всего, также полезны для костей. — А вот балансы на руках и перевернутые позы, которые очень даже способствуют у здоровых людей укреплению костной ткани, для нас, скорее всего, в силу особенностей хирургии, становятся абсолютно недоступными :(. Но я еще их попробую, конечно, потом.
7. Приятный бонус 🙂 Составляя программу тренировок, на форуме бодибилдеров я вычитала, что активные и целеустремленные женщины в менопаузе, благодаря низкому количеству эстрогена имеют очень хорошие шансы для накачки красивого мышечного рельефа и избавления от целлюлита 🙂 Специалисты по фейсбилдингу (безоперационной подтяжке кожи лица, путем накачивания мимических мышц с помощью специальных упражнений) также считают, что эта методика наиболее действенна в менопаузе 🙂 А безбашенные бодибилдеры обоих полов добровольно принимают те же самые «наши» ингибиторы для более качественной проработки своих безумных рельефов :)))
Очень хотелось бы совместными усилиями исправить, дополнить и довести до совершенства этот перечень 🙂
Источник
