Виды искривления позвоночника профилактика искривления
Позвоночник является нашим внутренним каркасом. Он выполняет опорную, двигательную, амортизационную, защитную функции. Нарушение этих функций происходит при деформациях позвоночника. Чтобы их вернуть, нужно заниматься профилактикой и своевременным лечением искривлений позвоночника. Патологией занимается ортопед, вертебролог и невролог. Все зависит от причины искривления и наличия сопутствующих патологий. В норме он имеет несколько изгибов в каждом своем отделе, которые располагаются в сагиттальной плоскости (если смотреть сбоку).
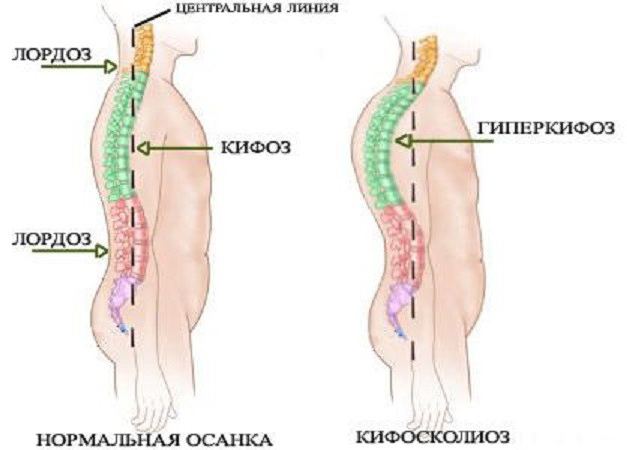
Физиологические изгибы позвоночного столба
- Шейный и поясничный лордозы. Формируются в процессе физического развития ребенка, когда расширяются его двигательные возможности (начинает удерживать головку и сидеть). Являются выпуклостью позвоночника кпереди.
- Грудной и крестцовый кифозы формируются внутриутробно, младенец уже рождается с ними. Представлены выпуклостью сзади.
Во фронтальной плоскости линия позвоночника проходит по средней оси тела. Активное и правильное удержание тела в пространстве — это осанка. Деформация позвоночника приводит к развитию патологической осанки и наоборот.
Виды заболевания
Какие бывают виды деформации позвоночника? Что чаще всего беспокоит современного человека? Во фронтальной плоскости развивается сколиоз. Это искривление позвоночного столба относительно срединной линии вправо или влево. В сагиттальной плоскости наблюдается увеличение дуги физиологических изгибов (гиперлордоз, гиперкифоз), исчезновение или уменьшение изгибов (плоская спина) и комбинированные искривления, сочетающие два направления (лордосколиоз, кифосколиоз).
Почему происходит искривление?
Причины деформации позвоночника могут носить врожденный и приобретенный характер. Врожденная этиология связана с патологией позвонков:
- Недоразвитие структурных компонентов.
- Добавочные элементы.
- Слияние соседних тел позвонков.
- Незаращение дуг.
- Клиновидная форма.
Причинами приобретенной деформации позвоночника могут быть:
- Систематически неправильная осанка.
- Рахит (нарушается баланс кальция в организме, кости становятся хрупкими).
- Туберкулез позвоночника.
- Полиомиелит.
- Остеохондроз и остеодистрофия.
- ДЦП.
- Травмы, грыжи и опухоли позвоночника.
- Плеврит — патология дыхательной системы с выраженным болевым синдромом. Обычно поражается одна сторона, на которой лежит пациент. Нагрузка на позвоночный столб в грудном отделе неравномерная, возникает искривление.
- Укорочение одной из нижних конечностей — нагрузка распределяется неравномерно.
- Отсутствие одной руки или ноги и как следствие — нарушение равновесия.
- Слабый мышечный массив, который не способен противостоять искривлению позвоночника.
- Психические расстройства (депрессия, когда постоянно опущены плечи и голова).
Искривление позвоночного столба может затронуть любой его отдел.
Деформация шейного отдела позвоночника
- Кривошея — патология, при которой одновременно наблюдается наклон головы в одну сторону и поворот шеи в другую.
- Кифоз — искривление шеи кзади. Это редкое явление.
- Лордоз — усиление физиологического изгиба. Шея вытягивается вперед, округляются плечи, развивается сутулость.
Причины врожденной кривошеи:
- неправильное внутриутробное положение плода;
- родовые травмы;
- спазм или укорочение мышц шеи;
- врожденная патология шейных позвонков (болезнь Клиппеля-Фейля);
- ротационный подвывих 1-го шейного позвонка.
Причины приобретенной деформации шейного отдела позвоночника:
- установочная кривошея — когда ребенок длительно занимает неправильное положение в кроватке;
- компенсаторная — при воспалительных заболеваниях уха, гнойных процессах в области шеи (ребенок щадит больную сторону и наклоняет голову в здоровую);
- перелом, вывих или подвывих первого шейного позвонка;
- остеомиелит, туберкулез, третичный сифилис — разрушаются позвонки, происходит осевая деформация скелета.
Лечение кривошеи
Консервативные методы:
- массаж;
- лечебная гимнастика;
- лечение положением;
- физиолечение;
- водные процедуры в бассейне с использованием круга для новорожденных;
- ношение воротника, фиксирующего шейный отдел позвоночника в правильной позиции.
Хирургическое лечение производится в случае отсутствия эффекта от консервативного:
- миотомия — рассечение мышцы шеи;
- пластика (удлинение мышцы).
Кифоз и лордоз лечатся консервативными методами (ЛФК, массаж, медикаментозное обезболивание, снятие спазма мышц).
Нарушения грудного отдела
Кифоз сопровождается деформацией в виде усиления физиологического изгиба. Происходит патологический изгиб кзади с формированием круглой спины. Чаще встречается приобретенная кифотическая деформация позвоночника.
Причины грудного кифоза:
- Слабость мышечного корсета, который не успевает формироваться вслед за ускоренным ростом ребенка.
- Ранний рахит (до 1 года) — поражаются грудной и поясничный отделы. Деформация исчезает в лежачем положении (нефиксированное искривление). Выраженность патологического изгиба усугубляется, когда ребенок садится и встает на ножки.
- Поздний рахит (5-6 лет) — развиваются фиксированные кифозы и кифосколиозы.
- Остеохондропатия наблюдается в возрасте 12-17 лет. Страдают чаще мальчики. В медицинском мире называется болезнью Шейермана-Мау. Развиваются дистрофические изменения в телах позвонков и межпозвоночных дисках. Формируется фиксированная клиновидная деформация позвоночника.
Лечение грудного кифоза
Рахитическую деформацию лечат консервативно: плавание, витаминотерапия, ЛФК, хвойные ванны, массаж, ношение специального трехточечного корсета. Заболевание может исчезнуть бесследно.

Юношеский кифоз лечат комплексно: массаж, специальные упражнения для укрепления мышечного корсета, медикаментозное улучшение трофики костно-суставной системы. Часто приходится применять хирургические способы терапии: различные виды инструментальной фиксации позвоночника.
Деформация поясничного отдела
Лордоз — искривление позвоночного столба с формированием выпуклости спереди. Терапия основана на борьбе с заболеванием, ставшим причиной искривления. Используют вытяжение, специальные укладки пациента, физиотерапевтические процедуры, лечебную физкультуру и курсы общеукрепляющего массажа.
Причины поясничного лордоза:
- деформация с целью компенсации рахитических и туберкулезных кифозов;
- вывихи бедер, которые возникли в процессе родов;
- контрактуры тазобедренных суставов.
Сколиоз
Сколиотическая деформация позвоночника может затрагивать любой уровень позвоночного хребта и поражать несколько отделов, вызывая S-образные искривления. Заболеванию больше подвержены девочки препубертатного периода.
- Врожденный сколиоз связан с наличием слияния нескольких позвонков, присутствием добавочных позвонков, аномалией структурных компонентов позвонка. Встречается у малышей в возрасте до 1 года. Прогрессирует медленно, линии изгибов выражены не ярко.
- Диспластический сколиоз формируется при патологическом развитии пояснично-крестцового отдела. Обнаруживается в возрасте 9-11 лет и быстро прогрессирует. Линия искривления наблюдается в поясничном отделе.
- Сколиоз неврогенного характера развивается вследствие полиомиелита, сирингомиелии, миопатий. Механизм развития связан с поражением двигательных корешков спинного мозга. Развивается функциональная недостаточность мышц. Параллельно происходят дистрофические изменения позвоночника.
- Рахитический сколиоз. Вследствие нарушения обмена кальция костная ткань становится мягкой. При статических нагрузках происходит усиление физиологических изгибов. При неправильном положении тела в пространстве быстро формируются сколиозы.
- Идиопатический сколиоз — это самая частая деформация позвоночника. Является многофакторным заболеванием: нарушение скорости роста позвоночника, нервно-мышечная недостаточность, активный период роста у детей и повышение физиологических нагрузок на скелет. Происходит нарушение эндохондрального костеобразования в позвонках с последующим развитием остеопороза и нарушений позвоночника.
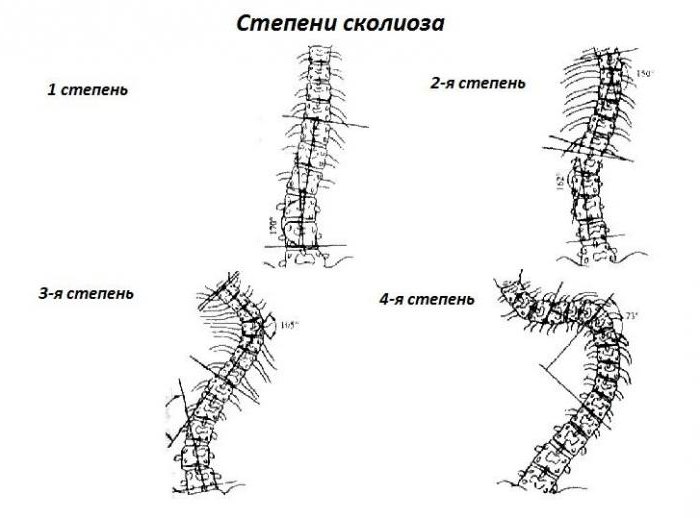
В 1965 году В. Д. Чаклин рентгенологически выделил 4 степени деформации позвоночника при сколиозе:
- 1-я степень — 5-10 градусов;
- 2-я степень — 11-30;
- 3-я степень — 31-60;
- 4-я степень — более 61 градуса.

Клинические проявления сколиоза:
- При 1-й степени в положении стоя отмечается слабость мышечного корсета спины и брюшной стенки, разный уровень плеч, углы лопаток располагаются на разных уровнях, асимметрия треугольников талии. В грудном отделе заметно искривление, в поясничном — на противоположной стороне мышечное уплотнение, которое также видно при наклоне корпуса вперед. На рентгеновском снимке отсутствуют признаки ротации позвонков. Таз расположен в горизонтальной плоскости. В положении лежа на спине отмечается слабость мышц брюшного пресса.
- При 2-й степени визуально определяется S-образное искривление позвоночника. Имеются ротации грудных позвонков, происходит деформация грудной клетки. Проба с наклоном показывает выступание ребер с одной стороны или мышц поясницы. Прогрессирование идет, пока ребенок растет.
- При 3-й степени определяется выраженная деформация скелета. Отчетливо виден реберный горб и перекос таза. Линия плеч совпадает с линией таза. Сдавливается венозное сплетение позвоночника. Могут быть нарушения со стороны дыхательной системы.
- При 4-й степени наблюдается тяжелая степень деформации всего туловища. Прекращается рост, нарушается взаимоотношение внутренних органов. Сдавливание спинного мозга приводит к развитию парезов. На рентгенограмме выявляются клиновидные позвонки.
Сколиоз — это серьезное заболевание, которое может привести к стойкой утрате трудоспособности (инвалидности).
Лечение сколиоза
Деформации позвоночника у детей должны обнаруживаться в начальных стадиях. В таких случаях понадобится лишь коррекция осанки, физические упражнения, плавание, организация правильного рабочего пространства, соблюдение адекватного режима труда и отдыха, правильное питание.
Неоперативное лечение направлено на фиксацию позвоночника в правильном положении с помощью ношения корректирующих корсетов, тренировки мышц спины и брюшного пресса. В комнате ребенка должна быть специальная кровать с жестким матрасом и ортопедической подушкой.
Вторую степень лечат консервативно, при прогрессировании процесса детей отправляют в специализированные санатории. Проводится плановый курс неоперативного лечения в отделениях ортопедии. Используют метод вытяжения с применением боковой тяги. Длится такое лечение 2-4 месяца. Вытяжение часто является предоперационной подготовкой при 3-й и 4-й стадии. Достигнутый уровень коррекции фиксируется оперативно с помощью специального инструментария.
Показания к оперативному лечению
- Эстетический дефект, который беспокоит взрослого или родителей маленького пациента.
- Угол искривления более 40 градусов, но при незавершенном росте.
- Любая деформация больше 50 градусов.
- Стойкие неврологические осложнения и болевой синдром.
- Деформации, сопровождающиеся нарушением сердечно-сосудистой и дыхательной систем.
Виды хирургического лечения
Существует 3 способа: операции с передним доступом, с задним и комбинированным. Суть операций заключается во внедрении в позвоночник конструкций из металла, которые могут быть статическими и подвижными. Плюсы динамического импланта: он может корректироваться, обеспечивая правильный рост ребенка, и позволяет заниматься спортом. Конструкция внешне не видна и может использоваться в лечении тяжелых деформаций позвоночника у взрослых. Она позволяет зафиксировать искривление и остановить его прогресс.
Профилактика искривлений позвоночника
- Раннее выявление врожденных искривлений позвоночного столба (осмотр ортопеда в родильном доме проводится в 1, 3, 6 месяцев и в год) и их коррекция.
- Выявление приобретенных деформаций в дошкольном и школьном возрасте на медицинских осмотрах и применение соответствующих мер по их исправлению.
- Контроль над своей осанкой. С детства нужно приучать детей держать спину ровно. В школьных учреждениях должны быть парты с регулировкой высоты стола и стула. Во время работы необходимо делать небольшие перерывы с хождением, чтобы избежать статической нагрузки на позвоночник.
- Своевременное выявление рахита, полиомиелита, туберкулеза и соответствующее лечение.
- Профилактические курсы общего массажа для пассивного укрепления мышечного корсета.
- Занятие спортом с целью укрепления мышц спины и пресса.
- Плавание.
- При отсутствии конечностей необходимо решить вопрос о протезировании.
- Ношение ортопедической обуви при разной длине ног.
- При подъеме тяжестей необходимо равномерно распределять груз на обе половины тела.
- Правильно питаться, пища должна быть сбалансирована в плане белков, жиров и углеводов, витаминов и микроэлементов. Избегать переедания и набора лишнего веса, который служит дополнительным фактором развития деформаций позвоночника.
- Избегать длительного положения в одной позе, устраивать физкультминутки.
- Организовать правильный режим сна. Кровать должна быть жесткой, а подушку лучше приобрести ортопедическую в специальном салоне.
- При нарушении зрения необходимо обратиться к окулисту (при сниженном зрении человек может принимать вынужденное положение, вытягивать шею и усугублять шейный лордоз).
- Бороться с депрессией и апатией.
- Соблюдать меры предосторожности с целью профилактики травматизма.
- Вовремя лечить грыжи, остеохондроз, опухоли позвоночника.
Своевременное лечение способно полностью избавить от деформации позвоночника.
Источник
Патологическое искривление позвоночника способно кардинально изменить жизнь больного, вплоть до приведения его к инвалидности. Сколиоз необходимо лечить — в этом у медицины сомнений нет. А вот как именно — это уже тема для дискуссии. Рассмотрим варианты, которые предлагает обычная и восточная медицина.
Позвоночник человека имеет 4 физиологических изгиба: крестцовый и грудной отделы изогнуты назад (естественные кифозы), поясничный и шейный — вперед (естественные лордозы). Эволюционно они возникли как приспособительная реакция организма к вертикальному положению, превратив позвоночный столб в мощный амортизатор, способный выдерживать многочисленные статические (в неподвижном состоянии) и динамические (в движении) нагрузки. Физиологическая норма изгибов естественных кифозов и лордозов не превышает 20–40 градусов. Каждый позвонок имеет почти правильную прямоугольную форму и одинаковую высоту, и состоит из
тела
, на которое приходится основная нагрузка,
дужки
, образующей позвоночный канал, и
отростков
(эпифизов и апофизов), соединяющих позвонки в единый столб. Незначительное отклонение от показателей нормы трактуется как
функциональное нарушение
, значительное отклонение от физиологического положения и/или анатомической формы позвонков —
патологической деформацией позвоночного столба
, которую называют сколиозом, кифозом, лордозом.
Таким образом, не все отклонения от нормы являются паталогическими — многие состояния позвоночника можно определить как нарушение осанки, что не является заболеванием. Однако подобное нарушение не должно оставаться без внимания и требует своевременной коррекции.
Как правило, сколиоз прогрессирует только в процессе роста позвоночника, то есть до 18-ти лет, намного реже — до 25-ти лет. Но при этом следует понимать, что к прогрессу заболевания подталкивают неправильные условия обучения, работы и быта. В этом контексте прогрессирование сколиотической болезни возможно в любом возрасте.
Особенности лечения сколиоза у детей и взрослых
Сколиоз может быть и врожденным, и приобретенным. В возрасте от 5 до 15 лет организм ребенка пребывает в фазе активного роста. Именно на этот жизненный период выпадает развитие образовательное. Школьник садится за книги и тетради, много часов проводит за компьютером, часто пренебрегая физической активностью. Подросток не замечает, что наклоняется слишком низко, постоянно выставляя одно плечо выше другого. А если и замечает, то не придает этому значения. Между тем неправильная осанка только в отдельных случаях является причиной сколиоза, а в остальных — это его симптом. Искривление позвоночника появляется как следствие многочисленных патологических процессов в организме, когда позвонки не просто сдвигаются, а изменяют структуру. Первая и главная цель лечения сколиоза у подростков и детей — это вернуть позвонки в физиологическое положение. У молодого организма высок шанс самостоятельного восстановления. Когда патологический процесс уже запущен, пациенту назначают специальные ортопедические корректоры, а в особо тяжелых случаях — хирургическую операцию. Позвоночник стабилизируют за счет пластики и металлических конструкций. Важно понимать, что оперативное лечение не убирает сколиоз, а останавливает развитие и снижает пагубное воздействие на другие системы организма.
Совершенно другая история — это «взрослый» сколиоз. Он становится следствием целого «букета» или одной из проблем: остеопороза, туберкулеза, остеохондроза, позвоночной грыжи, травмы позвоночника, онкологии, а также не вылеченного в детстве искривления. Как только позвоночник сформирован, отклонения от нормы начинают проявляться в виде боли, онемения или покалывания в спине, руках, ногах. Затем возникают расстройства и в других системах организма: кровеносной, дыхательной, пищеварительной. Частая спутница — это знакомая большинству межреберная невралгия. С годами болевой синдром только нарастает, поэтому сколиоз требует лечения.
Отметим, что на доклинической стадии внешние симптомы сколиоза неразличимы не только для больных, но порой и для многих ортопедов. Поэтому в ряде случаев после консультаций со специалистами имеет смысл прибегать к инструментарию, показанному при
ранней диагностике
.
Ранняя диагностика
— на доклиническом, субклиническом и клиническом этапах — включает:
- Визуальный осмотр.
- Компьютерную оптическую топографию (КОТ).
- Электромиографию (ЭМГ).
- Контроль остеотропного гормонального профиля (ОСП).
- Определение нейропептидов «R-ФПА» и «L-ФПА».
Конечно, ранняя диагностика должна базироваться на знании и понимании этиологии и патогенеза идиопатического сколиоза, а значит — борьба с заболеванием должна вестись на четырех фронтах:
-
Костный позвоночный столб («футляр»)
— магнитотерапия, фотодинамическая терапия, коррекция гормонального профиля. -
Спинной мозг
— поляризация спинного мозга, возможна медикаментозная терапия. -
Головной мозг
— поляризация головного мозга, возможна медикаментозная терапия. -
Мышечный корсет
— избирательная электро- и магнитостимуляция паравертебральных мышц, возможна компенсация нейропептидов.
Первая группа
лечебных мероприятий направляется на контроль и управление процессом роста, а именно на коррекцию:
- гормонального статуса;
- функций головного и спинного мозга;
- функций вегетативной (автономной) нервной системы;
- зон роста позвонков;
- тонуса мышечного корсета.
Вторая группа
терапевтических мероприятий призвана обеспечить благоприятный фон для успеха первой группы. В нее входят:
- лечебная физкультура (ЛФК);
- лечебный массаж (различные его виды);
- плавание;
- ношение корсета.
При прогрессирующем сколиозе процесс преодоления патологических механизмов не может быть быстрым, а иногда он растягивается на 5–6 лет.
Возможности лечения сколиоза
Консервативная терапия
Перспектива избавления от сколиоза зависит от глубины проблемы. Искривление на ранней стадии можно исправить сравнительно легко. Лечение сколиоза у взрослых, как правило, — процесс длительный. В таком случае применяются:
-
Ортезирование
(корсеты, пояса, стельки). Основа терапии сколиоза в классической медицине. В лечении позвоночника применяют «активные» корсеты, которые не просто фиксируют туловище, но и воздействуют на дуги искривления (корсеты Шено). Часто можно услышать о лечении сколиоза ортопедическими стельками. Этот способ, скорее, профилактический. Известно, что плоскостопие лишает стопу амортизирующих свойств, поэтому микроудары извне полностью переходят на суставы и позвоночник. Стельки сглаживают негативный эффект. Поддерживает туловище и специальный бандаж, с помощью которого фиксируют межпозвонковые диски и оси позвоночника. Таким образом, любое напряжение мускулатуры не имеет пагубного влияния на спину. В числе недостатков — длительный период ношения, растягивающийся на годы, и большое количество противопоказаний: атрофия тканей, проблемы с кровоснабжением поясничной области, остеопороз, беременность и т. д. -
Медикаменты
. Это витамины и общеукрепляющие препараты, которые врач назначает в качестве дополнения к основному лечению. С помощью анальгетиков можно снять боль при тяжелых формах сколиоза. Может использоваться легкая гормональная терапия. -
Изменение образа жизни
. Отказ от вечно сидячего положения с перекошенной спиной, подбор школьной парты в соответствии с ростом ребенка. Искривление — это стремление организма занять устойчивое положение. А дуга, которая появляется в нижней части спины при S-образном сколиозе, — это попытка найти баланс к изгибу, который уже образовался сверху. Эти меры являются обязательным дополнением к остальным, к сожалению, зачастую они бывают уже неприменимы без корсетирования. -
Диетотерапия
. Диета не избавит от сколиоза, однако внесет вклад в комплексное лечение. Потребуется исключить из меню острые и соленые блюда, копчености и алкоголь и сделать упор на растительные, молочные продукты, крупы, нежирное мясо, яйца. Ключевые элементы — это соли калия и магния. Необходим контроль витамина D. -
ЛФК
. Комплекс упражнений назначают на всех стадиях, включая не только лечение, но и профилактику сколиоза. Укрепление мышц спины формирует прочный мышечный корсет, который стабилизирует позвоночник и предупреждает деформацию либо корректирует ее. Противопоказана физическая активность лишь тем пациентам, которые испытывают ощутимую боль в спине, имеют проблемы с дыханием и кровообращением.
Базовые упражнения для лечения сколиоза:
- Лечь на спину, руки завести за голову. Выполнять круговые движения ногами, имитирующие езду на велосипеде, 30–40 секунд в 2–3 подхода.
- Не вставая выполнять упражнение «ножницы» вертикально и горизонтально такое же количество раз.
- Встать, развести руки в стороны, пальцы прижать к плечам. Выполнять круговые вращения локтями назад и вперед — 2–3 подхода по 30 секунд.
- Развести руки, ладони перевернуть вверх. Приседать, вставая на носки, 10 раз.
-
Плавание
. Разгружает позвоночник, укрепляет мышцы, формирует правильную осанку, тренирует дыхание. Служит дополнением в комплексной терапии для детей и взрослых.
В советское время ортопеды активно советовали тем, кто испытывал проблемы со спиной, спать на полу или на очень жестком матрасе. Современная медицина внесла коррективы в эти рекомендации. Сегодня спать на досках советуют только в подростковом возрасте и в случае, если искривление продолжает нарастать. В остальных случаях разрешен матрас средней жесткости, а после 20-ти лет его нужно заменить на более мягкий.
-
Массаж
. Лечение сколиоза массажем назначают взрослым и детям. Он уменьшает дуги искривления, снимает напряжение в мышцах, укороченные мышцы растягивает, чересчур растянутые — тонизирует. В числе противопоказаний — болевой синдром и заболевания опорно-двигательного аппарата. -
Мануальная терапия
. Это комплекс процедур, который по-другому называют «лечение руками». Позволяет снять боль, восстановить кровообращение, вернуть суставам подвижность. Претендует на звание самого естественного, а потому безопасного, но противопоказан при опухолях и внутренних воспалительных процессах. Мануальная терапия, используемая в отрыве от комплекса ортопедических мероприятий, не имеет особого смысла. В составе комплексной терапии она может быть реализована в агрессивном и щадящем режимах. Агрессивная терапия применяется в сложных случаях и может быть достаточно болезненной, пациентам старше 60-ти лет она противопоказана.
Ошибки при выполнении могут привести к тяжелым последствиям. Поэтому для успешного применения мануальной терапии в лечении искривлений позвоночника особенно важна высокая квалификация специалиста. -
Рефлексотерапия
. Процедура, во время которой на биологически активные точки воздействуют теплом или специальными медицинскими иглами. Основное воздействие — на мышцы. Волокна становятся более эластичными, проходит воспаление тканей. Как следствие — исчезает боль. Противопоказаний практически нет. -
Подходы восточной медицины
. Тибетские врачи практикуют фитотерапию, проводят глубокий точечный массаж, сеансы рефлексотерапии, кинезиотерапии, щадящую мануальную терапию, активируя жизненную энергию и заставляя организм восстанавливать силы самостоятельно. В числе прочих приемов — моксотерапия и гирудотерапия. Результат — ощутимое улучшение самочувствия, замедление развития сколиоза вплоть до полной остановки.
Это, пожалуй, основные компоненты фоновой и основной терапии в консервативном лечении. Они широко используются на начальных этапах развития болезни.
Оперативное лечение сколиоза
Безусловно, не всем везет с ранней диагностикой, и зачастую с заболеванием приходится бороться на заключительной стадии развития болезни, когда обойтись без хирургического вмешательства бывает невозможно.
Современное
поэтапное
хирургическое лечение
при незавершенном росте
позвоночника призвано обеспечить:
- сохранность роста позвоночного столба;
- эпифизеодез (выравнивание, сочленение) позвоночника по выпуклой стороне основной кривизны;
- сохранение и восстановление физиологических изгибов фронтального и сагиттального профилей позвоночника и баланса туловища;
- минимизацию потери операционной коррекции в течение периода роста пациента (предотвращение дальнейшего прогрессирования деформации);
- коррекцию искривления во всех 3-х плоскостях и полисегментарную фиксацию позвоночника с использованием металлоконструкции (специального инструментария).
Показаниями
для поэтапной хирургической коррекции
считают:
- угол искривления позвоночника свыше 50-ти градусов;
- значительный потенциал роста позвоночника;
- возраст до 12-ти лет;
- отсутствие эффекта от консервативного лечения.
Важно отметить, что вопрос необходимости хирургической коррекции сколиотической деформации неоднозначен. В пособии для врачей ФГБУ «Новосибирского научно-исследовательского института травматологии и ортопедии им. Я.Л. Цивьяна» в отношении прогрессирующих
нейромышечных сколиозов
сказано, что показанием для хирургической коррекции следует считать величину деформации 20–25 градусов, то есть рубеж II и III степени выраженности.
Абсолютным противопоказанием
к хирургическому вмешательству на позвоночнике считается тяжелое состояние пациента, вызванное функциональными нарушениями в важнейших органах и системах организма: форсированная жизненная емкость легких (ФЖЕЛ) снижена до 60% от возрастной нормы и более, имеются недостаточность кровообращения и декомпенсация сердечно-сосудистой системы.
Список относительных (временных) противопоказаний
также «завязан» на патологиях в жизненно важных органах и системах: гормональные нарушения, болезни почек, печени, сердца, заболевания крови, онкология, обострение хронических заболеваний дыхательной системы.
Лечение сколиоза на разных стадиях развития
Врачи-ортопеды выделяют 4 стадии развития сколиоза.
-
1-я стадия
: угол искривления не превышает 10-ти градусов. Наиболее трудная для диагностики. Пациент не чувствует болей и не обращает внимания на изменения осанки. Обнаружение искривления столь рано можно считать большим везением. Лечение сколиоза 1 степени — это массаж и лечебная физкультура. -
2-я стадия
: угол дуги — от 10 до 25 градусов. Вторая дуга только начинает формироваться, появляется асимметрия лопаток при наклоне. Пациенту назначают массаж, комплекс физических упражнений и несколько часов ношения корсета в день (как правило, по ночам). Болей нет, поэтому лекарства не выписывают. -
3-я стадия
: угол от 25 до 50 градусов. Тяжелая форма. Асимметрию лопаток добавляет реберный горб, который отчетливо видно сбоку. Деформация начинает влиять на работу грудной клетки, органов дыхания, сердечно-сосудистой системы. Пациенту назначают ношение корсета не меньше чем на 16 часов в день. Лечение сколиоза 3-й степени подразумевает комплексную терапию: плавание, ЛФК, мануальные процедуры, массаж. Иногда требуется медикаментозное обезболивание. В тяжелых случаях врач может принять решение об операции. -
4-я стадия
: наиболее тяжелая, угол искривления выше 50-ти градусов. Деформацию тела отчетливо видно, почти всегда это приводит к инвалидности. Единственным способом лечения сколиоза 4-й степени является операция.
Лечение сколиоза — одна из самых сложных проблем ортопедии. Главная задача не только врача, но и пациента — вовремя оценить риск и устранить «опасные» факторы, обеспечить нормальный режим отдыха и физической активности.
Источник
