Воспаление костного мозга позвоночника

К числу болезней с осложненным течением относится воспаление костного мозга. При данном заболевании происходит поражение костей. Оно встречается в 6,65% случаев у пациентов с патологиями опорно-двигательного аппарата. Существует несколько видов остеомиелита, которые отличаются друг от друга клинической картиной и методом лечения.
Причины воспаления костного мозга

Затяжные депрессии и постоянные стрессы могут спровоцировать развитие воспалительного процесса в костном мозге
Привести к развитию патологии может заражение инфекционными возбудителями. Чаще всего в этом процессе участвуют стрептококки. Также провоцируют заболевание кишечные палочки, грибки, микобактерии и риккетсии. Любой из этих микроорганизмов вызывает воспаление, которое поражает структуру костей.
В международной классификации болезней воспаление костной ткани можно найти под кодом M86.
Привести к развитию воспалительного процесса могут следующие неблагоприятные факторы:
- Сбои в работе иммунной системы;
- Инфекционные патологии скрытого течения;
- Аллергия;
- Дефицит питательных компонентов из-за длительного отказа от пищи;
- Подверженность серьезным физическим нагрузкам;
- Патологии нервной системы и периферических сосудов;
- Зависимость от наркотических веществ;
- Авитаминоз;
- Перепады температурных режимов.
Воспаление провоцируется заболеваниями, которые отрицательно отражаются на работе иммунной системы. В результате этого ее функция угнетается. К такому исходу приводит СПИД, сахарный диабет, почечная и печеночная недостаточность, а также пересадка органов.
Кость коленного сустава или другой части тела человека поражается по причине получения механического повреждения, ожога, простудного заболевания или обморожения. В качестве провоцирующего фактора выступают стрессы и затяжные депрессии.
Классификация
Специалисты выделяют несколько форм воспаления костного мозга. Заболевание классифицируется по характеру течения патологического процесса. Выделяют следующие виды:
- Острый. Симптоматика болезни характеризуется стремительным течением. У пациента возникает яркая реакция воспалительного типа, которая сопровождается интоксикацией всего организма;
- Хронический. В эту форму перетекает острое воспаление. О развитии хронического остеомиелита говорит образование некрозных зон и свищей в костях.
Выделяют и другие виды воспалительного процесса в костном мозге, которые отличаются механизмом появления патологии. Болезнь может быть таких форм:
- Первичная. Это гематогенный или эндогенный тип остеомиелита. Патология вызывается гноеродными возбудителями. Они оказываются в кости, проникая в нее через кровь из очага поражения. Чаще всего это фурункулы, инфицированные ранки, синуситы, абсцессы или отиты. Больше всего подвержены первичной форме остеомиелита дети и подростки;
- Вторичная. Заболевание еще называют посттравматическим или экзогенным. Оно приводит к повреждению костных тканей. Причинами патологии являются хирургические вмешательства, пулевые ранения и переломы;
- Контактно-компрессионная. Еще одна форма остеомиелита, которая вызывается гнойной инфекцией, поразившей соседние участки. Это могут быть панариции, глубокие свищи или пролежни.
Только специалист может правильно определить форму патологии, от которой страдает пациент. После тщательной диагностики он подберет больному адекватное лечение, способствующее улучшению его общего состояния здоровья.
Симптоматика

Симптоматика воспаления костного мозга сопровождается сильными головными болями и возможной потерей сознания
Асептическое воспаление, из-за которого происходит поражение костного мозга, характеризуется соответствующей симптоматикой. Выраженность клинических признаков зависит от вида патологии и сложности ее течения.
Болезнь начинается с появления гнойного образования. Обычно пациенты обнаруживают его спустя 2-3 дня. К этому моменту возникает отечность тканей и явная припухлость. Пациент ощущает боль в момент прощупывания сустава.
Кожа, которая покрывает место, где локализуется инфекция, краснеет. Под пальцами прощупывается полость с гнойным содержимым. При остром течении остеомиелита клинические признаки сохраняются в течение 3 недель. В это время пациента тревожат следующие симптомы недомогания:
- Болевой синдром в месте инфицирования;
- Увеличение местной и общей температуры тела;
- Осложнения на внутренние органы;
- Головные боли;
- Потеря сознания;
- Повышенная потливость.
Больные начинают жаловаться на сильные боли ноющего характера в области пораженного позвонка. При помощи анальгетиков им не удается справиться с приступом. Боль начинает усиливаться в момент совершения движения. В состоянии покоя она не утихает.
Сложнее всего больным переносить симптомы спинномозгового расстройства неврологического характера. Появившийся в пораженной зоне абсцесс начинает давить на нервные окончания. Воспаление данных элементов отрицательно сказывается на функционировании внутренних органов. Без адекватного лечения ситуация продолжит ухудшаться, из-за чего человек может умереть.
Осложнения без лечения
Отсутствие лечения приводит к прогрессированию воспалительного процесса в костном мозге. В итоге у человека развиваются осложнения, нарушающие работу внутренних систем.
Без адекватной терапии остеомиелит приводит к следующим осложнениям:
- Абсцессы, которые сопровождаются гнойными скоплениями за пределами костной ткани;
- Артриты, которые приводят к выделению гноя в очаге воспаления и за его пределами;
- Остановка роста костной ткани и ее деформация (осложнение встречается у детей и подростков);
- Самопроизвольные переломы из-за низкой прочности костей;
- Полное обездвиживание суставов;
- Нарушенная подвижность из-за повреждения мышц;
- Появление злокачественных новообразований;
- Заражение системы кроветворения;
- Острые воспалительные процессы в почках;
- Анемия, вызванная продолжительным течением воспаления.
Каждое из осложнений требует дополнительной терапии, которая направлена на устранение патологического процесса.
Диагностика и нормы
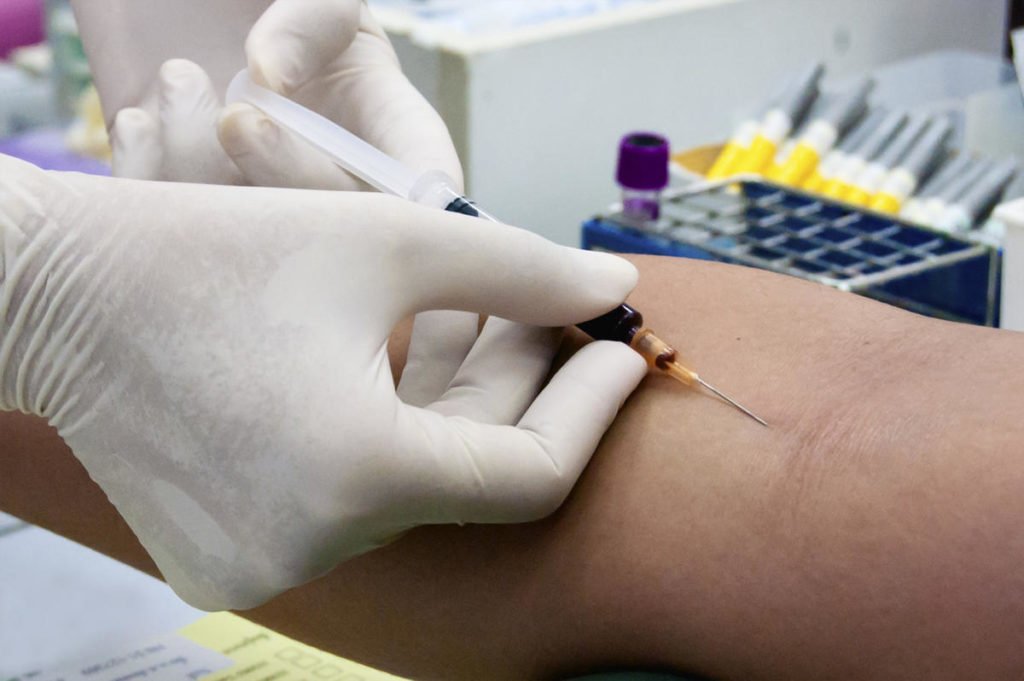
Общий анализ крови обязателен для данного вида заболевания
Ни один специалист не может поставить правильный диагноз пациенту без проведения полноценного обследования. Медицинский осмотр позволяет определить очаг поражения. Точную информацию о состоянии больного дают результаты лабораторных и инструментальных методов диагностики.
При подозрении на воспаление в костных тканях требуется проведение следующих диагностических мероприятий:
- Общий анализ крови. С его помощью определяется наличие воспаления костного мозга. У здорового человека количество лейкоцитов не превышает отметки в 4-9, нейтрофилы находятся на уровне 2-5, а СОЭ – 5-10. Превышение данных показателей говорит о патологии;
- Биохимический анализ крови. На воспаление указывает уровень белка менее 60, реактивного белка больше 5, а альбуминов меньше 30;
- Общий анализ мочи. Основным признаком патологии является увеличенное количество эритроцитов, превышающее отметку в 10. Лейкоциты при этом достигают 7 и более единиц. Также в анализе будут присутствовать цилиндры.
Дополнительно проводится инструментальная диагностика, в которую включены:
- Ультразвуковое исследование (УЗИ);
- Рентгенография;
- Инфракрасное сканирование;
- Компьютерная томография (КТ).
В ходе постановки диагноза учитываются не только результаты анализов, но и текущее состояние пациента.
В обязательном порядке проводится дифференциальная диагностика. С ее помощью можно отличить воспаление от аллергического артрита, сильного ушиба, межмышечной флегмоны, костных опухолей, остеохондроза, сифилиса, гематомы с нагноениями, ревматизма и прочими патологиями с похожей симптоматикой
.
Виды лечения
Воспаление костного мозга в отделах позвоночника проводится строго в медицинском учреждении. Только под контролем специалиста можно рассчитывать на достижение выздоровления. Больным в зависимости от тяжести течения остеомиелита назначается медикаментозная или радикальная терапия. Лечение подбирается в соответствии с индивидуальными особенностями организма человека.
Медикаментозное
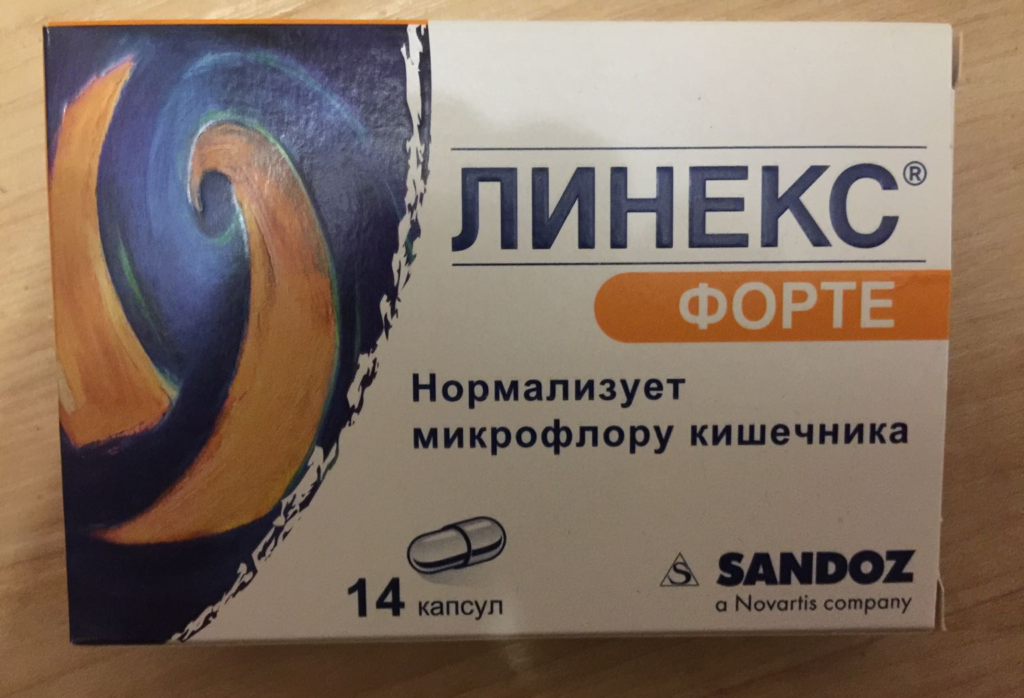
Взрослым внутрь по 2 капсулы 3 раза в день, запивая небольшим количеством жидкости; грудным детям и детям до 2 лет – по 1 капсуле 3 раза в сутки; детям от 2 до 12 лет – по 1-2 капсулы 3 раза в сутки вместе с чаем
Костную ткань, которая воспаляется, медики предлагают лечить медикаментозно. На выбор схемы терапии влияют результаты пройденных пациентом анализов. При остеомиелите принято назначать следующие препараты:
- Медикаменты для устранения гемодинамических и электролитных сбоев («Альбумин», «Плазма»);
- Препараты для выведения из организма токсических веществ («Нормо Соль», хлорид натрия);
- Антибиотики широкого спектра действия («Мефоксин», Гентамицин»);
- Иммуномодуляторы («Тимоген», «Амиксин»).
Медикаментозная терапия направлена на подавление активности возбудителя воспалительного процесса и повышение защитных сил организма больного. Во время приема антибиотика пациенту назначается препарат, который позволяет защитить микрофлору кишечника от отрицательного влияния сильнодействующих медикаментов. В таком случае принято давать «Бифиформ» или «Линекс».
Хирургическое вмешательство
Оперативное вмешательство должно быть назначено при наличии у пациента соответствующих показаний. Решение о необходимости проведения радикальной терапии с целью устранения воспаления костного мозга принимает лечащий врач.
Выделяют несколько видов хирургического вмешательства, направленных на устранение очага поражения в костной ткани:
- Операция в сопровождении с первичной обработкой пораженного места. В данном случае проводится удаление воспаленной ткани;
- Остеоперфорация. Лечение предусматривает процедуру дренирования очага поражения. Данная операция показана пациентам, у которых диагностировано острое течение остеомиелита. Дополнительно проводится терапия антибиотиками и обработка пораженного места антисептиками;
- Радикальное хирургическое лечение. Терапия показана больным, которые страдают от хронической формы воспаления костного мозга.
В отдельных случаях медики назначают больным восстановительную операцию.
В качестве вспомогательных мер пациентам предлагается посещение физиотерапевтических процедур. ЛФК (лечебная физкультура) благоприятно сказывается на улучшении функционирования пораженного болезнью опорно-двигательного аппарата и состояние мышц. К гимнастике можно приступать после снижения интенсивности болевого синдрома. Обязательно нужно получить перед этим разрешение на ЛФК у своего лечащего врача.
Физиотерапевтическое лечение рекомендуется сочетать с правильным питанием. Сбалансированная диета позволяет насытить организм ценными микроэлементами, которые положительно сказываются на костной ткани.
Народные средства
Нередко пациенты пытаются справиться с воспалением костного мозга при помощи средств, которые предложены народной медициной.
Нельзя рассматривать народную терапию как основной способ борьбы с патологией костной ткани. Ее применяют исключительно в качестве вспомогательного лечения только после получения на это разрешения со стороны лечащего врача.
Действие народной терапии при воспалении костного мозга направлено на улучшение общего состояния пациента, устранения приступов лихорадки, укрепления иммунной системы и снижения болевого синдрома.
Алоэ
Лекарственное растение отличается выраженным регенерирующим действием. Именно из-за этого действия народная медицина рекомендует использовать алоэ при воспалении костных тканей.
В чистую посудину необходимо положить сырье, после чего обдать его горячей водой. Обработанными руками требуется выжать из растения сок, процедить его через стерильный кусок марли. Готовым продуктом на основе алоэ необходимо смазывать пораженные места рядом с очагами поражения около 4 раз в день.
Грецкий орех

Большинство орехов, в том числе и грецкий, являются источником кальция, фосфора и калия – питательных веществ, необходимых для прочности и здоровья костей
Перегородки грецких орехов (200 г) необходимо залить 0,5 л самогона или качественной водки. Средство нужно настаивать в течение 14 суток. Лучше всего держать состав в темном прохладном месте.
Готовую настойку следует принимать по 15 мл 3 раза в день. Терапию продолжают до тех пор, пока не наступит заметное улучшение состояния здоровья больного.
Береста
Для приготовления рецепта потребуется вещество, которое находится в корнях березы. С их помощью можно бороться с токсинами и болевым синдромом. Корни дерева следует хорошо промыть и той частью, из которой выделяется целебная жидкость, приложить к месту поражения. Таким способом можно лечить даже маленьких детей, так как он не имеет серьезных противопоказаний.
Сирень
Цветки и почки сирены нужно залить водкой в соотношении 1:2. Банку требуется плотно закрыть и поставить в темное место сроком на 2 недели. После полученный состав нужно процедить через марлю. Готовую настойку используют в процессе наложения лечебных компрессов на больные места с целью купирования болей.
Барбарис
Для приготовления народного средства понадобится корень барбариса. Его промывают и измельчают. Далее требуется поместить сырье в чистую кастрюлю и залить холодной водой. Средство необходимо кипятить на огне в течение 30 минут. После его настаивают на протяжении 6-8 часов.
Готовый отвар рекомендуется пить по 10 мл перед приемом пищи в течение 3 месяцев. Разрешается хранить лекарство в холодильнике не дольше 5 суток.
Тысячелистник

Народная медицина утверждает, что полезные свойства тысячелистника таковы, что он может избавить человека от болезней вообще, даже если болезни мучили его годы
1 ст. л. травы тысячелистника необходимо тщательно измельчить и залить 200 мл воды, доведенной до кипения. Народное средство нужно накрыть крышкой и настаивать в течение получаса. Далее лекарство на основе натурального сырья процеживают и дают больному около 4 раз в день. Курс такого лечения необходимо продолжать в течение 7 суток. После обязательно нужно сделать недельный перерыв.
Еще одним эффективным вспомогательным методом является наложение на пораженные области компрессы с линиментом Вишневского. Аптечная мазь хорошо справляется с нагноениями, поэтому такая терапия при воспалении костного мозга является целесообразной. Терапию можно продолжать на протяжении 10 суток. Процедуру выполняют перед сном. Утром остатки средства нужно смыть теплой водой.
Прогноз
Врачи не всегда могут правильно спрогнозировать исход лечения воспаления костного мозга. Прогноз будет зависеть от степени развития патологического процесса, возраста пациента, наличия сопутствующих заболеваний и своевременности проведения терапии.
Пациент имеет возможность справиться с воспалением костного мозга, которое характеризуется хроническим течением. Чем раньше он приступит к терапии, тем выше его шансы на благоприятный прогноз. При застарелых формах заболевания могут быть проблемы с достижением ремиссии. Все потому, что пораженные места во время прогрессирования патологии деформируются. Не исключается появление дистрофии костей.
Источник
Остеомиелит позвоночника – это хроническое заболевание суставов позвоночного столба, при котором происходит инфицирование непосредственно костной ткани. Воспаление костного мозга позвоночника – самой сердцевины кости – не только приносит дискомфорт человеку, но и может стать причиной развития осложнений. Каковы симптомы этого недуга, и есть ли современные способы улучшения ситуации?
Причины
Для начала необходимо вспомнить, как именно происходит кровоснабжение этого элемента скелета. Каждый позвонок здесь является изолированным элементом, и от смежных отделяется хрящевой прокладкой – межпозвоночным диском. Но вдоль позвоночного столба проходят артерии, которые через сосудистую стенку несут кровь от шеи ко всем позвоночным тканям. Кроме того, каждый позвонок окутан венозными сосудами.
Получается, что теоретически патогены могут проникнуть в костную ткань как через артерии, так и через вены. На практике именно гематогенный (через кровь) способ попадания инфекции является самым распространенным. Поскольку кровоток здесь не столь активен, то микроорганизмы задерживаются, образуя гнойные участки.
Подобные накопления разрушают внешнюю позвонковую оболочку, и инфекционный процесс распространяется дальше по элементам позвоночного столба. Какие именно инфекции могут сюда попасть? Это в первую очередь всем известный золотистый стрептококк, который является источником развития ангины и ряда других заболеваний.
Это кишечная палочка, которая является естественной микрофлорой толстого кишечника, но при попадании на другие участки и ткани становится патогеном. Это синегнойная палочка, которую можно обнаружить на испорченных продуктах, стафилококк и другие бактерии, проявляющие активность при попадании на открытые ранки и проникновении с кровотоком внутрь организма. Но некоторые люди имеют большие риски развития этого заболевания.

Воспалительный процесс в полости рта является источником не только неприятного запаха изо рта и причиной разрушения зубов. Кариес действует куда глубже, чем думают многие. В частности, именно нелеченый кариес может стать причиной развития остеомиелита позвоночного столба
Какие факторы могут этому способствовать:
- Эндокринные заболевания. В частности, сахарный диабет является угрозой для многих систем организма. В первую очередь нарушение обмена глюкозы разрушает кровеносные сосуды, тем самым вероятность развития различных патологий резко возрастает.
- Травмы, в особенности перелом, когда имеется разрушение, поломка кости. Опасность представляет ситуация, когда открытый участок костной ткани имеет прямой доступ к другим участкам и тканям, где могут находиться микроорганизмы.
- Хронические заболевания воспалительного характера. Сюда можно отнести, например, кариес. На удивление, кариес сегодня признают провоцирующим фактором для многих заболеваний, например, сердечно-сосудистой системы. Поскольку у человека с несанированной полостью рта имеется длительный воспалительный процесс, то патогены через кровоток легко попадают на любые участки и ткани организма и развивается остеомиелит позвоночника. Простатит, цистит и ряд заболеваний мочеполовых органов также являются угрозой для здоровья костных структур, и эти диагнозы также требуют своевременного лечения.
- Пожилой возраст. Все процессы, в том числе регенеративные, пожилого человека протекают намного медленнее, чем у лиц младшего возраста. Это значительно ухудшает собственные возможности для восстановления и автоматически ставит такого человека в группу риска.
- Трансплантация органов. Конечно, донорские органы предварительно проверяются на различные заболевания, но досконально осмотреть внутренние участки донорского органа просто невозможно. Поэтому такие пациенты, кому пришлось столкнуться с трансплантацией, вполне могут столкнуться и в том числе с остеомиелитом позвоночника.
Симптомы
Первичное развитие остеомиелита человек может заподозрить по следующей клинической картине:
- озноб и повышение температуры до 38 градусов;
- резкая боль в спине, которая усиливается в ночное время;
- гипотонический синдром;
- повышенная потливость;
- судороги;
- ощущение интоксикации организма, общая слабость, вялость.
Помимо первичного, различают острую и хроническую форму заболевания. Симптомы остеомиелита этих состояний несколько отличаются. Так, острой форме присуще:
- сильная гипертермия, когда температура тела повышается до 39 градусов и выше;
- отеки мягких тканей в той части позвоночного столба, где имеется воспалительный процесс;
- судорожное состояние;
- гиперпотливость всего тела;
- спутанность сознания;
- сильная слабость организма, доходящая до рвоты и даже потери сознания;
- сильная боль в определенной части спины, которая проявляется приступами, с усилением амплитуды в ночное время.
Все признаки заболевания при хронической форме пациент ощущает намного слабее. Болевые ощущения несколько сглажены. Пациент не всегда даже может точно указать локализацию источника боли. Повышение температуры также незначительное – до 37 градусов, в основном в вечернее время. Пациент жалуется на скованность позвоночника и боли, усиливающиеся в ночное время. Отечность больного участка незначительная.
Чем опасен остеомиелит позвоночника?
Сама по себе боль является патологией. Неправильно думать, что болевой синдром можно терпеть, и «все само пройдет». Наоборот, сильная боль может стать источником неврологических состояний, нередко она провоцирует гипертонию или мигрень, с которой справиться непросто. Получается, что вместо лечения одного заболевания человеку приходится применять более серьезную терапию.
Но остеомиелит опасен не только дискомфортом и болью. Воспалительный процесс без лечения может распространяться дальше и затронуть такие важнейшие участки организма, как спинномозговой канал, а воспаление его содержимого требует уже совершенно другой оценки ситуации и другого подхода к терапии. Чем опасна такая ситуация?
Если рассматривать воспаление, с точки зрения заражения крови, то человек вполне может столкнуться с сепсисом, а это, в свою очередь, может вызвать гангрену, и как следствие – удаление части тела и инвалидность. В самом худшем случае сепсис приводит к летальному исходу. Сепсис – это тяжелое заражение крови, в результате которого инфекция через кровоток распространяется практически на весь организм. Патология повсюду.

Лечение такого состояния требуется проводить немедленно, поскольку совсем скоро, в течение нескольких часов или суток, у человека начнут развиваться осложнения, в том числе и необратимые
Также остеомиелит позвоночника очень часто приводит к параличу нижних конечностей, дыхательной и сердечной недостаточности.

Читайте также:
Диагностика
Когда пациент поступает с болями в спине к специалисту, первое, что необходимо сделать, – это провести рентгенологическое исследование. Рентген при первичном остеомиелите позвоночника не столь информативен, но он дает возможность «отсеять» ряд других диагнозов и состояний. Костная ткань для видимых изменений на рентгене должна быть разрушена на 30%.
Следующим методом исследования является магнитно-резонансная томография. МРТ с контрастом действительно очень четко укажет на наличие патологии и место ее локализации. Именно там, где на снимках будет видно нарушение кровотока, и следует искать участок, подверженный воспалительному процессу. Но очень важно понять, какой именно патоген является возбудителем воспаления.
Без этого предстоящее лечение может оказаться неэффективным и даже нанесет вред организму. Для этого сдается анализ посева крови на чувствительность к антибиотикам. К слову, даже этот анализ может в половине случаев не давать верного результата, и поэтому наиболее точным диагностическим методом для выявления патогена является биопсия участка с воспалением. Она проводится иглой под контролем томографа.
Лечение
Еще совсем недавно остеомиелит позвоночника считался заболеванием, которое невозможно полностью излечить, поскольку полностью удалить патогены из костной ткани крайне сложно. Сегодня существует технология, которая позволяет оперативным методом удалять только очаги локализации патогенов вместе с костными тканями, а затем, после операции, пациенту проводят мощную антибактериальную терапию с целью полной ликвидации оставшихся бактерий.
Но оперативное лечение применяется не всегда, ведь операция – это всегда риск, да и не всем пациентам можно использовать наркоз. Поэтому консервативное лечение – это именно то, с чего врач обычно начинает терапевтическую схему. Агрессивную бактериальную флору можно удалить только антибиотиками. При данном заболевании прием таблеток считается неэффективным.
Терапия предполагает только внутривенное ведение антибактериального препарата. Длительность лечения – один месяц. По истечении этого времени лечение антибиотиками уже можно продолжить перорально. Терапия антибиотиками не проходит бесследно для организма. Пациент может чувствовать вялость, усталость. Нередко при такой терапии наблюдаются нарушения работы пищеварительного тракта.

Внутривенное введение антибактериального препарата при остеомиелите позвоночника является единственно эффективной формой приема лекарств. Нельзя пропускать ни один укол, ведь только так можно добиться стабильной дозы активного компонента в кровотоке
Но даже при таких недомоганиях терапию надо продолжать, желательно – в условиях стационара, под наблюдением врачей. Кроме того, все время лечения пациенту необходимо носить специальный корсет для позвоночника. Дополнительно к антибиотикам пациенту проводят дезинтоксикационные процедуры (капельницы), которые избавляют организм от продуктов распада и жизнедеятельности микроорганизмов.
Также назначают обезболивающие препараты (перорально или в виде инъекций) и иммуномодуляторы. По показаниям могут быть назначены противосудорожные средства.
Прогноз при таком заболевании индивидуальный. Обычно пациентам удается справиться с агрессивными бактериями, но вернуться к активной жизни удастся только спустя год-полтора. Для закрепления терапии пациентам полезно проходит санаторно-курортное лечение с расположением лечебного учреждения в хвойном лесу с умеренным теплым климатом.
Источник
