Все о болезни позвоночника у подростков

 Заболевания позвоночника у детей и подростков тем и коварны, что зачастую застают родителей врасплох. Чтобы не сражаться впоследствии со страшными диагнозами, надо с младенчества учить ребенка держать спину правильно. А по мере взросления объяснить, как нужно поднимать тяжести и переносить их.
Заболевания позвоночника у детей и подростков тем и коварны, что зачастую застают родителей врасплох. Чтобы не сражаться впоследствии со страшными диагнозами, надо с младенчества учить ребенка держать спину правильно. А по мере взросления объяснить, как нужно поднимать тяжести и переносить их.
Cтатистика печальна: более семидесяти процентов детей страдают от нарушения осанки. Более десяти процентов — от сколиоза. Важно вовремя выявить проблему, поэтому чаще осматривайте ребенка на предмет возможного искривления. Если появились подозрения, нужно сразу обратиться к ортопеду, который назначит лечение.
Увы, именно в школьном возрасте, когда дети особенно быстро растут и набирают вес, они получают еще и заболевания позвоночника. Проблема в том, что в этом возрасте и сам ребенок, и его позвоночник, не могут справиться с такими нагрузками. И это уже задача родителей — стараться, чтобы школьник не был перегружен, таская рюкзак. Вес, который ребенку можно поднимать, должен составлять не больше десяти процентов от его собственного веса. Конечно, есть и другие причины искривления позвоночника, помимо тяжелого рюкзака.
Причины болезней позвоночника
Главные причины того, что у ребенка развиваются заболевания позвоночника:
1.Вирусные инфекции, болезни и травмы будущей мамы, неправильный рацион питания беременной женщины.
- Родовая травма и другие патологии во время родов. Смещения и блоки позвонков во время кесарева сечения. Не случайно новорожденного должен сразу посмотреть остеопат.
- Еще одна причина, провоцирующая заболевания позвоночника — постнатальная патология. Это могут быть как случайные травмы, так и слабая активность ребенка, его лишний вес и нелюбовь к физкультуре. В числе негативных факторов — ношение тяжестей, укоренившаяся привычка неправильно ходить, вредное для позвоночника положение, когда ребенок спит. А также — любовь к фастфуду, несбалансированный пищевой рацион.
Профилактика заболеваний позвоночника у детей
Если заболевания позвоночника у ребенка уже есть, надо приступить к занятиям лечебной физкультурой сразу, не откладывая в долгий ящик. Иначе нарушения осанки и более серьезные проблемы будут лишь прогрессировать. Поэтому следует обязательно включить в распорядок дня ребенка сеансы специальной физкультуры, массажа, иногда — остеопатию.
Как профилактика болезней позвоночника хорошо работает плавание. Неплохо себя зарекомендовали минеральные ванны, улучшающие обменные процессы в костной ткани позвоночника. Тем самым риск, что заболевания позвоночника коснутся ребенка и будут прогрессировать, сведутся к минимуму. Кроме того, плавание и грязелечение снижают возможность раннего развития такой болезни, как остеохондроз.
Стимулируя ребенка заниматься спортом, гимнастикой или плаванием, нужно следить, чтобы нагрузки при этом не были чрезмерными и резкими. Начинать надо с малого, с посильных упражнений, в идеале — с лечебной физкультуры под руководством инструктора, который составит программу с учетом особенностей вашего ребенка.
Полноценный рацион, внимательно подобранное правильное питание с учетом того, что в меню ребенка включены продукты со всеми важными витаминами и минералами — на это тоже нужно обратить внимание. Растущий организм ребенка или подростка с бушующим гормональным фоном нуждается в полном спектре полезных веществ. При необходимости лучше добавить витамины, особенно в период межсезонья. Например, препарат Остео-Вит — идеальный вариант, чтобы восполнить недостаток солнечного витамина D, что очень важно осенью. Поскольку во многих случаях заболевания спины могут быть спровоцированы рахитом, крайне важно, чтобы организм получал витамин D.
Кроме того, препарат содержит уникальный природный компонент, трутневый расплод, нужный для здоровья костей и хорошего гормонального фона. Также в его составе хорошо сбалансированы все нужные витамины и микроэлементы, что укрепляет иммунитет и способствует полноценному усвоению кальция. А это очень важно для здоровья позвоночника. Ну и дополнительный плюс, весьма актуальный осенью — Остео-Вит защитит ребенка от вирусов гриппа и от простудных заболеваний.
Источник
Приевшаяся фраза «внутренний стержень человека», как нельзя точно определяет положение позвоночника в нашем теле.
Организм можно сравнить с домом, в котором позвоночник является несущей стеной, сохраняя целостность и функции всего здания.
Поэтому бережное отношение к позвоночнику с детских лет — залог здоровья в будущем.
О сколиозе в подростковом возрасте, способах лечения, профилактических мерах этой болезни расскажет доктор медицинских наук, вертебролог, травматолог-ортопед, профессор Тристан Нишнианидзе.
Самые распространенные заболевания позвоночника у подростков
— Какие самые распространенные болезни позвоночника у подростков?
В период активного роста ребенка происходит формирование позвоночника, его подвижность, гибкость. В этот период у детей может развиться сколиоз, заболевание, которому характерно искривление позвоночника.

Провоцирует заболевание тот фактор, что рост детского организма происходит неравномерно. Скелет формируется быстрее, чем мускулатура, позвоночник не имеет полноценной защиты и подвержен деформации.
Сколиоз, заболевание, которое развивается быстро. Если в начальной стадии сколиоз поддается лечению консервативными методами, то упустив момент, возникает необходимость оперативного вмешательства.
Девочки подвержены сколиозу больше, чем мальчики, в соотношении 7:1. Наибольший прогресс развития сколиоза приходится на период полового созревания (пубертатный период) с 12 до 16 лет. В этот период родителям необходимо уделять особенное внимание формированию позвоночного столба ребенка.
— Какие причины развития заболевания?
В медицинской терминологии заболевание носит название юношеский идиопатический сколиоз. Термин «идиопатический» означает, что болезнь зависит от индивидуальных особенностей формирования организма.
Около тридцати процентов случаев образования сколиоза обусловлено генетикой. В остальных случаях, неправильным положением спины в напряженной и однообразной позе за школьной партой или компьютером, малоподвижный образ жизни.
— В каком возрасте проявляются первые признаки сколиоза?
Признаки идиопатического сколиоза наблюдаются у школьников вторых классов, в возрасте 8 лет. По причине раннего образования сколиоза, необходимо регулярно проводить проверку формирования позвоночника (скрининг) ребенка вплоть до выпускного класса.
В европейских и американских школах такие осмотры являются обязательными, проводятся школьными врачами. При первых признаках сколиоза ребенок проходит дополнительное обследование у врача-вертебролога для подтверждения диагноза.
— Каковы первые проявления сколиоза?
Первые признаки можно определить даже визуально. Ассиметричное расположение плечей, когда одно плечо выше другого. Отсутствие симметрии в области таза, одна сторона выше, чем другая. Деформация грудной клетки с образованием реберного горбика.

При этих признаках, необходимо обратиться к специалисту для точного диагностирования и предупреждения развития сколиоза. В результате обследования врачом-вертебрологом с помощью прибора сколиометра определяется угол отклонения и степень развития сколиоза.
Рентгеновский снимок позвоночника позволить поставить окончательный диагноз. В развитии сколиоза различают четыре степени, в зависимости от градуса отклонения от нормы.
Первая – угол от 1 до 10 градусов, вторая степень, это отклонение на 11-25 градусов, третья – 26-40 и четвертая, больше 40. У каждой степени своя симптоматика и соответственно индивидуальные методы лечения.
Видео: «Сколиоз: работа с пациентами»
Следующий этап в случае подтверждения диагноза
— Какой следующий этап в случае подтверждения диагноза?
Есть уже готовое руководство по лечению. После определения степени сколиоза и градуса отклонения делают назначения.
Если отклонения в пределах второй степени, сколиоз поддается коррекции с помощью плаванья, массажа, физиотерапии. Эти процедуры способствуют укреплению каркаса мышц. В этот период очень важна обсервация, то есть наблюдение у врача-вертебролога каждые полгода. Подростка ставят на учет.
При следующей, третьей степени отклонения необходим корсет, специально предназначенный для лечения сколиоза, фиксирующий позвоночный столб. Примерно, в 35% случаев при ношении корсета наблюдается положительный эффект, прогрессирование болезни прекращается.
При четвертой стадии развития сколиоза, когда угол отклонения более 40 градусов, необходима операция.
— Операция звучит пугающе, особенно для родителей ребенка. Насколько это опасно?
Надо бояться не операции, а последствий, если ее вовремя не сделать. Деформация туловища, дыхательная недостаточность, невралгия делает жизнь неполноценной и мучительной для ребенка. Со временем это приводит к инвалидности.
Процесс операции происходит поэтапно. Сперва необходимо выпрямить позвоночник. Затем позвоночник фиксируется специально предназначенной конструкцией из металла – имплантом.

Такой имплант устанавливают на всю жизнь, он не отторгается организмом, ему не нужна замена в дальнейшем. Через два дня после операции пациент уже может самостоятельно передвигаться, на пятый день его готовят к выписке, учитывая его самочувствие.
Через два месяца ребенок может посещать школу, через полгода вернуться к полноценной жизни. В дальнейшем необходимо избегать травматических видов спорта, нагрузок на позвоночный столб.
— Что Вы посоветуете для укрепления осанки?
Естественно, здоровый образ жизни. Ребенок должен много двигаться. Занятия спортом, плаванье, танцы укрепляют мышцы спины и осанку. Избегать травм позвоночника и слишком больших нагрузок. Правильно питаться, не проводить все свободное время за компьютером.
С первого класса школы родители должны следить за состоянием позвоночника ребенка, посещать плановые медосмотры. Необходимо учитывать, что не все виды сколиоза поддаются консервативному лечению.
Иногда болезнь продолжает прогрессировать, несмотря на все принятые меры, что приводит к инвалидности. В таких случаях не рекомендуется откладывать операцию. Главный совет для родителей: «Нужно суметь дать шанс ребенку для дальнейшей полноценной жизни».
Видео: «Упражнения для устранения сколиоза 1 степени»
Комментарии для сайта Cackle
Источник
Статья посвящена вопросам диагностики и терапии боли в спине у детей и подростков
Введение
Наиболее частыми причинами боли в спине у детей являются доброкачественная скелетно-мышечная боль и травмы. Несмотря на высокую распространенность скелетно-мышечной боли (около 50%), достаточно часто могут выявляться специфические причины болевых синдромов: инфекционная спинальная патология, воспалительные спондилоартропатии, остеоид-остеома, грудной гиперкифоз Шейермана — Мау, сподилолиз и спондилолистез [1]. В практике важно обучение врачей различных специальностей (педиатров, ортопедов, неврологов) особенностям осмотра детей с жалобами на боль в спине и использованию доказательных эффективных алгоритмов диагностики и лечения.
Эпидемиология
Вопреки распространенному мнению о том, что «у детей спина болит редко», боли в спине отмечаются у детей достаточно часто, особенно в подростковом возрасте [1, 2]. Частота встречаемости боли в спине линейно нарастает с возрастом и пубертатным развитием детей [3]. В большинстве случаев причинами боли в спине являются скелетно-мышечные нарушения, при начальных проявлениях болевой синдром слабо выражен, регрессирует самостоятельно, и большинство родителей и детей не обращаются за медицинской помощью. В результате крупнейшего эпидемиологического кросс-секционального исследования были опрошены более 5000 детей и взрослых молодого возраста. Выявлено, что в возрасте 12 лет 7% детей как минимум один раз испытывали боль в спине. Общая частота встречаемости боли в спине увеличивалась до 50% к 18 годам в женской популяции и к 20 годам в мужской [4]. В каждый определенный день 1% детей в возрасте 12 лет жалуются на боль в спине, 5% — в 15 лет и каждый 10-й — в 20 лет [5]. Интересные данные получены при анализе факторов, ассоциированных с болью в спине в детской популяции. В школьном возрасте риск развития боли в спине выше у девочек, у детей, которые длительно смотрят телевизор, много времени проводят за компьютером, а также имеют аффективные (тревожные) расстройства и семейный анамнез боли в спине. Профессиональные занятия спортом также достоверно ассоциированы с болевым синдромом в спине. В то же время умеренная спортивная нагрузка, преимущественно аэробная, является фактором профилактики различных болевых синдромов, например боли в шее и спине, головной боли напряжения, мигрени [6].
Данные о частоте и структуре специфических причин боли в спине немногочисленны и сильно зависят от анализируемой популяции. В одном из проспективных исследований проанализированы данные 73 детей, обратившихся вспециализированную клинику с хронической болью в спине, длившейся более 3 мес. Пациенты после оперативных вмешательств не были включены в исследование. У 60 детей (82%) основной причиной боли были скелетно-мышечные нарушения, и только у 13 пациентов (18%) выявлены определенные заболевания, которые были источниками болевого синдрома: спондилолиз с/без спондилолистеза (9), болезнь Шейермана — Мау (2), остеоид-остеома (1), экструзия межпозвоночного диска [7]. По данным ретроспективного анализа данных 116 подростков, получавших лечение в ортопедической клинике, у 63 человек (55%) боль в спине была связана со скелетно-мышечными причинами с/без сколиоза. Болезнь Шейермана — Мау была выявлена в 23 случаях (20%), спондилолиз/спондилолистез — у 18 пациентов (16%), другие причины, включая 2 экструзии межпозвоночных дисков, — у 12 пациентов (10%) [8]. Также проводился анализ структуры болевого синдрома в спине у детей, поступивших с данной жалобой в отделение неотложной помощи. В 25% случаев причиной боли была острая травма, в 24% случаев — мышечно-тонический синдром. У 13% пациентов (достаточно часто) боль в спине была проявлением криза при серповидно-клеточной анемии. В 13% случаев болевой синдром имел неясную этологию, в 5% случаев был вызван инфекцией мочевыделительной системы, в 4% — острой вирусной инфекцией [9]. Более чем в 90% случаев болевой синдром в спине продолжается у детей менее 4 нед. Интересны данные лонгитудинальных исследований течения боли в спине у детей: одна группа детей (n=225) с жалобой на боль в спине была обследована в 9, 13 и 15 лет. В 7% случаев боль отмечалась в каждом из возрастов [10].
Причины боли в спине у детей
Доброкачественная скелетно-мышечная боль и травмы являются наиболее частыми причинами боли в спине у детей.
Источниками скелетно-мышечной боли в большинстве случав являются мышцы, связки, суставы (дугоотросчатые и крестцово-подвздошные), межпозвонковые диски и костные структуры позвоночника.
Наиболее частым источником боли в спине у детей и подростков является мышечно-тонический, миофасциальный синдром (МФС). Данный синдром может развиваться как на фоне ортопедической патологии (выраженный сколиоз, кифосколиоз, асимметрия таза, длины ног), так и на фоне мышечного перенапряжения и травм. Чаще мышечная боль локализуется в области паравертебральных мышц, трапециевидных мышц с иррадиацией в зоны отраженной боли от миофасциальных точек с усилением при скручивании и разгибании.
Выделено несколько факторов, ассоциированных с мышечной болью в спине у детей и подростков:
Ношение тяжелого рюкзака. Согласно рекомендациям Американской ассоциации педиатров, масса рюкзака должна составлять не более 10–20% от массы тела ребенка [11].
Использование мягких матрасов (ассоциировано с болью и утренней скованностью в спине) [12].
Интенсивные занятия спортом / нарушения техники тренировок (неправильная посадка на велосипеде, неправильный подбор обуви для бега и т. д.) [13].
Психосоциальный дистресс, тревога/депрессия [14].
В большинстве случаев мышечная боль в спине регрессирует спонтанно, при невыраженном болевом синдроме предпочтительно использование нелекарственных методов терапии (ЛФК, массаж).
При костных источниках болевого синдрома, как правило, боль локализуется по центральной оси позвоночника с усилением при экстензии и ротации, что, однако, не является специфичным признаком. Как уже отмечалось, костные причины болевого синдрома в спине у детей достаточно редки. Среди них наиболее распространенными являются спондилолиз, спондилолистез, сколиоз, ювенильный кифоз Шейермана — Мау, реже — ювенильный остеопороз, врожденное отсутствие ножки позвонка, перелом апофиза позвонка или Limbus vertebra (смещенный позвонковый апофиз), стрессовые повреждения КПС при занятиях спортом.
Спондилолиз и спондилолистез. Спондилолиз — это врожденный или приобретенный одно/двухсторонний дефект (несращение/повреждение) в зоне дуги позвонка в межсуставной области. В большинстве случаев спондилолиз отмечается на нижнем поясничном уровне, преимущественно L5. При двухстороннем повреждении (или врожденном несращении) тело позвонка может смещаться вперед (спондилолистез) [15]. Факторами риска развития спондилолиза и спондилолистеза являются занятия определенными видами спорта с сочетанием часто повторяющейся флексии/экстензии и гиперэкстензии в поясничном отделе (например, спортивные гимнастика и танцы, фигурное катание, тяжелая атлетика, волейбол, футбол, большой теннис). Обычно клинические проявления спондилолиза отмечаются в подростковом возрасте при наличии провоцирующих факторов. Для спондилолиза характера острая простреливающая (прокалывающая) боль в поясничном отделе с усилением при гиперэкстензии и уменьшением в покое. При осмотре пациента может выявляться повышенное мышечное напряжение (с акцентом на стороне патологии) в паравертебральных мышцах с усилением при экстензии и/или наклоне вбок, а также болезненность при пассивном подъеме прямой ноги и наклоне вперед. Дополнительно может оказаться полезным проведение теста гиперэкстензии на одной ноге, когда пациент стоит на одной ноге и наклоняется (прогиб) назад с возможным испилатеральным усилением болевого синдрома, при этом данный тест не является специфичным для спондилолиза [16].
В процессе быстрого роста в подростковом возрасте при наличии предрасполагающих факторов спондилолиз может осложняться спондилолистезом, что клинически ассоциировано с персистированием болевого синдрома.
Сколиоз — латеральное искривление позвоночника с углом (угол Кобба) отклонения более 10°. Как правило, сколиоз сочетается с различными вариантами ротации позвоночника. Сколиз может быть идиопатическим или развиваться в результате различных патологических процессов (врожденные аномалии развития, мышечный спазм, инфекции, опухоли). Идиопатический вариант сколиоза встречается в большинстве случаев — 80–85%. Распространение сколиоза в подростковой популяции составляет около 3% [17]. У пациентов со сколиозом достоверно чаще отмечается скелетно-мышечный болевой синдром. Однако в связи с гипердиагностикой сколиоза следует комплексно подходить к выявлению причин боли в спине с общей оценкой биомеханических, ортопедических и неврологических проявлений. Отклонение менее 10° (угол Кобба) рассматривается в пределах допустимой физиологической асимметрии.
Болезнь Шейермана — Мау. Ювенильный кифоз определяется как передняя клиновидная деформация (компрессия) на 5° и более как минимум в 3 смежных позвонках и обычно выявляется с помощью рентгенографии [18]. Точная этиология болезни Шейермана — Мау остается неизвестной. Рассматривается вариант генетической предиспозиции, что подтверждается данными исследований среди близнецов [19]. В качестве возможных факторов риска наиболее часто отмечаются длительный постельный режим (по различным причинам) и состояния, сопровождающиеся транзиторным остеопорозом [20]. Также было отмечено, что подростки с данной патологией несколько выше сверстников и имеют укороченный размер грудины, что может приводить к предрасположенности компрессионного повреждения передней части позвонков. В то же время нет убедительных данных, показывающих взаимосвязь между занятиями спортом (в т. ч. тяжелой атлетикой) и развитием болезни Шейермана — Мау.
Частота встречаемости ювенильного кифоза оценивается в диапазоне 4–8%, заболевание чаще встречается у мальчиков [21]. Клинические проявления болезни Шейермана неспецифичны: обычно отмечаются подострые боли в грудном и, реже, поясничном отделах, без связи с травмой, с усилением при физической нагрузке и снижением после отдыха. Ювенильный кифоз может сочетаться со спондилолизом и реже, при выраженных изменениях, с миелопатией [22, 23].
При болезни Шейермана отмечается жесткий (ригидный) кифоз с образованием относительно острого угла, который не сглаживается при наклоне вперед, экстензии и в положении лежа на животе. Также при осмотре можно выявить компенсаторный поясничный гиперлордоз и хамстринг-синдром. Однако данные проявления не служат облигатными признаками ювенильного кифоза, «золотым стандартом» диагностики является анализ рентгенографических снимков.
Как правило, проводится консервативное лечение с акцентом на немедикаментозные методы терапии (лечебная гимнастика, массаж), ограничение возможных провокаторов скелетно-мышечной боли (эргономика рабочего места учащегося), при остром болевом синдроме возможно использование анальгетиков (парацетамол, ибупрофен). При кифозе более 60°, персистирующем болевом синдроме, дополнительных ортопедических нарушениях (спондилолиз, спондилолистез) или неврологических осложнениях (миелопатия) возможно проведение оперативного ортопедического лечения [24].
Дискогенные болевые синдромы. Несмотря на то, что болевые синдромы, связанные с повреждением межпозвонковых дисков, в подростковом возрасте встречаются реже, чем у взрослых, около 10% персистирующей боли в спине у подростков связано с дискогенной патологией [25]. Факторами риска экструзии межпозвонковых дисков являются острая травма, ювенильный кифоз, семейный анамнез, ожирение, гиподинамия. Занятие некоторыми видами спорта достоверно ассоциировано с повышенным риском развития грыжи диска — тяжелая атлетика, спортивная гимнастика, фигурное катание и спорт с повышенным риском травм (горные лыжи, регби, бокс, хоккей и др.) [26].
Клинические проявления дискогенной патологии у подростков схожи с таковыми у взрослых. Различают вариант аксиальной дискогенной боли и радикулярного болевого синдрома с возможным развитием клиники радикулопатии или миелопатии. При дискогенной боли часто может быть ограничен наклон вперед с усилением болевого синдрома.
Диагностика причины боли в спине у детей и подростков
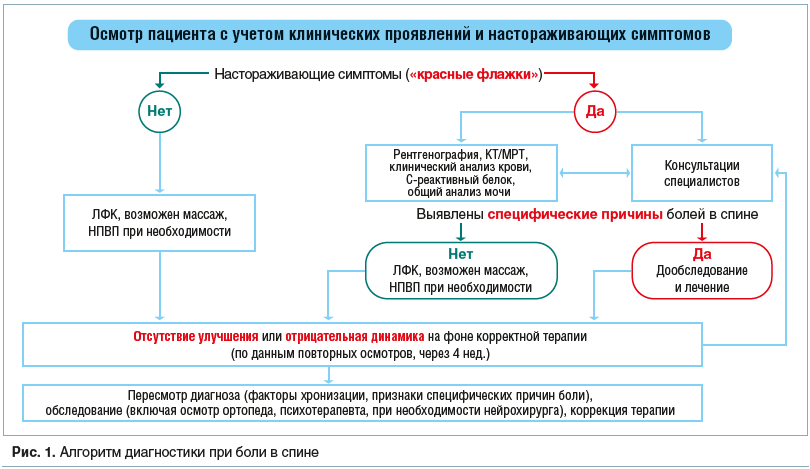
Первичный осмотр ребенка с болью в спине должен быть направлен на исключение специфических причин болевого синдрома с дальнейшим определением оптимальной тактики терапии и профилактики. Основные неспецифические и специфические причины боли в спине у детей представлены в таблице 1.

Анализ анамнеза, ортопедический и неврологический осмотры в большинстве случаев позволяют выявить источник боли и поставить верный диагноз, сформировать план терапии. При скелетно-мышечной боли, как правило, не требуется дополнительных обследований. Дополнительные обследования (лабораторная диагностика и визуализация) требуются при наличии признаков специфической этиологии болевого синдрома, так называемых «сигналов опасности», или «красных флажков» (табл. 2).

Диагностический алгоритм боли в спине в детском возрасте представлен на рисунке 1.
Основные подходы к терапии боли в спине у детей и подростков
Основой терапии и профилактики скелетно-мышечной боли в спине является немедикаментозная терапия. Среди методов наибольшую эффективность показывают индивидуальные занятия ЛФК с обучением двигательному контролю, сохранение повседневной активности, выявление и коррекция факторов, способствующих скелетно-мышечной боли [27]. В дополнение возможно использование массажа, однако данные клинических исследований по эффективности массажа, иглорефлексотерапии и физиолечения достаточно противоречивы и не показывают убедительных положительных результатов [28]. С учетом особенностей скелетно-мышечной боли у детей и подростков (болезнь Шейермана — Мау, идиопатический сколиоз, спондилолиз, сподилолистез), при персистировании болевого синдрома рекомендовано использовать мультидисциплинарный подход с осмотром ортопеда, врача ЛФК и невролога.
Фармакологическое лечение боли в спине у пациентов детского возраста используется по возможности наиболее кратковременно. Основной целью терапии является быстрое, эффективное и безопасное купирование острого болевого синдрома, способствующее нормализации повседневной активности детей, предотвращению или снижению риска рецидива и хронизации боли. Оптимальным подходом является использование препаратов с высокой эффективностью и низким спектром развития нежелательных реакций.
«Золотым стандартом» и наиболее широко применяемыми в педиатрической практике препаратами для купирования острой боли в спине и в составе комплексной терапии хронического болевого синдрома являются лекарственные средства из группы нестероидных противовоспалительных препаратов (НПВП), среди которых у детей чаще всего используют ибупрофен, как и анальгетик ацетаминофен.
Заключение
Периодические боли в спине у детей отмечаются часто, в подростковом возрасте их распространенность практически сопоставима с таковой у взрослых.В большинстве случаев причинами болевого синдрома являются доброкачественная скелетно-мышечная боль или легкая травма. С целью выявления специфических причин боли в спине рекомендовано для скрининга использовать систему «сигналов опасности» / «красных флажков», при необходимости — лабораторную диагностику (клинический анализ крови, С-реактивный белок и др.) и методы визуализации (рентгенография, компьютерная томография или магнитно-резонансная томография). Сохранение болевого синдрома более 4 нед. является показанием для повторного анализа истории заболевания и обследования пациента с целью исключения специфических причин болевого синдрома. Основой лечения и профилактики скелетно-мышечной боли является использование различных методов ЛФК с обучением двигательному контролю, сохранение повседневной активности, а также корректирование имеющихся у конкретного пациента факторов риска. При остром болевом синдроме коротким курсом возможно использование НПВП.
Источник
