Заболевания поясничного отдела позвоночника лечение

Болезни поясницы знакомы практически каждому взрослому человеку. Они обычно развиваются постепенно, давая периодически болевой синдром, который поначалу проходит самостоятельно, без применения фармаколочгеиские препаратов. Но по мере своего развития болезни позвоночника и поясницы начинают существенно ухудшать качество жизни человека. Становится трудно, а порой и невозможно, совершать определённые действия. Большинство современных людей, которые не увлекаются физкультурой, в возрасте 40 – 45 лет уже не могут наклонившись вперед себя и сохраняя прямые ноги, дотронуться ладонью до поверхности пола. Хотя в норме гибкость позвоночного столба должна позволять человеку делать это без особых усилий.
В чем причина утраты гибкости и почему все настойчивее с возрастом начинают беспокоить боли в области поясницы? Какие причины могут способствовать развитию болезней поясницы и чем опасны эти состояния. Обо всем поговорим в этом материале. Здесь также даны актуальные советы по проведению эффективного и безопасного лечения.
Болезни поясницы спины подразделяются на воспалительные, дегенеративные дистрофические, травматические, инфекционные, опухолевые, ревматические. Каждая группа подразделяется по месту локализации, степень поражения тканей, периоду своего течения.
У современного человека чаще развивается дегенеративная дистрофическая болезнь межпозвоночных дисков (остеохондроз) и её осложнения, такие как протрузия, межпозвоночная грыжа, экструзия и т.д. На втором месте стоят травматические поражения и их последствия. Чрезмерное растяжение связочного и сухожильного аппарата приводит к нестабильности положения тел позвонков, их соскальзыванию, ретролистезу и антелистезу. Все это негативно сказывается на состоянии спинного мозга. Смещение или нестабильность положения тела позвонка приводит к сужению спинномозгового канала. В результате этого нарушается иннервационная функция вегетативной нервной системы, развиваются многочисленные соматические заболевания.
Немногим пациентам известно такое название болезни поясницы как спондилоартроз, поскольку такой диагноз врачи общей практики ставят крайне редко. Нужно обладать определённым опытом и специальными знаниями, чтобы на обычном рентгенографическом снимке увидеть характерные изменения на суставных поверхностях межпозвоночных фасеточных и дугоотросчатых сочленений костей. Но тем не менее, деформирующий спондилоартроз встречается очень часто. Именно он ограничивает подвижность и резко снижает гибкость позвоночного столба.
Далее в статье разберем и другие болезни поясницы спины, названия которых могут оказаться для вас незнакомыми. Но они встречаются довольно часто. И во многих случаях при их развитии врач ставит пациенту ошибочный диагноз остеохондроза. Поэтому проводимое лечение в большинстве случаев не приводит к полному выздоровлению, а переводит патологию в хроническую форму.
Причины болезней поясницы
Существуют разнообразные причины болезней поясницы, но все они сводятся к тому, что на ткани оказывается патогенное воздействие факторов риска. Именно их разберем в первую очередь. Итак, заполучить болезнь поясницы высока вероятность у следующих пациентов:
- ведущих малоподвижный образ жизни и занятых преимущественно сидячим трудом;
- имеющих избыточную массу тела;
- страдающих от нарушения обмена веществ и замедления процессов метаболизма;
- избегающих регулярных физических нагрузок на мышечный каркас спины и поясницы;
- не считающих необходимостью следить за своей осанкой, постановкой стопы и выбором соответствующей обуви для повседневной носки и занятий спортом;
- неправильно организующих свое рабочее и спальное место;
- занимающихся тяжелой атлетикой;
- выполняющих тяжелую физическую работу, связанную с подъемом и переносом различных тяжестей и грузов.
Ведущая причина развития болезней поясницы – дегенеративные дистрофические изменения в хрящевых тканях позвоночного столба. Спусковым механизмом является нарушение диффузного питания. Природой устроено так, что межпозвоночные диски нуждаются в большом количестве жидкости, но при этом не имеют собственной капиллярной кровеносной сети. Они могут получать жидкость и питание с помощью диффузного обмена с окружающими мышцами и с замыкательной пластинкой, расположенной между ним и телом позвонка.
Диффузный обмен происходит только в момент работы мышц. Для этого на них должна оказываться регулярная достаточная физическая нагрузка. При сокращении миоциты выделяют жидкость. Она усваивается хрящевой тканью фиброзного кольца (наружной оболочки) межпозвоночного диска. При сжатии межпозвоночный диск также выделяет жидкость. В ней растворены продукты распада и окисления, метаболиты. Они усваиваются миоцитами, передаются в венозный кровоток и отправляются к клеткам печени для очищения и деактивации. Так все работает при физиологической норме.
Если мышечный каркас не нагружен и не работает, то постепенно фиброзное кольцо межпозвоночного диска утрачивает жидкость и обезвоживается. Это становится причиной потери эластичности и прочности. Его поверхность покрывается трещинами, которые заполняются отложениями солей кальция. В результате кальцинации фиброзное кольцо утрачивает способность получать жидкость при диффузном обмене с окружающими мышцами. Оно начинает забирать жидкость из пульпозного ядра, которое поддерживает нормальную высоту и форму межпозвоночного диска. Формируется протрузия (уменьшение высоты и увеличение занимаемой площади).
Дегенеративные дистрофические изменения в межпозвоночных дисках провоцируют остеохондроз, дорсопатию, протрузию и межпозвоночную грыжу. Они становятся вероятной причиной люмбалгии и люмбоишиалгии.
Помимо дегенеративных дистрофических изменений в области поясницы часто происходит деформация связочного и сухожильного аппарата. Связки утрачивают свою удерживающую способность. При этом тела позвонков могут смещаться относительно друг друга. Происходит разрушение фасеточных и дугоотросчатых суставов. Могут развиваться такие заболевания как спондилоартроз, спондилит, ретролистез и антелистез.
Воспалительная реакция может быть асептической, инфекционной и ревматоидной (аутоиммунной). Ревматоидные болезни поясницы – это болезнь Бехтерева, системная красная волчанка, ревматоидный спондилоартрит.
Травмы спины могут привести к компрессионному перелому тела позвонка, трещине остистого отростка, растяжению и разрыву связок, сухожилий и мышц. Другие причины развития болезней поясницы – опухоли, метастазы, туберкулез, искривления позвоночника и т.д.
Признаки и симптомы болезней поясницы
Первые признаки болезни поясницы могут выражаться в систематическом появлении боли. Симптомы болезни поясницы могут сначала появляться после непривычных физических нагрузок и проходить после непродолжительного отдыха. Затем они проходят только после приема фармакологических препаратов. При дальнейшем развитии для уменьшения боли требуется медицинская помощь.
Помимо болевого синдрома при болезнях поясницы могут присутствовать и другие проявления:
- нарушение подвижности, скованность, особенно в утренние часы, сразу после пробуждения;
- снижение гибкости и выносливости позвоночного столба;
- онемение отдельных участков нижних конечностей и передней брюшной стенки;
- слабость в ногах и их повышенная утомляемость при привычных физических нагрузках;
- парестезии, сосудистые патологии нижних конечностей;
- нарушение функции внутренних органов брюшной полости и малого таза.
При появлении подобных симптомов следует обратиться на прием к неврологу или вертебрологу. Эти доктора занимаются лечением болезней поясницы. Они проведет обследование, поставят точный диагноз и назначат эффективное лечение.
При каких болезнях болит поясница
Боль в пояснице – признак болезни, которая может поражать разные структурные части. Вот при каких болезнях болит поясница:
- болезнь Бехтерева – образование анкилостомозов между телами позвонков и утрата подвижности позвоночным столбом;
- дегенеративное дистрофическое заболевание межпозвоночных дисков (остеохондроз) и его осложнения в виде межпозвоночной грыжи и протрузии;
- деформирующий спондилоартроз (разрушение хрящевого слоя в фасеточных и дугоотросчатых суставах);
- разрушение подвздошно-крестцовых сочленений костей;
- симфизит и расхождение тазовых костей (встречается в основном у беременных женщин);
- перекос костей таза, синдром короткой ноги;
- туберкулез или опухоль позвоночного столба.
также боли могут быть отраженного характера, развивающиеся при заболеваниях внутренних органов брюшной полости. Поэтому необходимо проводить дифференциальную диагностику с почечной и печеночной коликой, желчнокаменной болезнью, язвой желудка и двенадцатиперстной кишки, язвенным неспецифическим колитом и т.д.
Не занимайтесь самостоятельной диагностикой и лечением, обращайтесь своевременно за медицинской помощью.
Болезнь суставов поясницы
Болезнь суставов поясницы называется спондилоартроз или спондилоартрит. В первом случае процесс носит хронический разрушительный характер. При развитии артрита наблюдается воспаление. Часто спондилоартрит становится спусковым крючком для развития спондилоартроза.
При разрушении межпозвоночных суставов сначала истончается хрящевой синовиальный слой. Затем он полностью разрушается начинают формироваться остеофиты на суставных поверхностях костей. В запущенной форме спондилоартроз может привести к полной утрате подвижности в поясничном отделе позвоночника.
Болит поясница и пятка – что за болезнь
Что за болезнь, при которой болит поясница и пятка – этот вопрос часто задают пациенты с остеохондрозом в запущенной форме. Следует понимать, что межпозвоночные диски осуществляют амортизационную функцию и защищают от компрессии корешковые нервы, выходящие из спинномозгового канала через боковые фораминальные отверстия.
Эти корешковые нервы участвуют в иннервации нижних конечностей. Самый крупный нерв, выходящий из пояснично-крестцового нервного сплетения – седалищный. Он проходит через грушевидную мышцы в ягодичной зоне, спускается по задней поверхности бедра в подколенную ямку и там разделяется на малоберцовую и большеберцовую ветви. В дальнейшем он участвует в иннервации пятки, ступни и пальцев ног. Поэтому при защемлении седалищного нерва на уровне выхода из позвоночного канала, нервного сплетения или грушевидной мышцы наблюдается боль в пояснице и пятке. Болезнь называется ишиас или люмбоишиалгия.
Лечение болезней поясницы
Начинать лечение болезней поясницы необходимо с проведения дифференциальной диагностики. После постановки точного диагноза разрабатывается индивидуальный план терапии. В запущенных случаях показано хирургическое вмешательство. Но большинство дегенеративных дистрофических процессов поддается консервативному лечению.
Например, при остеохондрозе и его осложнениях хирургическая операция не приносит выздоровления. Она лишь позволяет удалить грыжу диска. Т.е. устраняется последствие болезни, а не причина. Соответственно, вскоре после проведения хирургической операции у пациента развивается повторная грыжа диска.
Между тем можно использовать для лечения болезней поясницы методы мануальной терапии, остеопатию, физиотерапию, рефлексотерапию, лечебную гимнастику и кинезиотерапию. Все эти методы позволяют полностью восстановить физиологическую структуру тканей и запустить процесс естественной регенерации.
В частности, с помощью остеопатии можно восстановить нормальное положение тел позвонков, запустить процесс усиления кровоснабжения и микроциркуляции лимфатической жидкости в очаге поражения. Массаж улучшает эластичность мышц, связок и сухожилий, повышает проницаемость хрящевой ткани межпозвоночных дисков.
Лечебная гимнастика укрепляет мышечный каркас, устраняет застойные явления, запускает процесс диффузного питания. Кинезиотерапия позволяет купировать избыточное напряжение в мышцах. Рефлексотерапия запускает процесс регенерации тканей. Физиотерапия ускоряет восстановление здоровья позвоночного столба.
Использовать для лечения болезней поясницы фармаколочгеиские препараты на рекомендуется. Это не дает положительного результата и отрицательно сказывается на общем состоянии организма человека.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(5) чел. ответили полезен
Источник
Болевые ощущения в области поясницы – очень распространенное явление у людей разных возрастов. Чаще всего болезненность является симптомом какого-нибудь заболевания.
Болезненность может возникать только с одной стороны поясницы или сразу с обоих. При беременности такой симптом встречается очень часто, так как на данную область приходится большая нагрузка. Но причиной боли не всегда может стать беременность, для ее происхождения достаточно и других серьезных заболеваний.
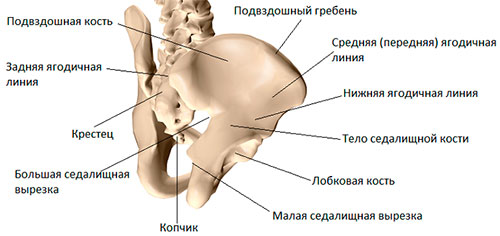
Анатомия поясничного отдела позвоночника
Поясницей является часть спины, ограниченная сверху последней парой ребер и верхним краем позвонка поясницы. Снизу данный участок ограничивают крестцовые сочленения и подвздошные кости. С боков продолжаются задние подмышечные линии.
Другими словами, поясница представляет собой заднюю брюшную стенку с костно-мышечным остовом. Она способна поддерживать человеческое тело в вертикальном положении и защищает все располагаемые в ней внутренние органы – почки, кишечник и другие.
Поясничный отдел позвоночника состоит из пяти позвонков, которые очень массивные, а между ними находятся межпозвоночные диски, обладающие особой упругостью. Именно на них возлагается амортизаторная функция. Массив мышц состоит из волокон широкой спинной и выпрямляющей позвоночник мышц. Именно на этот массив накладывается самая большая нагрузка.
Основные причины болей в пояснице
Все причины, которые могут вызывать болезненность в области поясницы, разделяют на две основные группы. Они включают в себя заболевания позвоночника и болезни внутренних органов. Болевой симптом появляется как при врожденных, так и при приобретенных аномалиях.
Врожденные аномалии включают в себя расщелины позвонков и их изменения, а также неправильное развитие отростков позвонков, то есть могут быть укорочены или наоборот сильно удлинены. Такие проблемы могут не вызывать постоянных симптомов, а проявляться они будут при определенных наклонах, вызывать сложность в момент передвижения, вызывать нарушения при мочеиспускании и умственную отсталость.
Заболевания позвоночника
Причины болезненности в районе поясницы могут появляться и при неврологических нарушениях. То есть это защемления нервных окончаний в позвоночном столбе, в таком случае больной ощущает внезапную и сильную боль.
Если остеохондроз начал образовываться при сидячем и малоподвижном образе жизни, то происходит перенапряжение в мышцах, которое сопровождается тянущими болями.
При люмбоишалгии, которая основывается на атрофическом изменении седалищного нерва и сопровождается болью в области ягодиц.
В момент рассеянного склероза, то есть при хроническом аутоиммунном заболевании, которое поражает нервную оболочку как спинного, так и головного мозга и сопровождается болевыми симптомами в различных участках. Боль при таком заболевании очень выраженная и трудноизлечимая.

Причиной возникновения резкого болевого синдрома может стать дегенеративный сакроилеит. Это очень сложное заболевание, которое проявляется воспалительным и гнойным процессом на поверхности крестца.
Остеопороз возникает при недостатке кальция в организме или при нарушенном обмене веществ. На первых стадиях он проявляет слабую и ноющую болезненность, а также судороги и нарушение осанки.
Если человек находится в сидячем положении длительное время, то при ходьбе могут возникать болевые ощущения. Так как недостаток активных движений начинает вызывать сильные кровяные застои, которые в свою очередь приводят к изменениям в ткани хрящей. Такие изменения могут стать необратимыми.
Но даже физические нагрузки должны быть умеренные. Лишнее напряжение становится причиной травм и растяжений. Если резко переходить к сложным упражнениям, то могут происходить нервные защемления.
В профессиональном спорте есть направления, которые считаются опасными – это культуризм, бодибилдинг и тяжелая атлетика. Они возлагают очень сильную нагрузку на поясничную область. Опасным симптомом является боль, возникающая в момент поднятия штанги и при резких поворотах. Если после тренировок возникает болезненность, занятия следует прекратить и обратиться к лечащему врачу.
Что еще может стать причиной боли в спине?
Так же в поясничном отделе могут проявляться боли, которые имеют ярко выраженный характер. Они могут стать симптомами следующих заболеваний:
- инфекции в мочеполовой системе,
- нарушения в работе кишечника и возможные опухоли в ЖКТ,
- геморроя, причиной которого стал сидячий образ жизни,
- образования полипов и опухолей в матке,
- осложнения в результате простудных болезней.

Бывают случаи, когда причинами болезненности становятся физиологические изменения, сильная и резкая нагрузка, быстрый набор веса, эпидуральная анестезия и заболевания почек. Кроме болезней поясничного отдела позвоночника и внутренних органов, болевые симптомы могут вызывать и другие факторы. Зачастую при переохлаждении происходит обострение радикулита, который становится причиной болезненности в пояснице.
На фоне сниженной иммунной системы происходит развитие различных инфекционных заболеваний. Длительное нахождение на холоде или сквозняках очень сильно понижают сопротивляемость организма.
Неправильное питание так же приводит к болезненности в спине. В рационе обязательно должны быть продукты с большим содержанием кальция, фосфора и фтора, так как эти компоненты являются основными составляющими костной ткани. Если данные компоненты отсутствуют, то возникают иррадиирущая болезненность в области спины.
Частая тошнота и рвота говорит о возможной язве или гастрите, а при этих заболеваниях может возникать тянущая боль в области поясницы.
Существуют и другие заболевания поясничного отдела позвоночника, которые становятся причинами болезненности. Одна из них – это врожденное или приобретенное искривление позвоночника. При сильном искривлении пациенту очень сложно стоять долгое время без опоры.
Стрессовое напряжение и постоянное чувство тревоги негативно складывается на всех функциях организма. На фоне нервного напряжения очень часто происходит обострение хронических болезней, и заболевания пояснично-крестцового отдела позвоночника не исключение.
Первичный и вторичный болевой синдром
Первичный синдром – это патологии позвоночного столба. В суставах позвонка происходит сильные дистрофические изменения, которые затрагивают межпозвоночные диски, мышцы и сухожилия позвоночника.
Позвоночник представляет собой позвонки, собранные в ряд и соединенные между собой эластичными тканями, то есть мышцами и связками. Именно в них располагаются нервные окончания, которые в процессе изменения защемляются и вызывают сильную боль.
Вторичный синдром связан с травмами, опухолями и инфекционными осложнениями в позвоночном столбе. Боль – это сигнал о возможных нарушениях в организме, и она может вызывать нарушения не только в позвоночнике, но и в других внутренних органах.
Симптомы заболеваний
Заболевания позвоночного столба и внутренних органов могут вызывать разные симптомы, по которым врач может определить осложнение при первичном осмотре.
Люмбаго
Люмбаго представляет собой резкую и сильную боль, которая возникает приступами. В некоторых случаях происходит спазмирование мышц в области поясницы.
Такие болевые ощущения начинаются в первой стадии дистрофического процесса, происходящего в межпозвонковых дисках. При этом ядро начинает терять свою естественную эластичность и начинает разделяться на фрагменты, которые начинают оказывать сильное давление на фиброзное кольцо. Возникающее раздражение становится источником болевых приступов.
Ишиас
Ишиас представляет собой воспалительный процесс в седалищном нерве, который проходит через спинной мозг и затрагивает головной. Свое начало он берет в поясничном отделе и опускается по ноге, распределяясь при этом на много маленьких нервов, которые собираются в одну нервную систему.
Боль при таком заболевании может быть самой разной – простреливающая, в виде мурашек, жжения, покалывания и других видов болевых ощущений.
Поясничный остеохондроз
Спина при остеохондрозе обычно сильно болит, болевые ощущения могут возникать при резких движениях, кашле и чихании. Вместе с болевым симптомом может нарушаться чувствительность нижних конечностей и появится ослабление рефлексов в ногах.
Если в момент остеохондроза пояснично-крестцового отдела происходит защемление нервной системы, то происходят нарушения дефикации и мочеиспускания.
Болезни внутренних органов
Болевой симптом, кроме основных причин, может возникать при отдельных заболеваниях, которые распределяются в равной мере между мужчинами и женщинами.
Причины болей у мужчин
Изменения в возрасте и гормональном фоне почти никогда не вызывают болевых симптомов в спине у мужчин, а вот проблемы с предстательной железой может сопровождаться болью. Мужчины чаще испытывают сильные физические нагрузки, которые при неправильном распределении вызывают нарушения в позвоночнике и становятся причинами болей. Простатит становится причиной сильных болевых ощущений в спине, которые очень часто отдают в пах. Происходит данное заболевание при сильных кровяных застоях или при бактериальной инфекции.
Причины болей у женщины
Организм женщины намного чаще подвергается различным гормональным встряскам. У женщины боль может возникать во время месячных, так как матка увеличивается в размерах и начинает давить на мышечный корсет поясницы. В первые недели беременности у женщин могут возникать тянущие боли в области спины.
Если в спине начались боли, а месячные не начинаются, то необходимо сделать тест на беременность и обратиться к врачу.
Боль может возникнуть и на поздних сроках беременности, так как увеличившиеся плод и живот начинают создавать сильную нагрузку на поясничную область, создавая при этом болезненные симптомы.
После аборта первое время женщина может жаловаться на сильные ощущения в области спины. Происходит это при сокращении матки после проведения процедуры. Возникающие боли после родов могут говорить о полученных травмах при родовом процессе. Причинами болевых симптомов могут стать гинекологические заболевания, такие как цистит, инфекция во влагалище, воспалительный процесс в придатках.
Боли в пояснице при беременности

Боли в области спины у беременных – очень частое явление. На первом триместре болезненные симптомы вызывает перестройка женского организма, а на последнем причиной боли становится большой плод, которой создает нагрузку на позвоночник в поясничном отделе.
Если боль длится постоянно, то необходимо носить дородовой бандаж, который поможет правильно и равномерно распределять нагрузку на спину. Если болевой симптом ощущается в утренние часы во время сна, то возможно причиной этому становится неудобная поза в ночное время. Избежать этого помогут специальные подушки для сна.
Перед родами боль может локализоваться только с одной стороны, это говорит не о положении плода, а об искривлении позвоночника. В таком случае болезненность проходит, когда женщина облокачивается на какую-нибудь опору.
Лечение и профилактика

Для лечения болезней поясницы и снятия болезненности назначают медикаментозное лечение, то есть применение мазей, гелей и инъекций, которые не только снимают боль, но и снимают воспалительные процессы. Для этого используют препараты таких групп, как противовоспалительные, обезболивающие, хондропротекторы и комбинированные лекарства. После того как боль отступила, к медикаментозным методам назначают применение прогревания массажей и упражнения лечебной физкультуры.
В качестве профилактики болезненности в спине и для предупреждения заболеваний грудного отдела позвоночника и других отделов, рекомендуется выполнять физические упражнения. Не стоит забывать о правильном питании, которое сможет доставить в организм все необходимые витамины и микроэлементы. Также регулярно необходимо посещать врачей, для женщин – это гинеколог, а для мужчин – это уролог. Такие посещения позволяют вовремя определить болезнь и начать ее своевременное лечение.
К какому врачу обратиться?
Когда возникают проблемы с поясницей, а причины болезненности не ясны, необходимо обратиться к терапевту, который определит причины по симптомам. Самостоятельное лечение допускается только в том случае, если уже известна точная причина болей и лечение назначалось ранее.
Загрузка…
Источник
