Боли и скованность в шейном отделе позвоночника


Дата публикации: 15.03.2018
Дата проверки статьи: 09.12.2019
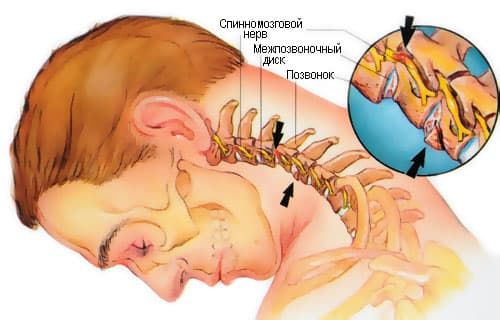
Скованность в шее — неврологический синдром, проявляющийся повышенным мышечным тонусом, болезненными спазмами. Подобное состояние возникает из-за повреждения мышц шеи вследствие травм, воспаления, физических перегрузок или как симптом заболеваний нервной системы, опорно-двигательного аппарата, сердца и сосудов. Чувство скованности возникает одновременно с болью в области шеи, ограничением движений головой, общим недомоганием, быстрой утомляемостью. Диагноз и лечение причин скованности мышц в шее требует консультации невролога, в некоторых случаях — осмотра травматологом, кардиологом, вертебрологом, онкологом, гастроэнтерологом.
Причины скованности в шее
Скованность шейных мышц — симптом широкого круга заболеваний внутренних органов и систем. Чаще ригидность в области шеи связывают с поражением отделов центральной и периферической нервной системы. К таким заболеваниям относят:
- шейный остеохондроз;
- позвоночно-спинномозговую травму;
- миофасциальный болевой синдром;
- аномалию Арнольда-Киари;
- синдром короткой шеи;
- доброкачественные и злокачественные опухоли;
- болезнь Паркинсона;
- ишемический инсульт;
- менингит;
- абсцесс головного мозга;
- энцефалит.
Симптомы скованности в шее характерны для заболеваний опорно-двигательного аппарата, как ювенильный ревматоидный артрит, искривление позвоночника, шейный спондилёз, шейный миозит. Ригидность в области шеи связана с наличием в организме хронических очагов инфекции, реже — метаболическими расстройствами, заболеваниями эндокринной системы, гормональными нарушениями.
К менее опасным причинам, почему возникает мышечный зажим в шеи, относят растяжение мышц и связок, физическое и психоэмоциональное переутомление, воспаление шейных мышц, неудобную позу для сна, старение организма.
На нарушение мышц шеи указывает мышечный спазм, болезненность при попытках к движению головой: круговые вращения затруднены, повороты и наклоны сопровождаются характерным хрустом. Боль в области шеи имеет свойство распространяться на плечо, предплечье, вниз к запястьям, в затылок. В зависимости от того, что спровоцировало ригидность шейного отдела позвоночника, и какие органы вовлечены в патологический процесс, чувство скованности дополняет ощущение тяжести в шеи и голове, отечность, припухлость.
На фоне нервных болезней, связанных с поражением головного мозга, человек жалуется на головную боль, головокружения, изменение походки, нарушение речи, снижение остроты слуха и зрения, психические расстройства. Заболевания периферической нервной системы характеризуются мышечной слабостью, скачками артериального давления, нарушением сердечного ритма, чрезмерной потливостью.
Методы диагностики
Диагностика причин скованности мышц шеи начинается с расспроса больного, изучения истории болезни. С помощью вопросов врач выясняет время появления чувства скованности, наличие других типичных признаков болезни, изменения их характера по мере развития патологического процесса. Уточняет информацию о ранее перенесенных заболеваниях, травмах, операциях, условиях труда и жизни, вредных привычках, которые могли спровоцировать подобное состояние. Далее проводит наружный осмотр тех мест, откуда исходит боль, в ходе которого оценивает мышечную силу, чувствительность кожи, натяжение корешков спинномозговых нервов.
Данные внешнего осмотра дополняют аппаратными методами диагностики, как:
- МРТ;
- компьютерная томография позвоночника;
- УЗИ внутренних органов;
- дуплексное сканирование сосудов;
- электроэнцефалография;
- реоэнцефалография;
- ультразвуковое исследование кровотока в сосудах.
С целью выявления воспаления, типа инфекционных возбудителей назначают общий анализ крови, мочи, бактериологический посев мочи, крови, кала, отделяемого из раны.
Специалисты клиник ЦМРТ, чтобы поставить правильный диагноз причин скованности в шеи, и определить дальнейший курс лечения используют следующие методы:
К какому врачу обратиться
Для первичного обследования запишитесь к терапевту. Врач подскажет, какие обследования пройти, и в зависимости от поставленного диагноза привлечёт к лечению невролога, ортопеда, травматолога или других профильных специалистов.
Лечение скованности в шее
Лечение комплексное, его цель — устранить причины скованности в шее, избавиться от боли, снять мышечное напряжение, увеличить подвижность в пораженной области, при невозможности вылечить болезнь — остановить ее прогрессирование, предотвратить появление новых рецидивов. В начале заболеваний шейного отдела позвоночника наиболее эффективно медикаментозное лечение с физиотерапевтическими процедурами. Из лекарств назначают: миорелаксанты, глюкокортикостероиды, анальгетики, антидепрессанты, витамины группы В, хондропротекторы, противосудорожные препараты, венотоники. Показаниями для операции выступает значительное сдавление позвоночной артерии, тяжелые состояния, невозможность достичь положительного результата консервативным способом.
В сети клиник ЦМРТ лечение ригидности в области шеи предполагает использование разных терапевтических методик, как:
Любое заболевание при отказе от лечения или неправильной выбранной тактике будет прогрессировать, и может вызвать новые проявления болезни, осложнения:
- в 25 % случаев в течение первых пяти лет болезнь Паркинсона приводит к инвалидности или гибели пациента;
- к неблагоприятным последствиям ишемического инсульта относят расстройства речи, неполный паралич, задержку психического развития, ухудшение зрения, снижение сухожильных рефлексов;
- после гнойного менингита часто сохраняются приступы эпилепсии, тугоухость, высокое внутричерепное давление.
Профилактика скованности в шее
Программа профилактики скованности в шеи комплексная, и включает следующие рекомендации:
- отказ от вредных привычек;
- активный образ жизни;
- сбалансирование питание;
- своевременное лечение хронических и острых инфекций, других системных заболеваний;
- контроль массы тела;
- дозированные физические нагрузки;
- курсы иммуностимулирующих препаратов;
- закаливание организма: водные процедуры, спорт.
Важно не допускать травм шеи и позвоночника, избегать сквозняков, переохлаждений, держать шею в тепле. Для сна подобрать ортопедическую подушку, матрац. Если работа требует длительного нахождения в положении сидя, каждый час выполнять упражнения для расслабления шейных мышц.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Большинство людей на сегодняшний день ведут преимущественно сидячий образ жизни, имеют гиподинамичную работу. Состояние скованности в шее для них хорошо известно, так как позвоночник не получает должного уровня нагрузок, находясь в неправильной позе. В результате позвонки смещаются, зажимаются мышцы, воспаляются нервы. Однако чувство, когда движения в шее ограничены, может появляться и по другим причинам, быть признаком некоторых заболеваний. В любом случае, такое состояние доставляет человеку явный дискомфорт, боль, он не может полноценно жить и работать.
Скованность шеи: почему проявляется
Скованность и ограниченность движений шеи может быть обусловлена повреждением или патологическими процессами разных структур этой части тела – позвонков, межпозвоночных дисков, нервов, мышц, кровеносных сосудов, нарушением кровообращения. В некоторых случаях, если у человека наблюдается интенсивная лимфоаденопатия шейных лимфоузлов, ему тоже может быть больно поворачивать голову и совершать другие движения шеи.
Боль может охватывать не только шею, но и отдавать в расположенные рядом части тела – голову, плечи, спину, челюсти, руки. По сути, боль и есть основная причина ограничения подвижности – человек мог бы двигать шеей, если бы его не останавливал интенсивный болевой синдром.
Проблемы с мышцами шеи
Одна из причин ограничения двигательной возможности – ригидность мышц шеи. Ригидность – это состояние, при котором мышечная ткань имеет повышенный тонус, и сопротивляется любым движениям. Больной чувствует боль при попытке двигаться и не может расслабить мышцы. Ригидность является характерным симптомом поражения нервной системы, и сама по себе не является болезнью – она только сопровождает другие заболевания, иногда очень опасные.
Ригидность может развиваться на фоне сидячего образа жизни, с однообразными нагрузками, когда человек много сидит, редко меняет позу, постоянно находится за компьютером или за рулём. В результате появляются спазмы и ноющие боли. В таком случае проблема решается восстановлением кровообращения посредством выполнения физических упражнений. Если же ригидность вызвана болезнью, такие меры не помогут.
Причины развития ригидности мышц:
- шейный остеохондроз: возникает как дегенеративный процесс в позвонках и межпозвоночных дисках, из-за чего у больного появляются нарушения иннервации, ригидность, боль в руках, головокружения, снижение остроты слуха и зрения;
- кривошея: врождённая или приобретённая патология строения шеи, провоцирующая ригидность и спазмы мышц;
- менингит, энцефалит, мозговые кровоизлияния: считаются основными причинами развития ригидности затылочных мышц, характеризуются воспалительным процессом и нарушением кровообращения. Симптоматика проявляется головной болью, вялостью, тошнотой, высокой температурой, сыпью, головокружением. Достоверное диагностирование происходит путём проверки симптома Брудзинского, когда больной не может свободно притянуть подбородок к грудине в положении лёжа;
- паркинсонизм: связан с возникающим напряжением различных групп мышц, в том числе, шеи, а также с дрожью в теле;
- растяжение и травмы мышц;
- внутричерепная гематома;
- инсульт.
Проблемы с мышцами шеи не ограничиваются ригидностью. Существует также связь между психологическим состоянием человека и его шеей. Известно, что в стрессовых ситуациях человек склонен интенсивно напрягать мышцы шеи и плечи, как бы вдавливая голову. Чем чаще случаются стрессы, тем чаще мышцы находятся в напряжённом состоянии и не сразу могут расслабиться после того, как стресс остался позади.
Депрессия, усталость, переутомление – причины, по которым голова может всё больше стремиться вниз, а за ней тянутся мышцы, находясь в состоянии спазма. Напряжение охватывает и всю верхнюю половину туловища. Вес головы составляет от 4 до 8 килограмм, а из костного скелета её на плечах удерживают только 7 позвонков, вся остальная нагрузка приходится на мышечный корсет, состоящий из 32 мышц. Их избыточная напряжённость негативно сказывается на работе нервных окончаний и кровеносных сосудов. У человека появляются морщины на лбу, отёчность и брыли на лице, отложения солей.
Болезни шейного отдела позвоночника: как появляется скованность
Движения шеей ограничены нередко из-за болезней позвоночника:
- грыжи и остеохондроз шейного отдела;
- спондилёза;
- артроза;
- цервикалгии;
- асимметрии шейной артерии.
Позвоночник в шейном отделе состоит из позвонков и хрящевых соединений (дисков) между ними. В результате воздействия неблагоприятных факторов они могут разрушаться, например, из-за ухудшения кровообращения хрящевой ткани, большой физической нагрузки, спазмов мышц.
Грыжи – патология, более свойственная людям старшего возраста. Симптоматика нечасто бывает яркой и характерной, в большинстве случаев боли возникают из-за мышц, но также многие проходят МРТ шейного отдела позвоночника и находят у себя грыжи.
Они формируются на фоне дегенеративных дистрофических процессов в шее, из-за чего межпозвоночные диски не получают нормального питания, высыхают, теряют эластичность. Постепенно их ткани выпячиваются из структуры позвоночного столба, со временем фиброзная оболочка разрывается, и сердцевина хряща выходит наружу, передавливая кровеносные сосуды и нервные окончания. Состояние обычно формируется при остеохондрозе, с сопутствующим ему хроническим напряжением мышц. Симптомы характеризуются сильной болью, которая переходит в плечевой пояс и верхние конечности. Больной чувствует онемение и покалывание ладоней, сильную ограниченность движений. По утрам, после сна ощущения особенно сильно проявляются.
Спондилёз – это патологический процесс, при котором края позвонков приобретают наросты из костной ткани и солевых отложений. Наросты способствуют деформации хрящей дисков. Формируются из-за дегенеративных дистрофических процессов в межпозвоночных хрящах. Происходит уменьшение высоты шейного диска, из-за которого края позвонков постепенно стираются друг о друга. Взамен стёртой ткани организм с избытком наращивает новую, деформируя хрящевую ткань. У больного наблюдаются спазмы мышц, скованность движений, сильные боли, иногда – асимметрия шейной артерии.
Шейный артроз представляет собой патологический процесс деформации фасеточных суставов шейного отдела, без воспалительной этиологии. Характеризуется сильными болями, которые локализуются не только в шее, но и в области плечевого отдела. Особенно сильно боль ощущается по утрам и перед сном вечером.
Цервикалгия – латинское название болевого синдрома, локализованного в шее. У человека резко появляется очень сильная боль, сопровождающаяся спазмом, из-за чего больной практически не может двигать всей верхней частью тела и верхними конечностями. Таким образом организм защищает нервы от возможного зажима. Спазм мышц необходим для недопущения дальнейшего воздействия на неё. Это не самостоятельное заболевание, а симптом таких патологий, как грыжа, спондилёз, остеохондроз.
Асимметрия шейной артерии подразумевает, что из двух артерий, по которым головной мозг получает кислород и питание, одна меньше диаметром. Это может быть врожденной особенностью либо возникать по причине пережатия шейным позвонком. В результате головной мозг испытывает кислородное голодание. Состояние сопровождается повышением артериального давления, шумом в ушах, потемнением в глазах, болью в шее и голове, скованностью шеи.
Кроме вышеперечисленных болезней, причиной скованности шеи может быть такое острое состояние, как смещение позвонка или его травма. Обычно происходит из-за резкого или интенсивного физического воздействия, в результате ослабления мышечного корсета, когда мышцы не могут удержать позвонки на месте.
Нервные ткани и клетки в шейном отделе являются частью нервной системы всего организмы. Любые изменения в шее (грыжи, смещения, артроз) могут приводить к поражению нервных корешков – они зажимаются, воспаляются, сдавливаются, причиняя человеку очень сильные болевые ощущения. Это уменьшает подвижность шеи.
Что делать, если чувствуется ограниченность движений в шейном отделе
Скованность шеи может иметь различный характер – иногда она является самостоятельным симптомом, который проявляется в результате сидячего образа жизни и недостаточности физических нагрузок. В других случаях это признак заболеваний и дегенеративных процессов, которые могут быть необратимыми.
Если ощущение беспокоит всё чаще, и к нему добавляются боли, спазмы, гипертонус мышц, обязательно нужно показаться доктору. В таких случаях может помочь ревматолог, невролог, ортопед, физиотерапевт. Эти узкие специалисты назначают необходимые диагностические мероприятия, определяют причину проблемы, назначают лечение, могут направить пациента к массажисту или мануальному терапевту.
Для определения причины скованности движений, доктор может направить больного на УЗИ-доплер сосудов шеи, МРТ и рентгенографию шейного отдела позвоночника.
Ограниченность движений в области шейного отдела в основном является симптомом развития в шее патологических деструктивных процессов. В первую очередь, проблема сигнализирует о том, что человек не уделяет должного внимания здоровью шеи, а физические нагрузки либо присутствуют в недостаточном количестве, либо их качество вредит состоянию организма. Не стоит терпеть скованность шеи – при первых проявлениях следует обратиться к доктору.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Дружикина Виктория Юрьевна
Специальность: терапевт, невролог.
Общий стаж: 5 лет.
Место работы: БУЗ ОО «Корсаковская ЦРБ».
Образование: Орловский государственный университет имени И.С. Тургенева.
2011 – диплом по специальности “Лечебное дело”, Орловский государственный университет
2014 – сертификат по специальности “Терапия”, Орловский государственный университет
2016 – диплом по специальности “Неврология”, Орловский государственный университет имени И.С. Тургенева
Заместитель главврача по оргметодработе в БУЗ ОО «Корсаковская ЦРБ»
Источник
Шейный отдел позвоночника, наряду с поясничным, подвергается наиболее активной нагрузке. Специфика анатомического строения и физиологии этого сегмента определяет заболевания и характерные симптомы. Наиболее часто диагностируемой патологией шейного отдела позвоночника является остеохондроз – воспалительно-дегенеративное заболевание межпозвонковых дисков и костей тел позвонков, определяющее последующие диагнозы и лечение. Лечение шейного отдела позвоночника предполагает длительность и комплексное воздействие терапевтических мер.
Специфика шейного отдела, обусловливающая характер развития заболеваний
Шейный сегмент обладает наибольшей подвижностью, по сравнению с остальными частями позвоночника, что иногда является предпосылкой к ущемлению корешковых нервов и подвывихам.
Крупная позвоночная артерия, кровоснабжающая мозг, проходит в отверстиях поперечных отростков позвонков, поэтому вызванные дегенеративными изменениями патологии в костной структуре и хрящах определяют характерные симптомы поражения этой артерии.
Хрящевые диски между позвонками располагаются не на всем протяжении, во фронтальной части их заменяют края позвонков с соединяющими их суставами, и при потере функциональности позвонков такое строение обусловливает риск подвывихов.
Нижние три позвонка отдела обладают треугольной формой отверстий и чаще поражаются остеофитами, приводящими к стенозу отверстий и ущемлению корешков.
В шейном отделе также локализуются некоторые ганглии вегетативной нервной системы.
С учетом строения и функций шейного отдела, существует ряд распространенных причин, вызывающих проблемы с позвоночником.
Провоцирующие факторы и причины, способствующие поражению позвонков шейного отдела:
- Травмы
- Малоподвижность образа жизни
- Частое и долгое вынужденно положение тела с нагрузкой на шею
- Обменные нарушения
- Лишний вес, избыточное курение, прием алкоголя
- Неправильное положение во сне, большие подушки, нефизиологичный матрас
- Наследственность
Симптомы заболеваний шейного отдела позвоночника определяются смещением позвонков, стенозом позвоночного канала, грыжами, мышечным спазмом.
Начальные симптомы, при появлении которых подозревается остеохондроз и последующие заболевания, включают хруст в шее при движениях головой, как правило, это указывает на структурные изменения в хрящах и самих позвонках; невыраженные боли в шее и затылке, с ощущением тяжести, некоторое онемение плеча и рук.
Дальнейшие симптомы, однозначно, указывающие на поражение шейного отдела, делятся на две группы:
- Рефлекторные: обусловлены нарушением кровообращения и мышечным спазмом вследствие дегенеративных изменений в позвонках. Это острые резкие боли в шее, возникающие и усиливающиеся при движении, поворотах головы, что вынуждает пациентов иногда держать голову в одном положении из-за боли и хруста. Также для нарушений в шейном отделе характерны давящие головные боли с отдачей в глаза и виски, со снижением остроты зрения. Отмечается синдром позвоночной артерии – приступы головокружения при движениях головой, иногда с тошнотой и рвотой, и кардиалгический симптом – болезненные ощущения, похожие на приступ стенокардии.
- Корешковые: обусловлены сдавлением нервных корешков спинного мозга и проявляются нарушенной чувствительностью и двигательной активностью. В зависимости от того, в области какого позвонка локализована компрессия корешка, выделяют следующую клинику:
1-й позвонок: нарушенная чувствительность в области затылка.
2-й: боли в темечке и затылке.
3-й: пониженная чувствительность, болезненные явления в шее, частичное онемение языка и как следствие — нарушенная речь.
4-й: боль с нарушенной чувствительностью плеча и лопаток, сниженный тонус мышц шеи и головы, иногда встречаются проблемы с дыханием, боль в районе сердца и печени.
5-й: нарушенная чувствительность и болезненность на внешней поверхности плеча.
6-й: боль в шее, уходящая в лопатку, предплечье, внешнюю плечевую поверхность, захватывая лучевую область предплечья и больших пальцев рук.
7-й: боль и нарушенная чувствительность переходят от шеи в лопаточную область, плечо сзади, предплечье, с отдачей в указательный, средний и безымянный палец.
8-й: боль в шее и нарушенная чувствительность, с переходом в плечо, предплечье, мизинец.
Как лечить болезни шейного отдела
Лечение шейного отдела позвоночника сложное и длительное, подразумевает комплекс процедур и лечебных назначений. Обычно это медикаментозная терапия, с упражнениями ЛФК, рефлексотерапия, массажи, физиотерапия, в запущенных случаях показано оперативное вмешательство.
Лечение шейного отдела позвоночника целью имеет снятие боли, восстановление подвижности и чувствительности путем восстановления функций позвонков, стимуляция кровотока в области шейного отдела, улучшение качества сна и жизни в целом, и профилактика рецидивов.
Широко распространенными методами лечения являются следующие:
- Иглоукалывание – метод восточной медицины, за тысячи лет существования доказавший свою эффективность. Путем стимуляции биологически активных точек, на которые проецируются системы и органы человека, лечение шейного отдела позвоночника иглоукалыванием приводит к снятию боли, отечности, расслабляет мышцы, восстанавливает двигательную активность и чувствительность.
- Точечный массаж – еще один метод воздействия на активные точки тела путем массажа костяшками или кончиками пальцев. Такой массаж снимает мышечные спазмы, стимулирует кровообращение и метаболизм в пораженном отделе, убирает отечность и прочие признаки воспаления.
- Мануальная терапия – лечение посредством мануального массажа и его разновидностей. Лечение шейного отдела позвоночника мануальным массажем помогает снять напряжение с позвонков шеи, устранить зажим нервных корешков, посредством плавного вытягивания возвращает позвонки в физиологическое положение, что улучшает кровоток, снимает мышечный спазм и активирует двигательную активность.
- Баночный массаж – разновидность массажа, проводимого медицинскими банками, с созданием зоны отрицательного давления в области поражения. Эффект достигается за счет прилива крови, улучшения обменных процессов, снятия застоя крови и спазма шейных мышц. Не проводится непосредственно над самими позвонками, только в прилегающей области.
- Гирудотерапия — лечение пиявками, в слюне которых содержатся активные вещества, улучшающие кровоток, с устранением застоя лимфы и крови в шейной области и нормализацией артериального давления.
- Моксотерапия – вид лечения с воздействием тепла на активные точки тела, при заболеваниях позвоночника воздействие идет по точкам вдоль позвоночного столба. Метод эффективно восстанавливает кровообращение, стимулирует регенерацию хрящевой и костной ткани, улучшает метаболизм.
- Лечебная физкультура предполагает выполнение комплекса упражнений под наблюдением инструктора, с целью снять мышечный спазм, мягко растянуть позвонки и вернуть физиологическую активность в шейном отделе позвоночника.
- Физиотерапия – воздействие на пораженную область природными факторами, в частности, теплом, ультразвуком, электрическим током и т.д.
Лечение шейного отдела позвоночника предполагает участие специалистов, после соответствующей диагностики. В домашних условиях можно воздействовать на шейный отдел самомассажем, с учетом соблюдения следующих условий:
- Воздействие должно быть плавным, без приложения силы
- Массаж проводится пальцами рук
- Движения идут от позвоночного столба вдоль спины
Обычно такой домашний массаж делается разминающими, растирающими, поглаживающими движениями шеи, затылка, головы, в положении сидя, для облегчения головной боли и боли в шее, устранения спазма мышц. Для полного вылечивания патологии шейного отдела позвоночника домашнего массажа недостаточно.
В качестве профилактики рецидивов следует выполнять рекомендации специалистов, не нагружать позвоночник, соблюдать осанку, выполнять назначенные лечебные упражнения, решить вопрос с лишним весом.
Достижения технического прогресса в ХХI веке привели к тому, что большинство населения развитых стран проводит свой рабочий день в положении сидя. Наша двигательная активность сократилась практически до минимума, а количество ежедневных стрессов выросло, по всей вероятности, до максимума. Подобная ситуация негативно сказывается на нашем здоровье и, в первую очередь, на состоянии позвоночника. Не счесть людей, имеющих проблемы со спиной, но еще большее количество человек жалуется на постоянную или периодическую боль в шее. Причины ее могут быть самыми разнообразными, а их распространенность связана с особенностью строения самого шейного отдела позвоночника.
Эта часть тела состоит из семи достаточно тонких позвонков. Из всех отделов позвоночника: поясничного, грудного и шейного – последний наименее массивен, но наиболее подвижен: в его функции входит обеспечение беспрепятственных поворотов головы. Постоянная и значительная нагрузка на шею и обуславливает частоту возникновения болевого синдрома.
Болевые ощущения в шее в медицине принято называть термином «цервикалгия». Этот признак может сигнализировать о развитии различных недугов, поэтому первое, что нужно сделать человеку, которого беспокоит резкая боль в шее, — обратиться к врачу. Специалист, сопоставив другие симптомы, изучив необходимые анализы и анамнез заболевания, поставит диагноз.
Наиболее частые причины боли в шее
Остеохондроз
Это наиболее частый и наиболее вероятный фактор появления симптомов цервикалгии. Спазмы в мышцах шеи провоцируют дегенеративно-дистрофические изменения в дисках, соединяющих шейные позвонки, способствуют возникновению трения между ними. Невозможность усохшего или истончившегося межпозвонокового диска выполнять функциональную нагрузку приводит к защемлению нервных корешков, проходящих между позвонками, вызывая болевой синдром. Как правило, боль носит либо резкий либо ноющий характер, ее интенсивность возрастает при движении шеи или головы, наблюдается иррадиация болевых ощущений в руку или в область лопатки.
Межпозвоночная грыжа
Закономерный итог прогрессирующего остеохондроза – появление протрузии диска и межпозвоночной грыжи. Деформирующийся диск под воздействием усиливающейся нагрузки на соседние позвонки, постепенно смещается, а затем происходит разрыв фиброзного кольца и выпячивание студенистой части диска за пределы позвоночного столба. При такой патологии болит верхняя часть спины и шея, мышцы руки или рук становятся более слабыми, возникают головокружения и головные боли, присутствует парестезия пальцев рук.
Спондилез
Дегенеративно-дистрофические процессы в фиброзном кольце межпозвоночного диска приводят к образованию остеофитов. Эти костные наросты появляются по краям позвонка и играют роль дополнительной поддержки для неустойчивых позвонков. Однако патологический избыток костной ткани меняет изначальную структуру шейного отдела позвоночника, что провоцирует защемления нервных окончаний и создает препятствия на пути шейной артерии. Поэтому при спондилезе имеет место боль в шее и голове, а нарушение свободной циркуляции крови вызывает дефицит питания головного мозга и, как следствие ухудшение зрения, частые головокружения, постоянный шум в ушах.
Унковертебральный артроз
Так же, как и остеофиты, из-за дистрофии межпозвоночных дисков в шейном отделе позвоночника сзади образуются наросты — так называемые унковертебральные суставы. Эти сочленения являются патологическими и часто вызывают защемление или сдавление нервных отростков или кровеносных сосудов. Симптомы данного вида цервикалгии схожи с проявлениями шейного остеохондроза и спондилеза. Кроме того, у больного возможны перепады давления и сложности с поддержанием равновесия.
Смещение позвонков в шейном отделе
Даже незначительное травмирование шеи с отягощающим остеохондрозом в анамнезе нередко способствует смещению или же подвывиху позвонков. Определить такого рода патологию можно по постоянному напряжению мышц шеи и, напротив, слабости мышц рук, парестезии пальцев рук, наличии головокружений и головных болей. Обычно эти признаки сочетаются с раздражительностью, проблемами со сном, депрессией и когнитивными расстройствами.
Невралгия затылочного нерва
Переохлаждение задней части головы, воспаление шейных суставов или защемление затылочного нерва шейными позвонками дает стойкий болевой синдром, который может дополняться прострелами в спине, в глазах, в нижней части лица, за ушами.
Миалгия
Многие жители городов проводят свой рабочий день за столом, почти в одной и той же позе. Если в свободное время однообразная нагрузка на мышцы шеи не компенсируется занятиями спортом, появляется мышечный гипертонус, мышцы шеи спазмируются. Следствием гиподинамии становятся боли в шее и плечевом поясе.
Миозит
Сидячий образ жизни, а также резкое воздействие холода или сырости приводят к боли в шее и невозможности ее повернуть. Болевой синдром аналогичен предыдущему описанию, иррадирует в виски и лоб.
Воспаление лимфоузлов
При некоторых заболеваниях (отит, тонзиллит, тиреоидит и другие) подчелюстные лимфоузлы увеличиваются и провоцируют боль в шее спереди. Она ощущается довольно интенсивной, тянущей.
Вегето-сосудистая дистония
Многообразие симптомов этого заболевания, вызванного неполадками в вегетативной нервной системе, включает в себя и боли в области шеи и головы, немеющие пальцы рук, внезапную потливость, тахикардию или брадикардию, ощущения нехватки воздуха и другие.
Гипертония
У людей, жалующихся на повышенное давление, по утрам часто болят голова и шея.
Психогенный фактор
Хроническое переутомление, различного рода стрессовые ситуации, эмоциональные переживания, душевные травмы и неврозы могут способствовать появлению мышечных спазмов и невротических сильных болей в шее.
Какие тибетские методы лечения эффективны для лечения боли в шее?
Тибетская медицина рассматривает появление болей в шее как признак дисбаланса одной или нескольких регулирующих конституций: «ветра», «желчи»и.«слизи». Чтобы восстановить энергетическое равновесие и избавиться от боли, необходим комплексный терапевтический подход, первым этапом которого является коррекция образа жизни пациента и его питания.
После подготовительной работы личный доктор составляет индивидуальный курс лечения из ниже перечисленных процедур с учетом персональных особенностей больного и его истории болезни:
· для недугов, связанных с патологическими процессами в мышцах или суставах, хорошо подходят массажные техники: остеопатия, мануальная терапия, стоун-терапия, вакуум-терапия, точечный массаж, массаж головы и воротниковой зоны
· чтобы снять болевой синдром, купировать воспаление и расслабить спазмированные мышцы часто применяют иглоукалывание
· с целью устранения нервного напряжения, для согревания организма и стимуляции его защитных механизмов используют фитотерапию и такие процедуры как моксотерапия, стоун-терапия, компрессы Хорме
· чтобы преодолеть застойные явления и активизировать циркуляцию крови обязательно назначается прием фитопрепаратов. Кроме того, практикуются сеансы гирудотерапии, кровопускание, массаж ку-нье и другие.
Все методики тибетской медицины применяются в совокупности и сочетаются друг с другом с учетом индивидуальных особенностей пациента, его конституциональной принадлежности, наличия сопутствующих болезней, возрастного статуса и т.д.
Источник
